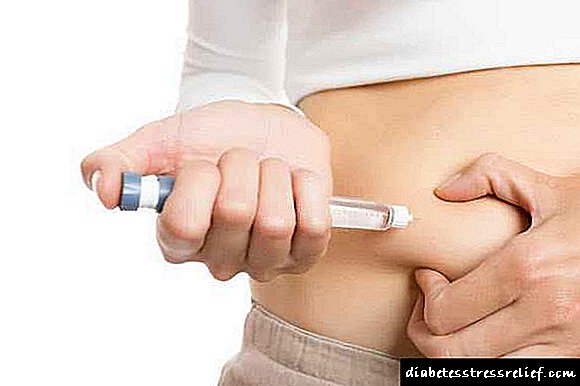
ဆီးချိုရောဂါရှိ Polydipsia ၏အကြောင်းရင်းများ
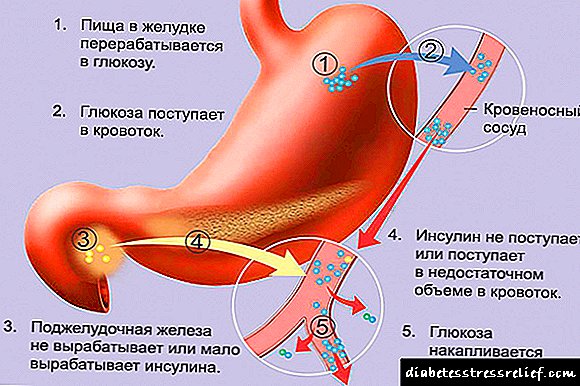
ဆီးချိုရောဂါ (WHO မှသတ်မှတ်ထားသည့်အတိုင်း) သည်နာတာရှည် hyperglycemia ၏အခြေအနေတစ်ခုဖြစ်သည်။ ၎င်းသည်မျိုးရိုးဗီဇ exogenous အချက်များများစွာ၏လုပ်ဆောင်မှု၏ရလဒ်အနေဖြင့်ဖွံ့ဖြိုးပြီး၊ Hyperglycemia သည်အင်ဆူလင်မရှိခြင်း (သို့) ၄ င်း၏လှုပ်ရှားမှုကိုတန်ပြန်စေသောအချက်များပိုများခြင်းကြောင့်ဖြစ်နိုင်သည်။
သဘာဝတရား
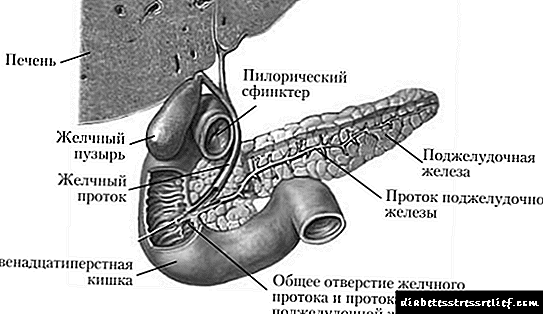
အင်ဆူလင်ကိုပန်ကရိယ၏ islet ယန္တရား၏β-ဆဲလ်များကဖန်တီးသည်။ အင်ဆူလင်၏ရှေ့ပြေး preproinsulin နှင့် proinsulin ဖြစ်ကြသည်။ C-peptide ကိုခွဲလိုက်သောအခါအင်ဆူလင်ကိုသွေးထဲသို့ထုတ်လွှတ်သည်။ အင်ဆူလင်သည်ပရိုတိန်းဟော်မုန်းတစ်ခုဖြစ်သည်။ ဆဲလ် receptors များနှင့်ဆက်ဆံသောအခါဇီဝကမ္မအကျိုးသက်ရောက်သည်။
အင်ဆူလင်ဗီဇကိုခရိုမိုဆုန်း ၁၁ ၏လက်မောင်းပေါ်တွင်တည်ရှိပြီးအင်ဆူလင် receptor ဗီဇသည်ခရိုမိုဆုန်း ၁၉ တွင်တည်ရှိသည်။ အင်ဆူလင်ကိုလျှို့ဝှက်ခြင်း၊ ပေါင်းစပ်ခြင်း (သို့) အင်ဆူလင်ကို receptors များနှင့်စည်းနှောင်ခြင်းအားချိုးဖောက်ခြင်းသည်ဆီးချိုရောဂါဖြစ်ပွားမှုကိုဖြစ်ပေါ်စေသည်။ ပုံမှန်အားဖြင့်ဤရောဂါများသည်မျိုးရိုးဗီဇပြောင်းလဲခြင်းနှင့်ဆက်စပ်နေသည်။ မျိုးရိုးဗီဇဆိုင်ရာဗီဇပြောင်းလဲခြင်းနှင့်အတူ, များသောအားဖြင့်, hyperinsulinism တွေ့ရှိနိုင်ပါသည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါတွင်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှု၏အကြောင်းရင်းမှာအင်ဆူလင်ကိုစည်းနှောင်သူများနှင့်စည်းနှောင်မှုလျော့နည်းစေပြီးလက်ခံသူအရေအတွက်ကျဆင်းလာခြင်းဖြစ်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါတွင်အင်ဆူလင်ချို့တဲ့ခြင်း၏အကြောင်းရင်းသည်တိုးတက်သောအင်ဆူလင်ကြောင့်အင်ဆူလင်ကိုပေါင်းစပ်ခြင်းနှင့်ထုတ်လွှတ်မှုလျော့ကျခြင်းဖြစ်သည်။ အင်ဆူလင်၏အခြေခံသည်ဗိုင်းရပ်စ်ကူးစက်မှုသို့မဟုတ် autoimmune ပျက်စီးခြင်းကြောင့်ဖြစ်စေβ-cells ပျက်စီးခြင်းဖြစ်သည်။
ဆီးချိုရောဂါ၏မျိုးရိုးဗီဇနှင့် immunology
အမျိုးအစား 1 ဆီးချိုရောဂါ၏အမွေ autosomal recessive ဖြစ်ပါတယ်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူနာများအနေဖြင့်၊ လူတန်းစား II HLA-DQ နှင့် HLA-DR တို့၏အဓိက histocompatibility ရှုပ်ထွေးသော antigen ၏ haplotypes ပေါင်းစပ်မှုများကိုရှာဖွေတွေ့ရှိနိုင်သည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါ၏အမွေသည် autosomal ကြီးစိုးမှုဖြစ်သည်။ ရောဂါ၏အစတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုရှာဖွေတွေ့ရှိသောအခါ၊ ၎င်းသည်ဆေးမတိုင်မီအဆင့်တွင်ရှိနေစဉ်၊ β-ဆဲလ်များနှင့်အင်ဆူလင်ကိုအလိုအလျောက်ရှာဖွေတွေ့ရှိနိုင်သည်။ ပdiabetesိသန္ဓေတည်ခြင်းသည်ဆီးချိုရောဂါမထင်ရှားမီကြာမြင့်စွာကပင်မှတ်သားထားသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်အမှတ်အသားများ
မျိုးဗီဇ: HLA DR3, DR4 နှင့် DQ
Immunological: glutamate decarboxylase (GAD)၊ အင်ဆူလင် (IAA) နှင့် alpha-cell antigen (ICA) အတွက် autoantibodies, ပလာစမာပantibိပစ္စည်းများကိုပြုပြင်တာတွေ
ရောဂါပိုး
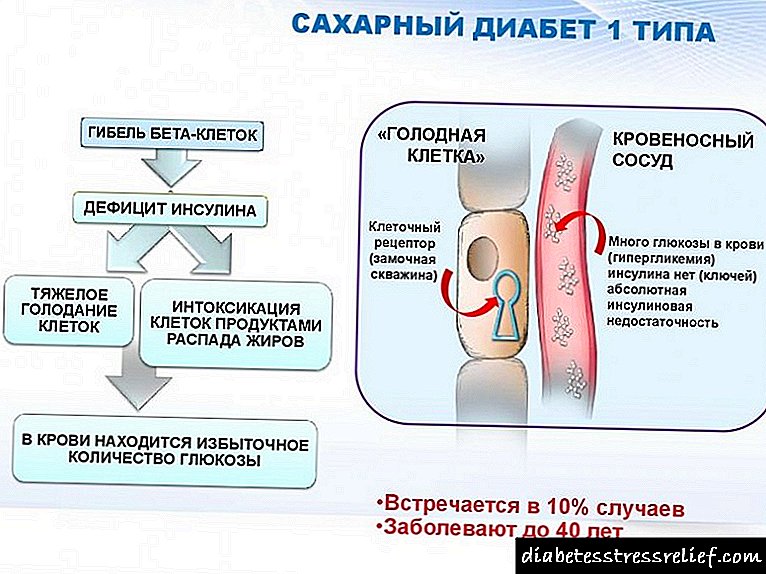
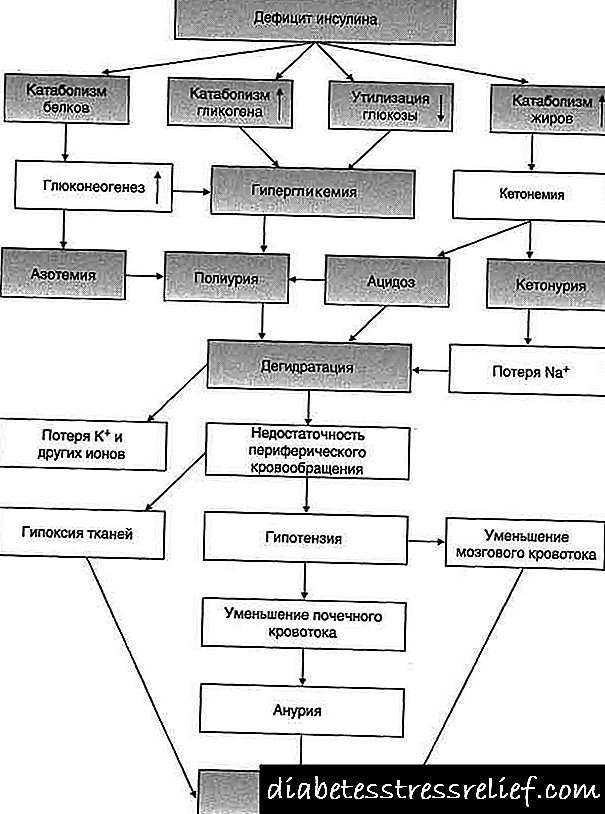
ဆီးချိုရောဂါ၏ pathogenesis အတော်လေးရှုပ်ထွေးပေမယ့်အင်ဆူလင်လျှို့ဝှက်ချက်၏အကြွင်းမဲ့အာဏာသို့မဟုတ်ဆွေမျိုးမလုံလောက်အပေါ်အခြေခံသည်။ ဆွေမျိုးမလုံလောက်မှုမှာ counterinsular hormones၊ ဟော်မုန်းမဟုတ်သောအင်ဆူလင်ရန်ဘက်များ (သို့) အင်ဆူလင် receptors ၏ထိခိုက်လွယ်သော sensitivity များပိုမိုများပြားလာသောကြောင့်ဖြစ်သည်။ အင်ဆူလင်သည်ဆိုလိုသည်မှာ anabolic hormone ဖြစ်သည်။ ပုံမှန်အခြေအနေများတွင်၎င်းသည်ဂလူးကို့စ် (glycogen) ပုံစံဖြင့်ဂလူးကို့စ် (glucose) ကိုစုဆောင်းရန်၊ ပရိုတိန်းပေါင်းစပ်မှုနှုန်းတိုးမြှင့်ခြင်း၊ glycogenesis ကိုလှုံ့ဆော်ခြင်း၊ စွမ်းအင်စုဆောင်းခြင်းကို ATP မော်လီကျူးများဖြစ်ပေါ်စေသည်။ ထို့ကြောင့်ကအင်ဆူလင်အရေးယူမှု၏မရှိခြင်းအတွက်ပရိုတိန်း catabolism တိုး၏လုပ်ငန်းစဉ်များ, glycogen စတိုးဆိုင်များကုန်ခမ်းနေကြတယ်ဆိုတာကိုစိတ်ကူးဖို့လွယ်ကူသည်, lipolysis လှုံ့ဆော်နေသည်, ATP သိုက်လျော့နည်းစေ, စွမ်းအင်အကျပ်အတည်းရှိတယ်။
glycogenolysis နှင့် neoglucogenesis ကြောင့်သွေးဂလူးကို့စ်တိုးလာခြင်းသည်ပလာစမာ osmolarity တိုးပွားလာခြင်းကြောင့်ရေဇီဝြဖစ်ပျက်မှုနှင့် osmotic diuresis ကိုချိုးဖောက်စေပါသည်။
အသည်း၌ glycogen မရှိခြင်းနှင့်အတူ lipolysis တိုးမြှင့် ketosis ketoacidosis ၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့်အတူလိုက်ပါသွားသော ketone အလောင်းတွေ၏တိုးလာဖွဲ့စည်းခြင်းဖြင့်လိုက်ပါသွားသည်။ ထို့ကြောင့်ခန္ဓာကိုယ်၏အက်ဆစ်အခြေပြုအခြေအနေသည်အနှောက်အယှက်ဖြစ်သည်။ စွမ်းအင်ချို့တဲ့ခြင်းသည်တစ်သျှူးများတွင်ပိုတက်စီယမ်၏ချို့တဲ့မှုကိုဖြစ်ပေါ်စေသည်။
ဆီးချိုရောဂါသည်ဇီဝြဖစ်ပျက်မှုပုံစံအမျိုးမျိုး၏ရောဂါများနှင့်တွဲဖက်ထားသည်။
ဆီးချိုရောဂါအမျိုးအစားခွဲခြားခြင်း (WHO, 1999)
အမျိုးအစား ၁ ဆီးချိုရောဂါ (β-ဆဲလ်ဖျက်ဆီးခြင်း၊ များသောအားဖြင့်အကြွင်းမဲ့အင်ဆူလင်ချို့တဲ့ခြင်းသို့ ဦး တည်သည်)
အမျိုးအစား ၂ ဆီးချိုရောဂါ (အင်ဆူလင်ကိုခုခံနိုင်စွမ်းအားနည်းခြင်းနှင့်နှိုင်းယှဉ်လျှင်အင်ဆူလင်ချို့တဲ့မှုနှင့်အင်ဆူလင်ကိုခံနိုင်ရည်ရှိခြင်း (သို့) မပါဘဲအသုံးပြုသောအတွင်းဝန်ချို့ယွင်းချက်သို့)
ဆီးချိုရောဂါ၏အခြားသတ်သတ်မှတ်မှတ်အမျိုးအစားများ
β-ဆဲလ် function ကို၏မျိုးရိုးဗီဇချို့ယွင်းချက်
အင်ဆူလင်၏လုပ်ဆောင်မှုအတွက်မျိုးရိုးဗီဇချို့ယွင်းချက်
Exocrine ပန်ကရိယရောဂါများ
မူးယစ်ဆေးသို့မဟုတ်ဓာတုဆီးချိုရောဂါ
ကိုယ်ခံစွမ်းအား -mediated ဆီးချိုရောဂါ၏ပုံမှန်မဟုတ်သောပုံစံများ
တစ်ခါတစ်ရံတွင်ဆီးချိုရောဂါနှင့်ဆက်စပ်သောအခြားမျိုးရိုးဗီဇဆိုင်ရာရောဂါလက္ခဏာများ
ကိုယ်ဝန်ဆီးချို
ရောဂါရှာဖွေရေး
ဆီးချိုရောဂါနှင့် ပတ်သက်၍ ရှင်းလင်းပြတ်သားစွာသို့မဟုတ်ထင်ရှားစွာပြသထားသောရှင်းလင်းသည့်ဆေးခန်းတစ်ခုဖြစ်သည့် polydipsia, polyuria, ကိုယ်အလေးချိန်ကျခြင်း။ သွေးစစ်ဆေးမှုအတွင်း၊ ဂလူးကို့စ် (glucose) တိုးလာခြင်းကိုဆီးထဲမှာ၊ နာတာရှည် hyperglycemia လက္ခဏာများမရှိသော်လည်းသွေးသကြားဓာတ်စစ်ဆေးမှုတွင်သကြားဂလူးကို့စ်တိုးလာခြင်းကိုမတော်တဆတွေ့ရှိပါကဤကိစ္စတွင်ဂလူးကို့စ်သည်းခံစိတ်ကိုစစ်ဆေးခြင်းကိုရောဂါအတည်ပြုရန်သို့မဟုတ်ဆီးချိုရောဂါကိုဖယ်ရှားရန်ပြုလုပ်သည်။
ခံတွင်းဂလူးကို့စသည်းခံစိတ်စမ်းသပ်မှု:
စစ်ဆေးမှုမပြုမီ၊ ၃ ရက်အတွင်းကလေးအားကာဗိုဟိုက်ဒရိတ်များကိုကန့်သတ်ခြင်းမရှိဘဲပုံမှန်အစားအစာကိုသတ်မှတ်ရန်လိုအပ်သည်။ စစ်ဆေးမှုကိုနံနက်ခင်းဗိုက်ဗိုက်ပေါ်၌ပြုလုပ်သည်။ ဂလူးကို့စ်ကိုအကောင်းဆုံးအလေးချိန် ၁.၇၅ ဂရမ် / ကီလိုဂရမ်နှုန်းဖြင့်သတ်မှတ်သော်လည်း ၇၅ ဂရမ်ထက်မပိုပါ။ ဂလူးကို့စ်ကိုရေခွက်တစ်ခွက်တွင်ပျော်ဝင်စေပြီးတစ်ချိန်ကပေးခဲ့သည်။ သကြားဓာတ်စစ်ဆေးမှုကိုဂလူးကို့စ်သောက်ပြီးနောက်မိနစ် ၁၂၀ အချည်းနှီးသောအစာအိမ်တွင်ပြုလုပ်သည်။
ဆီးချိုရောဂါနှင့်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှု၏အခြားရောဂါများအတွက်ရောဂါရှာဖွေသတ်မှတ်ချက် (WHO, 1999)
ဂလူးကို့စ်၏ပါဝင်မှု၊ mmol / l (mg /%)
▪နှင့် GTT ပြီးနောက် 2 နာရီ
▪သို့မဟုတ် GTT ပြီးနောက် 2 နာရီ
▪သို့မဟုတ်အစာစားပြီး (၂) နာရီအကြာ (အထူးသဖြင့်ဂလူးကို့စ်)
▪အစာစားချိန်မည်သို့ပင်ဖြစ်စေ၊ တစ်နေ့တာအချိန်မရွေးဂလခိမ်ကိုကျပန်းဆုံးဖြတ်ချက်ချခြင်း
ချို့တဲ့သောဂလူးကို့စသည်းခံစိတ်
▪နှင့် GTT ပြီးနောက် 2 နာရီ
ချို့တဲ့သောအစာရှောင်ခြင်း glycemia
differential ကိုရောဂါ
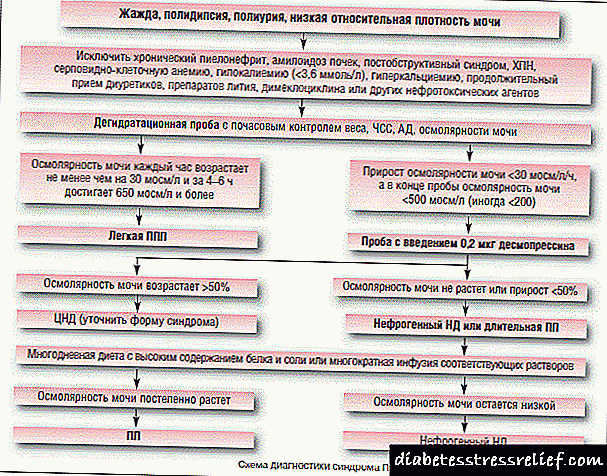
polydipsia နှင့် polyuria: ကွဲပြားခြားနားသောရောဂါလက္ခဏာများကိုအောက်ပါသိသာထင်ရှားသည့်ဆီးချိုရောဂါလက္ခဏာများအရပြုလုပ်သည်။ အလားတူရောဂါလက္ခဏာများကိုဆီးချိုရောဂါ insipidus - ဆီးချိုရောဂါ insipidus နှင့် poldipsia နှင့် polyuria တို့ဖြင့်သွင်ပြင်လက္ခဏာရသောနာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှု၏ကန ဦး အဆင့်တွင်တွေ့ရှိရသည်။
Urinary Syndrome သည်ဂလူးကို့စ်ရီရီးယားတစ်ခုသို့မဟုတ်တစ်ခုထက်ပိုသောအဆင့်ရှိပြီး၊ Proximity tubulopathies အားလုံး၏ဝိသေသလက္ခဏာဖြစ်သော De Tony-Debre-Fanconi syndrome, renal diabetes ။
Acetonuria သည်ခန္ဓာကိုယ်၏ကြာရှည်စွာအစာငတ်မွတ်ခြင်းဖြင့်သွင်ပြင်လက္ခဏာများအားလုံးနှင့်အတူလိုက်ပါလာသည်။
ရေရှည်ကိုယ်အလေးချိန်လျော့ကျခြင်းသည်အဆိပ်အတောက်ဖြစ်စေသောပျော့ပျောင်းသောဆူးများ၊
လျင်မြန်စွာဆီးချိုရောဂါ၏ဆိုးကျိုးများဖွံ့ဖြိုးဆဲ
ဆီးချိုရောဂါ ketoacidosis (DKA II-III)
ဆီးချိုရောဂါ၏အဆိုးဝါးဆုံးနှင့်အလျင်အမြန်ဖွံ့ဖြိုးဆဲဖြစ်သောရောဂါသည်ဆီးချိုရောဂါ ketoacidosis ဖြစ်သည်။ ဤအခြေအနေသည်အကြွင်းမဲ့အာဏာနှင့်ဆွေမျိုးအင်ဆူလင်ချို့တဲ့ခြင်းဖြင့်ပေါင်းစပ်ခြင်းဖြစ်သည်။ အဆုံးတွင်မူဟော်မုန်းနှင့်ဟော်မုန်းမဟုတ်သောအင်ဆူလင်ရန်ဘက်နှစ်မျိုးလုံး၏ခန္ဓာကိုယ်တိုးပွားလာမှုကြောင့်ဖြစ်သည်။
Ketoacidosis:
မြင့်မားသော hyperglycemia နှင့် osmotic diuresis
ကြောင့်သွေး၏ကြားခံဂုဏ်သတ္တိများအတွက်သိသိသာသာကျဆင်းခြင်း
ပြင်းထန်သောဇီဝဖြစ်စဉ် acidosis ၏ညှနျကွားထဲမှာအက်ဆစ် - အခြေစိုက်စခန်းပြည်နယ်အတွက်အပြောင်းအလဲများပါဝငျသောဘိုင်ကာဗွန်နိတ်၏ဖျက်သိမ်းရေး
ညှိနှိုင်း။ မရသောအင်ဆူလင်ချို့တဲ့မှုနှင့်အတူပြင်းထန်သောဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများကြီးထွားမှုသည် hypovolemia၊ တစ်ရှူးများ၌ပိုတက်စီယမ်သိုက်များသိသိသာသာလျော့နည်းသွားခြင်းနှင့်β-hydroxybutyric acid စုဆောင်းခြင်းကိုဖြစ်ပေါ်စေသည်။ ရလဒ်အနေဖြင့်လက်တွေ့ရောဂါလက္ခဏာများသည်ပြင်းထန်သည့် hemodynamic ရောဂါ၊ prerenal စူးရှသောကျောက်ကပ်ဆိုင်ရာပျက်ကွက်ခြင်း၊
ဖြစ်ခဲသောကိစ္စများတွင်ကလေးများတွင် -
ဆိုဒီယမ် retention ကို
Lactatecedemic coma သည်ကလေးများအတွက်အရှားပါးဆုံးမေ့မြောဖြစ်သည်။ များသောအားဖြင့်၎င်း၏ဖွံ့ဖြိုးမှုတွင်သွေးထဲတွင် lactate စုဆောင်းခြင်းနှင့်အတူပြင်းထန်သောတစ်ရှူး hypoxia ရှိသည်။
ဆီးချို ketoacidosis ကုသမှု
အင်ဆူလင်ချို့တဲ့၏ပြင်ဆင်ချက်
ကုထုံးမပြုလုပ်မီလူနာအားအပူပေးစက်များဖြင့်ဖုံးအုပ်ထားသည်။ အစာအိမ်အတွင်းသို့ nasogastric ပြွန်တစ်ခု၊ ဆီးအိမ်ထဲသို့ပြွန်ထဲသို့ထည့်သည်။
အရည်ကိုအသက်အရွယ်အလိုက်တွက်ချက်သည်။
ဘဝ၏ပထမ ၃ နှစ်၏ကလေးများ - ရေဓာတ်ခန်းခြောက်မှုပေါ် မူတည်၍ တစ်နေ့လျှင် ၁၅၀ မှ ၂၀၀ မီလီဂရမ် / ကီလိုဂရမ်အလေးချိန်ရှိသည်
အသက်ကြီးသောကလေးများအတွက် - တစ်နေ့လျှင် 3-4 l / m2
1/10 နေ့စဉ်ဆေးထိုး၏နိဒါန်း၏ပထမမိနစ် 30 ၌တည်၏။ ပထမ ၆ နာရီ၊ နေ့စဉ်ဆေး၏ ၁/၃၊ နောက် ၆ နာရီ - နေ့စဉ်ဆေး၏ ၁/၄၊
Infusomat နှင့်အရည်ကိုဆေးထိုးရန်အကောင်းဆုံးဖြစ်သည်၊ အကယ်၍ ၎င်းမရှိပါကတစ်မိနစ်လျှင်ရေပမာဏကိုဂရုတစိုက်တွက်ချက်ပါ။ 0.9% ဆိုဒီယမ်ကလိုရိုက်ဖြေရှင်းချက်ကိုစတင်သောအဖြေတစ်ခုအဖြစ်အသုံးပြုပါသည်။ ဆားကို ၂ နာရီထက်ပိုပြီးမသောက်သင့်ပါ။ ထို့နောက် ၁ း ၁ အချိုးအစားဖြင့် Ringer ၏ဖြေရှင်းချက်နှင့် ပေါင်း၍ ၁၀% ဂလူးကို့စ်အဖြေတစ်ခုကိုပြောင်းရန်လိုအပ်သည်။ သွေးကြောအတွင်းသို့ထည့်သွင်းအရည်အားလုံးသည်အပူချိန် ၃၇ ဒီဂရီစင်တီဂရိတ်အထိအပူပေးသည်။ အကယ်၍ ကလေးသည်အလွန်အမင်းကုန်သွားလျှင်၊ ကျွန်ုပ်တို့သည် 10 ml / kg အလေးချိန်နှုန်းဖြင့် crystalloids များကိုစတင်မစတင်ခင် 10% albumin solution ကိုအသုံးပြုပါသည်။ ပိုကောင်းသောသွေးကြောထဲမှာအရည်ကိုဆက်လက် colloids ။
အင်ဆူလင်ကုထုံး
က Short- သရုပ်ဆောင်အင်ဆူလင်ကိုအသုံးပြုသည်။ 10% albumin solution တွင်အင်ဆူလင်ကို lineamate မှတဆင့်အကောင်းဆုံးစီမံသည်။ lineomatom မရှိပါကအင်ဆူလင်ကိုနာရီအလိုက်ဂျက်ထိုးသည်။ အင်ဆူလင်၏ကန ဦး ဆေးသည် ၀.၂ U / kg ဖြစ်ပြီးတစ်နာရီလျှင် 0.1 U / kg / hour ဖြစ်သည်။ သွေးထဲသကြားဓာတ်ကို ၁၄-၁၆ mmol / l သို့လျှော့ချလိုက်သောအခါအင်ဆူလင်ဆေးပမာဏသည် ၀.၅၅ ဦး / ကီလိုဂရမ် / နာရီသို့လျော့ကျသွားသည် သွေးသကြားဓာတ်သည် ၁၁ မီလီမီတာ / L အထိကျဆင်းခြင်းဖြင့်ကျွန်ုပ်တို့သည် ၆ နာရီလျှင်တစ်ကြိမ်အင်ဆူလင်ကိုအရေပြားအောက်ဆီဂျင်ဆေးဝါးသို့ပြောင်းလဲပေးပါသည်။ မေ့မြောမှထုတ်ယူသည့်အခါအင်ဆူလင်လိုအပ်ချက်မှာ ၁-၂ ယူနစ် / ကီလိုဂရမ် / တစ်နေ့ဖြစ်သည်။
အာရုံစူးစိုက်မှု! သွေးထဲရှိသကြားဓာတ်ပမာဏသည်တစ်နာရီလျှင် ၅ မီလီမီတာထက်မပိုပါ။ ဒီလိုမှမဟုတ်ရင် ဦး နှောက်ဖောဖွံ့ဖြိုးမှုဖြစ်နိုင်ပါတယ်။
Acidosis ပြင်ဆင်ခြင်း
အက်စစ်ဆစ်စ် (Acidosis) ကိုပြုပြင်နိုင်ရန်အတွက် (၄) မီလီဂရမ် / ကီလိုဂရမ်ရှိသောနွေး။ အသစ်ပြင်ဆင်ထားသောဆိုဒါ ၄% ကိုအသုံးပြုသည်။ BE ကိုဆုံးဖြတ်နိုင်လျှင်ဘိုင်ကာဗွန်နိတ်ပမာဏသည် ၀.၃-BE ဖြစ်ပြီးကီလိုဂရမ်ရှိကလေး၏အလေးချိန်ဖြစ်သည်။
Acidosis တည့်မတ်ခြင်းကိုအစောပိုင်းမတိုင်မီ ၃-၄ နာရီကြာကုထုံးဖြင့်ပြုလုပ်သည် ပုံမှန်အားဖြင့်အင်ဆူလင်ကုထုံးကိုသယ်ဆောင်ခြင်းဖြင့် ketoacidosis နှင့်ဆက်နွယ်သည်။
ဆိုဒါမိတ်ဆက်ခြင်း၏အကြောင်းရင်းမှာ -
အသားအရေစကျင်ကျောက်
ဆူညံသောနက်ရှိုင်းသောအသက်ရှူခြင်း
ဆီးချိုသွေးချိုရောဂါဖြစ်ပွားမှုကိုကုသရာတွင် heparin ပမာဏအနည်းငယ်ကိုဆေးထိုး ၄ ကြိမ်တွင်တစ်ယူနစ် / ကီလိုဂရမ် ၁၀၀ သတ်မှတ်ထားသည်။ ကလေးတစ်ယောက်သည်အပူချိန်နှင့်လာလျှင်ကျယ်ပြန့်သောပspectrumိဇီဝဆေးကိုချက်ချင်းသတ်မှတ်သည်။ ကလေးသည် ketoacidosis (DKAI) ၏ကန ဦး လက္ခဏာများနှင့်အတူလာလျှင်ဆိုလိုသ ဇီဝဖြစ်စဉ် acidosis ရှိနေသော်လည်း dyspeptic တိုင်ကြားမှုများ (ပျို့ချင်၊ အော့အန်ခြင်း)၊ နာကျင်ခြင်း၊ အသက်ရှူကျပ်ခြင်း၊
2% soda ၏အဖြေနှင့်အတူအစာအိမ်ဆေး။
150-200 ml ပမာဏအတွက် 2% soda နွေးသောဖြေရှင်းချက်နှင့်အတူတစ်စင်ကြယ်ခြင်း, ပြီးတော့ဆေးဘက်ဆိုင်ရာ enema ။
ဂလူးကို့စ်ပမာဏသည် ၁၄ - ၁၆ မီလီမီတာမီလီမီတာထက်မကျော်လွန်ပါက ၁၀% သောဂလူးကို့စ်နှင့်ရောဂါတို့၏အချိုးအစားကို ၁: ၁ အချိုးဖြင့် Albumin solution, ဇီဝကမ္မဗေဒပါဝင်သောပြုတ်ရည်ကုထုံးကိုပြုလုပ်ရန်။ နေ့စဉ်လိုအပ်ချက်များအပေါ် အခြေခံ၍ Infusion ကုထုံးကိုများသောအားဖြင့် ၂-၃ နာရီခန့်တွက်သည် နောက်ပိုင်းတွင်, သင်ပါးစပ် rehydration ပြောင်းနိုင်သည်။
အင်ဆူလင်ကုထုံးကို ၀.၁ U / kg / h နှုန်းဖြင့်ပြုလုပ်သည်။ ဂလူးကို့စ်ပမာဏ 14-16 mmol / L ဖြစ်လျှင်၊ ဆေးပမာဏ 0.05 U / kg / h ဖြစ်ပြီး၊ အရေပြားအောက်သွေးအုပ်ချုပ်မှုသို့ပြောင်းသော 11 mmol / L ပမာဏရှိသောဂလူးကို့စ်အဆင့်တွင်ဖြစ်သည်။
ketoacidosis ကိုရပ်တန့်ပြီးနောက်ကလေးတစ် ဦး ပို့ချ၏နည်းဗျူဟာ
၃ ရက် - အဆီမရှိဘဲနံပါတ် ၅၊ နောက်စားပွဲ ၉ ခု။
အယ်ကာလိုင်းဖြေရှင်းချက်များ (ဓာတ်သတ္တုရေ၊ ၂% ဆိုဒါပါဝင်မှု)၊ လိမ္မော်ရောင် - အနီရောင်ရှိသောဖျော်ရည်များအပါအ ၀ င်ရေများစွာကိုသောက်ပါ။ သူတို့ပိုတက်စီယမ်ပမာဏများစွာပါရှိသည်။
ပါးစပ်ဖြင့် 4% ပိုတက်စီယမ်ကလိုရိုက်ဖြေရှင်းချက်, 1 dess. -1 စားပွဲပေါ်မှာ။ 7-10 ရက်အဘို့, 4 ကြိမ်တစ်နေ့လျှင်ဇွန်း hypokalisthia ၏ဆုံးမခြင်းအတော်လေးအချိန်ကြာမြင့်စွာပါပဲ။
အင်ဆူလင်ကိုအောက်ပါနည်းလမ်းဖြင့်ထိုးဆေး ၅ ခုဖြင့်သတ်မှတ်သည် - နံနက် ၆ း ၀၀ နာရီတွင်၊ ထို့နောက်နံနက်စာ၊ နေ့လည်စာ၊ ညစာနှင့်ညအိပ်ချိန်မတိုင်မီ။ ပထမဆေးသည် ၁-၂ ယူနစ်ဖြစ်ပြီးနောက်ဆုံးဆေးသည် ၂-၆ ယူနစ်ဖြစ်သည်။ နေ့၏ပထမတစ်ဝက်တွင်နေ့စဉ်ဆေး၏ ၂/၃ ဖြစ်သည်။ နေ့စဉ်ထိုးခြင်းသည်များသောအားဖြင့် ၁ U / kg ကိုယ်အလေးချိန် ketoacidosis မှထုတ်ယူနိုင်သည့်ဆေးပမာဏနှင့်ညီမျှသည်။ ထိုကဲ့သို့သောအင်ဆူလင်ကုထုံးကို ၂-၃ ရက်ကြာပြုလုပ်ပြီးနောက်ကလေးကိုအခြေခံ bolus ကုထုံးသို့လွှဲပြောင်းပေးသည်။
မှတ်ချက် ketoacidosis ဖွံ့ဖြိုးဆဲကလေးတစ်ယောက်မှာအပူချိန်တိုးလာတယ်ဆိုရင်ကျယ်ပြန့်တဲ့ပantibိဇီဝဆေးတွေကိုသတ်မှတ်ပေးတယ်။ ဖွံ့ဖြိုးပြီး hypovolemia နှင့်ဇီဝဖြစ်စဉ်အက်ဆစ်ကြောင့်ဖြစ်သည့် hemostasis ရောဂါများနှင့် ဆက်စပ်၍ heparin ကိုနေ့စဉ် ၁၀၀ U / kg ကိုယ်ခန္ဓာအလေးချိန်ဖြင့်ဖြန့်ဝေထားသောသွေးကြောခဲရောဂါကိုကာကွယ်ရန်သတ်မှတ်သည်။ ၎င်းဆေးကိုထိုးဆေး ၄ ကြိမ်ဖြင့်ဖြန့်ဝေသည်၊ ၎င်းဆေးကို coagulogram ၏ထိန်းချုပ်မှုအောက်တွင်အုပ်ချုပ်သည်။
ဆီးချိုရောဂါကုသမှု
အစားအသောက်
စုစုပေါင်းကယ်လိုရီကိုကလေး၏အသက်၊ အလေးချိန်ပိုလျှံခြင်းသို့မဟုတ်မရှိခြင်းတို့ကဆုံးဖြတ်သည်။ တွက်ချက်မှုကိုဖော်မြူလာအရပြုလုပ်သည် - 1000 kcal + 100 • n (n သည်တစ်နှစ်ထက် ပို၍ ကြီးသောနှစ်အရေအတွက်) ။ အလေးချိန်အလွန်အကျွံရှိသောကြောင့်ကယ်လိုရီသည် ၁၀ မှ ၁၅% သို့ကျဆင်းသွားသည်။ ချို့တဲ့မှုကြောင့် ၁၀ မှ ၁၅% အထိတိုးလာသည်။ တစ်နှစ်အထိကလေးတစ် ဦး ၏နေ့စဉ်ကယ်လိုရီပါဝင်မှုကိုအသက်အရွယ်နှင့်နို့တိုက်ကျွေးမှုအမျိုးအစားအားဖြင့်ဆုံးဖြတ်ပြီးကျန်းမာသောကလေး၏အစားအစာနှင့်အပြည့်အဝကိုက်ညီသည်။ အစားအစာတွင်ကာဗိုဟိုက်ဒရိတ် ၅၀ မှ ၆၀%၊ ပရိုတိန်း ၁၅-၂၀% နှင့်အဆီ ၃၀ မှ ၃၅% ပါဝင်သည်။
ကာဗိုဟိုက်ဒရိတ်ကိုပေါင်မုန့်ယူနစ်များတွင်တွက်ချက်သည် - 1 XE = 10 - 12 carbohydrate of gram ။ အစားအစာတွင်အမျှင်ဓာတ်လုံလောက်စွာရှိသင့်ပြီးကာဗိုဟိုက်ဒရိတ်သည်အနိမ့်အရဂလိုင်အမ်ညွှန်းကိန်းဖြင့်ဖြစ်သင့်သည်။ ဒါဟာ 1 gr ၏စွမ်းအင်တန်ဖိုးကိုသတိရသင့်သည်။ ပရိုတိန်းနှင့် 1 ဂရမ်ဘိုဟိုက်ဒရိတ် = 4 kcal နှင့်အဆီ 1 ဂရမ် = 9 kcal ။ အလွယ်တကူအစာကြေနိုင်သောဘိုဟိုက်ဒရိတ်ကိုအာဟာရမှဖယ်ထုတ်သည်။ Aspartame ကိုတစ်နေ့လျှင်ဆေးပြား ၃ လုံးထက်မပိုသော aspartame ကိုသာသုံးနိုင်သည်။ အဆီများကိုတိရိစ္ဆာန် fusible အဆီများနှင့် ၅၀% ဟင်းသီးဟင်းရွက်များဖြင့်ကိုယ်စားပြုသင့်သည်။ အစားအစာအရေအတွက်သည်ကလေး၏အသက်နှင့်ဝိသေသလက္ခဏာများပေါ်မူတည်သည်။ E.P.Kasatkina သည်အသက်ကြီးသောကလေးများအတွက်အာဟာရရွေးချယ်မှု ၂ ခုပေးသည်။
အသက် ၁ နှစ်အောက်ကလေးငယ်များ၊ အဟာရတွက်ချက်မှုနှင့်ဖြည့်စွက်အစားအစာများအပါအ ၀ င်အစားအစာအရေအတွက်ကိုနို့တိုက်ကျွေးခြင်းအမျိုးအစား (အတု၊ အရောအနှော၊ သဘာဝ) ဖြင့်ပြုလုပ်သည်။ သတိပြုသင့်သည်မှာ ၁.၅ နှစ်အထိမိခင်နို့တိုက်ကျွေးခြင်းသည်အကောင်းဆုံးဖြစ်သည်။ ကျွန်ုပ်တို့၏အချက်အလက်များအရမိဘများသည်ဤအစာစားခြင်းအတွက်အလွန်လှုံ့ဆော်ခံရသည်။
အင်ဆူလင်အမျိုးအစားများ
အင်ဆူလင်၏ Ultrashort analogues - Novorapid, Humalog (Nova-Nordisk, Ellie-Lily ကုမ္ပဏီများ) ။
တိုတောင်းသော - Actrapid, Humulin R.
အလယ်အလတ်အရေးယူဆောင်ရွက်မှု - Protafan, Humulin N (Nova-Nordisk, Elli-Lily ကုမ္ပဏီများ)
လက်ရှိတွင်ဆီးချိုရောဂါအထူးကုဆရာ ၀ န်တစ် ဦး ၏တိုးချဲ့သရုပ်ဆောင်သည့်အင်ဆူလင်များဖြစ်သော Detemir (ကုမ္ပဏီ Nova-Nordisk), Lantus (ကုမ္ပဏီ Aventis) တို့ပါ ၀ င်သည်။
ဒီဆေးတွေကိုအခြေခံအားဖြင့်အင်ဆူလင်အဖြစ် ultrashort အင်ဆူလင်ကို Bolus နဲ့တွဲသုံးတယ်။
အင်ဆူလင်ကုထုံး၏နောက်ဆုံးတိုးတက်မှုမှာအင်ဆူလင်ပန့်များ (ပန့်များ) ကိုမိတ်ဆက်ပေးခြင်းဖြစ်ပြီး၎င်းစုပ်စက်များတွင်နေ့စဉ်ဂလူးကေးမီးယားကိုအလွန်အစွမ်းထက်သောအင်ဆူလင်များကိုသာအသုံးပြုခြင်းဖြင့်ပြင်ဆင်ပေးသည်။
ကာလတိုနှာခေါင်းရှိအင်ဆူလင်ကိုပြည်ပရှိသမားတော်များအလို့ငှာစတင်မိတ်ဆက်ခဲ့ပြီးကလေးများအတွက်၎င်းကိုအသုံးပြုခြင်းနှင့် ပတ်သက်၍ အချက်အလက်မရှိပါ။
အင်ဆူလင်ကုထုံး
အမြင်အာရုံစမ်းသပ် strips တွေသို့မဟုတ် glucometer နှင့်အင်ဆူလင်၏ထိုးညှိနှိုင်းမှုကိုအသုံးပြု။ glycemia တစ်ပြိုင်နက်စောင့်ကြည့်ပါဝင်သောအထူးသဖြင့်ပြင်းထန်ကုသမှု regimen, အသုံးပြုလျက်ရှိသည်။ လက်ရှိတွင်မျိုးရိုးဗီဇဆိုင်ရာအင်ဂျင်နီယာအင်ဆူလင်များကိုသာကလေးများတွင်အသုံးပြုသည်။ အလွန်ပါးလွှာသော (၂ နာရီ)၊ တိုတောင်းသော (၆-၈ နာရီ) နှင့်အလယ်အလတ် (၁၆ နာရီ) ဖြစ်သည်။ အင်ဆူလင်ကိုဆေးညွှန်းရေးဆွဲခြင်းကိုဇီဝကမ္မဗေဒပညာရှင်က ရွေးချယ်၍ ဤကလေး၏ဝိသေသလက္ခဏာများကိုထည့်သွင်းစဉ်းစားသည်။တစ်နေ့တာအတွင်း Basal အင်ဆူလင် (အလယ်အလတ်လှုပ်ရှားမှု) ကိုမိတ်ဆက်ပေးခြင်းနှင့်တစ်ပြိုင်နက်ကာလတိုအင်ဆူလင်ကိုအဓိကအစားအစာများမတိုင်မီအုပ်ချုပ်သည်။ အလယ်အလတ်သက်ရောက်မှုရှိသည့်အင်ဆူလင်ကိုတစ်နေ့လျှင် ၁ ကြိမ်မှ ၄ ကြိမ်အထိ၊ တိုတောင်းသောအင်ဆူလင်ကိုတစ်ရက်လျှင် ၄ ကြိမ်မှ ၆ ကြိမ်အထိ ထိုး၍ အရာအားလုံးကိုအထူးကုဆရာဝန်ကဆုံးဖြတ်နိုင်သည်။
ultrashort အင်ဆူလင်၏အကျိုးကျေးဇူးများ
သူတို့ကိုအစာမကျွေးမီချက်ချင်းပေးသည်။ မိနစ် ၃၀ မှ ၄၀ မိနစ်ခန့်သောက်ရန်အတွက်အင်ဆူလင်များကိုညွှန်ကြားသည့်အချိန်၊ သတ်မှတ်ထားချိန်တွင် hypoglycemia အန္တရာယ်လျော့နည်းသွားသည်၊ ကလေးကအစာစားချိန်တွင်လွတ်လပ်မှုရရှိသည်။ ကျွန်ုပ်တို့သည်မကြာသေးမီကမြင့်မားသောလှုံ့ဆော်မှုနှင့်ကောင်းမွန်သော glycemic ထိန်းချုပ်မှုနှင့်ချုပ်တည်းမှုရှိသည့်ဆယ်ကျော်သက်များအတွက်အလွန်တိုသောအင်ဆူလင်များကိုအသုံးပြုခဲ့သည်။ အင်ဆူလင်ကိုနေ့စဉ်ဆေးပမာဏတစ် ဦး ချင်းစီဆုံးဖြတ်သည်။ များသောအားဖြင့်နာမကျန်းသည့်ပထမနှစ်တွင်ခန္ဓာကိုယ်အလေးချိန် 0.5 U / kg ဖြစ်သည်။ ငယ်ရွယ်သောကလေးငယ်များအနေဖြင့်ဆေးပမာဏကိုဂလခိဇိမ်မစ်ထည့်သွင်းစဉ်း စား၍ ခန္ဓာကိုယ်အလေးချိန်တိုးလာခြင်းကိုတွက်ချက်သည်၊ ၎င်းသည်မကြာခဏဆေးချိန်ညှိခြင်းကိုလိုအပ်သည်၊ သို့သော်၎င်းတို့သည် ၀.၂၅ မှ ၀.၅ ယူဂရမ် / ကီလိုဂရမ်အလေးချိန်ထက်မပိုသင့်ပါ။ ဆယ်ကျော်သက်များတွင်အင်ဆူလင်ရှင်းလင်းမှုတိုးလာခြင်းကြောင့်အင်ဆူလင်လိုအပ်ချက်သည် ၁ မှ ၂ ယူဂရမ် / ခန္ဓာကိုယ်အလေးချိန်ရှိနိုင်သည်။
နာတာရှည်အင်ဆူလင် Overdose Syndrome
အင်ဆူလင်ဓာတ်ပမာဏမလုံလောက်ပါက Somogy အကျိုးသက်ရောက်မှုကိုဖြစ်ပေါ်စေသည်။ အင်ဆူလင်ကိုအလွန်အကျွံသောက်သုံးပါက ncturnal hypoglycemia ကိုတုန့်ပြန်သောအခါ contra-hormonal hormones (glucogon, cortisol, adrenaline, growth hormone) ထွက်လာသည့်အခါသွေးတွင်းသကြားဓာတ်တိုးပွားလာသည်။
လက်တွေ့သရုပ်:
နံနက်ယံ၌ယားယံ
နံနက်ပိုင်း hypoglycemia ဖြစ်ပွားမှု၏အများစုမှာမနက် (၅ နာရီမှနံနက် ၉ နာရီမနက်အစောပိုင်း) တွင်အင်ဆူလင်ကိုခုခံနိုင်စွမ်းမရှိခြင်း၊ Down ဟုခေါ်သောဖြစ်စဉ်၊ အရုဏ်ဖြစ်စဉ်ဖြစ်သည်။ ၎င်းသည် contra-hormonal hormone - ကြီးထွားမှုဟော်မုန်း၏ညဘက်ထွက်ရှိမှုကြောင့်ဖြစ်သည်။
ရောဂါရှာဖွေရန်အတွက်နံနက် ၃ နာရီတွင်သကြားဓာတ်ကိုဆုံးဖြတ်ရန်အရေးကြီးသည်။ 3 a.m. မှာသကြားပုံမှန်ဖြစ်ပြီး, နံနက်ယံ၌ hyperglycemia တစ် Down ဖြစ်ရပ်ဆန်းလျှင်။ ဤကိစ္စတွင်, အလယ်အလတ်အင်ဆူလင်ဆေးကို ၂၃ နာရီကြာရွှေ့ဆိုင်းထားခြင်းသည်ပိုကောင်းသည်။
အမျိုးအစား 2 ဆီးချိုရောဂါနှင့် MODY ဆီးချိုရောဂါကုသမှု
ရောဂါအတည်ပြုရန်, ဘိုဟိုက်ဒရိတ်ဝန်မတိုင်မီနှင့်ပြီးနောက်ကလေးများ IRI သို့မဟုတ် C-peptide လေ့လာမှုကိုလုပ်ဆောင်, အဆုံးစွန်သောပိုမိုသိကောင်းစရာများဖြစ်ပါတယ်။ glycated ဟေမိုဂလိုဘင်အဆင့်ကိုစစ်ဆေးသည်။ လောလောဆယ် MODY- ဆီးချိုရောဂါကုသမှုသည်၎င်း၏အမျိုးအစားပေါ်မူတည်သည်။ biguanides (metformin) နှင့်အင်ဆူလင်နှစ်ခုလုံးကိုသုံးနိုင်သည်။
အားကစားနှင့်လေ့ကျင့်ခန်း
ပုံမှန်နှင့်လုံလောက်သောကာယလှုပ်ရှားမှုကအင်ဆူလင်ကိုထိခိုက်လွယ်စေပြီး၎င်းလိုအပ်မှုကိုလျော့နည်းစေသည်။ များသောအားဖြင့်လူတို့သည်အစာစားပြီးနောက်တစ်နာရီမတိုင်မီတွင်အားကစားကိုသွားလေ့ရှိသည်။ လေ့ကျင့်ခန်းမလုပ်မီနှင့်အပြီးသွေးသကြားဓာတ်ကိုစစ်ဆေးသင့်သည်၊ ကလေးသည်အနိမ့်နှင့်မြင့်မားသော glycemia နှစ်မျိုးလုံးနှင့်အားကစား၌ပါဝင်ခြင်းကိုလက်ခံနိုင်ဖွယ်မရှိပါ။ ပထမအမှု၌၊ သူငယ်သည်အတန်းမတိုင်မီ 1-2 XE ကိုစားသင့်သည်၊ ဒုတိယကိစ္စတွင်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုအတွက်လျော်ကြေးငွေလိုအပ်သည်။ ဝန်၏ကြာချိန်သည်ပျမ်းမျှမိနစ် ၃၀ မှ ၄၀ အထိဖြစ်သင့်သည်။ အကယ်၍ အားကစားသည်ညစာစားခြင်းဖြင့်ပြီးဆုံးလျှင်ညအချိန်တွင် hypoglycemia ကိုကာကွယ်ရန်သင်အားအလယ်အလတ်အဆင့်အင်ဆူလင်ဓာတ်ကို ၂ ယူနစ်ဖြင့်လျှော့ချရန်လိုအပ်သည်။
လေ့ကျင့်ရေး
သင်တန်း၏ရည်ရွယ်ချက်မှာရောဂါအကြောင်းမိဘများနှင့်ကလေးများကိုအပြည့်အဝအသိပေးရန်ဖြစ်သည်။ ကလေးသူငယ်များနှင့်မိဘများအားစနစ်တကျချုပ်တည်းမှုရှိရန်နှင့်လိုအပ်ပါကပြည်နယ်အတွင်းရှိဖြစ်နိုင်သောအပြောင်းအလဲများကိုမှန်ကန်စွာတုံ့ပြန်နိုင်ရန်အတွက်လုပ်ငန်းစဉ်တွင်မိတ်ဆက်ပေးသည်။ ဆီးချိုရောဂါကျောင်းမှဆရာဝန်၊ သူနာပြုဆရာမတစ် ဦး မှပြုလုပ်သည်။ လေ့ကျင့်နေစဉ်အတွင်းကလေးနှင့်မိဘများ၏စိတ်ပိုင်းဆိုင်ရာပြင်ဆင်မှုသည်အရေးကြီးသောနေရာတစ်ခုဖြစ်ပြီးစိတ်ပညာရှင်နှင့်အတူပြုလုပ်သောပြcarriedနာအတွက်ဖြစ်သည်။
ကုထုံးနှင့်ထိန်းချုပ်မှု၏ရည်ရွယ်ချက်
မှန်ကန်သောဆီးချိုရောဂါကုထုံးသည်ရောဂါကိုလျှော့ချခြင်း၊ တဖြည်းဖြည်းဖွံ့ဖြိုးဆဲပြicationsနာများ (သွေးကြော) ကိုကာကွယ်ရန်ရည်ရွယ်သည်။
အဓိကရည်မှန်းချက်မှာကလေးအားမှန်ကန်သောရုပ်ပိုင်းဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာဖွံ့ဖြိုးတိုးတက်မှု၊ သူအောင်မြင်သောလူမှုရေး ဦး တည်ချက်ကိုထောက်ပံ့ပေးခြင်း။
ဒီရည်မှန်းချက်အောင်မြင်ရန်, တနည်းအားဖြင့်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်၏လျော်ကြေးငွေ normoglycemia နှင့် aglucosuria, ပုံမှန် glycosylated ဟေမိုဂလိုဘင်အကြောင်းအရာ။ ဤအထဲတွင်ထိန်းချုပ်မှုနှင့်ချုပ်တည်းမှုကူညီသောအရာကအကြံပြုသောအာဟာရဓာတ်များကိုအပတ်စဉ်တွက်ချက်ခြင်း၊
၂-၃ လတိုင်းတစ်ကြိမ် glycosylated ဟေမိုဂလိုဘင်ကိုလေ့လာခြင်းသည်အကောင်းဆုံးဖြစ်သည်။ ကုသမှုလုပ်ငန်းစဉ်များတွင်အလေးချိန်နှင့်အမြင့်၏ဒိုင်းနမစ်လေ့လာမှုမဖြစ်မနေဖြစ်ပါတယ်။
ဆီးချိုရောဂါသည် ၅ နှစ်ကျော်ကြာလျှင်သွေးပေါင်ချိန်ကိုဂရုတစိုက်စောင့်ကြည့်ခြင်း၊ albuminuria အတွက်ဆီးသွားခြင်း၊ retinopathy ရှာဖွေတွေ့ရှိရန်မျက်စိဆေးခန်းရှိသွေးကြောဆိုင်ရာရောဂါရှာဖွေခန်းတွင်လူနာများအားနှစ်စဉ်တိုင်ပင်ဆွေးနွေးရန်လိုအပ်သည်။ တစ်နှစ်လျှင်နှစ်ကြိမ်၊ ကလေးကိုသွားဆရာဝန်နှင့် ENT ဆရာဝန်တို့ကစစ်ဆေးသင့်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်ကိုလျော်ကြေးပေးရန်သတ်မှတ်ချက်များ
ဆံချည်မျှင်သွေးကြောသွေးထဲမှာဂလူးကို့စ Self- စောင့်ကြည့်, mmol / l (mg%)
အိပ်ရာမဝင်မီ Glycemia
Hypoglycemia
အကယ်၍ အင်ဆူလင်ဓာတ်ပမာဏသည်အစားအစာနှင့်အတူဘိုဟိုက်ဒရိတ်ပမာဏထက်သိသိသာသာကျော်လွန်ပါက၊ hypoglycemia ၏နောက်အကြောင်းရင်းတစ်ခုမှာလူနာအား ketoacidosis နှင့် / သို့မဟုတ် parenteral glucose မှမလုံလောက်သောပမာဏကိုဖယ်ရှားသည့်အခါဆင်ခြင်တုံတရားမရှိသောအင်ဆူလင်ကုထုံးဖြစ်သည်။
Hypoglycemia တွင်အောက်ပါရောဂါလက္ခဏာများပါဝင်သည်။
အာရုံနှင့်အမြင်အာရုံချို့ယွင်း
ဤအရာအလုံးစုံရောဂါလက္ခဏာများသည်သွေးထဲရှိဂလူးကို့စ်ကိုလျော့ကျစေရန်တုန့်ပြန်မှုအနေဖြင့် neurohypoglycemia နှင့်စာနာ - adrenal တုန့်ပြန်မှုတစ်ခုဖြစ်သည်။ ထို့အပြင်သက်ကြီးရွယ်အိုများကလေးငယ်များသည်ငတ်မွတ်ခေါင်းပါးမှုနှင့်စားသုံးရန်ငြင်းဆန်သည်။
အကယ်၍ အကူအညီများကိုမပေးလျှင်၊ hypoglycemic coma သည်ဖွံ့ဖြိုးလာနိုင်သည်။ ဗဟို ဦး နှောက်အာရုံကြောစနစ်အတွင်းရှိကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုကြောင့်ဖြစ်ပေါ်လာသောသတိဆုံးရှုံးမှု။ ပိုမိုနက်ရှိုင်းသောမေ့မြောမှုနှင့်အတူ ဦး နှောက်ဖောဖြစ်ပေါ်လာသည်။
သကြား၊ သကြားလုံးများ၊ ယို၊ ယိုများနှင့်အတူသင်သည်ပေါင်မုန့် (သို့) အသီးကိုစားရန်လိုအပ်သည်။ သတိဆုံးရှုံးခြင်းနှင့်အတူ ၂၀ မှ ၄၀% သောဂလူးကို့စ်ဖြေရှင်းချက်ကို ၂၀.၀ မှ ၄၀.၀ ပမာဏဖြင့်သွေးကြောထဲသို့ထိုးသွင်းသည်။ အကျိုးသက်ရောက်မှုမရှိပါကဆေးကိုထပ်ခါတလဲလဲရနိုင်သည်။ အကယ်၍ hypoglycemia သည်အိမ်၌ဖြစ်စေ၊ ကျောင်းတွင်ဖြစ်စေဖွံ့ဖြိုးမှုနည်းပါးပြီးသတိမေ့သွားလျှင်ဆရာဝန်မရောက်မီ (Glucagen, Novo-Nordisk ကုမ္ပဏီ) သည်ဂလူးကagon၏ / ကြွက်သားအတွင်း ၁ ဂရမ်ကိုလိုအပ်သည်။
အထူးအခြေအနေများတွင်ဆရာဝန်နည်းဗျူဟာ
intercurrent ရောဂါများ
ရောဂါကာလအတွင်းအင်ဆူလင်လိုအပ်ချက်တိုးလာသော်လည်းအစာစားချင်စိတ်သည်ပြောင်းလဲနိုင်သည်၊ များသောအားဖြင့်လျော့နည်းသွားသည်။ ထို့ကြောင့်၊ အပြန်အလှန်အားဖြင့်ရောဂါများဖြစ်ပွားနေစဉ်အတွင်းဂလူးကို့စ်နှင့်ဂလူးကို့စ်နှင့်ဆီးအက်တွန်တို့ကိုဂရုတစိုက်စောင့်ကြည့်ရန်လိုအပ်သည်။ hyperglycemia ဖြစ်လျှင်အင်ဆူလင်တိုသောကြောင့်အင်ဆူလင်ပမာဏကိုတိုးနိုင်သည်။ ဤကိစ္စတွင်ဆေးထိုးမှုပြောင်းလဲမှုသည်နှေးကွေးသည်။ အကယ်၍ ကလေးသည်တစ်နေ့လျှင် ၂ ဝဝအထိအထိလက်ခံရရှိပါက - ၂ ပုံပေါင်းထည့်ပါ၊ တစ်နေ့လျှင်အပုံ ၂ ဝထက် ပို၍ လက်ခံလျှင် - ၄ ပုံ။ သို့သော်ယေဘုယျအားဖြင့်နာမကျန်းဖြစ်စဉ်ကာလအတွင်းနေ့စဉ်ဆေးထိုးပမာဏသည်ကန ဦး ဆေး၏ ၂၀% ထက်မပိုစေသင့်ပါ။
အကယ်၍ ရောဂါကာလအတွင်းအစာစားချင်စိတ်ကိုလျှော့ချပါကကန ဦး ဆေးပြားအပေါ် မူတည်၍ ဆေးပမာဏကို ၂ မှ ၄ သို့လျှော့ချနိုင်သည်။ သို့မဟုတ်ပါကပြောင်းလဲခြင်း၏ညှိုနှိုင်းမှုသည်သွေးထဲရှိဂလူးကို့စ်နှင့်ဖြစ်နိုင်ချေရှိသော hypoglycemia ပေါ်တွင်မူတည်သည်။
ပိုဆိုးလာသည့်ဆီးချိုရောဂါများအတွက်ဆရာဝန်၏နည်းဗျူဟာ: polydipsia, polyuria ၏ရောဂါလက္ခဏာများ၏အသွင်အပြင်။
ဤကိစ္စတွင်၊ နေ့စဉ်ဆေးပမာဏ၏ ၁၀-၂၀% အားဖြင့်တိုတောင်းသောကြောင့်အင်ဆူလင်ကိုနေ့စဉ်ဆေးပမာဏတိုးမြှင့်ပေးရန်လိုအပ်ပြီးအဓိကအစာမစားမီလိုအပ်သောယူနစ်အရေအတွက်ကိုထည့်သွင်းရန်လိုအပ်သည်။ ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုကိုအစားထိုးနိုင်ရန်အလားတူနေ့စဉ်ဆေးကို ၂-၃ ရက်ခန့်သောက်သင့်သည်။ ဤအချိန်အတောအတွင်းထပ်မံညှိမရသည့်အကြောင်းရင်းကိုဆက်လက်ရှာဖွေရန်ခွင့်မပြုရန်ရှာဖွေရန်လိုအပ်သည်။
ခွဲစိတ်ကုသမှုအင်ဆူလင်ကုထုံး
ဒေသခံမေ့ဆေးအောက်မှာဖျော်ဖြေအသေးစားစစ်ဆင်ရေး။ ပုံမှန်အစားအစာနှင့်အင်ဆူလင်ကုထုံး၏ပုံမှန်အတိုင်း regimen ။ နံနက်ယံ၌စစ်ဆင်ရေးသယ်ဆောင်ရန်အကြံပြုလိုတယ်။
မေ့ဆေးအောက်မှာတိုတောင်းသောစစ်ဆင်ရေး။ ခွဲစိတ်ကုသသည့်နေ့တွင်လူနာမှရရှိသောတိုတောင်းသောလုပ်ဆောင်မှုအင်ဆူလင်၏နေ့စဉ်ဆေးပမာဏ၏ ၅၀% ကိုအရေပြားအောက်တွင်ထိုးသွင်းသည်။ တစ်ချိန်တည်းမှာပင် ၅% သောဂလူးကို့စ်အားသွေးကြောတွင်းသို့စတင်သည်၊ များသောအားဖြင့်ဇီဝကမ္မနေ့စဉ်အရည်လိုအပ်ချက်နှင့်အညီပမာဏ - ၆၀ ml / kg / day ဖြစ်သည်။ 7.5% ပိုတက်စီယမ်ကလိုရိုက်ဖြေရှင်းချက်ကို 2 ml / kg / day နှုန်းဖြင့်ဂလူးကို့စကိုထည့်သွင်းထားသည်။ သွေးသကြားဓာတ်ကိုခွဲစိတ်ကုသခြင်း၊ ၎င်းအပြီးတွင်စစ်ဆေးပြီးနောက်တစ်နေ့လုံး ၂ နာရီတိုင်းကိုစစ်ဆေးသည်။ ခွဲစိတ်ကုသပြီးနောက်အင်ဆူလင်ကို ၆ နာရီတိုင်းအရေပြားကို ၀.၂၅ ဦး / ကီလိုဂရမ်အလေးချိန်နှုန်းဖြင့်ထိုးပေးသည်။
၎င်းကိုအစာကျွေးသည်နှင့်တစ်ပြိုင်နက်၊ ပြုတ်ရည်ကိုရပ်တန့်ပြီးအင်ဆူလင်ကုထုံး၏ပုံမှန်နည်းလမ်းသို့ပြောင်းပါ။ ပြုတ်ရည်ကုထုံးကိုများသောအားဖြင့်အနည်းဆုံး ၂၄ နာရီ ၁၂ လုံးလုပ်သည်။
ကျန်းမာရေးအကြောင်းပြချက်များအတွက်မေ့ဆေးသို့မဟုတ်အရေးပေါ်ခွဲစိတ်မှုအောက်တွင်ရေရှည်ခွဲစိတ်။
ပြုတ်ရည်ကုထုံးကိုနေ့စဉ်အရည်လိုအပ်ချက်အပေါ် အခြေခံ၍ လုပ်ဆောင်သင့်သည် - ၁-၃ ml / kg အလေးချိန် / တစ်ရက်လျှင်ပိုတက်စီယမ်ကလိုရိုက်၏ ၇.၅% ဖြေရှင်းချက်နှင့်အတူ ၅% ဂလူးကို့စ်။
အဆိုပါ glycemia ပေါ်မူတည်။ , အင်ဆူလင်ဂလူးကို့စနှင့်အတူသွေးကြောသွင်းအုပ်ချုပ်သည်။ အကယ်၍ သွေးသကြားဓာတ်သည် ၈.၃ မီလီမီတာ / l ဖြစ်ပါကအင်ဆူလင်ကိုခြောက်သွေ့သောဂလူးကို့စ်၏ ၁ ဂရမ်နှုန်းဖြင့် ၁.၄ ယူနစ်၊ ၈.၃ မှ ၁၁.၁ မီလီမီတာ / လီတာမှ ၁.၄ ယူနစ် - ခြောက်သွေ့သောဂလူးကို့စ်၊ / ဌ - 1 ED - ခြောက်သွေ့သောဂလူးကို့စ် ၂ ဂရမ်။
ခွဲစိတ်ကုသပြီးနောက်ဂလူးကို့စ်ကိုအစာမစားခင်အထိသွေးကြောသွင်းခြင်းကိုဆက်လက်ပြုလုပ်ပြီးအင်ဆူလင်ကို ၆ နာရီတိုင်း / ခန္ဓာကိုယ်အလေးချိန် ၀.၂၅ U / kg ခန်ဓာကိုယ်ထည်ဖြင့်အုပ်ချုပ်သည်အထိဆက်လက်လုပ်ဆောင်သည်။
ကလေးများအတွက်ဆီးချိုရောဂါ၏သင်တန်းအင်္ဂါရပ်များ
အင်ဆူလင်လိုအပ်ချက်သိသိသာသာလျှော့ချသည့်အခါရောဂါအများစုနှင့်များသောအားဖြင့်ရောဂါကုသခြင်းနှင့်သင့်လျော်သောကုထုံးသတ်မှတ်ခြင်းပြုလုပ်ပြီး ၂-၄ ပတ်အကြာတွင်ရောဂါပြန်ကောင်းလာနိုင်သည်။ ဤအဆင့်သည်ရက်သတ္တပတ်များစွာသို့မဟုတ်လများစွာကြာသည်။ ထို့နောက်အင်ဆူလင်လိုအပ်ချက်မှာထပ်မံမြင့်တက်လာပြီး ၀.၈.၁ မှ ၁ / ကီလိုဂရမ်ကိုယ်အလေးချိန်စတင်ချိန်မှ ၃ နှစ်အတွင်း ၃၅ နှစ်သို့ရောက်ရှိသည်။ အပျိုဖော်ဝင်ချိန်တွင် contrainsular ဟော်မုန်းပမာဏများလာသည်၊ အပျိုဖော်ဝင်တိုးတက်မှုနှုန်းတိုးများလာပြီးခန္ဓာကိုယ်အလေးချိန်တိုးလာသည်။ ဤကာလအတွင်းဆီးချိုရောဂါ၏သင်တန်းကို lability အားဖြင့်သွင်ပြင်လက္ခဏာနှင့်အလွန်သတိထားစောင့်ကြည့်ရေးလိုအပ်သည်။ အပျိုဖော်ဝင်ပြီးနောက်ဆီးချိုရောဂါသည်တဖန်တည်ငြိမ်လာသည်။ အပျိုဖော်ဝင်ချိန်တွင်အင်ဆူလင်ပမာဏကိုတစ်နေ့လျှင် ၂ ယူနစ် / ကီလိုဂရမ်အလေးချိန်တိုးနိုင်သည်။ ဆီးချိုရောဂါသည်များသောအားဖြင့် polyendocrinopathies ၏ပွဲ ဦး ထွက်ဖြစ်ကြောင်းသတိရသင့်သည်။ နောက်ပိုင်းတွင်ကလေးများသည်အခြား endocrine gland များအထူးသဖြင့်သိုင်းရွိုက်ဂလင်း၏ autoimmune ရောဂါများဖြစ်ပေါ်လိမ့်မည်။
ဆီးချိုရောဂါကိုလျော်ကန်စွာလျော်ကြေးပေးခြင်းသည်ဇီဝြဖစ်ပျက်မှုအားလုံးနှင့်အထူးသဖြင့်ပရိုတင်းဓာတ်များကိုချိုးဖောက်ရာရောက်သည်။ ရလဒ်အနေဖြင့်အရေပြားနှင့်ချွဲသောအမြှေးပါးများကူးစက်ပြန့်ပွားမှုဖြစ်ပွားခြင်းကို pyoderma နှင့်မှိုရောဂါကူးစက်မှုများဖြစ်ပေါ်လာသည့်အခါကုသမှုလုပ်ငန်းစဉ်သည်ခက်ခဲပါသည်။
ဆီးချိုရောဂါ၏အနှေးဖွံ့ဖြိုးဆဲရောဂါများ
၄ င်းတို့သည်ကလေးများအတွက်သွေးကြောဆိုင်ရာရောဂါများဖြစ်သော microangiopathies များပေါ်တွင်အခြေခံသည်။ ၎င်းသည်ဖွံ့ဖြိုးတိုးတက်မှုသည်ကလေး၏မျိုးရိုးဗီဇလက္ခဏာများနှင့်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်၏လျော်ကြေးအပေါ်မူတည်သည်။ များသောအားဖြင့် microangiopathies ရောဂါစတင်ပေါ်ပေါက်ပြီးနောက်ငါးနှစ်အကြာတွင်ဖြစ်ပေါ်လာသည်။
ဆီးချို Nephropathy
အချိန်ကြာလာသည်နှင့်အမျှအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူ ၁/၃ ခန့်သည်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာချို့ယွင်းချက်ကိုဖြစ်ပေါ်လာသည်။ ၎င်းသည်ဆီးချိုရောဂါ glomerulosclerosis အပေါ်အခြေခံသည် ဆီးချိုရောဂါအတွက်လျော်ကြေးပေးခြင်းဖြင့်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုနှောင့်နှေးနိုင်သည်။ ဆီးချို nephropathy ၏ preclinical ရောဂါ microalbuminuria စမ်းသပ်သုံးပြီးဖျော်ဖြေနေသည်။ microalbuminuria ကိုရှာဖွေတွေ့ရှိရန်အတွက်မိမိကိုယ်ကိုချုပ်တည်းခြင်း၊ glycemia ထိန်းချုပ်ခြင်း၊ သွေးပေါင်ချိန်ကိုပုံမှန်စောင့်ကြည့်စစ်ဆေးရန်လိုအပ်သည်။ ACE inhibitors (Monopril, Diroton, Enalapril, Renitek) သို့မဟုတ် angiotensin II receptor inhibitors (Cazaar) သည်ဤအဆင့်တွင်ကုထုံးဆေးများအဖြစ်အသုံးပြုပြီးဖြစ်သည်။ ဆီးချို nephropathy ၏ preclinical အဆင့်စတင်တည်ထောင်ခဲ့ပြီးကတည်းကကလေးစောင့်ကြည့်ပိုပြီးစေ့စပ်ဖြစ်လာသည်။
ဆီးချို retinopathy
ဆီးချိုရောဂါ၏ retinopathy သည်မျက်မမြင်ဖွံ့ဖြိုးမှုနှင့်အတူ retina အားပျက်စီးခြင်းဖြင့်သွင်ပြင်လက္ခဏာရှိသည်။ ဆီးချိုရောဂါဆိုင်ရာ retinopathy ၏ရောဂါလက္ခဏာများအတွက်ဆီးချိုရောဂါ၏ပထမ ဦး ဆုံးအနေဖြင့် ၅ နှစ်အကြာတွင်မျက်စိအထူးကုဆေးခန်း၏မျက်စိသွေးကြောဆိုင်ရာရောဂါရှာဖွေရေးကက်ဘိနက်မှရန်ပုံငွေပြောင်းလဲမှုကိုစေ့စေ့စပ်စပ်ရောဂါလက္ခဏာပြပြီး photocoagulation ကို အသုံးပြု၍ တစ်နှစ်လျှင် ၁ ကြိမ် ၁ ကြိမ်ကုသပေးသည်။
Polyneuropathy
ဆီးချိုရောဂါ၏ဤရှုပ်ထွေးစောစောအလုံအလောက်ဖွဲ့စည်းသည်။ ခွဲခြား:
အပေါ်ယံနှင့်နက်ရှိုင်းသော sensitivity ကိုရောဂါတစ်ခုတွင်တွေ့မြင်ရသော Peripheral Polyneuropathy ။ ၎င်း၏ရောဂါအဘို့, electromyographic လေ့လာမှုများသည်လက်ရှိတွင်ကျယ်ပြန့်အသုံးပြုကြသည်။ ကုသမှုတွင်α-lipoic အက်ဆစ် (Espa-lipon, Thioctacid, Berlition) နှင့်အဆီပျော်ဝင်နိုင်သည့်ဗီတာမင် B1 နှင့် B6 (Milgamma) တို့ကိုကြိုတင်ပြင်ဆင်သည်။
သူတို့ခွဲခြားရသောကိုယ်ပိုင်အုပ်ချုပ်ခွင့်ရ - ဆီးချိုရောဂါနှလုံး၊ ဆီးချို gastropathy၊ ဆီးချိုသွေးချိုရောဂါ၊ ဆီးချို neurogenic ဆီးအိမ်။ သူတို့ရဲ့ရောဂါလက်တွေ့နှင့်ဆာပဒေတာအပေါ်အခြေခံသည်။ ကုသမှုတွင် Cardiotrophs, prokinetics, physiotherapy ကိုအသုံးပြုသည်။
ဆီးချို encephalopathy
ဆင်းရဲနွမ်းပါးသည့်လျော်ကြေးပေးခြင်းမရှိသောဆီးချိုရောဂါဖြစ်ပွားမှုတွင်စိတ်ဖိစီးမှုနှင့်အမူအကျင့်ဆိုင်ရာနယ်ပယ် - encephalopathy ကိုပြောင်းလဲရန်ဖြစ်နိုင်သည်။
ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အလယ်အလတ်ပြcomplနာများမှာ -
အင်ဆူလင်ကိုဆေးထိုးသည့်နေရာတွင် Lipodystrophy ။
ကာဗိုဟိုက်ဒရိတ်နှင့်အဆီဇီဝြဖစ်ပျက်မှုနည်းပါးသောကြောင့်အသည်းအသည်းရောဂါဖြစ်ပွားခြင်း။
ဆီးချိုရောဂါ chiropathy - လက်များ၏သေးငယ်သောအဆစ်ဇီဝဖြစ်စဉ် arthropathy ။
Lipoid necrobiosis သည်အဆုတ်ရောင်ခြင်း၊
လက်ရှိတွင်ကျွန်ုပ်တို့သည် Moreak နှင့် Nobekur syndrome ရောဂါလက္ခဏာများကိုမကြုံတွေ့ရပါ။
Polydipsia - ဘာလဲ
“ polydipsia” ဟူသောဝေါဟာရသည်“ သားစဉ်မြေးဆက်” (poot connection m - ရေနှင့်ဆက်သွယ်မှု၊ ဤအရပ်မှအမေရိကန်ပိုတိုနှင့် hippo) နှင့်တူတူလက်တင်အမြစ်များလည်းရှိသော်လည်း၎င်းတို့အကြားကွာခြားချက်မှာကြီးမားသည်။
စိတ်ရောဂါကုသမှုသည်“ စိတ်ကိုလွှမ်းမိုး” ခြင်းဟုအဓိပ္ပာယ်ရသည်။
မူလတန်း polydipsia ၏ဖြစ်ပျက်မှုတိုက်ရိုက် pituitary-hypothalamic ဒေသ၏ရောဂါဗေဒ၏ရှေ့မှောက်တွင်သို့မဟုတ်စိတ်ပိုင်းဆိုင်ရာမမှန်မှုကြောင့်၎င်း၏ activation နှင့်အတူရေငတ်၏ဗဟို (သို့မဟုတ်အရက်သောက်စင်တာ) ၏လုပ်ဆောင်ချက်များကို၏ရောဂါများမှစွပ်စွဲနေသည် - ဒီအလယ်ဗဟို၏တုံ့ပြန်မှုကိုအစပျိုးလိုက်သောသွေးလည်ပတ်မှုအသွေး၏ဖွဲ့စည်းမှုအတွက်သွေဖည်လိုအပ်သည်။
စိတ်ပိုင်းဆိုင်ရာအစီအစဉ်၏အကြောင်းပြချက်များအပြင် - schizophrenia နှင့်အခြားအရာ, ထိုကဲ့သို့သောမူလတန်း polydipsia (idiopathic) ၏ပုံစံ, သိပ္ပံသေးမပေးနိုငျသော၏ရှင်းပြချက်လည်းမရှိ။
စိတ်ရောဂါဆိုင်ရာအယူအဆတည်ရှိမှု - စိတ်ရောဂါကုသမှုပိုလီဒီစီဆီယားသည်ကြီးမားသောရေပမာဏကိုသောက်သုံးရန်လိုအပ်သည်ဟုရှင်းပြ။ မရနိုင်သောယုတ္တိဗေဒယုံကြည်ချက်နှင့်ဆက်စပ်သည်။
လူနာများကိုယ်နှိုက်မှအဆိပ်များနှင့်“ ပျက်စီးခြင်း” ကိုဆေးကြောလိုခြင်းသို့မဟုတ်တီထွင်ထားသောလက်ဆောင်တစ်ခုအားအကောင်အထည်ဖော်ခြင်းအားဖြင့်မိမိတို့၏စံနမူနာကိုအတည်ပြုသည်။
ပိုလီဂျီဆီယာ၏စိတ်ရောဂါဆိုင်ရာရောဂါဗေဒ၏အန္တရာယ်သည်သွေးကိုအီလက်ထရွန်နိုက် (ဆိုဒီယမ်) ကိုအသက်အန္တရာယ်ဖြစ်စေနိုင်သောအခြေအနေသို့ကူးစက်နိုင်ခြင်းနှင့်ဖမ်းဆီးရမိခြင်းနှင့်နောက်ဆက်တွဲဆိုးကျိုးများဖြစ်စေနိုင်သည်။
ဒေါက်တာ Malysheva မှဗွီဒီယို
ဇီဝကမ္မနှင့်ရောဂါဗေဒအကြောင်းတရားများ
ရေငတ်ခြင်းဖြစ်ပေါ်လာသည့်အကြောင်းရင်းများသည်ချွေးထွက်ခြင်းကြောင့်ဆားများနှင့်အတူဆားအရည်နှင့်သဘာဝ (ဇီဝကမ္မ) ဆုံးရှုံးမှုများဖြစ်နိုင်သည်။
- အပူထဲကနေ
- သိသိသာသာကြွက်သားအလုပ်စွမ်းဆောင်ရည်အမျိုးအစား,
- ဦး နှောက်အာရုံကြောစနစ်၏ထူးခြားသောလက္ခဏာများ (ရှက်ခြင်း၊ အပြစ်ရှိသည်ဟုခံစားရခြင်း၊ အမျက်ထွက်ခြင်းကြောင့်ချွေးထွက်ခြင်း) နှင့်အခြားအကြောင်းများ။
ရောဂါပိုးမွှားများပိုင်ဆိုင်မှုအတွက်အကြောင်းပြချက်များမှာသွေးထဲတွင်ပါဝင်ပစ္စည်းတစ်မျိုး၏ပါဝင်မှုကိုအသက်အန္တရာယ်ဖြစ်စေသည့်အညွှန်းများသို့တိုးမြှင့်ပေးခြင်းသည်လက်ရှိအချိန်တွင်သွေးထဲတွင်လုံလောက်သောရေ (ရေ) ရှိနေခြင်းကြောင့်ဖြစ်သည်။
ဒါကြောင့်တခါတရံသွေးထဲမှာဂလူးကို့စ် (glucose) ပမာဏကိုတိုးမြှင့်ဖို့ပျံ့နှံ့နေတဲ့အရည်ပမာဏကိုလျော့ချဖို့မလိုအပ်ပါဘူး။ ဒါ့အပြင်အခြားအကြောင်းပြချက်တွေကြောင့်လည်းတိုးပွားလာပါတယ်။
ဥပမာအားဖြင့်၊ ဆီးချိုရောဂါတွင်ပါ ၀ င်သည့် polydipsia နှင့်တစ်ပြိုင်နက်တည်း hyperglycemia ကိုဟော်မုန်းမညီမျှမှု - အင်ဆူလင်ချို့တဲ့ခြင်းဖြင့်ရှင်းပြသည် - ၎င်းသည်ရောဂါ၏မရှိမဖြစ်လိုအပ်သောအခြားရောဂါလက္ခဏာများအတွက်ရေငတ်ခြင်း - polyuria (အမြောက်အမြားအမြန်ဆီးထွက်ခြင်း၊ လူနာအားပြည့်စုံစေရန်ပြည့်နှက်စေသည့်စာသားဘာသာပြန်ခြင်း) ဖြစ်သည်။ ဆီးချိုရောဂါဟူသောစကားလုံးသည်ဆီးချိုရောဂါကိုဆိုလိုသည်။
ရောဂါဖြစ်ပွားစေသောရေငတ်မှု၏နောက်အကြောင်းရင်းတစ်ခုမှာဟော်မုန်းမညီမျှမှုကြောင့်ဖြစ်ပေါ်လာသောအခြားရောဂါတစ်ခုလည်းဖြစ်သည်။ ဆီးချိုရောဂါသာမကဆီးချိုရောဂါဖြစ်သည်။
ရောဂါလက္ခဏာများနှင့်ဆက်စပ်သောညွှန်ကိန်းများ
ဤရောဂါရှိရေသုံးစွဲမှုသည်ရာသီဥတုရှိခန္ဓာကိုယ်၏ပျမ်းမျှဇီဝကမ္မစံချိန်နှင့်စွမ်းအင်သုံးစွဲမှု (တစ်နေ့လျှင် ၂ လီတာကျော်) ကျော်လွန်သောကြောင့် hemodilution (ရေနှင့်သွေးကိုရောစပ်ခြင်း) သည်၎င်း၏ electrolyte ဖွဲ့စည်းမှုတွင်မညီမမျှဖြစ်ခြင်းကိုဖြစ်စေသည်။ ရလဒ်အနေဖြင့်ခန္ဓာကိုယ်စနစ်အားလုံး၏လုပ်ဆောင်မှုများတွင်ရောဂါများပေါ်ပေါက်လာသည်။
ကြွက်သားများစနစ်သည်ပြmildနာများစွာတွင်အလုပ်မလုပ်ခြင်း၊ ညှိနှိုင်း။ မရသည့်ကြွက်သားကျုံ့ခြင်းများဖြင့်စတင်သည်။ ပြင်းထန်သောမူကွဲတွင် (ပြင်းထန်သောသွေးဖြန်းခြင်း) Epileptic ဖမ်းဆီးရမိခြင်းနှင့်ဆင်တူသည်။
“ ကြွက်သား” ၏ယေဘူယျအယူအဆတွင်အရိုးသာမကချောမွေ့သောကြွက်သားများပါ ၀ င်သည်ကိုလက်ခံခြင်းအားဖြင့်အလုပ်ကိုမတည်မငြိမ်ဖြစ်စေသည်။
- နှလုံး (မကျေနပ်မှုများဖြစ်ပေါ်မှု၊ နှလုံးကျုံ့မှု၏အားနည်းမှုနှင့်အတူ)၊
- ဆွန်းကိုယ်တွင်းအင်္ဂါ။
သွေးကြောများ၏စည်းချက်သည်အပြောင်းအလဲ (အပြောင်းအလဲ (အစတွင် hypertonicity ၏လွှမ်းမိုးမှုနှင့်ရောဂါ၏ဇာတ်လမ်းတွဲအဆုံးတွင်၎င်း၏ကျဆင်းခြင်း)) - သွေးခုန်နှုန်းနှင့်သွေးပေါင်ချိန်၏ဒစ်ဂျစ်တယ်ညွှန်းကိန်းများအစပိုင်းတွင်တိုးလာပြီးနောက်ကျလိမ့်မည်။
အစာအိမ်၊ အူမကြီး၊ endocrine နှင့် exocrine gland များနှင့်အတူတူပင်ဖြစ်သည်။ ၎င်းတို့၏ပြွန်များကိုကြွက်သားများဖြင့်ဖွဲ့စည်းထားသည်။
ခန္ဓာကိုယ်အတွင်းရှိရေများစုဆောင်းခြင်းသည်ခန္ဓာကိုယ်အတွင်းရှိအရည်များစုဆောင်းခြင်း (အထူးသဖြင့် ascites) တွင်ဖော်ပြသော edema syndrome ရောဂါကိုဖြစ်ပေါ်စေသည်။ ထို့နောက်ပြင်ပဖောရောင်၏အသွင်အပြင်ကိုဖော်ပြသည်။
ဦး နှောက်ကိုသွေးကြောများ၏အခြေအနေအပေါ်မှီခိုနေရမှုကြောင့်၎င်းရဲ့ကမောက်ကမဖြစ်မှုဟာကိုယ်တွင်းအင်္ဂါတွေနဲ့စနစ်အားလုံးရဲ့လှုပ်ရှားမှုမှာရောဂါတစ်ခုကိုဖြစ်ပေါ်စေပါတယ်။
ဤရောဂါ၏တည်ရှိမှုကြောင့်သွေးဂလူးကို့စ်အဆင့်အတက်အကျများနောက်ခံကြောင့်အပြောင်းအလဲများသည်ပိုမိုလျှင်မြန်စွာဖြစ်ပေါ်လာသည်၊ ကြာကြာခံ။ ခန္ဓာကိုယ်နှင့်ဆေးဘက်ဆိုင်ရာလုပ်သားများအားလျော်ကြေးပေးရန်များစွာကြိုးပမ်းမှုများလိုအပ်သည်။
ရောဂါရှာဖွေရေး
ဆီးချိုရောဂါရှိနေခြင်း - သကြားရောသကြားဓာတ်ပါ ၀ င်မှု (သို့မဟုတ်သူတို့တည်ရှိမှု၏ယူဆချက်) ကိုလူနာကိုယ်တိုင်သတိပြုမိသောလက္ခဏာများနှင့်ဓာတ်ခွဲခန်းအချက်အလက်များဖြင့်ညွှန်ပြသည်။
ပထမအမျိုးအစားတွင်နောက်ခံ polydipsia ပါဝင်သည်။
- ပိုလီယာ
- polyphagy (insatiable ငတ်မွတ်ခေါင်းပါးမှု),
- ကိုယ်အလေးချိန်ကျခြင်း၏အကြောင်းပြချက်၊
- ယေဘုယျအဆိပ်အတောက်ဖြစ်ရပ်များ (အလွန်အမင်းပင်ပန်းနွမ်းနယ်ခြင်း၊
- ရေဓာတ်ခန်းခြောက်ခြင်းလက္ခဏာများ (ပါးစပ်ခြောက်သွေ့ခြင်းမှအရေပြားထိရောက်သည့်ရောဂါများသို့ယားခြင်း၊ အခွံ၊ အဖု၊ အနာ၊ သွေးထွက်ခြင်း)၊
- glucosuria (ဆီးအရသာ၏သကြားလုံး) ။
ဤလက္ခဏာများကိုလက်တွေ့စမ်းသပ်မှုများကအတည်ပြုသည်။
- ဆီးနှင့်သွေးသကြားဓာတ်စစ်ဆေးခြင်း (glycated hemoglobin နံပါတ်များနှင့်အခြားနည်းများကိုဆုံးဖြတ်ခြင်းအပါအဝင်)၊
- အဆိုပါ glycemic ပရိုဖိုင်း၏သဘောသဘာဝ,
- သွေးထဲရှိဟော်မုန်းပမာဏကိုဆုံးဖြတ်ခြင်း၊
- အထူးကုဆရာဝန်များ (ခန္ဓာကိုယ်စနစ်များ၏လုပ်ဆောင်ချက်များကိုလေ့လာခြင်း) (endocrinologist, neuropathologist, optometrist) ။
ဆီးချိုရောဂါ insipidus (nephrogenic သို့မဟုတ် pituitary) နှင့်အတူ, ဒီရောဂါဇီဝအရည်၏ဖွဲ့စည်းမှုအတွက်အခြားဇီဝဓါတုဗေဒမူမမှန်အတွက်ကွဲပြားလိမ့်မည်။
ကုထုံး regimen
ကုသမှု polydipsia ၏အကြောင်းရင်းပေါ်တွင်မူတည်သည်။
၎င်း၏ဆီးချိုရောဂါဖြစ်စဉ်နှင့်အတူ, ရောဂါ၏ဆုံးမပဲ့ပြင်လုပ်ဆောင်သည်
- ဟော်မုန်းနောက်ခံ
- စနစ်နှင့်ကိုယ်တွင်းကလီစာတွေကို
- တစ်ရှူးများတွင်ဇီဝဖြစ်စဉ်ဖြစ်စဉ်များ,
- မိမိလူနေမှုပုံစံစတဲ့ပြောင်းလဲမှုနှင့်အတူလူနာအစာအာဟာရ။
ပထမရည်မှန်းချက်ကိုရရှိရန်သကြားဓာတ်ကိုလျှော့ချသည့်ဆေးများသို့မဟုတ်အင်ဆူလင်များကိုသတ်မှတ်ခြင်းဖြင့်ပြုလုပ်နိုင်ပြီးသွေးနှင့်ဆီးလမ်းကြောင်းအရကုသမှုကိုချိန်ညှိနိုင်သည်။
ဒုတိယအနေဖြင့်လုပ်ဆောင်ရန်အတွက်ကျယ်ပြန့်သောကုထုံးအမျိုးမျိုးကိုအသုံးပြုရန်လိုအပ်သည်။ Diuretics (Lasix နှင့်အခြားသူများ) သည်ပေါင်းစပ်လိုက်သော rehydration နည်းလမ်းများ (သင်သောက်သည့်အရည်ကိုမသောက်ရန်ယိုယွင်းနည်းလမ်းဖြင့်ဖြေရှင်းနည်းများကိုမိတ်ဆက်ပေးခြင်း) ကိုအသုံးပြုသည်။
ရေ - ဆားချိန်ခွင်လျှာကိုပြန်လည်ဖြည့်တင်းခြင်းသည်ကိုယ်အင်္ဂါနှင့်ခန္ဓာကိုယ်စနစ်များ၏လုပ်ငန်းဆောင်တာများကိုပြန်လည်ထူထောင်ရေးလုပ်ငန်းစဉ်၏အစဖြစ်သည်။ လိုအပ်ပါကဆေးဝါးများကိုအသုံးပြုသည်။
- antispasmodic (မဂ္ဂနီစီယမ် sulfate, Papaverine),
- antihistamine (Analgin နှင့် diphenhydramine) ပေါင်းစပ်ထားသည့် analgesic၊
- antispastic (Radedorm) နှင့်အတူသက်သာစေသောဆေးနှင့်မဟုတ်ရင်။
Riboxin နှင့်တစ်သျှူးဇီဝြဖစ်ပျက်မှုကိုတိုးတက်စေသော antihypoxic အကျိုးသက်ရောက်မှုကိုဖြစ်စေသောအခြားအေးဂျင့်များအသုံးပြုခြင်းသည်ကိုယ်တွင်းအင်္ဂါများနှင့်တစ်ရှူးများ၏အခြေအနေကိုတိုးတက်စေပြီးကိုယ်ခန္ဓာ၏အထွေထွေလေသံကိုမြှင့်တင်နိုင်သည်။ လိုအပ်ပါကဗီတာမင်ကုထုံးကိုအတူတူပင်ရည်ရွယ်သည်။
ဆီးချိုရောဂါလူနာသည်အိမ်မှထွက်ခွာသွားမည်ကိုစိုးရိမ်သောကြောင့်အခြေအနေကိုလျင်မြန်စွာတိုးတက်အောင်လုပ်ဆောင်နိုင်စွမ်းမရှိခြင်းကြောင့်သူသည်သူ့ရောဂါနှင့်ပတ်သက်သောယုံကြည်ချက်အသစ်များ၊ နေ့စဉ်ပုံမှန်ကျန်းမာရေးအခြေအနေနှင့်ရုပ်ပိုင်းဆိုင်ရာနှင့်လူမှုရေးလှုပ်ရှားမှုများကိုပြန်လည်သုံးသပ်ရန်လိုအပ်သည်။
ဆီးချိုရောဂါသည်အစားအစာကိုဂရုမစိုက်သင့်ပါ (အချို့သောအစားအစာများ၏အကျိုးကျေးဇူးများသို့မဟုတ်ထိခိုက်မှုများနှင့် ပတ်သက်၍ ခိုင်မာသည့်ယုံကြည်ချက်အချို့ကိုဖျက်ဆီးရန်လိုအပ်သည်) ။
အချိန်မီရောဂါရှာဖွေခြင်း၊ polydipsia ၏အကြောင်းရင်းများကိုရှာဖွေခြင်းနှင့်အထူးကုဆရာဝန်တစ် ဦး ၏အကြံပြုချက်များကိုဖြည့်ဆည်းပေးခြင်းအားဖြင့်၎င်းသည်လျစ်လျူရှုခံရပါကကြိုတင်ခန့်မှန်း။ မရသောအကျိုးဆက်များရှိသောမေ့မြောဖြစ်နိုင်ခြေရှိသည်။
ဇီဝကမ္မအကြောင်းပြချက်
ပထမ ဦး စွာငါနှင့်ဆက်စပ်သည့် polydipsia သတိပြုပါ ပတ်ဝန်းကျင်ဆိုင်ရာအချက်များ။ ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုပိုမိုမြင့်မားခြင်း၊ အိမ်တွင်းနှင့်အပြင်ဘက်တွင်အပူချိန်မြင့်မားခြင်း၊ စိတ်ဖိစီးမှုများသောအခြေအနေများသည်ဤလက္ခဏာကိုဖြစ်ပေါ်စေနိုင်သည်။ သို့သော်၎င်းသည်မည်သည့်ရောဂါလက္ခဏာကိုမှဖော်ပြလိမ့်မည်မဟုတ်ပါ။ ကိုယ်ဝန်ဆောင်မိခင်များအနေဖြင့်လည်းရေငတ်ခြင်းကိုသတိပြုမိနိုင်သည်။
ဇီဝကမ္မဆိုင်ရာ polydipsia အတွက်အစားအစာတစ်ခုဖြစ်သည်။ ငန်သောချိုသောသို့မဟုတ်စပ်သောအစားအစာများသည်အရက်သာမကရေငတ်စေနိုင်သည်။
နောက်ထပ်မေးခွန်းတစ်ခုကရေငတ်သောအခါ ပြင်ပအချက်များ၏သြဇာလွှမ်းမိုးမှုမရှိဘဲ။ ဥပမာအားဖြင့်၊ အရည်အတွက်ပိုမိုလိုအပ်ချက်ကပြောနိုင်သည်။
- အဖျား
- သွေးဆုံးရှုံးမှု
- ရောင်ရမ်းခြင်း
- hydrothorax (ရင်ဘတ်လိုင်ထဲမှာ effusion),
- ascites (ဝမ်းဗိုက်လိုင်အတွက် effusion) ။
လူတစ် ဦး ၌ရေငတ်ခြင်းသည်ဝမ်းလျှောခြင်းသို့မဟုတ်အော့အန်ခြင်းနှင့်လည်းဖြစ်ပွားနိုင်သည်
Psychogenic Polydipsia
နောက်ထပ်ပြောင်းလဲမှုနှင့်ဆက်စပ် psychogenic polydipsia ဖြစ်ပါတယ် စိတ်ရောဂါ.
ရေငတ်ခြင်းလက္ခဏာသည်ရောဂါများစွာရှိကြောင်းညွှန်ပြနိုင်သည်။ ပထမ ဦး ဆုံးလူနာသည်အရည်အတွက်ထိန်းချုပ်မှုမလိုအပ်ဟုညွန်ကြားပါကဆရာဝန်ကသံသယရှိလိမ့်မည်။ ဆီးချိုရောဂါဖွံ့ဖြိုးမှု။ ဆီးချိုနှင့်ဆီးချိုရောဂါ insipidus ရှိသောကြောင့်ဤကိစ္စတွင်ကွဲပြားခြားနားသောရောဂါရှာဖွေရန်လိုအပ်သည်။ ဤရောဂါများကိုဖွံ့ဖြိုးတိုးတက်မှု၏အကြောင်းရင်းများအဖြစ်ကုသမှုသည်ကွဲပြားခြားနားသော်လည်းသရုပ်လက္ခဏာများသည်အလွန်ဆင်တူနိုင်သည်။