မွေးကင်းစ၏ဆီးချို fetopathy ၏လက္ခဏာများနှင့်ကုသမှု
ဆီးချိုရောဂါသန္ဓေသားလောင်းသည်သန္ဓေသားဖွံ့ဖြိုးတိုးတက်မှုကာလအတွင်းကလေးငယ်တွင်ပြcomplနာများဖြစ်ပေါ်စေသည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး ၌သွေးမြင့်မားစွာသကြားဓာတ်ကြောင့်သူတို့ကိုနှိုးဆွသည်။ များသောအားဖြင့်၎င်းသည်လျှို့ဝှက်ဆီးချိုရောဂါသို့မဟုတ်လျော်ကြေးငွေမရသောရောဂါများနှင့်ဖြစ်ပွားလေ့ရှိသည်။
ရောဂါ၏ရောဂါဖြစ်ပွားမှုကိုအချိန်ကြာမြင့်စွာလေ့လာခဲ့ပြီးဖြစ်သဖြင့်ဆရာဝန်များသည်ကိုယ်ဝန်ပထမသုံးလပတ်ပြီးနောက် fetopathy ကိုအလွယ်တကူဆုံးဖြတ်နိုင်သည်။ ဒီရောဂါဗေဒဖြင့်မွေးကင်းစကလေးသေဆုံးမှုနှုန်းမွေးဖွားပြီးနောက်သာမန်ကလေးများထက်သိသိသာသာပိုမိုမြင့်မားသည်။ ထို့ကြောင့်၊ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများနှင့်ဤရောဂါစွဲကပ်သူများကိုအထူးဂရုပြုရန်အရေးကြီးသည်။
မွေးကင်းစအတွက် Fetopathy လွတ်လပ်သောရောဂါဗေဒစဉ်းစားသည်မဟုတ်။ ဤအခြေအနေသည်ကလေး၏ခန္ဓာကိုယ်အတွင်းရှိရောဂါတစ်ခုလုံး၏လက္ခဏာရှုပ်ထွေးမှုတစ်ခုဖြစ်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများအတွက်အနာဂတ်ကလေးငယ်တစ် ဦး တွင်မွေးရာပါပုံမှန်မဟုတ်သောရောဂါများဖြစ်ပေါ်နိုင်ခြေသည်လူ ဦး ရေ၏ပျမ်းမျှတန်ဖိုးထက် ၄ ဆပိုမိုမြင့်မားသည်။
ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အကြောင်းရင်းများ
fetopathy ၏ pathogenesis ဖွံ့ဖြိုးတိုးတက်မှုတွင်မိခင်ကျန်းမာရေးအခြေအနေသည်အထူးအရေးကြီးသည်။ အမျိုးသမီးများတွင်ဆီးချိုရောဂါပုံစံအမျိုးမျိုးရှိသည်။ ကလေးငယ်သည်အမျိုးအစား ၁ ဆီးချိုရောဂါကြောင့်အများဆုံးဖြစ်သည်။ fetopathy ရှိသောမွေးကင်းစကလေးငယ်များ၏မိခင်များတွင် ၈၀% သောကိုယ် ၀ န်၏ဒုတိယထက်ဝက်၏ gestosis ကိုတွေ့ရှိခဲ့သည်။ အမျိုးသမီး ၁၀ ရာခိုင်နှုန်းသည်ဆီးချိုရောဂါအမျိုးအစား ၂ ဖြစ်သည်။ ပထမ ဦး ဆုံးထက်ဝက်လျော့နည်းအတွက်ရောဂါခဲ့သည်။
ဆီးချိုရောဂါ၏ပထမဆုံးအမျိုးအစားသည်သန္ဓေသား၏ဖွံ့ဖြိုးမှုကိုဆိုးကျိုးသက်ရောက်စေသည်။ ရောဂါ၏ဆိုးကျိုးသက်ရောက်မှုသည်ဒုတိယသုံးလပတ်မှစပြီးကလေးမွေးဖွားသည်အထိဖြစ်သည်။
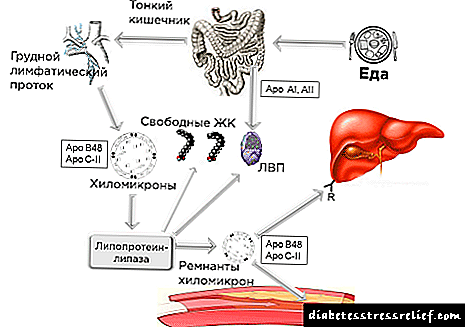
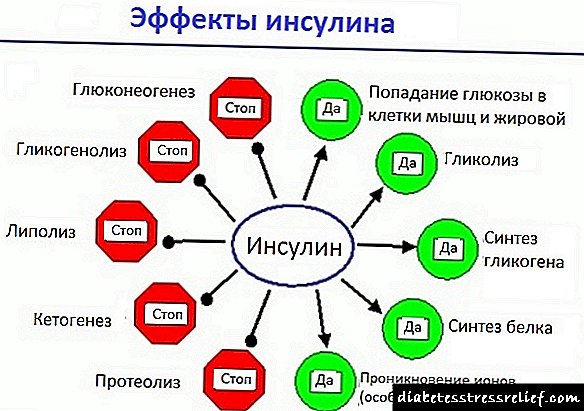
ခန္ဓာကိုယ်အတွင်းရှိဇီဝဗေဒနှင့်ဓာတုဖြစ်စဉ်များသည်မိခင်မှကလေးသို့အာဟာရများ၊ ဗီတာမင်များနှင့်ဓာတ်သတ္တုများစီးဆင်းမှုကိုသေချာစေသည်။ အခြားတ္ထုများနှင့်အတူသန္ဓေသားသည်ဂလူးကို့စ်ရရှိသည်။ ပုံမှန်အားဖြင့်၎င်းသည်မိခင်၏ခန္ဓာကိုယ်အတွင်းရှိစုစုပေါင်းပမာဏ၏ ၂၀% ထက်မပိုစေပါ။ ကိုယ်ဝန်ဆောင်ခြင်းအဆင့်တွင်ဟော်မုန်းနောက်ခံအသစ်တစ်ခုဖြစ်ပေါ်လာခြင်းကြောင့်သကြားထုတ်လုပ်မှုကျဆင်းလာသည်။ အကယ်၍ အမျိုးသမီးတ ဦး သည်ယခင်ကအင်ဆူလင်ကိုအသုံးပြုခဲ့ပါက၎င်းကိုသင်လိုအပ်မှုလျော့နည်းကြောင်းသတိပြုမိနိုင်သည်။ သားအိမ်တွင်အချင်းပေါ်လာလျှင်အမေနှင့်ကလေးအကြားရှိဇီဝြဖစ်ပျက်မှုသည်သွေးမှတစ်ဆင့်တိုက်ရိုက်ဖြစ်ပေါ်သည်။ သကြားသည်မမွေးသေးသောကလေး၏ကိုယ်ခန္ဓာထဲသို့ ၀ င်ရောက်လာပြီးအင်ဆူလင်လည်းမရှိပါ။ ဂလူးကို့စ် (glucose) သည်ဆိုးကျိုးများကိုဖြစ်ပေါ်စေသည်။
ဝိသေသလက္ခဏာများ
fetopathy ၏ရောဂါလက္ခဏာများကိုမွေးကင်းစကလေးတွင်ချက်ချင်းဆုံးဖြတ်သည်။ လက်တွေ့ရုပ်ပုံ၏တောက်ပမှုသည်သင့်ကလေး၏အခြေအနေကိုပုံမှန်ဖြစ်စေရန်အချိန်မီဆောင်ရွက်ရန်ခွင့်ပြုသည်။
- မွေးကင်းစများအတွက်ပုံမှန်မဟုတ်သောအဝလွန်။ ကလေး၏ခန္ဓာကိုယ်ထဲသို့ဂလူးကို့စ်ကိုတက်ကြွစွာစားသုံးမှုကြောင့်မိခင်၏ပန်ကရိယသည်အင်ဆူလင်ကိုပိုမိုထုတ်လွှတ်သည်။ ဟော်မုန်းရဲ့သြဇာလွှမ်းမိုးမှုအောက်မှာသကြားဟာအဆီထုအဖြစ်ပြောင်းလဲသွားတယ်။ သိုက်များသည်အရေးကြီးသောအင်္ဂါများဖြစ်သောနှလုံး၊ အသည်းနှင့်ကျောက်ကပ်များပေါ်တွင်တည်ရှိသည်။ လက္ခဏာတစ်ခုမှာဝမ်းဗိုက်၊ ပခုံးခါးနှင့်တင်ပါးဆုံရိုးများတွင်အရေပြားအောက်ရှိအဆီများစုဆောင်းခြင်းဖြစ်သည်။
- အသက်ရှူလမ်းကြောင်းဆိုင်ရာ function ကိုတားစီး။ မွေးဖွားပြီးသည်နှင့် fetopathy ရှိသောကလေးများသည်အသက်ရှူရခက်ခဲသည်။ ပြpreနာများအနေဖြင့်အဆုတ်တွင်ကိုယ်ဝန်ဆောင်စဉ်ဖွံ့ဖြိုးတိုးတက်မှုကာလအတွင်း surfactant ကိုလုံလောက်စွာမဖန်တီးနိုင်ခြင်းကြောင့်ပေါ်ပေါက်လာခြင်းဖြစ်သည်။ ပစ္စည်းတစ်ခုမရှိခြင်းသည်အဆုတ်ကိုဖွင့်ရန်ခက်ခဲစေသည်။
- ပြင်းထန် hypoglycemia ။ မွေးဖွားပြီးချက်ကြိုးပိတ်ပြီးနောက်ဂလူးကို့စ်သည်ပိုလျှံစီးဆင်းသည်။ တစ်ချိန်တည်းမှာပင်, အင်ဆူလင်၏မြင့်မားသောအဆင့်ဆင့်ရှိနေဆဲဖြစ်ပါသည်။ ဤအခြေအနေသည်အာရုံကြောဆိုင်ရာရောဂါဗေဒ၊ စိတ်ပိုင်းဆိုင်ရာရောဂါများကိုပြင်းထန်စွာရှုပ်ထွေးစေနိုင်သောကြောင့်ချက်ချင်းကုသရန်လိုအပ်သည်။
- အသားဝါ အရေပြားအဝါရောင်သည်ခန္ဓာကိုယ်အတွင်း၌ဘီလီရူဗင်စုဆောင်းခြင်းကြောင့်ဖြစ်ပွားသည်။ ကလေး၏အသည်းသည်ဇီဝဒြပ်ပေါင်းများစွာကိုမကိုင်တွယ်နိုင်ပါ။
ကလေးမွေးပြီးနောက်ကလေးများအတွက် fetopathy ၏အကျိုးဆက်များသည်ဓာတ်သတ္တုဇီဝြဖစ်ပျက်မှုနှင့်ဆက်စပ်မှုရှိနိုင်သည်။ များသောအားဖြင့်၎င်းတို့သည်အာရုံကြောဆိုင်ရာပုံမှန်မဟုတ်သောရောဂါများကိုတွေ့ရှိရသည်။
ဆီးချို fetopathy ဆိုတာဘာလဲ။
DF သည်သန္ဓေသားတွင်ချို့တဲ့သောဂလူးကို့စ်သည်းခံမှုနှင့်အတူရောဂါလက္ခဏာပြရှုပ်ထွေးသောလက္ခဏာတစ်ခုဖြစ်သည်။ ဤအရာဝတ္ထုသည် Placental Barrier မှတစ်ဆင့်အဆက်မပြတ် ၀ င်ရောက်လာပြီး၎င်းသည်လိုအပ်သောဖွံ့ဖြိုးဆဲသက်ရှိအတွက်ဖြစ်သည်။

DF သည်သန္ဓေသားတွင်ချို့တဲ့သောဂလူးကို့စ်သည်းခံမှုနှင့်အတူရောဂါလက္ခဏာပြရှုပ်ထွေးသောလက္ခဏာတစ်ခုဖြစ်သည်။
ကက်တွန်နှင့်အမိုင်နိုအက်ဆစ်များသည်ဂလူးကို့စ်နှင့်အတူဝင်ရောက်လာသည်။ ပန်ကရိယဟော်မုန်းဖြစ်သောအင်ဆူလင်နှင့်ဂလူးကဂွန်တို့ကိုအမေမှမလွှဲပြောင်းပါ။ ၎င်းတို့သည် ၉-၁၂ ပတ်မှသာသီးခြားစီဖွံ့ဖြိုးတိုးတက်လာသည်။ ဤနောက်ခံတွင်၊ ပထမသုံးလပတ်တွင်ပရိုတင်းဓာတ်သကြားဓာတ်ဖြစ်ပေါ်ခြင်း၊ တစ်ရှူးများ၏ဖွဲ့စည်းတည်ဆောက်ပုံကိုလွတ်လပ်သောအစွန်းရောက်များကနှောက်ယှက်သည်။ ပိုလွန် ketone အလောင်းများသည်ဖွဲ့စည်းသောသက်ရှိကိုအဆိပ်ဖြစ်စေသည်။
ဤဖြစ်စဉ်များသည်နှလုံး၊ သွေးကြောများ၊ ကျောက်ကပ်များနှင့်အခြားကိုယ်တွင်းအင်္ဂါများ၏ပုံပျက်မှုဆီသို့ ဦး တည်သည်။ ဆီးချိုရောဂါ fetopathy သည်သန္ဓေသား၏လည်ပတ်မှုပြောင်းလဲခြင်း၊ စနစ်အမျိုးမျိုးကိုအနှောက်အယှက်ဖြစ်စေခြင်းဖြစ်သည်ဟုဖော်ပြသည်။ ရောဂါလက္ခဏာများလက်တွေ့စမ်းသပ်ခန်းနှင့်ဓာတ်ခွဲခန်းကို ICD-10 ကုဒ်ဖြင့်ဆေးပညာတွင်ခွဲခြားထားသည်။
အင်ဆူလင်ထုတ်လုပ်မှုကိုသူတို့ကိုယ်ပိုင်ထုတ်လုပ်မှုစတင်သောအခါကလေး၏ပန်ကရိယသည်အင်ဆူလင်ဓာတ်အလွန်အကျွံရရှိခြင်းကို hypertrophied လုပ်သည်။ အဝလွန်ခြင်းနှင့်လက်ဆီသင်ဇီဝြဖစ်ပျက်မှုဖြစ်ပေါ်လာသည်။
ကလေးမွေးပြီးနောက်သန္ဓေသားဖetopathyသည်မွေးကင်းစကလေး၏ဆီးချိုရောဂါဖြစ်သောအခြားရောဂါတစ်ခုသို့ regresses သို့မဟုတ်သို့ရောက်ရှိသည်။
အဓိကအကြောင်းရင်းများ
အောက်ပါအခြေအနေများသည် DF ၏အကြောင်းရင်းများဖြစ်လာနိုင်သည် -
- hyperglycemia
- lipid ပေါင်းစပ်၏ချိုးဖောက်မှု,
- ပိုလျှံအခမဲ့အစွန်းရောက်
- ketoacidosis
- hyperinsulinemia (ဂလူးကို့စ်မြင့်မားစွာစားသုံးမှု)၊
- မူးယစ်ဆေးဝါးအလွန်အကျွံသုံးစွဲမှုကြောင့်ဂလူးကို့စ်ပမာဏသိသိသာသာကျဆင်းခြင်း၊
- ဝမ်းရောဂါ။
သန္ဓေသားသန္ဓေသားပconိသန္ဓေတားဆီးမှုမတိုင်မီကရောဂါရှာဖွေတွေ့ရှိခဲ့သည့်ဆီးချိုရောဂါရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများနှင့်ကြိုတင်ဆီးချိုရောဂါအခြေအနေများတွင်တွေ့ရသည်။ ရက်သတ္တပတ် ၂၀ ပတ်ကိုယ်ဝန်ဆောင်ပြီးနောက်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါသည်တစ်ခါတစ်ရံတွင်ဖြစ်ပေါ်တတ်ပြီးရလဒ်အနေဖြင့် DF သည်ဖွံ့ဖြိုးလာနိုင်သည်။ မိခင်တွင်သကြားဓာတ်ပိုမိုများပြားလာပါကသန္ဓေသား၏ညွှန်းကိန်းသည်လည်းတိုးလာလိမ့်မည်။








Fetopathy ဘယ်လိုဖွံ့ဖြိုးတိုးတက်လာသလဲ။
 ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်ဆီးချိုရောဂါသည်မတည်ငြိမ်သောကြောင့်ရောဂါဗေဒ၏အဓိကအကြောင်းရင်းမှာ hyperglycemia ဖြစ်သည်။ အဘယ်ကြောင့်ဆိုသော်သန္ဓေသားနှင့်မိခင်၏အခြေအနေကိုထိန်းချုပ်ရန်ခက်ခဲစေသည်။
ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်ဆီးချိုရောဂါသည်မတည်ငြိမ်သောကြောင့်ရောဂါဗေဒ၏အဓိကအကြောင်းရင်းမှာ hyperglycemia ဖြစ်သည်။ အဘယ်ကြောင့်ဆိုသော်သန္ဓေသားနှင့်မိခင်၏အခြေအနေကိုထိန်းချုပ်ရန်ခက်ခဲစေသည်။
များသောအားဖြင့်၎င်းသည်သွေးကြောများနှင့်ပြproblemsနာများဖြစ်ပွားစေသည်။ ထို့အပြင်ဆီးချိုရောဂါသည်ကူးစက်တတ်သောသန္ဓေသားသန္ဓေသား၏ fetopathy ကဲ့သို့လူနာသည်ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီသို့မဟုတ်သန္ဓေတားကာလအတွင်း hyperglycemia ပေါ်ပေါက်လာပါကသွေးတွင်းသကြားဓာတ်တိုးပွားလာလျှင်ပေါ်လာနိုင်သည်။
ဆီးချိုရောဂါ၏သန္ဓေသားတည်ငြိမ်မှုသည်အောက်ပါဖြစ်စဉ်ဖြစ်စဉ်ရှိသည် - ဂလူးကို့စ်သည်ဂလူးကို့စ်ကိုသန္ဓေသားအားအချင်းချင်းမှတစ်ဆင့် ၀ င်လာသည်။ အဘယ်ကြောင့်ဆိုသော်ပန်ကရိယသည်အင်ဆူလင်ကိုများပြားစွာထုတ်လုပ်နိုင်ခြင်းကြောင့်ဖြစ်သည်။ ဟော်မုန်း၏သြဇာလွှမ်းမိုးမှုအောက်တွင်သကြားဓာတ်ပိုလျှံလာသဖြင့်သန္ဓေသားသည်အရေပြားအောက်ဆုံးအဆီများသောအားဖြင့်သန္ဓေသားဖွံ့ဖြိုးလာသည်။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါတွင်ပန်ကရိယသည်အင်ဆူလင်လိုအပ်သောပမာဏကိုမထုတ်လုပ်သည့်အခါရက်သတ္တပတ် ၂၀ ခန့်ကိုယ်ဝန်ဆောင်ခြင်းတွင်ယိုယွင်းပျက်စီးသည်။ ဤအဆင့်တွင်အချင်းတက်ကြွစွာအလုပ်လုပ်နေပြီး၎င်းသည် chorionic gonadotropin ထုတ်လုပ်မှုကိုတိုးတက်စေသည်။ Contrinsular hormone သည်တစ်ရှူးများ၏အင်ဆူလင်ကိုထိခိုက်လွယ်မှုအားလျော့နည်းစေသည်။
fetopathy ဖွံ့ဖြိုးတိုးတက်စေနိုင်သည့်အလားအလာကိုမြှင့်တင်ပေးသည့်အချက်များတွင် -
- ယခင်ကိုယ်ဝန်ဆီးချိုရောဂါ
- အသက် ၂၅ နှစ်ကျော်
- သန္ဓေသားအလေးချိန် (၄ ကီလိုဂရမ်မှ)၊
- အဝလွန်
- (20 ကီလိုဂရမ်ကနေ) ကိုယ်ဝန်စဉ်အတွင်းလျင်မြန်စွာကိုယ်အလေးချိန်။
ဤအရာအားလုံးသည်ကလေး၏ကိုယ်ခန္ဓာအပေါ်ဆိုးကျိုးသက်ရောက်စေသည်။ ပြီးနောက်ရှိသမျှသောဂလူးကို့စ်သည်သန္ဓေသား၏သွေးကြောထဲ ၀ င်ရောက်ပြီးကိုယ်ဝန် ၁၂ ပတ်မတိုင်မီတွင်၎င်း၏သရက်ရွက်သည်၎င်း၏အင်ဆူလင်ကိုမထုတ်လုပ်နိုင်ပါ။
ထိုအခါကိုယ်ခန္ဓာဆဲလ်များ၏အစားထိုး hyperplasia ဖြစ်ပေါ်လာနိုင်သည့်အတွက် hyperinsulinemia ဖြစ်ပေါ်စေသည်။ ဤသည်သကြားအာရုံစူးစိုက်မှု, သန္ဓေသား၏ပုံမှန်မဟုတ်သောကြီးထွားမှုနှင့်အခြားပြcomplနာများအတွက်သိသိသာသာကျဆင်းခြင်းကိုဖြစ်ပေါ်စေသည်။
မွေးကင်းစအတွက်ဖြစ်နိုင်သောအန္တရာယ်များ
- polyneuro-, retino-, nephro- နှင့် angiopathy ၏တိုးတက်မှု။
- ပြင်းထန် gestosis,
- hyperglycemia ကို hypoglycemia ဖြင့်အစားထိုးပေးသော ဦး ဆောင်ရောဂါ၏ပြင်းထန်သော decompensation,
- ရောဂါဖြစ်ပွားမှု၏ 75% အတွက်လေ့လာတွေ့ရှိ polyhydramnios,
- မွေးကင်းစကလေးနှင့်သန္ဓေသားပုံသဏ္ationsာန် (10-12%),
- ကိုယ်ဝန်အစ (၂၀ မှ ၃၀%) တွင်ကိုယ်ဝန်ဖျက်ချခြင်း။
fetoplacental မလုံလောက်ခြင်းနှင့်သွေးကြောများနှင့်အတူပြproblemsနာများ, intrauterine hypoxia ဖွဲ့စည်းသည်။ အကယ်၍ ဆီးချိုရောဂါသည်သွေးပေါင်ချိန်မြင့်မားစွာထိန်းချုပ်ထားနိုင်ပါက eclampsia နှင့် preeclampsia ဖြစ်နိုင်ချေများသည်။
သန္ဓေသား၏အဝလွန်မှုကြောင့်အချိန်မတန်မီမွေးဖွားခြင်းစတင်နိုင်သည်၊ ယင်းကို ၂၄% တွင်တွေ့ရှိရသည်။
ဆီးချို fetopathy
- ဆီးချိုရောဂါခံစားနေရသည့်မိခင်များထံမှသန္ဓေသားရောဂါများ၏ဘုံအမည်၊ သန္ဓေသားဘဝ၏ ၁၂ ပတ်အကြာနှင့်မွေးဖွားခြင်းမတိုင်မီပေါ်ပေါက်လာခြင်း။
endocrine ရောဂါများအားလုံးတွင်ဆီးချိုရောဂါသည်ကိုယ်ဝန်ဆောင်ခြင်းလမ်းကြောင်းအပေါ်ဆိုးကျိုးသက်ရောက်စေသည်။ ၎င်း၏ရှုပ်ထွေးမှုများကိုဖြစ်ပေါ်စေခြင်းဖြင့်သန္ဓေသား၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့်မွေးကင်းစကလေး၏လိုက်လျောညီထွေမှုစွမ်းရည်ကိုဆိုးကျိုးသက်ရောက်စေသည်။ ဤအုပ်စုရှိမွေးကင်းစကလေးငယ်များအနေဖြင့်သေဆုံးနှုန်းနှင့်သေဆုံးမှုနှုန်းမှာမြင့်မားနေဆဲဖြစ်ပြီးမွေးကင်းစကလေးငယ်၏အစောပိုင်းသေဆုံးမှုသည်သာမာန်လူ ဦး ရေ၏သက်ဆိုင်ရာညွှန်ကိန်းများထက် ၃-၄ ဆပိုမိုမြင့်မားနေသည်။ အမေရိကန်အမျိုးသားမိခင်နှင့်ကလေးသုတေသနအင်စတီကျု၏အစီရင်ခံချက်များအရဆီးချိုရောဂါသည်ကိုယ် ၀ န်ဆောင်များ၏ ၄% ခန့်ကိုရှုပ်ထွေးစေပြီးသက်ရှိမွေးဖွားခြင်းကိုဖြစ်စေသည်။ ယင်းတို့အနက် ၈၀ ရာခိုင်နှုန်းသည် GDM ရှိအမျိုးသမီးများဖြစ်ပြီး ၈ ရာခိုင်နှုန်းသည်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့် ၄% သည်ဆီးချိုရောဂါရှိသူများဖြစ်ကြသည်။ နှစ်စဉ်ကလေး ၅၀,၀၀၀ မှ ၁၅၀,၀၀၀ ခန့်သည်ဆီးချိုရောဂါရှိသောမိခင်များမှမွေးဖွားလာကြသည်။ အာရှ၊ အိန္ဒိယနှင့်အာရှအလယ်ပိုင်းဒေသမှအမျိုးသမီးများတွင်ဆီးချိုရောဂါသည်များသောအားဖြင့်ဖြစ်လေ့ရှိသည်။ မိခင်တွင်အမျိုးအစား ၁ ဆီးချိုရောဂါသည်သန္ဓေသား၏အတွင်းပိုင်းအခြေအနေနှင့်မွေးကင်းစကလေး၏လိုက်လျောညီထွေရှိမှုစွမ်းရည်ကိုအများဆုံးဆိုးရွားသောသက်ရောက်မှုဖြစ်စေသည်။ ထို့ကြောင့်မိခင်တွင်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြင့်သန္ဓေသားအတွင်း (၉၂.၂%) အတွင်းသန္ဓေသားအတွင်းဝေဒနာခံစားနေရမှုအကြိမ်ကိုအမျိုးအစား ၂ ဆီးချိုရောဂါ (၆၉.၆%) နှင့် GDM နှင့်နှိုင်းယှဉ်လျှင် ၂ ဆနီးပါးပိုများကြောင်းတွေ့ရှိရသည်။ 6%) ။ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီး ၇၅-၈၅% တွင်ကိုယ်ဝန်သည်ပြcomplနာများနှင့်ဆက်နွှယ်သည်။ အကယ်၍ အမေသည် I အမျိုးအစားဆီးချိုရှိပါကမွေးကင်းစ ၇၅% အထိဆီးချိုသန္ဓေသား - ရောဂါဖြစ်ပွားမှုရှိသည်။ GDM နှင့်အတူ, ဆီးချို fetopathy မွေးကင်းစ၏ 25% သာတွေ့ရှိနိုင်ပါသည်။ ယောက်ျားလေးများနှင့်မိန်းကလေးများတွင်ဆီးချိုရောဂါသန္ဓေသားလောင်းရောဂါဖြစ်ပွားမှုနှုန်းသည်ခန့်မှန်းခြေအားဖြင့်အတူတူပင်ဖြစ်သည်။ အထီးကျန်သောချို့ယွင်းချက်များကြိမ်နှုန်းသည် ၆-၈% ဖြစ်ပြီး၊ ဆီးချိုရောဂါမရှိသောမိခင်များထက် ၂ ဆဆပိုမိုများပြားသည်။
သန္ဓေသားသည်ကိုယ်ဝန်ဆောင်စဉ် hypo- နှင့် hyperglycemia နှင့်ကွဲပြားခြားနားစွာတုံ့ပြန်သည်။ ရက်သတ္တပတ် ၂၀ အထိ ကိုယ်ဝန် islet ဆဲလ် hyperglycemia တုံ့ပြန်လို့မရပါဘူး။ ထိတွေ့မိသောသန္ဓေသားသည်၎င်းကိုမထိန်းချုပ်နိုင်ပြီးကြီးထွားမှုကိုရပ်တန့်စေနိုင်သည်။ ၎င်းသည်အထူးသဖြင့်ဆီးချိုရောဂါရှိသည့် micro- နှင့် macroangiopathy ရှိသောမိခင်များတွင်သိသာထင်ရှားသည်။ hypoglycemia အခြေအနေသည်သန္ဓေသား၏အသေခံခြင်းနှင့်အတူလိုက်ပါလာသည်နှင့် hyperglycemia သည်ဆဲလ်များရောင်ရမ်းခြင်းကိုဖြစ်စေသည်။ ဒုတိယသုံးလပတ်တွင် (ရက်သတ္တပတ် ၂၀ အကြာ) သန္ဓေသားသည်သူ့ဟာသူကူညီနိုင်သည်။ hyperglycemia ကိုတုံ့ပြန်သည့်အနေဖြင့်၎င်းသည် beta-cell hyperplasia နှင့်အင်ဆူလင်အဆင့်များ (hyperinsulinism အခြေအနေ) တို့နှင့်တုံ့ပြန်သည်။ ၎င်းသည်ဆဲလ်ကြီးထွားမှုကိုတိုးပွားစေသည် (ပရိုတိန်းထုတ်လုပ်မှု၊ lipogenesis) ကိုဖြစ်ပေါ်စေသည်။ အသည်း, သရက်ရွက်, fibroblasts, hyperglycemia အခြေအနေများအောက်တွင်, somatomedins ၏ပေါင်းစပ် (တိုးတက်မှုအချက်များ - အင်ဆူလင်ကဲ့သို့သောကြီးထွားမှုအချက် 1 နှင့်အင်ဆူလင်ကဲ့သို့သောကြီးထွားမှုအချက်ပရိုတိန်း 3) တိုးပွားလာ, ထိုအသှေးအမိုင်နိုအက်ဆစ်များနှင့်သွေးထဲမှာဖက်တီးအက်ဆစ်များပါဝင်မှု၏ရှေ့မှောက်တွင်အတွက် macrosomia ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုဖြစ်ပေါ်စေသည်။ Somatomedins ထုတ်လုပ်မှုကိုတိုးမြှင့်ခြင်း ၁၀ ပတ်မှ ၁၅ ပတ်အပြီးတွင်မှတ်သားနိုင်သည်။ ၂၄ ပတ်ကြာကိုယ်ဝန်ဆောင်ပြီးနောက်အထူးသဖြင့်သွေးတွင်းသကြားဓာတ်အတက်အကျရှိပါက ultrasound ဖြင့်သန္ဓေသားကြီးထွားမှုကိုအရှိန်မြှင့်သည်။ hypoglycemia အခြေအနေတိုးတက်လာခြင်းနှင့်အတူ glucocorticoids နှင့် glucagon ထုတ်လုပ်မှုတိုးတက်လာသည်။ hyperglycemia နှင့် hypoglycemia မကြာခဏပြောင်းလဲမှုများနှင့်အတူ, hyperinsulinism အပြင်, hypercorticism ဖြစ်ပေါ်ပါသည်။ နာတာရှည်သန္ဓေသား hyperglycemia နှင့် hyperinsulinemia သည်အဓိကဇီဝြဖစ်စဉ်၏စည်းချက်ကိုမြှင့်တင်ပေးပြီးတစ်ရှူးအောက်စီဂျင်စားသုံးမှုကိုတိုးပွားစေသည်။ နောက်ထပ်သွေးနီဥများထုတ်လွှတ်မှုကိုအရှိန်မြှင့်ခြင်းဖြင့် (erythropoietin ထုတ်လုပ်မှုတိုးပွားလာခြင်းနှင့် erythropoiesis တိုးပွားလာခြင်း) ကြောင့်သန္ဓေသားသည်အောက်စီဂျင်လိုအပ်မှုမြင့်တက်လာသည်။ ဖြစ်ကောင်းဖြစ်နိုင်ဒီ polcythemia ၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အကြောင်းပြချက်ဖြစ်ပါတယ်။ ဤအခြေအနေတွင်သွေးနီဥများအမြောက်အများထုတ်လုပ်ရန်သန္ဓေသား၏တစ်သျှူးများ၌သံပါဝင်မှုပြန်လည်ဖြန့်ဖြူးခြင်း၊ ဦး နှောက်တစ်သျှူးများနှင့်နှလုံးကြွက်သားများပင်လျော့နည်းသွားခြင်း၊ နောက်ပိုင်းတွင်သူတို့၏ကမောက်ကမဖြစ်မှု၏အကြောင်းရင်းဖြစ်နိုင်သည်။ ထို့ကြောင့်အဆီအက်ဆစ်, triglycerides, ketones နှင့်သန္ဓေသား၏အသွေးထဲသို့၎င်းတို့၏ဝင်ပေါက်၏မိခင်၏သွေးထဲမှာစုဆောင်းခြင်း, ဘိုဟိုက်ဒရိတ်မမှန်သန္ဓေသား insulinemia, ၎င်း၏ adrenal ဂလင်း၏ hyperfunction အတွက်တိုးမြှင့်ဖို့ ဦး ဆောင်လမ်းပြ။ Hypo- နှင့် hyperglycemia, ketoacidosis သန္ဓေသားအပေါ်ဆိုးကျိုးသက်ရောက်သည်။ placental ရေယာဉ်များ၏ angiopathy hypoxia ပိုမိုဆိုးရွားစေ, သန္ဓေသား၏ trophism ၏ချိုးဖောက်မှု, ဤကိစ္စတွင်အတွက် IUGR နှင့်အတူကလေးများမကြာခဏမွေးဖွားကြသည်။
DF ၏ Hypotrophic (hypoplastic) မူကွဲ,
angiopathy ၏ရလဒ်အဖြစ် (placenta ၏သေးငယ်တဲ့ရေယာဉ်များနှင့်သန္ဓေသား၏ရေယာဉ်များ hyalinosis) ။ ၎င်းသည်ကိုယ်ဝန်ဆောင်သန္ဓေသားလောင်းသေဆုံးခြင်းဖြစ်နိုင်ခြေရှိသည်။ Diabetic fetopathy မျိုးရှိသည့်ကလေးများသည် DF ရှိကလေးများအားလုံး၏သုံးပုံတစ်ပုံခန့်ရှိပြီးဆီးချိုရောဂါရှိသောကိုယ် ၀ န်ဆောင်အမျိုးသမီး ၂၀% တွင်တွေ့ရသည်။ ဤကလေးများ၏ ၁၀% သည်ဆီးချိုရောဂါမရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများဖြစ်သည်။ သန္ဓေသားကြီးထွားမှုတွင်ပိုမိုဆိုးရွားလာခြင်းသည်ဆီးချိုရောဂါ retino- နှင့် nephropathy နှင့်အတူမိခင်၏ဆီးချိုရောဂါတွင်ဖွံ့ဖြိုးလာသည့်ချို့တဲ့နေသောသွေးကြောစီးဆင်းမှု၏ဒုတိယဖြစ်သည် အသုံးအများဆုံးပုံသဏ္ationsာန်များ - CHD (ကြီးမားသောရေယာဉ်များကိုသယ်ယူပို့ဆောင်ခြင်း၊ DMSP, DMSP, OAP)၊ ဗဟိုအာရုံကြောစနစ် (anencephaly, meningocele စသည်)၊ ကြွက်သားဆိုင်ရာကြွက်သားစနစ် (နှုတ်ခမ်းကွဲ၊ နှုတ်ခမ်းကွဲခြင်း၊ ကျောရိုးရှိသတ္တဝါများဖွံ့ဖြိုးမှုနိမ့်ကျခြင်း၊ caudal dysplasia syndrome)၊ ကျောက်ကပ်နှင့် urogenital ဒေသ ၁၁ ခု၊ အစာအိမ်နှင့်အူလမ်းကြောင်း (သေးငယ်သောအူသိမ်အူမရောဂါ၊ စအိုသွေးကြောပေါက်ခြင်း၊ ကိုယ်တွင်းအင်္ဂါများအပြောင်းအလဲ) ကိုဖြစ်ပေါ်စေသည်။
Hypertrophic DF ၏မူကွဲ,
ဆီးချိုရောဂါအတွက်သင့်လျော်သောလျော်ကြေးပေးခြင်းမရှိပဲ hyperglycemia ရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများ၊ ၄ င်း၏သွေးကြောဆိုင်ရာရောဂါများမဖြစ်ပွားပါ။ ကလေးငယ်မှရင့်ကျက်မှုနှင့်သိသာသော Macrosomia သည်ထူးခြားသည်။ Macrosomia ကိုသန္ဓေသား၏အတွင်းပိုင်းကြီးထွားမှုဇယားများအရအချိန်ပြည့်ကိုယ် ၀ န်ဆောင်စဉ် ၄၀၀၀ ဂရမ်သို့မဟုတ်> ၉၀ ရာခိုင်နှုန်းသောအလေးချိန်ရှိသောကလေးတစ် ဦး ၏မွေးဖွားခြင်းဟုနားလည်ကြသည်။ မိခင်တွင်ဆီးချိုရောဂါနောက်ခံရှိ Macrosomia သည်ရောဂါဖြစ်ပွားမှု၏ ၂၅-၄၂% တွင်ဖြစ်ပွားပြီးယေဘုယျလူ ဦး ရေတွင် ၈-၁၄% ရှိသည်။ သန္ဓေသား macrosomia သည်မွေးကင်းစကလေးများတွင်ဆီးချိုရောဂါရှိသည့် ၁၅-၄၅% တွင် (ဆီးချိုရောဂါမရှိသောမိခင်များတွင် ၁၀% ခန့်) တွင်ဖြစ်ပွားသည်။ Macrosomia သည်မွေးရာပါဒဏ်ရာရခြင်း (collarbone ကျိုးခြင်း၊ သားဖွားမီးယပ်အထူးကုခြင်း၊ CNS ဒဏ်ရာ) နှင့်ဆီးချို fetopathy နှင့်အတူအူတွင်းသားအတွင်းပိုင်း hypoxia လည်းပါ ၀ င်သည်။ DF ရှိသည့်မွေးကင်းစကလေးများ၏ ၂၅% ခန့်တွင်မွေးဖွားခြင်းကို Asphxia တွင်တွေ့ရသည်
ဆီးချို fetopathy ၏အခြားရောဂါလက္ခဏာလက္ခဏာများတွင် dysplastic အဝလွန်ခြင်း၊ လမျက်နှာပုံသဏ္,ာန်၊ လည်ပင်းတိုတို၊ မျက်စိရောင်ရမ်းခြင်း၊ hypertrichosis၊ Pastiness၊ ရောင်ရမ်းခြင်း၊ ခြေထောက်ပေါ်ရောင်ခြင်း၊ Cushingoid အသွင်အပြင်, cardiomyopathy, hepatosplenomegaly ။
Fetopathy လက္ခဏာများနှင့်လက္ခဏာများ
မွေးကင်းစတွင်ဆီးချိုရောဂါသန္ဓေသားလောင်းကိုအမြင်အာရုံဖြင့်မြင်နိုင်သည်၊ ၎င်းကလေးများသည်ကျန်းမာသောကလေးများနှင့်များစွာကွာခြားသည်။ ၄ င်းတို့သည်ပိုကြီးသည်။ ၄.၅-၅ ကီလိုဂရမ်သို့မဟုတ်ထိုထက်ပိုသည်၊ ဖွံ့ဖြိုးပြီးအရေပြားအောက်ဆုံးအဆီ၊ ဝမ်းဗိုက်ကြီး။ မကြာခဏရောင်ရမ်းခြင်း၊ ပုံမှန်ပုံသဏ္moonာန်လမျက်နှာနှင့်လည်ပင်းတိုခြင်းတို့ဖြစ်သည်။ အချင်းလည်း hypertrophied ဖြစ်ပါတယ်။ ကလေး၏ပခုံးသည် ဦး ခေါင်းထက် ပို၍ ကျယ်သည်။ ခြေလက်များသည်ကိုယ်ခန္ဓာနှင့်နှိုင်းယှဉ်လျှင်တိုသည်။ အရေပြားသည်အနီရောင်ရှိပြီးအပြာရင့်ရောင်ရှိပြီးအဖုနှင့်တူသည့်သွေးသေးငယ်ခြင်းများကိုမကြာခဏတွေ့ရှိလေ့ရှိသည်။ မွေးကင်းစကလေးများသည်များသောအားဖြင့်ဆံပင်ကြီးထွားမှုနှုန်းရှိပြီးများသောအားဖြင့်အမဲဆီဖြင့်ဖုံးအုပ်ထားသည်။

အောက်ပါရောဂါလက္ခဏာများသည်မွေးပြီးသည်နှင့်တပြိုင်နက်ပေါ်ပေါက်နိုင်သည်။
- အဆုတ်ကိုဖြောင့်လို့မရဘူးဆိုတဲ့အချက်ကြောင့်အသက်ရှူလမ်းကြောင်းဆိုင်ရာရောဂါများ။ နောက်ပိုင်းတွင်အသက်ရှူလမ်းကြောင်းဆိုင်ရာဖမ်းဆီးခြင်း၊ အသက်ရှူကျပ်ခြင်း၊ မကြာခဏကျယ်လောင်စွာရှူရှိုက်မိခြင်းများဖြစ်နိုင်သည်။
- အသည်းရောဂါ၏လက္ခဏာအဖြစ်မွေးကင်းစအသားဝါ။ ဇီဝကမ္မအသားဝါနှင့်မတူသည်မှာ၎င်းသည်ကိုယ်အလိုအလျောက်မသွားသော်လည်းကုသမှုလိုအပ်သည်။
- ပြင်းထန်သောဖြစ်ရပ်များတွင်ခြေထောက်၏ဖွံ့ဖြိုးမှုနိမ့်ကျခြင်း၊ တင်ပါးနှင့်ခြေထောက်များကိုခွဲထုတ်ခြင်း၊ အနိမ့်ဆုံးအစွန်းများပေါင်းစပ်ခြင်း၊ လိင်အင်္ဂါ၏ပုံမှန်မဟုတ်သောဖွဲ့စည်းပုံ၊ ဦး နှောက်၏ဖွံ့ဖြိုးမှုနိမ့်ကျခြင်းကြောင့်ခေါင်း၏ပမာဏကိုလျော့ကျစေနိုင်သည်။
သကြားစားသုံးမှုနှင့်အင်ဆူလင်အလွန်အကျွံရုတ်တရက်ရပ်တန့်မှုကြောင့်မွေးကင်းစကလေးသည် hypoglycemia ဖြစ်ပေါ်သည်။ ကလေးကဖြူဖွေးလာတယ်၊ ကြွက်သားတွေကျုံ့လာတယ်၊ နှလုံးပျက်ကွက်ဖြစ်နိုင်သည်.
လိုအပ်သောရောဂါရှာဖွေရေး
ဆီးချိုရောဂါသန္ဓေသားဗေဒ၏လက္ခဏာကိုကိုယ်ဝန်ဆောင်စဉ်မိခင် hyperglycemia နှင့်ဆီးချိုရောဂါရှိနေခြင်းစသည့်အချက်အလက်များအရပြုလုပ်သည်။ သန္ဓေသားအတွင်းရှိရောဂါဗေဒအပြောင်းအလဲများကို ultrasound ဖြင့်အတည်ပြုသည်။
ပထမသုံးလပတ်တွင် ultrasound သည် macrosomia (ကလေး၏အမြင့်နှင့်အလေးချိန်တိုးလာခြင်း)၊ ခန္ဓာကိုယ်အချိုးအစားအားနည်းခြင်း၊ အသည်းပမာဏကြီးမားခြင်း၊ ဒုတိယသုံးလပတ်တွင်, ultrasound ၏အကူအညီဖြင့်, အာရုံကြောစနစ်, အရိုးတစ်သျှူး, အစာခြေနှင့်ဆီးကိုယ်တွင်းအင်္ဂါ, နှလုံးနှင့်သွေးကြောများတွင်ချွတ်ယွင်းဖော်ထုတ်ရန်ဖြစ်နိုင်သည်။ ရက်သတ္တပတ် ၃၀ ကြာကိုယ်ဝန်ဆောင်ပြီးနောက် ultrasound သည်ကလေးတစ်သျှူးများနှင့်အဆီပိုလျှံများကိုတွေ့မြင်နိုင်သည်။
ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးကိုလည်းထပ်မံလေ့လာမှုများပြုလုပ်ရန်သတ်မှတ်ထားသည်။
- သန္ဓေသား၏ဇီဝရူပဗေဒပရိုဖိုင်းကို ၎င်းသည်ကလေး၏လှုပ်ရှားမှု၊ သူ၏အသက်ရှူလမ်းကြောင်းဆိုင်ရာလှုပ်ရှားမှုနှင့်နှလုံးခုန်နှုန်းကိုပြုပြင်သည်။ fetopathy နှင့်အတူကလေးသည် ပို၍ တက်ကြွသည်။ အိပ်ချိန်သည်ပုံမှန်ထက်တိုတောင်းပြီးမိနစ် ၅၀ ထက်မပိုပါ။ နှလုံးခုန်ခြင်း၏မကြာခဏနှင့်ကြာရှည်နှေးကွေးမှုတို့ဖြစ်နိုင်သည်။
- Dopplerometry နှလုံး၏လုပ်ဆောင်မှု၊ သန္ဓေသား၏သွေးကြောအခြေအနေ၊ ချက်ကြိုးတွင်သွေးစီးဆင်းမှုအခြေအနေကိုစစ်ဆေးရန်ရက်သတ္တပတ် ၃၀ တွင်ခန့်အပ်သည်။
- သန္ဓေသား၏ CTG ကာလကြာရှည်စွာရှိနေခြင်းနှင့်နှလုံးခုန်နှုန်းကိုအကဲဖြတ်ရန် hypoxia ကိုစစ်ဆေးပါ။
- သွေးစစ်ဆေးမှု ကိုယ်ဝန်ဆောင်မိခင်ရဲ့ဟော်မုန်းအခြေအနေကိုဆုံးဖြတ်ရန် ၂ ပတ်တကြိမ် ၂ ထည် ၂ ခုနဲ့စတင်ပါ။
မွေးကင်းစကလေးငယ်တွင်ဆီးချိုရောဂါသန္ဓေသားရောဂါလက္ခဏာကိုကလေး၏အသွင်အပြင်နှင့်သွေးစစ်ဆေးမှုမှအချက်အလက်များ - သွေးနီဥများအရေအတွက်နှင့်ပမာဏတိုးလာခြင်း၊ ဟီမိုဂလိုဗင်အဆင့်တိုးလာခြင်း၊ သကြားဓာတ် ၂.၂ မီလီမီတာ / လီတာအထိကျဆင်းခြင်းနှင့်မွေးဖွားပြီး ၂-၆ နာရီအကြာတွင် အခြေခံ၍ ပြုလုပ်သည်။

ဆီးချို fetopathy ဘယ်လိုကုသမလဲ
ဆီးချိုရောဂါရှိသောအမျိုးသမီးတစ် ဦး တွင် fetopathy ရှိသည့်ကလေးတစ် ဦး မွေးဖွားခြင်းသည်အထူးဂရုပြုရန်လိုအပ်သည်။ ဒါဟာကလေးမွေးဖွားစဉ်ကစတင်ခဲ့သည်။ သန္ဓေသားကြီးနှင့် preeclampsia ဖြစ်နိုင်ခြေမြင့်မားသောကြောင့်ပုံမှန်မွေးဖွားခြင်းကို ၃၇ ပတ်အလိုတွင်သတ်မှတ်သည်။ ဆီးချိုရောဂါသန္ဓေသားပွားများမှုမရင့်သေးသောကလေးငယ်၏ရှင်သန်နှုန်းမှာအလွန်နည်းသောကြောင့်နောက်ထပ်ကိုယ်ဝန်သည်မိခင်၏ဘဝကိုခြိမ်းခြောက်သည့်အခြေအနေများတွင်သာဖြစ်နိုင်သည်။
ကလေးမွေးဖွားစဉ်ကမိခင်၏ hypoglycemia ဖြစ်နိုင်ခြေမြင့်မားသောကြောင့်သွေး၏ဂလူးကို့စ်ပမာဏကိုပုံမှန်စောင့်ကြည့်စစ်ဆေးသည်။ သကြားဓာတ်နည်းသောသည်ဂလူးကို့စ် (glucose) ဖြေရှင်းချက်အားသွေးကြောတွင်းသို့ချက်ချင်းရောက်အောင်ပို့ပေးသည်။
 ဆေးသိပ္ပံဆရာဝန်၊ ဆီးချိုရောဂါဗေဒဌာနအကြီးအကဲ Tatyana Yakovleva
ဆေးသိပ္ပံဆရာဝန်၊ ဆီးချိုရောဂါဗေဒဌာနအကြီးအကဲ Tatyana Yakovleva
ငါနှစ်ပေါင်းများစွာဆီးချိုရောဂါ၏ပြstudyingနာကိုလေ့လာနေခဲ့ကြသည်။ လူများစွာသေဆုံးသည့်အခါ၎င်းသည်ဆီးချိုရောဂါကြောင့်မသန်မစွမ်းဖြစ်သွားသည်။
ငါသတင်းကောင်းကိုအလျင်အမြန်ပြောပြရန် - ရုရှားဆေးဘက်ဆိုင်ရာသိပ္ပံအကယ်ဒမီ၏ Endocrinology Research Center သည်ဆီးချိုရောဂါကိုလုံး ၀ ပျောက်ကင်းစေသောဆေးကိုတီထွင်နိုင်ခဲ့သည်။ ယခုအချိန်တွင်ဤဆေး၏ထိရောက်မှုသည် ၉၈% အထိရောက်ရှိနေပြီဖြစ်သည်။
နောက်ထပ်သတင်းကောင်းတစ်ခုမှာကျန်းမာရေး ၀ န်ကြီးဌာနသည်မူးယစ်ဆေးဝါးကုန်ကျစရိတ်မြင့်မားသောလျော်ကြေးပေးသည့်အထူးအစီအစဉ်တစ်ခုကိုတီထွင်ခဲ့သည်။ ရုရှားမှာတော့ဆီးချိုရောဂါ မေလ ၁၈ ရက်အထိ ရနိုင်တယ် ၁၄၇ ရူဘယ်ပဲရတယ်။
ကလေးတစ် ဦး မွေးဖွားပြီးနောက်တွင် fetopathy ဖြင့်ကုသမှုသည်ဖြစ်နိုင်ချေရှိသောရောဂါများကိုပြင်ဆင်ခြင်းဖြစ်သည်။
- ပုံမှန်ဂလူးကို့စအဆင့်ကိုထိန်းသိမ်း။ မကြာခဏနို့တိုက်ကျွေးရန် ၂ နာရီလျှင်တစ်ကြိမ်သတ်မှတ်ပေးသည်၊ အကယ်၍ ၎င်းသည် hypoglycemia ကိုဖယ်ရှားရန်မလုံလောက်ပါက ၁၀% သောဂလူးကို့စ်ဖြေရှင်းချက်ကိုသေးငယ်သောအပိုင်းများတွင်သွေးကြောသွင်းသည်။ သူမ၏ရည်မှန်းချက်မှာ 3 mmol / L. ဖြစ်သည်။ အင်ဆူလင်ပိုလျှံထုတ်လုပ်ရန် hypertrophied ပန်ကရိယကိုရပ်တန့်ရန်လိုအပ်သောကြောင့်ကြီးမားသောတိုးပွားမှုမလိုအပ်ပါ။
- အသက်ရှူအထောက်အကူ။ အသက်ရှူမှုကိုအထောက်အကူပြုရန်အောက်စီဂျင်ကုထုံးအမျိုးမျိုးကို အသုံးပြု၍ surfactant ပြင်ဆင်မှုများကိုပြုလုပ်နိုင်သည်။
- အပူချိန်ခြေရာခံခြင်း။ ဆီးချို fetopathy ရှိသောကလေး၏ခန္ဓာကိုယ်အပူချိန်ကို ၃၆.၅ မှ ၃၇.၅ ဒီဂရီအဆက်မပြတ်ထိန်းထားနိုင်သည်။
- Electrolyte တွေချိန်ခွင်လျှာ၏ဆုံးမခြင်း။ မဂ္ဂနီစီယမ်မလုံလောက်မှုကို ၂၅% သောမဂ္ဂနီစီယမ်ဆာလဖိတ်ဖြေရှင်းမှု၊ ကယ်လစီယမ်ဓာတ်မပါ ၀ င်မှု - ကယ်လစီယမ်ဂလူးကနိတ် ၁၀ ရာခိုင်နှုန်းသောဖြေရှင်းမှုဖြင့်လျော်ကြေးပေးပါသည်။
- ခရမ်းလွန်ရောင်ခြည်။ အသားဝါရောဂါသည်ကုထုံးတွင်ခရမ်းလွန်ရောင်ခြည်ဖြာထွက်ခြင်းပါဝင်သည်။
အကျိုးဆက်များကဘာတွေလဲ
မွေးရာပါပုံမမှန်မှုကိုရှောင်ရှားနိုင်သည့်ဆီးချိုရောဂါသန္ဓေသားလောင်းဖြင့်မွေးကင်းစကလေးများတွင်ရောဂါလက္ခဏာများသည်တဖြည်းဖြည်းယုတ်လျော့သွားသည်။ ၂ လမှ ၂ လအထိထိုကလေးငယ်ကိုကျန်းမာသောကလေးနှင့်ခွဲခြားရန်ခက်ခဲသည်။ သူကနောက်ထပ်ဆီးချိုရောဂါကိုဖွံ့ဖြိုးတိုးတက်ဖို့မဖြစ်နိုင်သဖြင့်အဓိကအားဖြင့်ကြောင့်ဖြစ်သည် မျိုးရိုးဗီဇအချက်များမဟုတ်ဘဲနို့စို့အရွယ်အတွက် fetopathy ၏ရှေ့မှောက်တွင်ထက်။
ဆီးချိုရောဂါရှိသောမိခင်များမှမွေးဖွားသောကလေးများသည်အဝလွန်ခြင်းနှင့် lipid ဇီဝြဖစ်ပျက်မှုကိုမကြာခဏဖြစ်ပွားလေ့ရှိသည်။ အသက် ၈ နှစ်ရောက်သောအခါသူတို့၏ကိုယ်အလေးချိန်သည်ပုံမှန်အားဖြင့်ပုံမှန်ထက်များပြီး triglycerides နှင့် cholesterol တို့၏သွေးအဆင့်များလာသည်။
ဦး နှောက်ကမောက်ကမဖြစ်မှုကိုကလေး ၃၀ ရာခိုင်နှုန်း၊ နှလုံးနှင့်သွေးကြောများအပြောင်းအလဲများ - တစ်ဝက်တွင်၊ အာရုံကြောစနစ်မှဒဏ်ရာများကို ၂၅% တွင်တွေ့ရှိရသည်။
များသောအားဖြင့်ဤအပြောင်းအလဲများသည်အနည်းငယ်မျှသာဖြစ်သော်လည်းကိုယ်ဝန်ဆောင်စဉ်ဆီးချိုရောဂါအတွက်နစ်နာကြေးနည်းပါးခြင်းနှင့်ထပ်ခါတလဲလဲခွဲစိတ်ကုသမှုခံယူခြင်းနှင့်ပုံမှန်ကုထုံးများလိုအပ်သောပြင်းထန်သောချို့ယွင်းချက်များတွေ့ရှိရသည်။
ကာကွယ်တားဆီးရေး
ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီခြောက်လအလိုတွင်ဆီးချိုရောဂါဖြင့်ကိုယ်ဝန်အတွက်ပြင်ဆင်ထားရန်လိုအပ်သည် ဤအချိန်တွင်ရောဂါကူးစက်မှု၏နာတာရှည်ရောဂါများကိုကုသရန်အတွက်ရောဂါအတွက်တည်ငြိမ်သောလျော်ကြေးကိုတည်ထောင်ရန်လိုအပ်သည်။ ကလေးမွေးရန်အသင့်ဖြစ်ခြင်းသည်ပုံမှန်အားဖြင့် glycated ဟေမိုဂလိုဘင်ဖြစ်သည်။ သန္ဓေတည်ခြင်းမပြုမီ၊ ကိုယ်ဝန်ဆောင်စဉ်နှင့်ကလေးမွေးဖွားစဉ်ကာလအတွင်း Normoglycemia သည်ဆီးချိုရောဂါရှိသောမိခင်တွင်ကျန်းမာသောကလေးမွေးဖွားရန်လိုအပ်ချက်တစ်ခုဖြစ်သည်။
၃-၄ နာရီတိုင်းတွင်သွေး၏ဂလူးကို့စ်ကိုတိုင်းတာသည်။ hyper- နှင့် hypoglycemia အားအရေးပေါ်ရပ်တန့်ထားသည်။ ကလေးတစ် ဦး တွင်ဆီးချိုရောဂါသန္ဓေသားလောင်းကိုအချိန်မီစစ်ဆေးရန်အတွက်စောစီးစွာအဆင့်အနေဖြင့်မီးမဖွားမှီဆေးခန်းတွင်မှတ်ပုံတင်ရန်လိုအပ်ပြီးသတ်မှတ်ထားသောလေ့လာမှုများအားလုံးကိုပြုလုပ်ရန်လိုအပ်သည်။
ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းအမျိုးသမီးတစ် ဦး သည်မီးယပ်အထူးကုဆရာဝန်သာမကဘဲမူးယစ်ဆေးဝါးပမာဏကိုထိန်းညှိရန်အတွက် endocrinologist ကိုလည်းပုံမှန်လည်ပတ်သင့်သည်။
သင်ယူဖို့သေချာပါစေ! သငျသညျဆေးပြားများနှင့်အင်ဆူလင်၏တစ်သက်တာအုပ်ချုပ်မှုသကြားကိုထိန်းချုပ်ထားဖို့တစ်ခုတည်းသောနည်းလမ်းဖြစ်သည်ထင်ပါသလား မမှန်ဘူး သင်ဤအရာကိုစတင်သုံးစွဲခြင်းဖြင့်သင်ကိုယ်တိုင်စစ်ဆေးနိုင်သည်။ ဆက်ဖတ်ရန် >>
Ultrasound အပေါ်ရောဂါလက္ခဏာများ
ကိုယ်ဝန်ကာလအတွင်းအမျိုးသမီးတစ် ဦး သည် Ultrasound diagnostic အခန်းသို့အနည်းဆုံး ၃ ကြိမ်သွားရောက်သည်။ စစ်ဆေးမှုပြုလုပ်နေစဉ်အတွင်းအထူးကုဆရာဝန်သည်သန္ဓေသား၏သတ်မှတ်ချက်များ၊ ၄ င်း၏လုပ်ဆောင်မှု၊ ဖွံ့ဖြိုးမှုနှင့်အခြားသတ်မှတ်ချက်များကိုဆန်းစစ်သည်။ သူတို့ကကိုယ်ဝန်သက်တမ်းနှင့်မသက်ဆိုင်စေရန်အရေးကြီးသည်။
ဆီးချို fetopathy ရုတ်တရက်ပေါ်ပေါက်မထားဘူး။ ဤအခြေအနေကိုကလေးမမွေးမီကြာမြင့်စွာကတည်းကဆုံးဖြတ်နိုင်သည်။ အစောပိုင်းရောဂါစစ်ဆေးခြင်းကသင့်အားရောဂါဗေဒပါသောကလေးမွေးဖွားခြင်းအတွက်ကြိုတင်ပြင်ဆင်ထားနိုင်ပြီး၊ ဖြစ်နိုင်လျှင်ကိုယ်ဝန်ဆောင်နေစဉ်ပင်ဂလူးကို့စ်၏ဆိုးကျိုးများကိုလျော့နည်းစေသည်။
fetopathy ရှိသောမွေးကင်းစအတွက်မူကိုယ်ဝန်ဆောင်ချိန်နှင့်မတိုက်ဆိုင်မှုကိုရှာဖွေတွေ့ရှိရန်ဝိသေသလက္ခဏာရှိသည်။ ultrasound စစ်ဆေးမှုအရကလေးတွင်အလေးချိန်များစွာရှိသည်။ ဤလက္ခဏာသည်ဂလူးကို့စ်အလွန်အကျွံစားသုံးမှုကိုဖော်ပြသည်။ ဝမ်းဗိုက်နှင့် ဦး ခေါင်းတို့၏အ ၀ န်းကိုတိုင်းတာရာတွင်စံသတ်မှတ်ချက်များနှင့်မကိုက်ညီသောသတ်မှတ်ထားသော parameters များကိုဆုံးဖြတ်သည်။ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများတွင်၊ polyhydramnios သည်ကိုယ်ဝန်ကိုမကြာခဏရှုပ်ထွေးစေသည်။
လျော့နည်းလေ့ရှုပ်ထွေးမှုများဖွံ့ဖြိုးတိုးတက်မှုအတွက်ဆန့်ကျင်ဘက်ယန္တရားဖြစ်ပါတယ်။ အင်ဆူလင်ကိုအလွန်အကျွံသုံးစွဲခြင်းသို့မဟုတ်ကိုယ်ဝန်အစတွင်မှားယွင်းစွာတွက်ချက်ထားသည့်ဆေးထိုးခြင်းဖြင့်အမျိုးသမီးတစ် ဦး သည်သန္ဓေသားဖွံ့ဖြိုးမှုနှောင့်နှေးမှုကိုကြုံတွေ့ရသည်။ ဤသည်ဝင်လာဂလူးကို့စ၏အနိမ့်အသံအတိုးအကျယ်ကြောင့်ဖြစ်သည်။
ပြင်ဆင်ခြင်းနည်းလမ်းများ
အကယ်၍ ရောဂါလက္ခဏာကိုကိုယ် ၀ န်အဆင့်တွင်ဆုံးဖြတ်သည်ဆိုပါကအမျိုးသမီးသည်ထပ်မံစစ်ဆေးသင့်သည်။ ရလဒ်အပေါ်အခြေခံပြီး, အင်ဆူလင်ဆေးပမာဏကိုထိန်းညှိသည်နှင့်တစ် ဦး ချင်းစီလက်တွေ့အကြံပြုချက်များပေးထားသည်။ ဂလူးကို့စ်ညွှန်းကိန်းများပုံမှန်ဖြစ်အောင်လုပ်ခြင်းတွင်အရေးကြီးသောအချက်မှာအာဟာရဖြစ်သည်။ သကြားဓာတ်သည်သကြားလုံးများစားသုံးခြင်းမှမြင့်တက်လာသည်ဟုယူဆခြင်းသည်မှားသည်။ ဆီးချို fetopathy ရှိသောကလေးငယ်ကိုသယ်ဆောင်သည့်အမျိုးသမီးများအတွက်ကိုယ် ၀ န်ဆောင်ကာလတစ်လျှောက်လုံးတွင်အထူးအစားအစာကိုရွေးချယ်ပြီးအာဟာရဆိုင်ရာစည်းမျဉ်းများကိုလိုက်နာရန်လိုအပ်သည်။
ကလေးမွေးပြီးတဲ့နောက်ဆရာဝန်တွေကသူ့အခြေအနေဆိုးရွားမှုကိုအကဲဖြတ်ကြတယ်။ လိုအပ်ပါကအောက်ပါအစီအမံများကိုပြုလုပ်သည် -
- ဂလူးကို့စ် (glucose) ဖြေရှင်းချက်ကိုကလေးငယ်၏အခြေအနေပေါ် မူတည်၍ နှုတ်ဖြင့်ဖြစ်စေ၊
- ဓာတ်သတ္တုဇီဝြဖစ်ပျက်မှုကိုပုံမှန်ဖြစ်စေရန်အတွက်မဂ္ဂနီစီယမ်နှင့်ကယ်လ်စီယမ်ကြိုတင်ပြင်ဆင်မှုများကိုသတ်မှတ်သည်။
- အရေပြားကိုခရမ်းလွန်ရောင်ခြည်ကုသမှု (သို့) phototherapy ကိုအရေပြားနှင့်အမြှေးပါးများကိုအဝါရောင်သုံးရန်အကြံပြုသည်။
အနာဂတ်တွင်ကလေးကိုဆရာဝန်များမှပုံမှန်စစ်ဆေးသင့်သည်။ ဘဝ၏ပထမနှစ်တွင်သကြားစစ်ဆေးမှုကိုအနည်းဆုံးတစ်လတစ်ကြိမ်ပြုလုပ်ရမည်။ ဆီးချိုရောဂါဖြစ်ပွားမှုကိုအချိန်မီသိရှိနိုင်ရန်နှင့်၎င်းအားပြုပြင်ရန်အတွက်လိုအပ်သောအရာများပြုလုပ်ရန်လိုအပ်သည်။
မီးမဖွားမှီကုသမှု
ကိုယ်ဝန်တစ်လျှောက်မိခင်တွင်ဂလူးကို့စ်ထိန်းချုပ်မှုကိုပြုလုပ်သည်၊ အင်ဆူလင်ကုထုံးကိုပြုလုပ်သည် (လိုအပ်လျှင်ပြင်ဆင်သည်) ။ ၃-၄ နာရီတိုင်းမှာနေ့စဉ်ဂလူးကို့စ်စစ်ဆေးမှုကိုပြုလုပ်ပါတယ်။
ဇီဝြဖစ်ပျက်မှုကိုပုံမှန်ဖြစ်စေရန်ဗီတာမင်များသောက်သုံးခြင်းသည်မဖြစ်မနေလိုအပ်သည်။
မွေးဖွားခြင်း၏အကောင်းဆုံးကာလကိုဆရာဝန်ကဆုံးဖြတ်သည်။ ကိုယ်ဝန်ရှုပ်ထွေးမှုမရှိဘဲဖြတ်သန်းလျှင်, ဒီကာလ 37 ရက်သတ္တပတ်ဖြစ်ပါတယ်။ မိခင် (သို့) ကလေး၏ကျန်းမာရေးကိုခြိမ်းခြောက်လျှင် ၃၆ ပတ်မတိုင်မီကလေးမွေးရန်လိုအပ်ကြောင်းဆုံးဖြတ်ချက်ချသည်။
သားဖွားစဉ်တွင် glycemia အဆင့်ကိုထိန်းချုပ်သည်။ အမျိုးသမီး၏ဂလူးကို့စ်ပမာဏနိမ့်ကျသောအခါသူမစွမ်းအင်ဆုံးရှုံးသွားသည် (သားအိမ်၏နံရံများကိုလျှော့ချရန်ပစ္စည်းများစွာလိုအပ်သည်)၊ ကလေးမွေးဖွားခြင်းသည်မိခင်တွင်စွမ်းအင်မရှိခြင်းကြောင့်ရှုပ်ထွေးသည်။ ကလေးမွေးဖွားပြီးနောက် hypoglycemic မေ့မြောရောဂါဖြစ်ပွားနိုင်ခြေရှိသည်။
အောက်ပါအစီအမံများဆောင်ရွက်ကြသည် -
- ketoacidosis ကာကွယ်တားဆီးဖို့ဆိုဒါဖြေရှင်းချက်၏နိဒါန်း,
- hypoglycemia လက္ခဏာများကိုအစာရှောင်ခြင်းကာဗိုဟိုက်ဒရိတ် (ရေချိုသို့မဟုတ်ဂလူးကို့စ်ဖြေရှင်းချက်ပါသောရေစက်တစ်မျိုး) ဖြင့်ရပ်တန့်ထားသည်။
- တက်ခြင်းအဘို့, hydrocortisone အသုံးပြုသည်,
- ဇီဝဖြစ်စဉ်ဖြစ်စဉ်များတိုးတက်စေရန်ဗီတာမင်ဖြေရှင်းမှုများကိုအသုံးပြုသည်။

fetopathy ၏ရှေ့မှောက်တွင်ခွဲစိတ်ကုသမှုကိုမကြာခဏဆုံးဖြတ်လေ့ရှိသည်။
fetopathy ၏ရှေ့မှောက်တွင်ခွဲစိတ်ကုသမှုကိုမကြာခဏဆုံးဖြတ်လေ့ရှိသည်။ သဘာဝမွေးဖွားမှုဖြစ်နိုင်ခြေသည်သူတို့၏ကြာချိန်ပေါ်တွင်မူတည်သည်။ အကယ်၍ သူတို့သည် ၈ နာရီထက်ပိုကြာပါက cesarean အပိုင်းကိုအသုံးပြုပါ။
ကလေးမွေးဖွားမှုကိုင်တွယ်
မွေးဖွားခြင်းနှင့်အင်ဆူလင်ပိုလျှံပြီးနောက်ယခင်ပမာဏ၌ဂလူးကို့စကိုစားသုံးမှုရုတ်တရက်ရပ်တန့်မှုကြောင့်, hypoglycemia မွေးကင်းစအတွက်ဖွံ့ဖြိုးလိမ့်မည်။ ကြွက်သားလေသံလျော့နည်းလာခြင်း၊ ဖိအားနှင့်ခန္ဓာကိုယ်အပူချိန်ကျဆင်းခြင်း၊ အသက်ရှူလမ်းကြောင်းဆိုင်ရာဖမ်းဆီးခြင်းအန္တရာယ်တိုးများလာသည်။ ပြcomplနာများကိုကာကွယ်ရန်ကလေးမွေးဖွားပြီးနောက်နာရီဝက်အကြာတွင်ကလေးအားဂလူးကို့စ်အဖြေကိုပေးသည်။ အသက်ရှူခြင်းမရှိသောကြောင့်လေဝင်လေထွက်ကိုသုံးသည်။ အဆုတ်များကိုဖြောင့်အောင်ပြုလုပ်ရန်အတွက်ကလေးအား surfactant တစ်ခုပြုလုပ်ပေးနိုင်သည်။ ၎င်းသည်သင့်ကလေးအားပထမဆုံးအကြိမ်အသက်ရှူနိုင်ရန်အထူးပစ္စည်းဖြစ်သည်။
မွေးပြီးသည့်ပထမနေ့များတွင်သားဖွားဆရာမသည်ကလေး၏အသက်ရှူမှုကို DF လက္ခဏာများဖြင့်ဂရုတစိုက်စောင့်ကြည့်သည်။ ကယ်လ်ဆီယမ်နှင့်မဂ္ဂနီဆီယမ်တို့အတွက်ဇီဝဓာတုဗေဒဆိုင်ရာသွေးစစ်ဆေးမှု၊
၂ နာရီတိုင်းမိခင်နို့တိုက်ကျွေးသည်။ မကြာခဏအစာကျွေးသည်ဂလူးကို့စ်နှင့်အင်ဆူလင်ဓာတ်ပမာဏကိုပြန်လည်ဖြည့်တင်းပေးသည်။
အာရုံကြောဆိုင်ရာရောဂါများကိုဖယ်ရှားရန်အတွက်ကယ်လစီယမ်နှင့်မဂ္ဂနီစီယမ်ပါဝင်သောဖြေရှင်းချက်များကိုအသုံးပြုသည်။ အသည်း၏လုပ်ဆောင်မှုအားနည်းနေပါကခရမ်းလွန်ရောင်ခြည်ဖြင့်ကုသခြင်းကိုသတ်မှတ်သည်။
လက္ခဏာများ၊ ရောဂါလက္ခဏာများ
- macrosomia (အလေးချိန် ၄ ကီလိုဂရမ်ကျော်လေးသောအသီးများ)
- ဝိသေသလက္ခဏာများ (ပုံသဏ္theာန်သည်ဝမ်းဗိုက်ပမာဏသည် ၂ ပတ်ထက်ပိုသောခေါင်းများ၊ လက်တိုနှင့်ခြေထောက်များ၊ မျက်နှာရောင်ရမ်းခြင်း၊ ပခုံးကျယ်များများနှင့်ဗိုက်ကြီးခြင်း) သည်အချိုးအစားမညီမျှသောအရွယ်အစားဖြစ်သည်။
- ပုံပျက်မှုနှုန်း
- ပိုလျှံခန္ဓာကိုယ်အဆီ
- သန္ဓေသား၏ပျော့ပျောင်းသောတစ်ရှူးရောင်ခြင်း
- ပေးပို့ချိန်လျှော့ချ
- မြင့်မားသော perinatal သေဆုံးမှု
- intrauterine တိုးတက်မှုနှုန်းနှောင့်နှေး
- အသက်ရှူလမ်းကြောင်းဆိုင်ရာဒုက္ခ
- လှုပ်ရှားမှုလျော့နည်းသွားသည်
- cardiomegaly (အသည်း၊ ကျောက်ကပ်နှင့် adrenal gland များများလာခြင်း၊
ထို့အပြင်ကလေး၏ ဦး ခေါင်းအ ၀ န်းသည်ပခုံးခါးပတ်ထက်သိသိသာသာသေးငယ်သည်။ ၎င်းသည်ကလေး၏ ဦး ခေါင်းသည်အတော်အတန်သေး။ ရှာဖွေရန်အခက်အခဲမရှိသော်လည်းပခုံး၏ထွက်ပေါက်သည်အလွန်ခက်ခဲသည်။ 
ထို့ကြောင့်၊ အစပိုင်းတွင်သူတို့သည်ကလေးငယ်ကိုထိခိုက်နစ်နာအောင်ပင်လက်တစ်ချောင်းကိုလွှတ်ပေးနိုင်သည်။ သူတို့ကအလွန်အကျွံအရေပြားအောက်ဆုံးတစ်သျှူးရှိသည် edema ဖြစ်နိုင်သည်, မကြာခဏ hypertrichosis လည်းမရှိ။
သို့သော်သန္ဓေသား fetopathy ၏အထင်ရှားဆုံးအချက်မှာ macrosomia ဖြစ်သည်။
လေ့ကျင့်သူအများစုသည်ပုံမှန်မဟုတ်သောပုံသဏ္inာန်ပုံသဏ္formationာန်ဖြစ်ပေါ်မှုကိုဖြစ်ပေါ်စေသည့်အဓိကအကြောင်းအရင်းမှာအစောပိုင်းကိုယ်ဝန်ဆောင်စဉ် hypoglycemia နှင့် hypoinsulinemia၊ နောက်ထပ်ဆိုးရွားသောအချက်များမှာ hypoxia, သွေးကြောဆိုင်ရာရောဂါများနှင့် lipid ဇီဝြဖစ်ပျက်ခြင်းများဖြစ်သည်ဟုယုံကြည်ကြသည်။
ဤဆိုးရွားသည့်ကိုယ် ၀ န်ဆောင်လမ်းစဉ်အတွက်မပေးဆပ်ရသေးသောအမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါအပြင်ကိုယ်ဝန်ဆောင်မိခင်များတွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါရှိနေခြင်းကြောင့်ဖြစ်သည်။
မိခင်၏သွေးထဲတွင်ဂလူးကို့စ်ပိုလျှံမှု၏သြဇာလွှမ်းမိုးမှုအောက်တွင်ကလေး၏ပန်ကရိယသည်အင်ဆူလင်ဓာတ်အလွန်အကျွံထုတ်လုပ်မှုကိုစတင်ခဲ့သည်။ မိခင်၏သွေးမှတစ်ဆင့်ကလေးသို့ဂလူးကို့စ်ပို့လွှတ်မှုကိုအလွန်အကျွံစားသုံးရန်စတင်သည်၊ သို့သော်ကလေး၏အပြည့်အဝဖွံ့ဖြိုးတိုးတက်မှုအတွက်လိုအပ်သောပမာဏတစ်ခုလိုအပ်သည်။ အားလုံးပိုလျှံသန္ဓေသား၏ဒြပ်ထုကိုအကျိုးသက်ရောက်သောအဆီပြောင်းလဲသည်။
glycemia ပုံမှန်မဟုတ်လျှင်, ဒီသန္ဓေသားဖက်တီးတစ်သျှူး၏ buildup ဖို့ ဦး ဆောင်လမ်းပြပါလိမ့်မယ်နှင့်နှေးကွေးခြင်းနှင့်ကလေး၏ခန္ဓာကိုယ်၏ကိုယ်တွင်းအင်္ဂါနှင့်တစ်ရှူးများ၏တစ်ခုလုံးကိုပြည်တွင်းရေးစနစ်၏နောက်ထပ်ပုံမှန်ဖွံ့ဖြိုးတိုးတက်မှုကိုနှေးကွေးခြင်းနှင့်ဝန်ထုပ်ဝန်ပိုးလိမ့်မယ်။
ရောဂါရှာဖွေရေး
သန္ဓေသားအတွင်းမည်သည့်မူမမှန်မှုကိုဖော်ထုတ်ရန်အဓိကနည်းလမ်းမှာ ultrasound လေ့လာမှုတွင် intrauterine development ၏လုပ်ငန်းစဉ်၏အစိတ်အပိုင်းကိုမြင်ယောင်ရန်ဖြစ်သည်။
ဆီးချိုရောဂါရှိသူများအတွက်အကြံပြုထားသည့်လေ့လာမှုအစီအစဉ်
- တစ်ကြိမ်ကိုယ်ဝန်ပထမသုံးလပတ်တွင် (မီးမဖွားမီဆေးခန်းတွင်ပထမဆုံးအကြိမ်ပေါ်လာလျှင်သားဖွားမီးယပ်အထူးကုဆရာဝန်သည် ultrasound ခေါ်ရန်သေချာပေါက်ပို့လိမ့်မည်)
- တစ်ကြိမ် (၂၄ မှ ၂၆ ပတ်အကြား) ဒုတိယသုံးလပတ်တွင်ဖြစ်သည်။ နှလုံး - သွေးကြောဆိုင်ရာစနစ်များနှင့်အစာခြေအင်္ဂါများ (၂၆ မှ ၂၈ ပတ်) ရှိ၊ မရှိသိရန်ဗဟို ဦး နှောက်အာရုံကြော (၁၈ - ၂၄ ပတ်)၊ genitourinary နှင့် osteoarticular (၂၄ - ၂၈ ပတ်) ရှိမရှိဆုံးဖြတ်ရန်ဤအရာကိုပြုလုပ်သည်။ )
- III trimester ကို ultrasound 2 ဖြင့်ပြသပြီး၊ အကယ်၍ အမျိုးသမီးတစ် ဦး ၌အင်ဆူလင်အပေါ်မှီခိုသောဆီးချိုရောဂါရှိပါက ultrasound စစ်ဆေးမှုကိုရက်သတ္တပတ် ၃၀ မှ ၃၂ ရက်အတွင်းပြုလုပ်ပြီးတစ်ပတ်တစ်ကြိမ်ပြုလုပ်သည်။
ultrasound သည် (embryofetopathy နှင့်အတူ) မနှစ်မြို့ဖွယ်ကိုယ်ဝန်ဆောင်သည့်အခြေအနေတွင်မည်သို့ပြနိုင်သနည်း။
- macrosomia
- ခန္ဓာကိုယ်မညီမျှမှု
- နူးညံ့သောတစ်ရှူးများရောင်ရမ်းခြင်းသို့မဟုတ်အရေပြားအောက်ဆုံးအဆီတိုးခြင်းကြောင့်သန္ဓေသားလောင်းနှစ်မျိုး
- ဦး ခေါင်း၏မျက်နှာပုံသဏ္(ာန် (၃ ထရီစတာရှိအမှောင်ဒေသ၏ပျော့ပျောင်းသောတစ်ရှူးများ၏အထူသည်ပုံမှန်အားဖြင့် ၂ မီလီမီတာထက်မပိုသော်လည်း ၃ မီလီမီတာထက်ပိုမိုများပြားသည်)
- ဦး ခေါင်းခွံ၏အရိုးများနှင့်သန္ဓေသား၏အရေပြားတို့တွင်အဆုတ်ရောင်ဇုန်ကိုလေ့လာတွေ့ရှိခဲ့သည်။
- polyhydramnios (သားအိမ်အခေါင်းပေါက်၏ anteroposterior အရွယ်အစားနှင့်သန္ဓေသား၏ဝမ်းဗိုက်၏ပျမ်းမျှအချင်း 20mm နှင့်အထက်အကြားခြားနားချက်အားဖြင့်ဆုံးဖြတ်သည်)
- သန္ဓေသား၏ဇီဝရူပဗေဒပြည်နယ်၏လေ့လာရေး
သန္ဓေသားရောဂါ၏အပြင်းထန်ဆုံးပြသမှုဖြစ်သော ဦး နှောက်၏ morphofunctional ဖွံ့ဖြိုးတိုးတက်မှုဆိုင်ရာရောဂါများကိုသိရှိနိုင်ရန်လိုအပ်သည်။ စစ်ဆေးရန်ဆရာဝန်များသည်အနည်းဆုံး ၁.၅ နာရီသန္ဓေသားမော်တာလှုပ်ရှားမှု၊ အသက်ရှူလမ်းကြောင်းဆိုင်ရာလှုပ်ရှားမှုနှင့်နှလုံးခုန်နှုန်းကိုမှတ်တမ်းတင်သည်။
 အကယ်၍ ကလေးတစ် ဦး အနေဖြင့် fetopathy ရှိပါကကလေး၏တိတ်ဆိတ်စွာအိပ်စက်ခြင်းသည်ခဏသာဖြစ်ပြီးတက်ကြွနေဆဲဖြစ်သည်။ အိပ်ချိန်တိုသည်မိနစ် ၅၀ ထက်မပိုပါ။ ဤအချိန်အတောအတွင်းတွင်နှလုံးခုန်နှုန်းကြာရှည်နှေးကွေးခြင်း (နှလုံးခုန်နှုန်းကျဆင်းခြင်း၊ နှလုံးခုန်နှုန်းနှေးကွေးခြင်း) သည်သိသာထင်ရှားသည်။
အကယ်၍ ကလေးတစ် ဦး အနေဖြင့် fetopathy ရှိပါကကလေး၏တိတ်ဆိတ်စွာအိပ်စက်ခြင်းသည်ခဏသာဖြစ်ပြီးတက်ကြွနေဆဲဖြစ်သည်။ အိပ်ချိန်တိုသည်မိနစ် ၅၀ ထက်မပိုပါ။ ဤအချိန်အတောအတွင်းတွင်နှလုံးခုန်နှုန်းကြာရှည်နှေးကွေးခြင်း (နှလုံးခုန်နှုန်းကျဆင်းခြင်း၊ နှလုံးခုန်နှုန်းနှေးကွေးခြင်း) သည်သိသာထင်ရှားသည်။
- Dopplerometry
အောက်ပါညွှန်းကိန်းများကိုကြည့်ပါ။
- myocardial ဖိုင်ဘာကျုံ့မှုနှုန်း
- နှလုံး၏ဘယ်ဘက် ventricle ထုတ်ပယ်သည့်အချိန်ကိုဆုံးဖြတ်ပါ
- နှလုံး output ကို (ဘယ်ဘက် ventricle) အကဲဖြတ်
- ချက်ကြိုးသွေးလွှတ်ကြောအတွင်းသွေးစီးဆင်းမှု၏ခုခံမှုနှင့်သွေးလွှတ်ကြောအတွင်းသွေးစီးဆင်းမှု၏ systolic-diastolic အချိုးအစားကိုဆုံးဖြတ်ရန်
Dopplerometry သည်အပတ် ၃၀ တွင်ပြုလုပ်ပြီးသင်ဗဟိုအာရုံကြောစနစ် (CNS) ၏အခြေအနေကိုစစ်ဆေးရန်ခွင့်ပြုသည်။ တကယ်တော့၊ ဒါက ultrasound scan လည်းဖြစ်တယ်၊
- အလုပ်လုပ်တဲ့စမ်းသပ်မှု (CTG) ၏အကဲဖြတ်နှင့်အတူ Cardiotocography
ဤလုပ်ထုံးလုပ်နည်းအတွင်းနှလုံးရပ်တန့်ခြင်း၊ ရွေ့လျားခြင်း၊ သားအိမ်အတွင်းရှိသန္ဓေသားလောင်းချခြင်းနှင့်ပတ် ၀ န်းကျင်ဆိုင်ရာသြဇာလွှမ်းမိုးမှုများရှိခြင်းကိုနှလုံးခုန်နှုန်းကိုတိုင်းတာသည်။ ဆရာဝန်များသည်စမ်းသပ်မှုများပြုလုပ်လိမ့်မည်။
- အဆိုပါ fetoplacental စနစ်၏ထဲကဓာတုပစ်စညျးအမှတ်အသားများ၏အကဲဖြတ်
fetoplacental မလုံလောက်ခြင်း (FPF) ရှိမရှိဆုံးဖြတ်ရန်လိုအပ်သည်။ သွေးနှင့်ဆီးစမ်းသပ်မှုများကဆုံးဖြတ်သည်။ Diacostic biochemical parameters များသည်အောက်ပါအတိုင်းဖြစ်သည် - placental lactogen, progesterone, oxytocin, α-fetoprotein (AFP) ။ AFP အာရုံစူးစိုက်မှုကိုဆီးချို fetopathy ၏ပြင်းထန်မှုကိုဆုံးဖြတ်ရန်အသုံးပြုသည် (ဤရောဂါတွင်ကိုယ်ဝန်၏တတိယသုံးလပတ်တွင်ဤပရိုတင်းပမာဏသည်ပုံမှန်ထက်ကျော်လွန်သည်) ။
ထို့ကြောင့်၊ ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး ၏ဟော်မုန်းအခြေအနေကို ၂ နှင့် ၂ ပတ်တိုင်းတွင်ပြုလုပ်ရန်အကြံပြုထားပါသည်။
- ကိုယ်ဝန်ဆောင်နေစဉ်
ကာလတစ်လျှောက်လုံးတွင်ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး သည် glycemia နှင့်သွေးပေါင်ချိန်ကိုချုပ်တည်းနိုင်သည်။ လိုအပ်ပါကနောက်ထပ်အင်ဆူလင်ကုထုံးကိုညွှန်းပါ။ ကာကွယ်မှုအတွက်သကြားသည်နေ့စဉ် ၃-၄ နာရီတိုင်းတွင်စစ်ဆေးသည်။ glycemia အဆင့်ကို (inogulincemia ကာကွယ်ရန်အလို့ငှာ) inulin သို့မဟုတ် glucose နှင့်ချိန်ညှိသည်။
အပိုဗီတာမင်များသောက်ရန်၊ မျှတသောအစားအစာကိုစောင့်ကြည့်ပါ၊ စုစုပေါင်းကယ်လိုရီပါဝင်မှုသည် ၂၈၀၀ မှ ၃၂၀၀ ကီလိုဂရမ်အထိရှိမည်ဖြစ်ပြီးတက်ရောက်လာသောသမားတော်များ၏အခြားအကြံပြုချက်များကိုလည်းထည့်သွင်းစဉ်းစားပါ။ အစားအစာတွင်ပါဝင်သောအဆီပမာဏလျော့ကျသွားပြီးတိုက်ရိုက်မမွေးခင်ကိုယ်ဝန်ဆောင်အမျိုးသမီး၏အစားအစာကိုအလွယ်တကူစားနိုင်သောဘိုဟိုက်ဒရိတ်များဖြင့်ကြွယ်ဝပြည့်စုံစေသင့်သည်။
- ကလေးမွေးစဉ်အတွင်း
အစကန ဦး တွင် Ultrasound ကို အခြေခံ၍ ဖြန့်ဝေရန်အကောင်းဆုံးအချိန်ကိုဆုံးဖြတ်ရန်လိုအပ်သည်။ ရိုးရိုးကိုယ်ဝန်တစ်ခုအနေဖြင့်၊ အဆင်သင့်ဆုံးအချိန်ကို ၃၇ ပတ်ကာလအဖြစ်သတ်မှတ်သည်။ မိခင်နှင့်ကလေးနှစ် ဦး စလုံး၏အသက်နှင့်ကျန်းမာရေးကိုခြိမ်းခြောက်နိုင်သည့်အတွက်ကိုယ်ဝန်ကို ၃၆ ပတ်မတိုင်မီသတ်မှတ်ထားသည်။ မိခင်ဘ ၀ ကိုရှင်းရှင်းလင်းလင်းခြိမ်းခြောက်နိုင်လျှင်အစောပိုင်းရက်စွဲများကိုသတ်မှတ်နိုင်သည်။ စည်းကမ်းချက်အရကလေးငယ်တစ် ဦး ကိုကယ်တင်ခြင်းအကြောင်းပြောဆိုရန်မလိုအပ်ပါ။
ဆီးကျိတ် nephropathy၊ သန္ဓေသား hypoxia တိုးတက်မှု၊ သို့မဟုတ်လေးနက်သောသန္ဓေသားနှောင့်အယှက်များ၊ တသမတ်တည်းမြင့်မားသော hyperglycemia ရှိလျှင်၊
ကလေးမွေးဖွားစဉ် glycemia ကိုသေချာစစ်ဆေးပါ။ သွေးထဲတွင်သကြားဓာတ်နည်းနေပါကစွမ်းအင်မရှိခြင်းကြောင့်အမျိုးသမီးတစ် ဦး မွေးဖွားရန် ပို၍ ခက်ခဲလိမ့်မည် (သားအိမ်နံရံများလျှော့ချရန်ဂလူးကို့စ်ပမာဏများစွာသုံးစွဲသည်) ။ ကလေးမွေးဖွားစဉ်သို့မဟုတ်ပြီးနောက်တွင်သူသည်သတိမေ့သွားပြီး hypoglycemic coma သို့ကျနိုင်သည်။
 ထို့အပြင်မွေးဖွားမှုနှေးကွေးခြင်းကိုမနှောင့်နှေးသင့်ပါ။ အကယ်၍ သူတို့သည် ၈ နာရီမှ ၁၀ နာရီအထိကြာပါကဆရာဝန်များသည်ကဲသရိဆေးခွဲစိတ်မှုကိုခံယူပြီးနောက်ပafterိဇီဝဆေးဝါးကုသမှုကိုခံယူကြသည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည် ketoacidosis ဖွံ့ဖြိုးမှုကိုကာကွယ်ရန်ဆိုဒီယမ်အဖြေကိုကြာရှည်စွာအလုပ်လုပ်ခြင်းဖြင့်အုပ်ချုပ်သည်။
ထို့အပြင်မွေးဖွားမှုနှေးကွေးခြင်းကိုမနှောင့်နှေးသင့်ပါ။ အကယ်၍ သူတို့သည် ၈ နာရီမှ ၁၀ နာရီအထိကြာပါကဆရာဝန်များသည်ကဲသရိဆေးခွဲစိတ်မှုကိုခံယူပြီးနောက်ပafterိဇီဝဆေးဝါးကုသမှုကိုခံယူကြသည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည် ketoacidosis ဖွံ့ဖြိုးမှုကိုကာကွယ်ရန်ဆိုဒီယမ်အဖြေကိုကြာရှည်စွာအလုပ်လုပ်ခြင်းဖြင့်အုပ်ချုပ်သည်။
အကယ်၍ အမျိုးသမီးတစ် ဦး သည်ကလေးမမွေးမီအဆိပ်အတောက်ဖြစ်ခဲ့လျှင်၊ ဆိုဒါ enemas များကိုသတ်မှတ်သည်။
အကယ်၍ အမျိုးသမီးတစ် ဦး သည် hypoglycemia လက္ခဏာများရှိပါကလျှင်မြန်စွာဘိုဟိုက်ဒရိတ်နှင့်အတူတားဆီးရန်လိုအပ်သည်။ ၎င်းသည်သကြားနှင့်ရေအချိုးအစားတွင် ၁.၁ ဇွန်းတစ်ခွက်တွင်ချိုသောရေကိုသောက်ရန်အကြံပြုသည်၊ အခြေအနေသည်မတိုးတက်လျှင် ၅% ပါသောဂလူးကို့စ်ဖြေရှင်းချက်ကိုသွေးကြောသွင်းထဲသို့ထိုးသွင်းသည်။ ။ တက်ခြင်းနှင့်အတူ, hydrocortisone 100 မီလီဂရမ်မှ 200 မီလီဂရမ်နှင့် 1 ml ထက်မပိုသော adrenaline (0.1%) ၏ပမာဏထဲမှာအုပ်ချုပ်သည်။
ဇီဝဖြစ်စဉ်ဖြစ်စဉ်ကိုအရှိန်မြှင့်ရန်ဗီတာမင်ဖြေရှင်းချက်များ (ဗီတာမင် A, C, P, E, B) ကိုသုံးပါ12, rutin, nikotinic acid နှင့်အခြား) ။
ကလေးမွေးပြီးမိနစ် ၃၀ အကြာ hypoglycemia နှင့်နောက်ဆက်တွဲပြicationsနာများဖြစ်ပွားခြင်းကိုကာကွယ်ရန်ကလေးအား ၅% ဂလူးကို့စ်ဖြေရှင်းချက်ပေးသည်။ ၂ နာရီတိုင်းမိခင်နို့လိုအပ်တယ်။
မိခင်၏သွေးထဲမှဂလူးကို့စ်သည်သူတို့၏သွေးထဲသို့မ ၀ င်တော့ဘဲအာဟာရများဖြင့်ပြည့်နှက်နေသောမိခင်နို့သာလျှင်ဤအခြေအနေကိုတားဆီးနိုင်သည်။
ပင်စည်ကိုဖြတ်ပြီးနောက်ပန်ကရိယသည်အင်ဆူလင်ကိုဆက်လက်ထုတ်လုပ်ပေးပြီးစွမ်းအင်သည်ခန္ဓာကိုယ်ထဲသို့မဝင်ရောက်တော့ပါ။ ချိန်ခွင်လျှာကိုဖြည့်ရန်, မကြာခဏနို့တိုက်ကျွေးရေးလိုအပ်သည်။
 ဆီးချိုရောဂါသန္ဓေသားရောဂါလက္ခဏာများရှိသောကလေးငယ်ကိုမွေးဖွားပြီးနောက်ဆရာဝန်များသည်သူ၏အခြေအနေ၊ အထူးသဖြင့်အသက်ရှူမှုကိုဂရုတစိုက်စောင့်ကြည့်သည်။ ၎င်း၏မရှိခြင်းအတွက်အတုအဆုတ်လေဝင်လေထွက်ကိုသုံးပါ။ အဆုတ်ကိုဖြောင့်အောင်လုပ်ပြီး ၄ င်းတို့၏လုပ်ငန်းဆောင်တာများကိုစတင်လုပ်ဆောင်နိုင်ရန်အတွက်ကလေးအားအထူးသက်ရှိ - surfactant ဆေးတစ်မျိုးဖြင့်ထိုးသွင်းနိုင်သည်။ ၎င်းသည်ကလေးအားပထမဆုံးအသက်ရှုရန်ကူညီသည်။ fetopathy လက္ခဏာမပြသောကလေးများအတွက်ပုံမှန်ကိုယ် ၀ န်ဆောင်မှုနှင့်ဖွံ့ဖြိုးတိုးတက်မှုတွင် surfactant ၏လုံလောက်သောပမာဏကိုထုတ်လုပ်ပြီး၎င်းတို့သည်ချက်ချင်းကောင်းစွာအသက်ရှူရပ်သွားသည်။
ဆီးချိုရောဂါသန္ဓေသားရောဂါလက္ခဏာများရှိသောကလေးငယ်ကိုမွေးဖွားပြီးနောက်ဆရာဝန်များသည်သူ၏အခြေအနေ၊ အထူးသဖြင့်အသက်ရှူမှုကိုဂရုတစိုက်စောင့်ကြည့်သည်။ ၎င်း၏မရှိခြင်းအတွက်အတုအဆုတ်လေဝင်လေထွက်ကိုသုံးပါ။ အဆုတ်ကိုဖြောင့်အောင်လုပ်ပြီး ၄ င်းတို့၏လုပ်ငန်းဆောင်တာများကိုစတင်လုပ်ဆောင်နိုင်ရန်အတွက်ကလေးအားအထူးသက်ရှိ - surfactant ဆေးတစ်မျိုးဖြင့်ထိုးသွင်းနိုင်သည်။ ၎င်းသည်ကလေးအားပထမဆုံးအသက်ရှုရန်ကူညီသည်။ fetopathy လက္ခဏာမပြသောကလေးများအတွက်ပုံမှန်ကိုယ် ၀ န်ဆောင်မှုနှင့်ဖွံ့ဖြိုးတိုးတက်မှုတွင် surfactant ၏လုံလောက်သောပမာဏကိုထုတ်လုပ်ပြီး၎င်းတို့သည်ချက်ချင်းကောင်းစွာအသက်ရှူရပ်သွားသည်။
အာရုံကြောဆိုင်ရာရောဂါများကိုသတိပြုမိပါကမဂ္ဂနီစီယမ် - ကယ်လစီယမ်ဖြေရှင်းချက်များကအခြေအနေကိုပြုပြင်ရန်ကူညီလိမ့်မည်။ အသည်းရောဂါဖြစ်လျှင်ကလေး၏အရေပြားနှင့်မျက်စိပရိုတိန်းများတွင်အသားဝါရှိလျှင်တင်းကျပ်စွာဆေးညွှန်းခရမ်းလွန်ရောင်ခြည်ဖြာထွက်မှုအစီအစဉ်ကိုခန့်ထားပါ။
မိခင် မှလွဲ၍ သွေးထဲရှိဂလူးကို့စ်ပါဝင်မှုသိသိသာသာကျဆင်းနေသောကြောင့် hypoglycemia ကိုကာကွယ်ရန်ကိုယ်ဝန်ဆောင်စဉ်မွေးဖွားပြီးနောက်အင်ဆူလင်ပမာဏကို 2-3 ကြိမ်လျှော့ချပေးသည်။ အစောပိုင်းကာလများတွင်ရိုးရှင်းသောအင်ဆူလင်ကိုသုံးနိုင်သည်၊ သို့သော်ကလေးမွေးပြီး ၂ ရက်မှ ၄ ရက်အကြာတွင်၎င်းသည်ပုံမှန်အားဖြင့်သိသိသာသာမြင့်တက်လာသည်။ ထို့ကြောင့်၊ ဤအချိန်တွင်ဂလီးကေ့စ်ကိုဂရုတစိုက်စောင့်ကြည့်ပြီးအင်ဆူလင်ကုထုံး၏ပိုမိုပြင်းထန်သောသင်တန်းသို့ပြောင်းရန်လိုအပ်သည်။
၇ - ၁၀ ရက်အပြီး (ဆေးရုံဆင်းချိန်တွင်) normoglycemia သည်ကိုယ်ဝန်မဆောင်မီမိန်းမနှင့်တူညီသောတန်ဖိုးများကိုပြန်လည်ရရှိသည်။
ဖြစ်နိုင်ခြေရှုပ်ထွေးမှုများ
- မွေးကင်းစကလေးငယ်၏ဆီးချိုရောဂါ (မွေးကင်းစဆီးချို)
ပုံမှန်အားဖြင့်ဆီးချိုရောဂါသန္ဓေသားရောဂါသည်အမျိုးအစား ၂ ဆီးချိုရောဂါအဖြစ်သို့လျင်မြန်စွာရောက်ရှိသွားနိုင်သည်။
- မွေးကင်းစကလေး hypoxia
၎င်းသည်အောက်စီဂျင်မရှိခြင်းကြောင့်ဖြစ်ပေါ်လာသည်။
- hypoglycemia
- hypocalcemia
ဒုတိယမြောက် - သုံးရက်မြောက်နေ့တွင်မွေးဖွားသောကလေး၏သွေးထဲတွင်ကယ်လ်ဆီယမ်အနိမ့်ဆုံးအဆင့်ကိုတွေ့ရှိနိုင်ပြီးကယ်လ်ဆီယမ်ပမာဏသည် 1.74 mmol / L သို့လျော့နည်းသည်။ ဤအခြေအနေသည်ကလေး၏အလွန်စိတ်လှုပ်ရှားဖွယ်ကောင်းခြင်း၊ လက်များ၊ ခြေထောက်များတွန့်လိမ်ခြင်း၊ ဤကိစ္စတွင်, tachycardia နှင့်လုပ်သူများတက်ခြင်းလည်းမရှိ။
အကယ်၍ သွေးစစ်ဆေးလျှင်မဂ္ဂနီစီယမ်ပါဝင်မှုသည် ၀.၆၂ မီလီမီတာ၊ အဆိုပါလက်ခဏာရုပ်ပုံ hypocalcemia နှင့်အတူကလေးရဲ့အမူအကျင့်အခြေအနေဆင်တူသည်။ ဤအခြေအနေများအားအတည်ပြုရန် ECG တစ်ခုကိုလည်းပြုလုပ်သည်။
- perinatal asphyxia
၎င်းသည် phytopathy ရှိသောအရွယ်မတိုင်မီကလေးငယ်များ၏လက္ခဏာဖြစ်သည်။
- အသက်ရှူလမ်းကြောင်းဆိုင်ရာစိတ်ဆင်းရဲမှုရောဂါ (RDS)
၎င်းကို hyaline အမြှေးပါးရောဂါဟုလည်းခေါ်သည်။ ၎င်းသည် surfactant အဆုတ်စနစ်၏ရင့်ကျက်မှုနှင့်အတူ, အချိန်မတန်မီကလေးမွေးဖွားမှုအတွက်ဖြစ်ပေါ်ပါသည်။ ၎င်းသည် cactisol ၏လုပ်ဆောင်မှုကိုဟန့်တားစေသော hyperinsulinemia ၏နောက်ခံပေါ်တွင်တိုးတက်နေသော surfactant ပစ္စည်းတစ်ခု၏ချို့တဲ့မှုကြောင့်ဖြစ်သည်။
- ယာယီ tachypnea
ဒီလိုမှမဟုတ်ရင် RDS နဲ့ဆင်တူတဲ့စိုစွတ်သောအဆုတ်ရောဂါ။ ၎င်း၏သရုပ်သည်စည်းကမ်းချက်အရမွေးဖွားပြီး ၇၂ နာရီအကြာတွင်ပျောက်ကွယ်သွားသည်။ အသက်ရှူလမ်းကြောင်းဆိုင်ရာနှုန်းသည်တိုးပွားသော်လည်းသွေးထဲတွင်အောက်စီဂျင်ပါဝင်မှုလျော့နည်းသည်။
ကလေးမွေးပြီးသည်နှင့်တစ်ပြိုင်နက်သူ၏အဆုတ်ထဲတွင်အရည်များများကျန်ရှိနေပြီး၎င်းသည်လျင်မြန်စွာစုပ်ယူပြီးသွေးစီးထဲသို့ရောက်ရှိသည်။ အကယ်၍ ဤဖြစ်စဉ်သည်နှေးကွေးလျှင်၎င်းသည်အောက်ဆီဂျင်ထောက်ပံ့မှုကြောင့်ရပ်တန့်သွားသောဤအခြေအနေပေါ်ပေါက်လာသည်။ Caesarean ဖြင့်မွေးဖွားသောကလေးများအတွက်ပိုမိုအဖြစ်များသည်။
- နှလုံးရောဂါ
၎င်းသည် myocardium အဆီပိုလျှံသိုက်များသော glycogen ကြောင့်နှလုံးရောဂါဖြစ်စေနိုင်သည်။ ၎င်းသည်နှလုံးလှုပ်ရှားမှုအပေါ်ဆိုးကျိုးသက်ရောက်စေသည်။
- hyperbilirubinemia
အသားဝါ - ၂ ရက်မှ ၃ ရက်အပြီးမွေးဖွားပြီးနောက်။
သွေးနီဥအရေအတွက်တိုးများလာသည့်လက္ခဏာတစ်ခုအနေဖြင့်ဖြစ်သော်လည်း၎င်း၏ဖွဲ့စည်းတည်ဆောက်ပုံကိုလေ့လာခြင်းမရှိသေးပါ။
- ကျောက်ကပ်သွေးကြော thrombosis (embolism)
အကယ်၍ သွေးပေါင်ချိန်တက်လျှင်၊ ဤရှုပ်ထွေးမှုတိုးလာလိမ့်မည်။ ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီဆီးချိုရောဂါရှိသည့်မိခင်များအနေဖြင့်ကလေးငယ်အနည်းငယ်တွင်၎င်းသည်အတော်လေးရှားပါးသည်။ ၎င်းသည်ဝမ်းဗိုက်အခေါင်း၏အကျိတ်တစ်ခုဖြစ်သည်။ ၎င်းသည် ultrasound မှတွေ့ရှိနိုင်သည်။
ကလေးမွေးပြီးသည့်နောက်တွင်လိုအပ်သောစစ်ဆေးမှုများ
- glycemia အဆင့်ကိုဆုံးဖြတ်သည်
၎င်းကိုမွေးပြီးနောက်တွင်ချက်ချင်းထိန်းချုပ်ပြီး၊ ၁၊ ၄၊ ၈၊ ၁၂၊ ၂၀၊ ၂၄ နာရီအကြာတွင်သွေးနမူနာယူပြီးနောက်ဂလူးကို့စ်ကိုစစ်ဆေးသည်။ စွန့်ပစ်သည့်နေ့၌ခွဲခြမ်းစိတ်ဖြာပါ။
သွေးရည်ကြည်ကို ၆၊ ၂၄ နှင့် ၄၈ နာရီမွေးပြီးနောက်တွင်ဆုံးဖြတ်သည်။
- အသွေးထဲကဓာတုပစ်စညျး
ပရိုတိန်းနှင့်၎င်း၏အစိတ်အပိုင်းအစများ၏အာရုံစူးစိုက်မှုအတွက်ယူရီးယား၊ ပိုတက်စီယမ်၊ ဆိုဒီယမ်၊ ကိုလက်စထရောပမာဏလိုအပ်ပါက alkaline phosphatase, ACT, ALT စသည်ဖြင့်ဆုံးဖြတ်သည်။
အဆိုပါ hematocrit ဆုံးဖြတ်ရန်သေချာစေပါ
ကလေးဘဝ၏ပထမနှင့်တတိယနေ့တွင်
- electrocardiography
၎င်းသည်နှလုံး၏ပုံသဏ္susာန်ပုံသဏ္withာန်သံသယဖြင့်ဖြစ်နိုင်သည်။
ကလေးအတွက်ခန့်မှန်းချက်
အချိန်မီရောဂါရှာဖွေရေးနှင့်မှန်ကန်သောအစီအမံများနှင့်အတူ, ကလေးအတွက်ဟောကိန်းအဆင်သင့်သည်။ သို့သော်ဆီးချိုရောဂါသန္ဓေသားရောဂါခံစားနေရသောကလေးများသည်သူတို့၏ဘဝတစ်လျှောက်လုံးတွင်ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်းမြင့်တက်လာသည်။ ထို့ကြောင့်မိဘများသည်သူတို့၏အစားအစာနှင့်ကျန်းမာရေးကိုအထူးဂရုပြုသင့်သည်။ ဆရာဝန်နှင့်ချိန်းဆိုမှုများကိုလျစ်လျူမရှုသင့်ပါ။ ဖြစ်နိုင်လျှင်အသက်တာ၏ကွဲပြားခြားနားသောအချိန်များတွင်ဂလူးကို့စ်အဆင့်ကိုထိန်းချုပ်ရန်အိမ်၌ရှိသောသွေးဂလူးကို့စ်မီတာကိုအသုံးပြုရန်အကြံပြုပါသည်။
ဆီးချိုရောဂါဖြစ်ပွားမှုတိုးတက်လာခြင်းနှင့်အတူကျန်းမာသောဘဝပုံစံကိုလိုက်နာပြီးဆေးညွှန်းများအတိုင်းတိကျစွာသောက်ပါ။
ဆီးချို fetopathy ကိုကာကွယ်ရန်အခြေခံအားဖြင့်ပြည်နယ်အသစ်နှင့်အထွေထွေသုခချမ်းသာကိုဆင်ခြင်တုံတရားဖြင့်ချဉ်းကပ်ခြင်းဖြစ်သည်။ အကယ်၍ အမျိုးသမီးတစ် ဦး သည်ဆီးချိုရောဂါရှိသည်ကိုအချိန်ကြာမြင့်စွာထားခဲ့ပါက၊ ကိုယ် ၀ န်ဆောင်မှုမစီစဉ်မီ၊ စစ်ဆေးခြင်းကိုခံယူရန်နှင့်ယခုအချိန်တွင်ကိုယ်ဝန်ဆောင်ခြင်းအတွက်ဆန့်ကျင်ဖက်လက္ခဏာများမရှိကြောင်းသေချာစေရန်လိုအပ်သည်။ ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းဆေးဘက်ဆိုင်ရာအကြံပြုချက်များကိုလိုက်နာသင့်သည်၊ စစ်ဆေးစစ်ဆေးသင့်ပြီးစစ်ဆေးမှုများကိုပြုလုပ်သင့်သည်။ ကိုယ်ဝန်ဆောင်နေစဉ်သွေးအတွင်းရှိဂလူးကို့စ်ပမာဏကိုစဉ်ဆက်မပြတ်စောင့်ကြည့်ပြီးလိုအပ်ပါကဆေးပမာဏကိုချိန်ညှိရန်အရေးကြီးသည်။