ဆီးချိုရောဂါကဘာလဲဆိုတာပွဲ ဦး ထွက်
ဆီးချိုရောဂါ (DM) သည်ဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများအုပ်စုတစ်စုဖြစ်သည်။ နာတာရှည် hyperglycemia သည်အကြွင်းမဲ့အာဏာ (သို့) ဆွေမျိုးအင်ဆူလင်ချို့တဲ့ခြင်းကြောင့်ဖြစ်သည်။
ဆီးချိုရောဂါအမျိုးအစားများမှာအများဆုံးဖြစ်သည် အင်ဆူလင်မှီခို (ISDM အမျိုးအစား 1) နှင့် အင်ဆူလင်လွတ်လပ်သော (NIDDM, အမျိုးအစား ၂) ။ ကလေးဘဝတွင်ဆီးချိုရောဂါအမျိုးအစား (၁) သည်အဓိကအားဖြင့်ဖွံ့ဖြိုးသည်။ ၎င်းသည် autoimmune ဖြစ်စဉ်ကြောင့်ဖြစ်ပေါ်လာသောအင်ဆူလင်ချို့တဲ့ခြင်းကြောင့်ပန်ကရိယ p-cell များသို့တိုးတက်သော၊ ရွေးချယ်သောပျက်စီးမှုကိုဖြစ်ပေါ်စေသည်။
ဆီးချိုရောဂါအမျိုးအစား ၁ ဆီးချိုရောဂါကိုအများဆုံးတွေ့ရသည့်အချိန်သည်ဆောင်းရာသီတွင်ဖြစ်ပွားတတ်ပြီး၎င်းသည်ဗိုင်းရပ်စ်ကူးစက်မှုအများဆုံးဖြစ်ပွားမှုနှင့်တိုက်ဆိုင်သည်။ ဘဝ၏ပထမလများတွင်ရောဂါသည်ရှားပါးသည်။ အနာဂါတ်တွင်အသက်အရွယ်နှင့်ဆက်စပ်သောအမြင့်ဆုံးအဖြစ်အပျက် ၂ ခု - ၅-၇ နှစ်နှင့် ၁၀ နှစ်မှ ၁၂ နှစ်အထိဖြစ်သည်။
မကြာသေးမီနှစ်များအတွင်း ၀ မှ ၅ နှစ်အတွင်းရှိကလေးငယ်များတွင်ရောဂါပိုမိုပျံ့နှံ့မှုနှုန်းကိုပြသခဲ့သည်။
Ethology ။ In အမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးမှုအတွက်အခြေခံမှာမျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းမှုနှင့်သဘာဝပတ်ဝန်းကျင်ဆိုင်ရာအချက်များ၏ပေါင်းစပ်မှုဖြစ်သည်။ မျိုးရိုးလိုက်ရည်မှန်းချက်ကိုခန့်မှန်းခြင်းသည်ခန္ဓာကိုယ်အတွင်းရှိ autoimmune ဖြစ်စဉ်များ၏အစိတ်အပိုင်းများကိုထိန်းချုပ်သော immunoreactive genes နှင့်ဆက်စပ်သည်။ autoimmune ဖြစ်စဉ်တစ်ခုစတင်ရန်သဘာဝပတ်ဝန်းကျင်ဆိုင်ရာအချက် (အစပျိုးခြင်း) ကိုစတင်ရန်သို့မဟုတ်လှုံ့ဆော်ရန်လိုအပ်သည်။ P-cell များကိုစတင်ဖျက်ဆီးခြင်းတွင်ပါဝင်သောအစပျိုးမှုများတွင် -
- •ဂျိုက်သိုးရောဂါ၊ ပါးချိတ်ရောင်၊ ဝက်သက်၊ ကြက်၊ ကျောက် Coxsackie V4 ဗိုင်းရပ်စ်များ၊ cytomegalovirus၊ enteroviruses, rotaviruses, ECHO စသည်။
- •အဟာရညံ့ဖျင်းခြင်း (အစောပိုင်းအတုနှင့်ရောနှောထားသောအစာကျွေးခြင်း၊ အဆီနှင့်ကာဗိုဟိုက်ဒရိတ်များများပါ ၀ င်သည့်အစာများကိုစားခြင်း)၊
- •အဆိပ်များနှင့်ထိတွေ့မှု။
ဆီးချိုရောဂါပေါ်ထွန်းခြင်းကို ဦး တည်သည့်ရောဂါပြီးစနစ်သည်ရောဂါလက္ခဏာများမပြမီနှစ်ပေါင်းများစွာကပင်စတင်ခဲ့သည်။ ဆီးချိုရောဂါမတိုင်မီကာလအတွင်း islet cell များနှင့်အင်ဆူလင်များသို့မဟုတ် islet ဆဲလ်များရှိပရိုတင်းများသို့ autoantibodies အမျိုးမျိုး၏မြင့်မားသော titers များကိုသွေးထဲတွင်တွေ့ရှိနိုင်သည်။
ရောဂါပိုး။ ရောဂါဖွံ့ဖြိုးတိုးတက်မှုတွင်အဆင့်ခြောက်ဆင့်ခွဲခြားထားသည်။
အဆင့် ၁ - HLA နှင့်ဆက်စပ်သောမျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းချက် (မျိုးရိုးဗီဇတူညီသည့်အမွှာတစ်ဝက်ထက် နည်း၍ နှင့်မောင်နှမ ၂.၅% တွင်သဘောပေါက်သည်),
အဆင့် II - autoimmune အင်ဆူလင်ကိုလှုံ့ဆော်ပေးသောအချက်တစ်ခုနှင့်ထိတွေ့ခြင်း၊
အဆင့် III - နာတာရှည် autoimmune အင်ဆူလင်,
အဆင့် ၄ - p-cell များတစ်စိတ်တစ်ပိုင်းပျက်စီးခြင်း၊ (သန္ဓေသားမရှိခြင်း) တွင်ရှိသော Basal glycemia နှင့်ဂလူးကို့စ်စီမံခန့်ခွဲမှုအတွက်အင်ဆူလင်လျှို့ဝှက်ချက်ကိုလျော့ချပေးခြင်း၊
Stage V - ကျန်ရှိနေသောအင်ဆူလင်လျှို့ဝှက်ချက်ကိုထိန်းသိမ်းထားသည့်ရောဂါ၏လက်တွေ့သရုပ်သဏ္Pာန်၊ P-cells ၈၀-၉၀% သေပြီးသည်နှင့်၊
အဆင့် (၆) - P-cells လုံးဝပျက်စီးခြင်း၊ အင်ဆူလင်ချို့တဲ့ခြင်း။
ဗိုင်းရပ်စ်များကြောင့် p-cell များကိုပျက်စီးစေသည့်ယန္တရား၏အခြေခံမှာ -
- •ဗိုင်းရပ်စ်များကြောင့် p-cell များကိုတိုက်ရိုက်ဖျက်ဆီးခြင်း (lysis)၊
- မော်လီကျူးတုန့်ပြန်မှု၊ ဗိုင်းရပ်စ်သွေးတိုးရောဂါကိုညွှန်ကြားသည့်ကိုယ်ခံစွမ်းအားတုန့်ပြန်မှုသည် P-cell ၏ကိုယ်ပိုင်သွေးတိုးရောဂါနှင့်ဆင်တူသည် islet ဆဲလ်ကိုပျက်စီးစေသည်။
- • P-ဆဲလ်၏လုပ်ဆောင်မှုနှင့်ဇီဝြဖစ်ပျက်မှုတို့သည်၎င်း၏မျက်နှာပြင်ပေါ်တွင်ပုံမှန်မဟုတ်သော AH ကိုထုတ်ဖော်ပြသသောကြောင့်ရလဒ်အနေဖြင့် autoimmune တုံ့ပြန်မှုကိုဖြစ်ပေါ်စေသည်။
- •ဗိုင်းရပ်စ်ပိုး၏ကိုယ်ခံအားစနစ်နှင့်အပြန်အလှန်ဆက်သွယ်မှု။
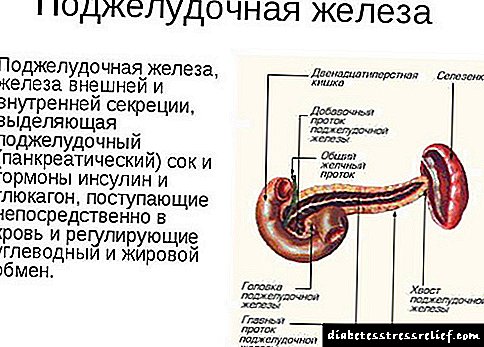
အင်ဆူလင် - ဇီဝြဖစ်ပျက်မှုကိုထိန်းညှိပေးသည့်အဓိကဟော်မုန်းဖြစ်သည်
ခန္ဓာကိုယ်ထဲမှာ။ အင်ဆူလင်လုပ်ဆောင်မှု၏ပစ်မှတ်အင်္ဂါများသည်အသည်း၊ ကြွက်သားနှင့်အူဂျူတစ်ရှူးများဖြစ်သည်။
အင်ဆူလင်ချို့တဲ့မှုနှင့်အတူဂလူးကို့စ်သည်ပစ်မှတ်ကိုယ်တွင်းအင်္ဂါဆဲလ်များသို့သယ်ယူပို့ဆောင်မှုလျော့နည်းသွားပြီးပရိုတိန်းနှင့်အဆီများမှဂလူးကို့စ်ဖွဲ့စည်းမှုတိုးလာသည်။ ဤလုပ်ငန်းစဉ်များ၏ရလဒ်အနေဖြင့်၊ ဂလူးကို့စ် (glucose) သည်များသောအားဖြင့်ကျောက်ကပ်များတွင်ပြန်လည်စုပ်ယူနိုင်ခြင်းမရှိသောကြောင့် Hyperglycemia သည်ဂလူးကို့စ်ရီးယားကို ဦး တည်သည်။ ဆီး၌ဂလူးကို့စ်ရှိနေခြင်းသည်ဆီး၏ဆွေမျိုးသိပ်သည်းဆကိုတိုးပွားစေပြီး polyuria (မကြာခဏနှင့်ကြွယ်ဝသောဆီးသွားခြင်း) ကိုဖြစ်ပေါ်စေသည်။ ရေနှင့်အတူခန္ဓာကိုယ်သည် electrolytes, potassium, magnesium, sodium, phosphorus ကိုဆုံးရှုံးသည်။ သွေးပမာဏလျော့ကျခြင်းသည်မယားအများယူခြင်း (ရေငတ်ခြင်း) ကိုဖြစ်ပေါ်စေသည်။
အဆီသိုလှောင်ရုံများမှဘိုဟိုက်ဒရိတ်ကိုအဆီများသို့ပြောင်းလဲခြင်း၊ ပရိုတင်းဓာတ်ပေါင်းစပ်မှုအားနည်းခြင်းနှင့်အဆီသိုလှောင်ရုံများမှဖက်တီးအက်ဆစ်များပိုမိုစုစည်းခြင်းကိုအားနည်းစေခြင်း၏ရလဒ်အနေဖြင့်လူနာ၏ခန္ဓာကိုယ်အလေးချိန်လျော့ကျလာပြီး polyphagy ဖြစ်ပေါ်လာသည်။
အင်ဆူလင်ချို့တဲ့ခြင်းသည်အဆီဇီဝြဖစ်ပျက်မှုကိုသိသိသာသာလျော့နည်းစေသည်။ အဆီပေါင်းစပ်ဖွဲ့စည်းမှုကိုလျော့နည်းစေပြီးပြိုကွဲသွားသည်။ အဆီဇီဝြဖစ်ပျက်မှု (ketone body, etc) ၏အောက်ဆီဂျင်အောက်ဆီဂျင်သည်သွေးထဲတွင်စုဆောင်းခြင်း - အက်စစ် - အခြေပြုပြည်နယ်သည်အက်စစ်ဆို့စ်သို့ ဦး တည်သည်။
ဆီးချိုရောဂါ၏နှောင်းပိုင်းတွင်ရောဂါလက္ခဏာများတွင်ဓာတ်တိုးခြင်း၊ ပြင်းထန်သောလျှပ်စစ်ဓါတ်များနှောင့်ယှက်ခြင်း၊
အဆိုပါလက်တွေ့ရုပ်ပုံ။ ငယ်စဉ်ကလေးဘဝတွင်ဆီးချိုရောဂါသည်အများအားဖြင့်အစပြုခဲ့သည်။ ပထမဆုံးရောဂါလက္ခဏာများစတင်ပေါ်ပေါက်လာချိန်မှမေ့မြောခြင်းသို့ရောက်သည်အထိ ၃ ပတ်မှ ၃ လမှ ၂ လအထိဖြစ်သည်။ လူနာသုံးပုံတစ်ပုံတွင်ရောဂါ၏ပထမဆုံးလက်တွေ့သရုပ်သည်ဆီးချိုရောဂါ ketoacidosis လက္ခဏာများဖြစ်သည်။
ဆီးချိုရောဂါအတွက်ကြီးမားသောလက္ခဏာများဟုခေါ်သည့်သုံးမျိုးသည်ဝိသေသလက္ခဏာများဖြစ်သည်။
Polydipsia ညဘက်မှာပိုပြီးသိသာထင်ရှားပါတယ်။ ပါးစပ်ခြောက်သွေ့ခြင်းကြောင့်ကလေးအားညအချိန်တွင်အကြိမ်ပေါင်းများစွာနှိုးထစေပြီးရေသောက်ရသည်။ နို့စို့အရွယ်ကလေးငယ်များသည်နို့သီးခေါင်းနှင့်အတူစိတ်လှုပ်ရှားစွာမရ၊
Polyuria ဆီးချိုရောဂါဖြင့်နေ့ရောညပါနှစ်မျိုးလုံးရှိသည်။ နေ့အချိန်၌ကလေးများကိုယ်တိုင်သော်လည်းကောင်း၊ သူတို့၏မိဘများသော်လည်းကောင်းယင်းကိုဂရုမစိုက်ကြပါ။ ဆီးချိုရောဂါ၏ပထမဆုံးသိသာထင်ရှားသောလက္ခဏာမှာပုံမှန်အားဖြင့်ညဘက်တွင် polyuria ဖြစ်သည်။ ပြင်းထန်သော polyuria တွင်နေ့ရောညပါဆီးမထွက်နိုင်ခြင်း။
ကလေးဘဝတွင်ဆီးချိုရောဂါ၏ထူးခြားသောလက္ခဏာတစ်ခုဖြစ်သည် ခန္ဓာကိုယ်အလေးချိန်လျှော့ချ အလွန်အကျွံအစာစားချင်စိတ်နှင့်အတူပေါင်းစပ်။ ketoacidosis ဖွံ့ဖြိုးမှုနှင့်အတူ polyphagy အစားအစာစားချင်စိတ်လျော့နည်းလာခြင်း၊
မကြာခဏဆီးချိုရောဂါ၏ပွဲ ဦး ထွက်စာရင်းသွင်းရောဂါ၏စဉ်ဆက်မပြတ်လက္ခဏာ, ဖြစ်ပါတယ် အရေပြားပြောင်းလဲမှုများကို။ အရေပြားသည်ခြောက်သွေ့ပြီးခြေထောက်များနှင့်ပခုံးများပေါ်တွင်ပြင်းထန်သောအခွံများပါရှိသည်။ အပူပိုင်း seborrhea ဦး ရေပြားပေါ်တွင်တွေ့ရှိနိုင်ပါသည်။ ပါးစပ်အခေါင်းပေါက်၏ချွဲအမြှေးပါးသည်များသောအားဖြင့်အနီရောင်တောက်တောက်ခြောက်သွေ့။ လျှာသည်တောက်ပသောအရောင်ရှိပြီးချယ်ရီအရောင် (“ ဝက်ပေါင်ခြောက်”) ဖြစ်သည်။ အထူးသဖြင့်ပြင်းထန်သောရေဓာတ်ခန်းခြောက်ခြင်းဖြင့်အရေပြား Turgor ကိုလျော့နည်းစေသည်။
တဖြည်းဖြည်းဖွံ့ဖြိုးဆဲရောဂါနှင့် DM ဂြိုဟ်တုဂြိုလ်တုဟုခေါ်သည် - အရေပြားနှင့်ချွဲအမြှေးပါးများထပ်တလဲလဲကူးစက်ခြင်း (မိန်းကလေးများတွင် pyoderma, အနာ၊ thrush၊ stomatitis, vulvitis နှင့် vulvovaginitis) ။
အပျိုဖော်ဝင်သည့်မိန်းကလေးများတွင်ဆီးချိုရောဂါဖြစ်ပွားမှုနှင့်အတူလိုက်ပါလာနိုင်သည် ရာသီမမှန်။
ကလေးငယ်များတွင်ဆီးချိုရောဂါ၏လက္ခဏာများ။ မွေးကင်းစကလေးများတွင်တစ်ခါတစ်ရံယာယီ (ယာယီ) ဆီးချိုရောဂါလက္ခဏာတစ်ခုရှိတတ်သည်။ ၎င်းသည်ဘဝ၏ပထမအပတ်များမှစတင်ကာလအနည်းငယ်အကြာတွင်အလိုအလျောက်ပြန်လည်နာလန်ထူလာသည်။ ၎င်းသည်ခန္ဓာကိုယ်အလေးချိန်နိမ့်ကျသောကလေးများနှင့်ပိုမိုတွေ့ကြုံရပြီး hyperglycemia နှင့် glucosuria တို့ကပုံမှန်အားဖြင့်ရေဓာတ်ခန်းခြောက်ခြင်း၊ ပလာစမာအင်ဆူလင်ပမာဏသည်ပုံမှန်ဖြစ်သည်။
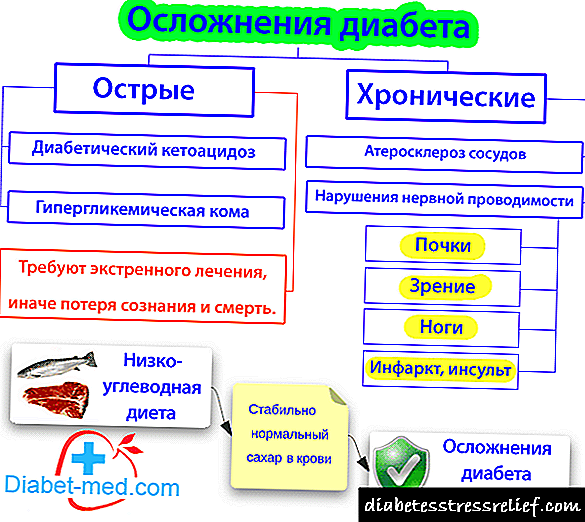
လက်ရှိ။ ဆီးချိုရောဂါသည်များသောအားဖြင့်တိုးတက်သောသင်တန်းတစ်ခုဖြစ်သည်။ ရောဂါ၏ကြာရှည်မှုနှင့်အတူအမျိုးမျိုးသောရှုပ်ထွေးမှုများဖွံ့ဖြိုး။
ရှုပ်ထွေးမှုများ ဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများတွင်အမျိုးမျိုးသောနေရာများတွင်ဆီးချိုရောဂါ angiopathy (ဆီးချို retinopathy၊ ဆီးချို nephropathy၊ ဆီးချို neuropathy စသည်)၊ ရုပ်ပိုင်းဆိုင်ရာနှင့်လိင်ဆိုင်ရာဖွံ့ဖြိုးမှုနှောင့်နှေးခြင်း၊ ဆီးချိုမျက်စိအတွင်းတိမ်၊ hepatosis၊
ဆီးချို retinopathy - ဆီးချိုရောဂါ၏ပုံမှန်သွေးကြောဆိုင်ရာရှုပ်ထွေးမှု။ လူငယ်များအနေဖြင့်အမြင်အာရုံနှင့်မျက်စိကွယ်မှုကိုလျော့နည်းစေသည့်အကြောင်းရင်းများအနက်မှတစ်ခုဖြစ်သည်။ အမြင်အာရုံချို့ယွင်းမှုကြောင့်မသန်စွမ်းမှုသည်ဆီးချိုရောဂါရှိသူ ၁၀% ကျော်တွင်တွေ့ရှိရသည်။
ဤရောဂါသည်မြင်လွှာ၏တိကျသောတွေ့ရှိချက်ဖြစ်သည်။ retinopathy ၏ကန ဦး အဆင့်များသည် (နှစ် ၂၀ အထိ) ကြာမြင့်စွာမတိုးတက်ပေ။ လုပ်ငန်းစဉ်၏တိုးတက်မှုသည်ဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများကိုလျော်ကြေးပေးခြင်း၊ သွေးပေါင်ချိန်တိုးခြင်း၊
ဆီးချို Nephropathy - နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုတဖြည်းဖြည်းဖွံ့ဖြိုးတိုးတက်မှုနှင့်အတူတိုးတက်သော glomerulosclerosis သို့ ဦး တည်သောအဓိကနာတာရှည်ဖြစ်စဉ်။
အဆိုပါဆေးခန်းသိသိ nephropathy ၏အဆင့်ဆင့်အစဉ်အမြဲယာယီသို့မဟုတ်စဉ်ဆက်မပြတ် microalbuminuria ၏နှစ်ပေါင်းအားဖြင့်ရှေ့ပြေးဖြစ်ပါတယ်။
For ဆီးချို neuropathy အဆိုပါ distal အောက်ပိုင်းစှနျး၏အာရုံခံနှင့်မော်တာအာရုံကြောအမျှင်မှပျက်စီးမှုဝိသေသဖြစ်ပါတယ်။ ကလေးငယ်များတွင်အာရုံကြောဆိုင်ရာရောဂါလက္ခဏာများတွင်နာကျင်ခြင်း၊ ထိတွေ့မှုနည်းပါးခြင်း၊ အပူချိန်နှင့်နာကျင်မှုထိခိုက်လွယ်ခြင်းများကိုလေ့လာတွေ့ရှိရသည်။ ဖြစ်ကောင်းဖြစ်နိုင်အစာပြွန်၏ကမောက်ကမဖြစ်မှု, အစာအိမ်နဲ့အူလမ်းကြောင်းရောဂါ, ဝမ်းလျှော, ဝမ်းချုပ်ခြင်းဖြင့်ထင်ရှား autonomic polyneuropathy ၏ဖွံ့ဖြိုးတိုးတက်မှု။
ရုပ်ပိုင်းဆိုင်ရာနှင့်လိင်ပိုင်းဆိုင်ရာဖွံ့ဖြိုးတိုးတက်မှုနှောင့်နှေး ဆီးချိုရောဂါသည်အစောပိုင်းအသက်အရွယ်နှင့်ရောဂါကိုလျော်ကြေးမပေးသောအခါတွေ့ရှိခဲ့သည်။ ဤရောဂါလက္ခဏာများ၏ပြင်းထန်သောပြင်းထန်မှု (လူမိုက်၊ ဆယ်ကျော်သက်အရွယ်များတွင်ဒုတိယလိင်ပိုင်းဆိုင်ရာလက္ခဏာများကင်းမဲ့ခြင်း၊ မျက်နှာနှင့်အထက်ခန္ဓာကိုယ်ရှိအဆီများများနှင့်အသည်းအဝလွန်ခြင်း၊ hepatomegaly) ကိုခေါ်သည်။ Moriak ၏ရောဂါ။
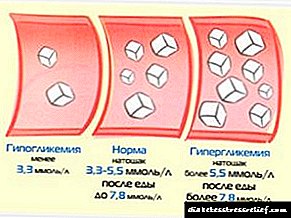
ဓာတ်ခွဲခန်းရောဂါရှာဖွေရေး။ ဆီးချိုရောဂါ၏ဓာတ်ခွဲခန်းလက္ခဏာများမှာ - ၁) hyperglycemia (သွေးပြန်ကြောအတွင်းရှိဂလူးကို့စ်ပမာဏသည် ၁၁.၁ မီလီမီတာ၊ ၁.၁ မီလီမီတာအထက်တွင်ရှိသည်။ ပုံမှန်အစာရှောင်ခြင်းပလာစမာဂလူးကို့စ် ၃.၃-၃.၅ မီလီမီတာ / ၁)၊ ပြင်းထန်မှု (ဆီး၌ပုံမှန်ဂလူးကို့စ်မရှိခြင်း၊ သွေးထဲရှိဂလူးကို့စ်ပမာဏ 8.8 mmol / l အထက်တွင်မြင့်တက်လာပါက glucosuria ဖြစ်ပေါ်သည်) ။
အမျိုးအစား ၁ ဆီးချိုရောဂါ (အင်ဆူလင်၏ကိုယ်ခံစွမ်းအားအမှတ်အသားများ) ကိုစစ်ဆေးရန်ခိုင်လုံသောသတ်မှတ်ချက်မှာသွေးရည်ကြည်အတွင်းရှိ P-cells (ICA, GADA, 1AA) နှင့် P-cell များပရိုတင်း - glutamate decarboxylase ဖြစ်သည်။
ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်ခြင်းကိုရှာဖွေဖော်ထုတ်ရန်အတွက်ခေတ်မီသောနည်းလမ်းများအနက်မှတစ်ခုမှာ glycosylated ဟေမိုဂလိုဘင်ပါဝင်မှုကိုဆုံးဖြတ်ရန်ဖြစ်သည်။ ကလေးများတွင်ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာအတွက်ဤညွှန်ကိန်းသည်အလွန်အရေးကြီးသည်။ ဆီးချိုရောဂါရှိသူလူနာများတွင်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ခြင်း၏လျော်ကြေးပမာဏကိုအကဲဖြတ်ရန်ဤနည်းလမ်းကိုအသုံးပြုသည်။
ketosis၊ hyperketonemia နှင့် ketonuria တို့ကိုသတိပြုမိသည်။ (ကလေးများတွင် ketonuria ကိုအပူချိန်မြင့်မားသော၊ အထူးသဖြင့်ကလေးငယ်များတွင်အစာငတ်ခြင်းနှင့်ဖြစ်ပွားသောကူးစက်ရောဂါများကိုတွေ့နိုင်သည်) ။
ရောဂါ၏ကြိုသိသာထင်ရှားသောအဆင့်ဆင့်ကိုစစ်ဆေးရန်အတွက်စံဂလူးကို့စ်ကိုသည်းခံစိတ်ကိုစစ်ဆေးသည်။ ပါးစပ်ဂလူးကို့စ်ဝန် (၁.၇၅ ဂရမ် / ကီလိုဂရမ်ကိုယ်အလေးချိန်) ပြီးနောက် ၂ နာရီအကြာတွင်သွေးကြောတွင်းတစ်သျှူးတစ်ခုလုံး၌၎င်း၏အဆင့်သည် ၇.၈ မှ ၁၁.၁ မီလီမီတာ / လီတာတွင်ရှိလျှင်ဂလူးကို့စသည်းခံစိတ်အားနည်းသည် ဤကိစ္စတွင်, သွေးရည်ကြည်အတွက် autoantibodies ၏ထောက်လှမ်းခြင်းဖြင့်ဆီးချိုရောဂါ၏ရောဂါအတည်ပြုနိုင်ပါတယ်။
သွေးရည်ကြည်အတွင်းရှိ C-peptide ကိုဆုံးဖြတ်ခြင်းသည်ဆီးချိုရောဂါဖြစ်ပွားနိုင်ခြေမြင့်မားသောတစ် ဦး ချင်းစီရှိ P-cell များ၏လုပ်ဆောင်မှုအခြေအနေနှင့်အမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါတို့ကိုကူညီစစ်ဆေးရန်ဖြစ်နိုင်သည်။ ကျန်းမာသူများ၌ C-peptide ၏ Basal Secret သည် 0.28-1.32 pg / ml ဖြစ်သည်။ ဆီးချိုရောဂါနှင့်အတူ
အမျိုးအစား 1, ၎င်း၏အကြောင်းအရာလျှော့ချသို့မဟုတ်ဆုံးဖြတ်သည်မဟုတ်။ ဂလူးကို့စ်၊ ဂလူးကဂွန် (သို့မဟုတ်) သရက်ကလာဖြင့်လှုံ့ဆော်ပြီးနောက် (ပြောင်းဖူးဓာတ်နှင့်သကြားကူပါဝင်မှုမြင့်မားသောအာဟာရအရောအနှော) အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူများတွင် C-peptide ၏အာရုံစူးစိုက်မှုမှာမတိုးပါ။
ကုသမှု။ အသစ်စက်စက်ရောဂါရှာဖွေတွေ့ရှိသည့်ဆီးချိုရောဂါရှိသူများသည်ဆေးရုံတင်ကုသရန်လိုအပ်သည်။ နောက်ထပ်ကုသမှုကိုပြင်ပလူနာအနေဖြင့်ပြုလုပ်သည်။
ကုသမှု၏အဓိကရည်ရွယ်ချက်မှာဆီးချိုဖြစ်စဉ်အတွက်တည်ငြိမ်သောလျော်ကြေးကိုရရှိရန်နှင့်ထိန်းသိမ်းရန်ဖြစ်သည်။ အင်ဆူလင်ကုထုံးကိုလိုက်နာခြင်း၊ လူနာအားကုသမှုကိုချုပ်တည်းခြင်း၊ ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု၊ ရောဂါကူးစက်မှုကိုကြိုတင်ကာကွယ်ရေးနှင့်ကုသခြင်း၊ ရောဂါနှင့်စိတ်ပိုင်းဆိုင်ရာလိုက်လျောညီထွေဖြစ်ခြင်းတို့ပါ ၀ င်သည့်အတိုင်းအတာများကိုအသုံးပြုသည့်အခါမှသာဖြစ်နိုင်သည်။
ရာသက်ပန်ကုထုံးကိုထည့်သွင်းစဉ်းစားသောအစားအစာသည်ကလေး၏ပုံမှန်ရုပ်ပိုင်းဆိုင်ရာဖွံ့ဖြိုးတိုးတက်မှုအတွက်ပရိုတိန်း၊ အဆီနှင့်ဘိုဟိုက်ဒရိတ်များတွင်မျှတမှုရှိသင့်သည်။
ဆီးချိုရောဂါအတွက်အစားအစာ၏လက္ခဏာတစ်ခုမှာလျှင်မြန်သောစုပ်ယူနိုင်သောဘိုဟိုက်ဒရိတ်ပါဝင်သောထုတ်ကုန်များကိုကန့်သတ်ခြင်းနှင့်တိရစ္ဆာန်အဆီအချိုးအစားလျော့နည်းခြင်း (ဇယား ၉) ။
နေ့စဉ်အစားအစာတွင်အာဟာရဓာတ်ပါဝင်မှုသည် ၅၅% ကာဗိုဟိုက်ဒရိတ်၊ ၃၀% အဆီနှင့် ၁၅% ပရိုတင်းဖြစ်သင့်သည်။ တစ်နေ့လျှင် ၆ ကြိမ်အစားအစာကိုလူနာအားအကြံပြုသည်။ အဓိကအစားအစာသုံးမျိုး (မနက်စာ၊ နေ့လည်စာနှင့်ညစာအတွက်သကြားတန်ဖိုး၏ ၂၅% တွင်)၊ နောက်ထပ်သုံးခု (ဒုတိယနံနက်စာနှင့်နေ့လည်စာ ၁၀%၊ ဒုတိယညစာ - ၅% သကြားတန်ဖိုး) ။
အလွယ်တကူအစာကြေနိုင်သောဘိုဟိုက်ဒရိတ် (သကြား၊ ပျားရည်၊ သကြားလုံးများ၊ ဂျုံမှုန့်၊ ခေါက်ဆွဲ၊ ဆီလီနာ၊ ဆန်သီးနှံများ၊ ကစီဓါတ်၊ စပျစ်သီး၊ ငှက်ပျောသီး၊ persimmons) များပါ ၀ င်သည့်အစားအစာထုတ်ကုန်များမှာအကန့်အသတ်ရှိသည်။ သူတို့ကအများအားဖြင့်အူအတွင်းရှိဂလူးကို့စ်နှင့်လစ်ပိုပရိုတိန်းဓာတ်များစုပ်ယူမှုကိုနှေးကွေးစေသည့်အစားအသောက်ဖိုင်ဘာများစွာဖြင့်ထုတ်ကုန်များဖြင့်အစားထိုးသည်။ (ဂျုံ၊ ဂျုံ၊ ဂျုံ၊ ဂျုံ၊ ပုလဲမုယော၊ ပုဇွန်၊ အာလူး၊ ဂေါ်ဖီ၊ မုန်လာဥ၊ သခွားသီး၊ rutabaga, ငရုတ်ကောင်း) ။
အစားအစာများတွင်ဘိုဟိုက်ဒရိတ်ပါဝင်မှုပမာဏကိုတွက်ချက်ရန်“ မုန့်ယူနစ်” ၏အယူအဆကိုအသုံးပြုသည်။ ပေါင်မုန့်တလုံးသည်ထုတ်ကုန်တွင်ပါဝင်သောဘိုဟိုက်ဒရိတ် ၁၂ ဂရမ်ဖြစ်သည်။ ညီမျှသောထုတ်ကုန်အစားထိုးဇယားတွင်ပေးထားသည်။ ၁၁.၃ ၁.၃ IU အင်ဆူလင်ကိုများသောအားဖြင့် ၁ ပေါင်မုန့်ယူနစ်တစ်ခုတွင်သောက်သုံးသည်။ (၁၂ ဂရမ်ကဘိုဟိုက်ဒရိတ်သည်သွေးထဲရှိဂလူးကို့စ်ပမာဏကို ၂.၈ မီလီမီတာ / လီတာတိုးသည်) ။
Tab ။ ၁၁ ။ညီမျှဘိုဟိုက်ဒရိတ် -based အစားအစာကိုအစားထိုး
12 ဂဘိုဟိုက်ဒရိတ် (1 chl ။ ယူနစ်) ပါဝင်သောထုတ်ကုန်ပမာဏ (ဆ) ။
ကလေးများတွင်ဆီးချိုရောဂါဖွံ့ဖြိုးရန်အန္တရာယ်အချက်များ
အန္တရာယ်အချက်များရှိနေခြင်းသည်ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုမြင့်တက်စေသည်။ ဤရွေ့ကားအန္တရာယ်အချက်များပါဝင်သည်:
- မျိုးရိုးဗီဇအရကြိုတင်ခန့်မှန်းတွက်ချက်မှု (အဖေနေမကောင်းသောမိသားစုတွင်ကလေး၏ရောဂါဖြစ်နိုင်ခြေသည် ၆% ခန့်ရှိသည်။ မိခင်ဖြစ်သူမှဖျားနာလျှင် ၃.၅%၊ မိဘနှစ် ဦး စလုံးဖျားနာလျှင်ကလေး၏ ၃၀% သည်)
- အသီးကြီးများ (မွေးဖွားချိန် ၄.၅ ကီလိုဂရမ်ကျော်)၊
- ခုခံအားကျဆင်းမှုကာကွယ်မှုလျော့နည်းလာခြင်း (ကလေးသည် BHC အုပ်စုတွင် (မကြာခဏဖျားနာနေသောကလေးများ) ဖြစ်သည့်အခါသူမသည်မကြာခဏဗိုင်းရပ်စ်ကူးစက်မှုများ၊ အချိန်မတန်မီကလေးငယ်များနှင့်သေးငယ်သောရောဂါများ) ခံစားနေရသည်။
- ကလေးတစ်ယောက်မှာ autoimmune ရောဂါရှိတယ်။
- ဇီဝဖြစ်စဉ်ရောဂါ (အဝလွန်ခြင်း), hypothyroidism (သိုင်းရွိုက်လှုပ်ရှားမှုမလုံလောက်),
- အထိုင်များလူနေမှုပုံစံစတဲ့ - လေ့ကျင့်ခန်းမရှိခြင်း။ မလှုပ်မရှားမှုကြောင့်ပိုလျှံသောကိုယ်အလေးချိန်ပေါ်လာပြီးရလဒ်အနေဖြင့်ပန်ကရိယပျက်စီးသွားသည်။
နောက်ဆုံးအချက် (၂) ချက်သည်ကလေးများတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်းကိုရှင်းပြသည်။ မျက်မှောက်ခေတ်ကမ္ဘာတွင်အဝလွန်သောကလေးများပိုများလာသည်မှာလျှို့ဝှက်ချက်မဟုတ်ပါ။ ဒီအကြောင်းပြချက်များစွာရှိပါတယ်။ ၎င်းတို့သည်လူတိုင်းနီးပါးသိပြီးသီးခြားဆောင်းပါး၏အကြောင်းအရာဖြစ်သင့်သည်။
ကလေးများအတွက်ဆီးချိုရောဂါအမျိုးအစားခွဲခြား
ကလေးအထူးကုလူနာများတွင်ဆီးချိုရောဂါအထူးကုဆရာဝန်များသည်များသောအားဖြင့်လုံးဝအင်ဆူလင်ချို့တဲ့မှုကို အခြေခံ၍ အမျိုးအစား ၁ ဆီးချိုရောဂါ (အင်ဆူလင်ကိုမှီခိုသော) ရောဂါကိုကုသရန်လိုအပ်သည်။
ကလေးသူငယ်များတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါသည်အများအားဖြင့် autoimmune လက္ခဏာများရှိသည်။ ၎င်းသည် autoantibodies၊ β-ဆဲလ်ပျက်စီးခြင်း၊ အဓိက histocompatibility complex HLA ၏မျိုးရိုးဗီဇများနှင့်ဆက်စပ်မှု၊ အင်ဆူလင်မှီခိုမှု၊ pathogenesis လည်းမကြာခဏ non- ဥရောပပြိုင်ပွဲ၏ပုဂ္ဂိုလ်များအတွက်မှတ်ပုံတင်ထားသည်။

အဓိကအမျိုးအစား ၁ ဆီးချိုရောဂါအပြင်၊ ရောဂါဖြစ်ပွားမှုနည်းပါးသောပုံစံများကိုကလေးများတွင်တွေ့ရသည် - အမျိုးအစား ၂ ဆီးချိုရောဂါ၊ မျိုးရိုးဗီဇဆိုင်ရာရောဂါလက္ခဏာများနှင့်ဆက်စပ်သည့်ဆီးချိုရောဂါ၊ MODY ဆီးချိုရောဂါ။
အဆင့် ၁ အမျိုးအစား ၁ ဆီးချိုရောဂါ
ပန်ကရိယ၏ဆဲလ်များပျက်စီးခြင်းအဆင့်တွင်ဖြစ်ပွားသော်လည်း၊ ဆီးချိုရောဂါလက္ခဏာများမတွေ့ရပါကလပေါင်းများစွာသို့မဟုတ်နှစ်ပေါင်းများစွာကြာရှည်နိုင်သည်။ ပုံမှန်စစ်ဆေးသည့်အနေဖြင့်ကလေးကမူပုံမှန်မဟုတ်ကြောင်းပြသမည်။
preclinical ဆီးချိုရောဂါ၏ရောဂါရှာဖွေခြင်းပorိပစ္စည်းသို့မဟုတ်အင်ဆူလင်ဖန်တီးသောဆဲလ်များ၏ autoimmune ဖျက်ဆီးခြင်း၏မျိုးရိုးဗီဇအမှတ်အသားများကိုရှာဖွေတွေ့ရှိတဲ့အခါမှသာဖြစ်နိုင်သည်။
ရောဂါဖွံ့ဖြိုးတိုးတက်ရန်လေ့ကျင့်ခန်းတစ်ခုကိုဖော်ထုတ်သောအခါကလေးများအားထည့်သွင်းစဉ်းစားပြီးအခြားအုပ်စုများထက်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်ကိုလေ့လာခြင်းကိုပိုမိုပြုလုပ်လေ့ရှိသည်။ ထိုကဲ့သို့သောပantibိပစ္စည်းများ၏မှတ်ပုံတင်နှင့်နောက်ဆက်တွဲတိုးခြင်းသည်ရောဂါရှာဖွေခြင်းတန်ဖိုးရှိသည်။
- ပန်ကရိယ islet ဆဲလ်ရန်။
- glutamate decarboxylase နှင့် tyrosine phosphatase ရန်။
- အင်ဆူလင်ကိုပိုင်ဆိုင်ဖို့ Autoantibodies ။
ထို့အပြင် HLA နှင့် INS genotype ၏မျိုးရိုးဗီဇအမှတ်အသားများကိုစစ်ဆေးခြင်းနှင့်သွေးကြောအတွင်းသို့ဂလူးကို့စ်သည်းခံနိုင်မှုကိုစမ်းသပ်သည့်အနေဖြင့်အင်ဆူလင်ဓာတ်ထုတ်လွှတ်မှုနှုန်းကျဆင်းခြင်းကိုထည့်သွင်းစဉ်းစားသည်။
ပထမဆုံးဆီးချိုရောဂါအမျိုးအစားကိုအင်ဆူလင်ချို့တဲ့မှုဖြင့်တွေ့ရသည်။ ရလဒ်အနေဖြင့်ဂလူးကို့စ်သည်ဆဲလ်များသို့မ ၀ င်ရောက်နိုင်ပါ။ ၎င်း၏သွေးတွင်အလွန်အကျွံပမာဏပါရှိသည်။ ကြွက်သားတစ်သျှူးများသည်ဂလူးကို့စ်ပမာဏနည်းပါးသောကြောင့်ပရိုတင်းဓာတ်များပျက်စီးစေသည်။ ဤဖြစ်စဉ်တွင်ဖွဲ့စည်းထားသောအမိုင်နိုအက်ဆစ်များသည်အသည်းမှသွေးမှစုပ်ယူပြီးဂလူးကို့စ် (glucose) ကိုပေါင်းစပ်ရန်အသုံးပြုသည်။
အဆီပျက်ခြင်းသည်သွေးအတွင်းရှိဖက်တီးအက်စစ်ပမာဏတိုးပွားလာခြင်းနှင့်အသည်းထဲတွင် lipid မော်လီကျူးအသစ်များနှင့် ketone ကိုယ်ထည်အသစ်များဖြစ်ပေါ်လာစေသည်။ glycogen ၏ဖွဲ့စည်းခြင်းကိုလျှော့ချနှင့်၎င်း၏ပြိုကွဲတိုးမြှင့်ထားသည်။ ဤရွေ့ကားဖြစ်စဉ်များအမျိုးအစား 1 ဆီးချိုရောဂါ၏သရုပ်ကိုရှင်းပြပါ။
ကလေးသူငယ်များတွင်ဆီးချိုရောဂါစတင်ဖြစ်ပွားခြင်းသည်များသောအားဖြင့်စူးရှသောရုတ်တရက်ဖြစ်သော်လည်း၎င်းသည်နှစ်ပေါင်းများစွာအထိကြာရှည်နေသောငုပ်လျှိုးနေသည့်ကာလတစ်ခု၏ရှေ့တွင်ရှိသည်။ ဤကာလအတောအတွင်းဗိုင်းရပ်စ်ကူးစက်မှု၏လွှမ်းမိုးမှုအောက်တွင်အာဟာရချို့တဲ့မှု, စိတ်ဖိစီးမှု, ကိုယ်ခံစွမ်းအားမမှန်မှုများပေါ်ပေါက်ပါတယ်။
ထို့နောက်အင်ဆူလင်ထုတ်လုပ်မှုလျော့ကျသွားသည်၊ သို့သော်ကျန်ရှိနေသောပေါင်းစပ်မှုကြောင့်ကြာရှည်စွာဂလူးကို့စ်ကိုပုံမှန်ကန့်သတ်ချက်အတွင်းထိန်းသိမ်းထားသည်။
ဝမ်းနည်းစရာကောင်းပေမယ့်ငါတို့ကမ္ဘာဂြိုဟ်ပေါ်ရှိတတိယသူတိုင်းသည်သူကိုယ်တိုင်တွင်ဆီးချိုရောဂါကိုတွေ့ရှိနိုင်သည်။ ကိန်းဂဏန်းများအရအမျိုးအစား ၂ ဆီးချိုရောဂါ၊ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူများသည်ဆီးချိုရောဂါရှိသူလူ ဦး ရေ၏ ၁၀% ထက်မပိုပါ။
ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှုတဖြည်းဖြည်းဆက်လက်, ဆီးချိုရောဂါအင်ဆူလင် - လွတ်လပ်သောနှင့်အင်ဆူလင် - မှီခို၏ကန ဦး အဆင့်သိသိသာသာကွဲပြားခြားနားသည်, နောက်ဆုံးအဆင့်နီးပါးအတူတူပင်ဖြစ်ကြသည်။ ရောဂါအဆင့်ကိုမှန်ကန်စွာစစ်ဆေးခြင်းသည်မှန်ကန်သောကုသမှုကိုရွေးချယ်ရန်နှင့်ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုနှေးကွေးစေသည်။
ဤအမျိုးအစားသည်ပန်ကရိယမလုံလောက်သောကိုယ်ပိုင်အင်ဆူလင်ထုတ်လုပ်မှုနှင့်လုံးဝဆက်စပ်မှုမရှိခြင်းနှင့်ဆက်စပ်နေသည်။ T1DM သည်လူငယ်များ၏ရောဂါတစ်ခုဖြစ်သည်၊ ထို့အပြင်ရောဂါသည်နှစ်စဉ်နှစ်တိုင်းငယ်ရွယ်လာပြီးဆီးချိုရောဂါကိုမွေးကင်းစကလေးများတွင်ပင်တွေ့ရှိရသည်။ ရောဂါကိုကောင်းစွာကုသရန်သင်သည်၎င်းကိုလေ့လာပြီးအသေးစိတ်ဖော်ပြရန်လိုအပ်သည်။
၂၀ ရာစုအကုန်တွင်အမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးတိုးတက်မှုအတွက်အယူအဆကိုအဆိုပြုထားသည်။
- မျိုးရိုးဗီဇဓာတ်
- Provocation
- ရှင်းလင်းတိကျသော immunological မူမမှန်,
- ငုပ်လျှိုးနေသောဆီးချိုရောဂါ
- ဆီးချိုရောဂါကိုလွန်စေတယ်
- စုစုပေါင်းဆီးချိုရောဂါ။
မျိုးရိုးဗီဇကိုကြိုတင်ခန့်မှန်းခြင်းအဆင့်သည်ပconိသန္ဓေတည်ချိန် မှစ၍ စာသားအစပြုသည်။ အမျိုးအစား ၁ တွင်ဆီးချိုရောဂါဖြစ်ပေါ်ရန်အထောက်အကူပြုသောမျိုးဗီဇနှင့်ကိုယ်ခန္ဓာကိုဆီးချိုရောဂါမှကာကွယ်ပေးသောမျိုးဗီဇများကိုရရှိနိုင်သည်။ ဒီအဆင့်မှာအန္တရာယ်ရှိတဲ့မျိုးရိုးဗီဇပေါင်းစပ်မှုကိုခွဲခြားသတ်မှတ်နိုင်ပြီးအန္တရာယ်ရှိနိုင်တဲ့သယ်ဆောင်သူတွေကိုဖော်ထုတ်ဖို့အတော်လေးဖြစ်နိုင်ပါတယ်။
ဆီးချိုရောဂါနှင့်စပ်လျဉ်း။ သင်၏မျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းချက်ကိုသိရှိထားခြင်းကသင့်အားအချိန်မီကြိုတင်ကာကွယ်မှုများပြုလုပ်နိုင်ပြီးအမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုအန္တရာယ်ကိုလျော့နည်းစေသည်။
အဖေနှင့်အမေသည် T1DM ခံစားရသောမိသားစုများတွင်ကလေးတစ် ဦး သည်သူမမိဘများအားဖော်ထုတ်ထားခြင်းထက်အစောပိုင်းအသက်အရွယ်တွင်ဆီးချိုရောဂါလက္ခဏာများဖြစ်ပေါ်စေကြောင်းနှင့် T1DM ကိုမကြာခဏဖော်ပြလေ့ရှိသည်မှာ ၅ နှစ်အောက်ကလေးများအတွက်ဖြစ်သည်။
ဒေါသထွက်စေသောအဆင့်တွင် autoimmune ဖြစ်စဉ်စတင်ဖြစ်ပေါ်လာသည်။ ပန်ကရိယဆဲလ်များသည်သူတို့၏ကိုယ်ပိုင်ကိုယ်ခံအားစနစ်ဖြင့်ဖျက်ဆီးခြင်းဖြစ်သည်။ အောက်ပါအချက်များသည်ဤအန္တရာယ်ရှိသောလုပ်ငန်းစဉ်ကိုဖြစ်ပေါ်စေသည်။
- ဗိုင်းရပ်စ်များ၏တိုက်ခိုက်မှု (ဂျိုက်သိုး၊ ရေယုန်၊ ပါးချိတ်ရောင်စသဖြင့်)
- စိတ်ဖိစီးမှုအခြေအနေ
- ဓာတုထိတွေ့မှု (ဆေးဝါးများ၊ ပေါင်းသတ်ဆေးများနှင့်အခြားအရာများ)၊
- အာဟာရပါ ၀ င်သည်။
ခုခံအားကျဆင်းမှုဖွံ့ဖြိုးတိုးတက်မှုအဆင့်တွင်ပန်ကရိယရှိ beta ဆဲလ်များပျက်စီးခြင်းစတင်သည်။ အင်ဆူလင်လျှို့ဝှက်ချက်၏သဘောသဘာဝကိုပျက်ပြားစေသည်: ဟော်မုန်း၏ pulsating "stuffing" ၏အစား, ကစဉ်ဆက်မပြတ်ထုတ်လုပ်နေသည်။
အန္တရာယ်ရှိသူများကိုဤအဆင့်ကိုသိရှိရန်အခါအားလျော်စွာစစ်ဆေးမှုများပြုလုပ်ရန်အကြံပေးသည် -
- တိကျတဲ့ပantibိပစ္စည်းများအတွက်စမ်းသပ်မှုများ,
- ဂလူးကို့စသည်းခံစိတ် (သွေးကြောသွင်း) အဘို့စမ်းသပ်။
ငုပ်လျှိုးနေအဆင့်မှာ autoimmune ဖြစ်စဉ်ကိုအရှိန်မြှင့်, beta ကိုဆဲလ်၏အသေခံအရှိန်မြှင့်။ အင်ဆူလင်၏လျှို့ဝှက်ချက်ကိုနောက်ကြောင်းပြန်မလှည့်နိုင်ပါ။ ဤအဆင့်တွင်လူနာများ၏အားနည်းခြင်းနှင့်မသန်မစွမ်းမှုတိုင်ကြားချက်များ၊ အမြဲတမ်းမျက်စိကျခြင်းနှင့်များသောအနာများကိုမကြာခဏမှတ်တမ်းတင်လေ့ရှိပြီးသိသာသောလက္ခဏာများကိုမတွေ့ရှိရပါ။
အစာရှောင်ခြင်းနမူနာများတွင်ဂလူးကို့စ်ပမာဏပုံမှန်ဖြစ်လိမ့်မည်၊ သို့သော်“ လေ့ကျင့်ခန်း” ခံတွင်းဂလူးကို့စသည်းခံစိတ်စမ်းသပ်မှုသည်ပုံမှန်ထက်ပိုလျှံမှုကိုပြလိမ့်မည်။
ဒီအဆင့်မှာ, C-peptides များအတွက်ခွဲခြမ်းစိတ်ဖြာအင်ဆူလင်၏ကျန်နေတဲ့လျှို့ဝှက်ချက်၏ရှေ့မှောက်တွင်ဖော်ပြသည်။ Ketone အလောင်းများကိုဆီးသွားစစ်ဆေးခြင်းတွင်တွေ့ရှိနိုင်သည်။
T2DM နှင့်အတူလူနာတစ် ဦး ၏တည်ရှိမှုကိုဖယ်ထုတ်နိုင်ရန်အတွက်အောက်ပါလက္ခဏာများအနက်မှတစ်ခုကိုဖော်ပြရန်လုံလောက်သည်။
- Ketonuria
- ကိုယ်အလေးချိန်ကျခြင်း
- ဇီဝဖြစ်စဉ် syndrome ရောဂါမရှိခြင်း။
လူနာတစ် ဦး ၏စုစုပေါင်းဆီးချိုရောဂါအဆင့်တွင်ပန်ကရိယရှိ beta ဆဲလ်များသည်လှုပ်ရှားမှုလုံးဝကိုဆုံးရှုံးသည်။ ဤအဆင့်သည်ဆီးချိုရောဂါ၏အသက်ဆုံးအထိဖြစ်သည်။ သူသည်အင်ဆူလင်ကိုအဆက်မပြတ်ထိုးသွင်းရန်လိုအပ်သည်၊ အကယ်၍ သူသည် exogenous hormone ကိုမရရှိပါကသူသည်ဆီးချိုရောဂါမှသေလိမ့်မည်။
ဤအဆင့်တွင်စမ်းသပ်မှုများကအင်ဆူလင်ထုတ်လုပ်မှုလုံးဝမရှိခြင်းကိုပြသည်။
အခြားခွဲခြားမှုအရအဆင့်များကို CD1 တွင်ခွဲဝေထားသည်။
- Preclinical ဆီးချိုရောဂါ (prediabetes),
- SD ၏ပထမ ဦး ဆုံး (ထင်ရှား)
- မပြည့်စုံသောလွှတ်ခြင်း (“ ပျားရည်ဆမ်းခရီး”)၊
- တစ်သက်တာ exogenous အင်ဆူလင် (နာတာရှည်) ။
ကြိုတင်ဆီးချိုတွင်အဆင့် (၁)၊ (၂)၊ (၃) နှင့် (၄) (မျိုးရိုးဗီဇအရကြိုတင်ခန့်မှန်းခြင်း၊ လှုံ့ဆော်ခြင်း၊ ဤအဆင့်သည်လပေါင်းများစွာမှနှစ်ပေါင်းများစွာအထိကြာရှည်နိုင်သည်။
ရှင်းလင်းပြတ်သားသောဆီးချိုရောဂါ (အဆင့် ၅) အဆင့်တွင်ပွဲ ဦး ထွက်၊ မပြည့်စုံသောလွှတ်ခြင်းနှင့်နာတာရှည်အဆင့်များပါ ၀ င်သည်။ “ စုစုပေါင်း” အဆင့်ကိုရောဂါ၏တိုးတက်သောသဘောသဘာဝနှင့်အတူနာတာရှည်အဆင့်ဖြင့်သွင်ပြင်လက္ခဏာရှိသည်။
ဆီးချိုရောဂါသည်ဒီဂရီတစ်ခုစီအတွက်ဆရာဝန်များသည်လူနာ၏ကုသမှုကိုစနစ်တကျစီစဉ်နိုင်ရန်အထောက်အကူပြုနည်းလမ်းများကိုအကြံပြုသည်။ ဆီးချိုရောဂါဖြစ်လျှင်ရောဂါ၏ဒီဂရီ၏အဆုံးအဖြတ်လက္ခဏာမှာသွေးထဲတွင်သကြားပမာဏဖြစ်သည်။
ပထမ၊ ပျော့ပျောင်းသော၊ ရောဂါ၏ဒီဂရီ၊ သွေးတွင်းသကြားသည် ၇ မီလီမီတာ / L ထက်မပိုပါ။ သွေးစစ်ဆေးမှု၏အခြားညွှန်းကိန်းများမှာပုံမှန်ဖြစ်သည်။ ဂလူးကို့စ်ကိုဆီးတွင်မတွေ့ရပါ။ ဆီးချိုရောဂါကြောင့်ဖြစ်ပေါ်လာသောပြcompletelyနာများသည်လုံးဝမရှိတော့ပါ။ နူးညံ့သောဆီးချိုရောဂါကိုအထူးဆေးဝါးများနှင့်အစားအသောက်များသောက်ခြင်းဖြင့်အပြည့်အဝလျော်ကြေးငွေပေးသည်။
ပျမ်းမျှ (ဒုတိယ) ရောဂါဖွံ့ဖြိုးမှုဒီဂရီနှင့်အတူသကြားဓာတ်လျှော့ချဆေးများသို့မဟုတ်အင်ဆူလင်အသုံးပြုခြင်းကြောင့်ဆီးချိုရောဂါကိုတစ်စိတ်တစ်ပိုင်းလျော်ကြေးပေးသည်။ Ketosis သည်ရှားပါးသည်။ အထူးအစားအစာနှင့်ဆေးဝါးကုထုံးဖြင့်ကုသရန်လွယ်ကူသည်။ ရောဂါများ (မျက်စိ၊ ကျောက်ကပ်၊ သွေးကြောများ) တွင်သိသာထင်ရှားသော်လည်းမသန်စွမ်းမှုဖြစ်စေသည်။
ရောဂါ၏တတိယ (ပြင်းထန်သော) ဒီဂရီသည်အစားအသောက်ကုသမှုနှင့်မသက်ဆိုင်ပါ၊ အင်ဆူလင်ထိုးဆေးလိုအပ်သည်။ သွေးသကြားဓာတ်သည် ၁၄ မီလီမီတာ / l အထိရောက်ရှိသည်၊ ဂလူးကို့စ်ကိုဆီး၌တွေ့ရသည်။ ရှုပ်ထွေးမှုများတိုးတက်လာသည်နှင့်လူနာမှာ -
- ketosis ကုသရန်ခက်ခဲခြင်း၊
- Hypoglycemia,
- Proliferative retinopathy,
- သွေးပေါင်ချိန်မြင့်စေသည့်နီဖропတိတ်၊
- Neuropathy, ခြေလက်များ၏ထုံခြင်းဖြင့်ထင်ရှား။
နှလုံးသွေးကြောဆိုင်ရာပြcomplနာများ - နှလုံးရောဂါ၊ လေဖြတ်ခြင်းသည်မြင့်မားနိုင်သည်။
ဆီးချိုရောဂါတွင်အလွန်ပြင်းထန်သော (စတုတ္ထ) ရောဂါဖြစ်ပွားမှုနှင့်အတူသကြားဓာတ်ပမာဏသည်အလွန်မြင့်မားပြီး 25 mmol / L. အထိရှိသည်။ ဆီးထဲမှာ, ဂလူးကို့စနှင့်ပရိုတိန်းဆုံးဖြတ်သည်။ လူနာ၏အခြေအနေကို exogenous အင်ဆူလင်ကိုမိတ်ဆက်ပေးခြင်းဖြင့်သာပြုပြင်နိုင်သည်။ လူနာသည်မေ့မြောလေ့ရှိပြီးခြေဖဝါးတွင်ဖြစ်ပေါ်သော trophic အနာများ၊ gangrene ဖြစ်နိုင်သည်။ ဤကဲ့သို့သောဆီးချိုရောဂါဒီဂရီနှင့်အတူလူတစ် ဦး သည်မသန်စွမ်းဖြစ်လာသည်။
ကလေးသူငယ်များတွင်ဆီးချိုရောဂါ၏ပထမ ဦး ဆုံး: ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှု၏အင်္ဂါရပ်များ
ဆီးချိုရောဂါဖြစ်ပွားမှုအားလုံးတွင်ပထမအမျိုးအစားသည် ၁၀% အထိရှိသည်။ သူ၏လက်အောက်တွင်ကလေးများ၊ မြီးကောင်ပေါက်များနှင့်လူငယ်များဖြစ်ကြသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိဇီဝဖြစ်စဉ်ဖြစ်စဉ်များအတွက်လျော်ကြေးငွေရရှိရန်အတွက်အင်ဆူလင်သည်ပြင်းထန်သောရှုပ်ထွေးမှုဖြစ်ပေါ်မှု - ketoacidotic coma ကိုကာကွယ်ရန်လိုအပ်သည်။ ထို့ကြောင့်, ပထမ ဦး ဆုံးဆီးချိုရောဂါအမျိုးအစားအင်ဆူလင် - မှီခိုဟုခေါ်တွင်ခဲ့သည်။
လတ်တလောလေ့လာမှုများအရ ၉၅% သောရောဂါများတွင်အင်ဆူလင်ကိုထုတ်လုပ်သောဆဲလ်များသေဆုံးခြင်းသည်အလိုအလျောက်တုံ့ပြန်မှုကိုဖြစ်စေသည်။ ၎င်းသည်မွေးရာပါမျိုးရိုးဗီဇဆိုင်ရာရောဂါများနှင့်အတူဖြစ်ပေါ်ပါသည်။
ဒုတိယရွေးချယ်စရာမှာ idiopathic diabetes mellitus ဖြစ်သည်။ ၎င်းသည် ketoacidosis ကိုစိတ်အားတက်ကြွစေသော်လည်းခုခံအားစနစ်ကိုအားနည်းစေသည်။ ၄ င်းတို့ကိုအာဖရိကသို့မဟုတ်အာရှနွယ်ဖွားများက ပို၍ ထိခိုက်သည်။
ဆီးချိုရောဂါသည်တဖြည်းဖြည်းတိုးတက်လာသည်။ ၎င်း၏သင်တန်းတွင်လျှို့ဝှက်ပြီးရှင်းလင်းသောအဆင့်များရှိသည်။ ခန္ဓာကိုယ်အတွင်းအပြောင်းအလဲများရှိခြင်းကြောင့်အင်ဆူလင်အပေါ်မှီခိုရသောရောဂါ၏ဖွံ့ဖြိုးမှုအဆင့်ကိုခွဲခြားထားသည်။
- မျိုးရိုးဗီဇဓာတ်။
- နို့တိုက်သတ္တဝါ၊ ဝက်သက်၊ ဂျိုက်သိုးရောဂါနှင့်ပါးချိတ်ရောင်နာရောဂါများဖြစ်သည့် Coxsackie virus များ၊ cytomegalovirus၊
- Autoimmune တုံ့ပြန်မှု: Langerhans ၏ပန်ကရိယ islets မှပodိပစ္စည်း, တိုးတက်သောရောင်ရမ်း - အင်ဆူလင်။
- ငုပ်လျှိုးနေသည့်ဆီးချိုရောဂါ - အစာရှောင်ခြင်းဂလူးကို့စ်သည်ပုံမှန်ကန့်သတ်ချက်အတွင်းရှိ၊ ဂလူးကို့စ်ခံနိုင်ရည်ရှိမှုစမ်းသပ်မှုသည်အင်ဆူလင်လျှို့ဝှက်မှုကိုလျော့နည်းစေသည်။
- သိသာသောဆီးချိုရောဂါ - ရေငတ်ခြင်း၊ အစာစားချင်စိတ်တိုးများလာခြင်း၊ အလွန်အကျွံဆီးသွားခြင်းနှင့်အမျိုးအစား ၁ ဆီးချိုရောဂါ၏လက္ခဏာများ။ ယခုအချိန်တွင် beta ဆဲလ် ၉၀% သည်ဖျက်ဆီးခံရသည်။
- Terminal အဆင့် - အင်ဆူလင်ကိုများများစားစားသောက်သင့်သည်၊ angiopathy ၏လက္ခဏာများနှင့်ဆီးချိုရောဂါကိုပိုမိုဆိုးရွားစေနိုင်သည်။
ထို့ကြောင့်ရောဂါလက္ခဏာပြသောအခါဆီးချိုရောဂါ၏ preclinical အဆင့်မျိုးရိုးလိုက်မျိုးရိုးဗီဇမူမမှန်များ၏နောက်ခံဆန့်ကျင်တစ် ဦး နှိုးဆွအချက်များ၏လုပ်ဆောင်ချက်နှင့်ကိုက်ညီ။ ၎င်းတွင် immunological disorders နှင့် latent (latent) diabetes mellitus ဖွံ့ဖြိုးမှုလည်းပါဝင်သည်။
ကလေးများအတွက်ဆီးချိုရောဂါကုသမှု
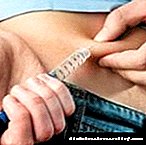
ကလေးများတွင်ဆီးချိုရောဂါကုသမှုကိုများသောအားဖြင့်လူ့အင်ဆူလင်ကြိုတင်ပြင်ဆင်မှုများဖြင့်ပြုလုပ်သည်။ ဒီအင်ဆူလင်ကိုမျိုးရိုးဗီဇအင်ဂျင်နီယာနည်းပညာကထုတ်လုပ်တာကြောင့်ဘေးထွက်ဆိုးကျိုးနည်းတယ်၊ ကလေးတွေအတွက်ဓာတ်မတည့်တာတွေရှိတယ်။
ဆေးပမာဏကိုကလေး၏အလေးချိန်၊ အရွယ်နှင့်အသက်ဂလူးကို့စ်အညွှန်းကိန်းပေါ် မူတည်၍ ပြုလုပ်သည်။ ကလေးများအတွက်အင်ဆူလင်အသုံးပြုမှုအစီအစဉ်သည်ပန်ကရိယမှအင်ဆူလင်စားသုံးမှု၏ဇီဝကမ္မစည်းမျဉ်းနှင့်ဖြစ်နိုင်သမျှနီးကပ်စွာဖြစ်သင့်သည်။
ဒီလိုလုပ်ဖို့အခြေခံ - bolus ဟုခေါ်သည်သောအင်ဆူလင်ကုထုံး၏နည်းလမ်းကိုအသုံးပြုပါ။ အချိန်ကြာမြင့်စွာအလုပ်လုပ်သောအင်ဆူလင်ကိုပုံမှန် Basal လျှို့ဝှက်ချက်ကိုအစားထိုးရန်နံနက်ခင်းနှင့်ညနေပိုင်းများတွင်ကလေးများအားထိုးပေးသည်။
ထို့နောက်အစာတစ်ခုစီမတိုင်မီအစာစားပြီးနောက်သွေးသကြားဓာတ်မြင့်တက်ခြင်းကိုကာကွယ်ရန်အတွက်အစားအစာမှကာဗိုဟိုက်ဒရိတ်ကိုလုံးဝစုပ်ယူနိုင်အောင်တွက်ချက်ထားသည့်အင်ဆူလင်ပမာဏကိုတွက်ချက်သည်။
ဆီးချိုရောဂါဖြစ်ပွားမှုကိုထိန်းချုပ်ရန်နှင့်တည်ငြိမ်သောအချိုရည်ကိုထိန်းသိမ်းရန်အတွက်၊
- တစ် ဦး ချင်းစီကိုရွေးချယ်အင်ဆူလင်ဆေးများ၏နိဒါန်း။
- အစားအစာနှင့်အတူလိုက်နာမှု။
- သကြားဖယ်ထုတ်ခြင်းနှင့်ဘိုဟိုက်ဒရိတ်နှင့်တိရိစ္ဆာန်အဆီလျှော့ချ။
- နေ့စဉ်ဆီးချိုရောဂါအတွက်ပုံမှန်လေ့ကျင့်ခန်းကုထုံး။
ဤဆောင်းပါးပါဗီဒီယိုတွင်ကလေးငယ်ဆီးချိုရောဂါအကြောင်းအယ်လီနာမာလစ်ရှာဗာကပြောဆိုသည်။
ရောဂါ၏စတင်ခြင်းစူးရှခြင်းနှင့်တဖြည်းဖြည်းနိုင်ပါတယ်။ လူငယ်ဆီးချိုရောဂါသည်စူးရှသောရောဂါစတင်ခြင်းနှင့်သွင်ပြင်လက္ခဏာရှိသည်။ ဒုတိယအမျိုးအစားမှာများသောအားဖြင့်တဖြည်းဖြည်းနှင့်စတင်သည်။
လက်တွေ့တွင်, ငါလူငယ်ဆီးချိုရောဂါ၏ပွဲ ဦး ထွက်ရုတ်တရက် ketoacidosis အားဖြင့်ထင်ရှားကြောင်းတွေ့ရှိခဲ့ပါတယ်။ ကလေးအားအရေးပေါ်အခြေအနေဖြင့်လျော်ကြေးပေးခြင်းနှင့်အထူးကြပ်မတ်ကုသမှုလိုအပ်သည်။ မိဘများကိုထိတ်လန့်တုန်လှုပ်စေခဲ့သည်၊
ဘာကြောင့်ဒီလိုဖြစ်ရတာလဲဆိုတာကျွန်တော်ရှင်းပြပါမယ်။ ကလေးဘဝတွင်ခန္ဓာကိုယ်အတွင်းရှိဇီဝဖြစ်စဉ်ဖြစ်စဉ်များသည်ပိုမိုမြန်ဆန်သည်။
ပန်ကရိယ၏β-cells ပျက်စီးခြင်းသည်ချက်ချင်းမဖြစ်ပေါ်ပါ။ သူတို့ထဲကနည်းပါးလာတယ်။
ကျန်ရှိသောဆဲလ်များသည်ပိုမိုမြန်ဆန်သည်။ ကိုယ်အင်္ဂါတစ်ခုလုံး၏လုပ်ဆောင်မှုကိုကြာမြင့်စွာလုပ်ဆောင်နေပြီး“ ၀ တ်ဆင်ရန်” အလုပ်လုပ်နေသောဆဲလ်သေးသေးလေးအချို့သည်အလျင်အမြန်မအောင်မြင်ပါ။
ရလဒ်အနေဖြင့်ကလေးသည်အာဟာရမရှိခြင်း၊ စွမ်းအင်မရှိခြင်းကြောင့်သတိမေ့သွားနိုင်သည်။ ဆဲလ်များအစာငတ်နေစဉ်ခန္ဓာကိုယ်အတွင်းရှိဖြစ်စဉ်အားလုံးသည်အနှောင့်အယှက်ပေးသည်။
ထို့ကြောင့်သင်ကဆီးချိုရောဂါ၏သရုပ်လက္ခဏာကိုသိပြီးကလေးကိုအချိန်မီစစ်ဆေးရန်ဆရာဝန်နှင့်တိုင်ပင်ပါလိမ့်မည်။ endocrinologist နှင့်တိုက်ရိုက်ဆက်သွယ်ရန်မလိုအပ်ပါ၊ ကလေးအထူးကုများသည်ပဏာမစာမေးပွဲကိုလည်းပြုလုပ်သည်။
အဓိကရောဂါလက္ခဏာများ (ဆရာဝန်များအဖို့ဤသည် "P" ၏စည်းမျဉ်းသုံးခု):
- ဖော်ပြခဲ့သည်ရေငတ် (polydipsia), ထိုကလေးသည်စာသားထက်ပိုမိုသောက် (စံချိန်ထက်ပို 3 လီတာ) ကိုသောက်မူးရတယ်။ အကြောင်းကတော့သွေးထဲမှာမသုံးတဲ့ဂလူးကို့စ်တွေအများကြီးပါနေလို့ပါ။ သွေးထဲတွင်ဂလူးကို့စ်၏ပါဝင်မှုတိုးများလာသည်။ ခန္ဓာကိုယ်ကဒီအာရုံစူးစိုက်မှုမှေးမှိန်ရန်ရေလိုအပ်သည်။
- တိုးပွားလာသောအစာစားချင်စိတ် (polyphagy) ။ ဂလူးကို့စ်သည်အင်ဆူလင်မရှိဘဲဆဲလ်ထဲသို့မဝင်ရောက်နိူင်ပါ။ ၎င်းသည် ဦး နှောက်အားအစားအစာပြီးပြီ၊ သို့သော်ကလေးငယ်သည်အဆက်မပြတ်စားနေသော်လည်းငတ်နေဆဲဖြစ်သည်။
- ဆီးသွားခြင်း (polyuria) ။ ၎င်းသည်အရက်အလွန်များသောပမာဏမျှသာမဟုတ်ပါ။ သကြားတိုးများလာခြင်းကြောင့်ကျောက်ကပ်သည်ခန္ဓာကိုယ်၏ရေကိုမူလဆီးမှစစ်ထုတ်။ မရပါ။ ရေအလွန်အကျွံကိုဆီးဖြင့်ခန္ဓာကိုယ်မှဖယ်ထုတ်သည်။ ဆီးကအရမ်းတောက်ပတယ်
တစ်ခါတစ်ရံမိဘများ၏ပထမဆုံးသရုပ်သကန်ကလေးသည်ညအချိန်တွင်နောက်တဖန်စာရေးသည်ကိုသတိပြုမိသည်။ သူတို့ကကလေးကအရမ်းအေးတယ်လို့ထင်တယ်။ ပြီးတော့သူတို့ကမတော်တဆဆီးထဲမှာသကြားကိုရှာဖွေတွေ့ရှိတယ်။
ငါသည်အခြားရောဂါများနှင့်လည်းတွေ့နိုင်သောကြောင့်, ကလေးများအတွက်ဆီးချိုရောဂါ၏တိကျသောလက္ခဏာများကိုသီးခြားစီခွဲထုတ်ပါမည်။
- ကိုယ်အလေးချိန်ကျခြင်း ဤသည်လူငယ်ဆီးချိုရောဂါများအတွက်ပိုမိုပုံမှန်ပါပဲ။ ဂလူးကို့စ်ကိုဆဲလ်ကမစုပ်ယူပါ။ အာဟာရမရှိ - အစုလိုက်အပြုံလိုက်မရှိ။ ထို့အပြင်ခန္ဓာကိုယ်သည်သူ့ဟာသူအတွင်းအာဟာရကိုစတင်ရှာဖွေသည်။ ကိုယ်ပိုင်ပရိုတင်းများနှင့်အဆီများသည်ယိုယွင်းပျက်စီးလာသည်။ ယိုယွင်းပျက်စီးခြင်းမှထွက်ပေါ်လာသောထုတ်လွှတ်မှု - keton body၊ ketoacidosis - ခန္ဓာကိုယ်၏အဆိပ်အတောက်များကိုထုတ်လွှတ်သည်။ Ketone အလောင်းများကိုကလေး၏ဆီးထဲတွင်တွေ့ရှိရသည်။
- ကျိုးကြောင်းဆီလျော်မှုမရှိသောပင်ပန်းနွမ်းနယ်မှု၊ အားနည်းမှု၊ အံ့သြစရာမဟုတ်ပါ၊ သူသည်ဂလူးကို့စ်ကိုမတွေ့ပါကခန်ဓာစွမ်းအင်ကိုမည်သည့်နေရာမှရရှိနိုင်သနည်း
- အရေပြားခြောက်ခြင်းနှင့်ချွဲအမြှေးပါးများ၊ အက်တန့်များ၊ ယားယံခြင်းဟာချွေးထွက်များဖြစ်ပေါ်လာသည်။
- ဆီးသွားပြီးနောက်ယားခြင်း၊ လိင်အင်္ဂါလမ်းကြောင်းမှဖန်းဂတ်စ်ရောဂါများ (အများအားဖြင့်“ ထိုးခြင်း” ဟုရည်ညွှန်းထားသော vulvovaginitis) ။ သကြားပါ ၀ င်သည့်ဆီးတွင်ယားယံစေသည်။
- မှန်ဘီလူး၏တိမ်များကြောင့်မျက်စိအမြင်ကျဆင်းသည်။
- ပါးစပ်ထောင့်ရှိအနာများ၊ အနာများ၊ အက်ကြောင်းများရှည်စွာပျောက်ကင်းစေသည်။
မွေးကင်းစကလေးများတွင်ဆီးချိုရောဂါစစ်ဆေးရန်ခက်ခဲသည်။ ပိုများသောအားဖြင့်၎င်းသည် capricious အပြုအမူ၊ အစာခြေစနစ်ပြတ်တောက်ခြင်း၊ သကြားထဲတွင်ပါဝင်သောသကြားဓာတ်မြင့်မားမှုကြောင့်အနှီးပေါ်ရှိဆီးသည်ခိုင်မာသည့်အရွက်များ၊
ကလေးတစ် ဦး တွင်ဆီးချိုရောဂါ၏ထင်ရှားမှုကိုမည်သည့်အသက်အရွယ်မဆိုဖွံ့ဖြိုးနိုင်သည်။ ကလေးများတွင်ဆီးချိုရောဂါ၏အထွတ်အထိပ်နှစ်ခုရှိသည် - ၅-၈ နှစ်နှင့်အပျိုဖော်ဝင်ချိန်တွင်၊တိုးမြှင့်ကြီးထွားမှုနှင့်ပြင်းထန်သောဇီဝြဖစ်၏ကာလအတွင်း။
ရောဂါဖြစ်ပွားမှုအများစုတွင်ကလေးများအတွက်အင်ဆူလင်ကိုမှီခိုသောဆီးချိုရောဂါဖြစ်ပွားမှုကိုဗိုင်းရပ်စ်ကူးစက်ခြင်းဖြင့်တွေ့ရသည် - ပါးချိတ်ရောင်၊ ဝက်သက်၊ SARS၊ Enterovirus ကူးစက်မှု၊ ရိုတာဗိုင်းရပ် (စ်) ကူးစက်မှု၊ ဗိုင်းရပ်စ်အသည်းရောင်အသားဝါဒီစသည်တို့ဖြစ်သည်။ နှင့်ဆီးချိုရောဂါ။
ပထမရောဂါလက္ခဏာများမှစပြီးမေ့မြောဖွံ့ဖြိုးလာသည်အထိ ၁ လမှ ၂ လအထိကြာနိုင်သည်။
ဆီးချိုတိုးပွားလာခြင်း (polyuria)၊ ရေငတ်ခြင်း (polydipsia)၊ အစာစားချင်စိတ် (polyphagy) တိုးလာခြင်း၊ ကိုယ်အလေးချိန်ကျခြင်းစသည်တို့ကြောင့်ကလေးငယ်များတွင်ဆီးချိုရောဂါရှိနေကြောင်းသံသယဖြစ်နိုင်သည်။
ကလေးငယ်များတွင်ဆီးချိုရောဂါသည်အလွန်ပျော့ပျောင်းပြီး၊ hypoglycemia၊ ketoacidosis နှင့် ketoacidotic coma ၏အန္တရာယ်များသောအခြေအနေများဖြစ်ပေါ်လာရန်လေ့ကျင့်ခန်းများဖြင့်သွင်ပြင်လက္ခဏာရှိသည်။
စိတ်ဖိစီးမှုများခြင်း၊ ရုပ်ပိုင်းဆိုင်ရာအားစိုက်ထုတ်ခြင်း၊ အင်ဆူလင်အလွန်အကျွံသုံးစွဲခြင်း၊ အစားအသောက်ညံ့ဖျင်းခြင်းတို့ကြောင့်ဖြစ်ပေါ်လာသောသွေးသကြားသိသိသာသာကျဆင်းခြင်းကြောင့် Hypoglycemia ဖြစ်ပေါ်ပါသည်။ Hypoglycemic မေ့မြောသည်များသောအားဖြင့်အားစိုက်ခြင်း၊ အားနည်းခြင်း၊ ချွေးထွက်ခြင်း၊ ခေါင်းကိုက်ခြင်း၊ ပြင်းထန်သောငတ်မွတ်ခေါင်းပါးခြင်း၊ ခြေလက်အင်္ဂါများတုန်ခါခြင်းစသည်တို့ဖြစ်သည်။
အကယ်၍ သင်သည်သွေးတွင်းသကြားဓာတ်တိုးပွားစေရန်ဆောင်ရွက်ခြင်းမရှိပါကကလေးငယ်သည်ကြွက်တက်ခြင်း၊ ထကြွခြင်း၊ hypoglycemic coma၊ ကိုယ်အပူချိန်နှင့်သွေးပေါင်ချိန်သည်ပုံမှန်အတိုင်းဖြစ်သည်။ ပါးစပ်မှ acetone အနံ့မရှိခြင်း၊ အရေပြားစိုစွတ်ခြင်း၊ သွေးထဲတွင်ဂလူးကို့စ်ပါဝင်မှုသည်
အင်ဆူလင်ကိုမှီခိုသည့်ဆီးချိုရောဂါသည်မည်သို့တိုးတက်လာသနည်း။
 အမျိုးအစား ၁ ဆီးချိုရောဂါရှိဇီဝဖြစ်စဉ်ဖြစ်စဉ်များအတွက်လျော်ကြေးငွေရရှိရန်အတွက်အင်ဆူလင်သည်ပြင်းထန်သောရှုပ်ထွေးမှုဖြစ်ပေါ်မှု - ketoacidotic coma ကိုကာကွယ်ရန်လိုအပ်သည်။ ထို့ကြောင့်, ပထမ ဦး ဆုံးဆီးချိုရောဂါအမျိုးအစားအင်ဆူလင် - မှီခိုဟုခေါ်တွင်ခဲ့သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိဇီဝဖြစ်စဉ်ဖြစ်စဉ်များအတွက်လျော်ကြေးငွေရရှိရန်အတွက်အင်ဆူလင်သည်ပြင်းထန်သောရှုပ်ထွေးမှုဖြစ်ပေါ်မှု - ketoacidotic coma ကိုကာကွယ်ရန်လိုအပ်သည်။ ထို့ကြောင့်, ပထမ ဦး ဆုံးဆီးချိုရောဂါအမျိုးအစားအင်ဆူလင် - မှီခိုဟုခေါ်တွင်ခဲ့သည်။
လတ်တလောလေ့လာမှုများအရ ၉၅% သောရောဂါများတွင်အင်ဆူလင်ကိုထုတ်လုပ်သောဆဲလ်များသေဆုံးခြင်းသည်အလိုအလျောက်တုံ့ပြန်မှုကိုဖြစ်စေသည်။ ၎င်းသည်မွေးရာပါမျိုးရိုးဗီဇဆိုင်ရာရောဂါများနှင့်အတူဖြစ်ပေါ်ပါသည်။
ဒုတိယရွေးချယ်စရာမှာ idiopathic diabetes mellitus ဖြစ်သည်။ ၎င်းသည် ketoacidosis ကိုစိတ်အားတက်ကြွစေသော်လည်းခုခံအားစနစ်ကိုအားနည်းစေသည်။ ၄ င်းတို့ကိုအာဖရိကသို့မဟုတ်အာရှနွယ်ဖွားများက ပို၍ ထိခိုက်သည်။
ဆီးချိုရောဂါသည်တဖြည်းဖြည်းတိုးတက်လာသည်။ ၎င်း၏သင်တန်းတွင်လျှို့ဝှက်ပြီးရှင်းလင်းသောအဆင့်များရှိသည်။ ခန္ဓာကိုယ်အတွင်းအပြောင်းအလဲများရှိခြင်းကြောင့်အင်ဆူလင်အပေါ်မှီခိုရသောရောဂါ၏ဖွံ့ဖြိုးမှုအဆင့်ကိုခွဲခြားထားသည်။
- မျိုးရိုးဗီဇဓာတ်။
- နို့တိုက်သတ္တဝါ၊ ဝက်သက်၊ ဂျိုက်သိုးရောဂါနှင့်ပါးချိတ်ရောင်နာရောဂါများဖြစ်သည့် Coxsackie virus များ၊ cytomegalovirus၊
- Autoimmune တုံ့ပြန်မှု: Langerhans ၏ပန်ကရိယ islets မှပodိပစ္စည်း, တိုးတက်သောရောင်ရမ်း - အင်ဆူလင်။
- ငုပ်လျှိုးနေသည့်ဆီးချိုရောဂါ - အစာရှောင်ခြင်းဂလူးကို့စ်သည်ပုံမှန်ကန့်သတ်ချက်အတွင်းရှိ၊ ဂလူးကို့စ်ခံနိုင်ရည်ရှိမှုစမ်းသပ်မှုသည်အင်ဆူလင်လျှို့ဝှက်မှုကိုလျော့နည်းစေသည်။
- သိသာသောဆီးချိုရောဂါ - ရေငတ်ခြင်း၊ အစာစားချင်စိတ်တိုးများလာခြင်း၊ အလွန်အကျွံဆီးသွားခြင်းနှင့်အမျိုးအစား ၁ ဆီးချိုရောဂါ၏လက္ခဏာများ။ ယခုအချိန်တွင် beta ဆဲလ် ၉၀% သည်ဖျက်ဆီးခံရသည်။
- Terminal အဆင့် - အင်ဆူလင်ကိုများများစားစားသောက်သင့်သည်၊ angiopathy ၏လက္ခဏာများနှင့်ဆီးချိုရောဂါကိုပိုမိုဆိုးရွားစေနိုင်သည်။
ထို့ကြောင့်ရောဂါလက္ခဏာပြသောအခါဆီးချိုရောဂါ၏ preclinical အဆင့်မျိုးရိုးလိုက်မျိုးရိုးဗီဇမူမမှန်များ၏နောက်ခံဆန့်ကျင်တစ် ဦး နှိုးဆွအချက်များ၏လုပ်ဆောင်ချက်နှင့်ကိုက်ညီ။ ၎င်းတွင် immunological disorders နှင့် latent (latent) diabetes mellitus ဖွံ့ဖြိုးမှုလည်းပါဝင်သည်။
ကလေးများတွင်ဆီးချိုရောဂါဖြစ်ပွားမှု၏ထင်ရှားစွာပြသမှုသည်ထင်ရှားသောသရုပ်သဏ္correspondာန်များနှင့်ကိုက်ညီသည်။ ၎င်းတို့တွင် "ပျားရည်ဆမ်းခရီး" (remission) နှင့်နာတာရှည်အဆင့်တို့ပါဝင်ပြီးအင်ဆူလင်အပေါ်တစ်သက်တာမှီခိုမှုရှိသည်။
အချိန်ကြာမြင့်စွာပြင်းထန်သောလမ်းကြောင်းနှင့်ရောဂါ၏တိုးတက်မှုနှင့်အတူ, terminal ကိုဇာတ်စင်တွေ့ရှိနိုင်ပါသည်။
ကလေးများအတွက်ဆီးချိုရောဂါ၏ Preclinical ဇာတ်စင်နှင့်ပွဲ ဦး ထွက်
 ပန်ကရိယ၏ဆဲလ်များပျက်စီးခြင်းအဆင့်တွင်ဖြစ်ပွားသော်လည်း၊ ဆီးချိုရောဂါလက္ခဏာများမတွေ့ရပါကလပေါင်းများစွာသို့မဟုတ်နှစ်ပေါင်းများစွာကြာရှည်နိုင်သည်။ ပုံမှန်စစ်ဆေးသည့်အနေဖြင့်ကလေးကမူပုံမှန်မဟုတ်ကြောင်းပြသမည်။
ပန်ကရိယ၏ဆဲလ်များပျက်စီးခြင်းအဆင့်တွင်ဖြစ်ပွားသော်လည်း၊ ဆီးချိုရောဂါလက္ခဏာများမတွေ့ရပါကလပေါင်းများစွာသို့မဟုတ်နှစ်ပေါင်းများစွာကြာရှည်နိုင်သည်။ ပုံမှန်စစ်ဆေးသည့်အနေဖြင့်ကလေးကမူပုံမှန်မဟုတ်ကြောင်းပြသမည်။
preclinical ဆီးချိုရောဂါ၏ရောဂါရှာဖွေခြင်းပorိပစ္စည်းသို့မဟုတ်အင်ဆူလင်ဖန်တီးသောဆဲလ်များ၏ autoimmune ဖျက်ဆီးခြင်း၏မျိုးရိုးဗီဇအမှတ်အသားများကိုရှာဖွေတွေ့ရှိတဲ့အခါမှသာဖြစ်နိုင်သည်။
ရောဂါဖွံ့ဖြိုးတိုးတက်ရန်လေ့ကျင့်ခန်းတစ်ခုကိုဖော်ထုတ်သောအခါကလေးများအားထည့်သွင်းစဉ်းစားပြီးအခြားအုပ်စုများထက်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်ကိုလေ့လာခြင်းကိုပိုမိုပြုလုပ်လေ့ရှိသည်။ ထိုကဲ့သို့သောပantibိပစ္စည်းများ၏မှတ်ပုံတင်နှင့်နောက်ဆက်တွဲတိုးခြင်းသည်ရောဂါရှာဖွေခြင်းတန်ဖိုးရှိသည်။
- ပန်ကရိယ islet ဆဲလ်ရန်။
- glutamate decarboxylase နှင့် tyrosine phosphatase ရန်။
- အင်ဆူလင်ကိုပိုင်ဆိုင်ဖို့ Autoantibodies ။
ထို့အပြင် HLA နှင့် INS genotype ၏မျိုးရိုးဗီဇအမှတ်အသားများကိုစစ်ဆေးခြင်းနှင့်သွေးကြောအတွင်းသို့ဂလူးကို့စ်သည်းခံနိုင်မှုကိုစမ်းသပ်သည့်အနေဖြင့်အင်ဆူလင်ဓာတ်ထုတ်လွှတ်မှုနှုန်းကျဆင်းခြင်းကိုထည့်သွင်းစဉ်းစားသည်။
ပထမဆုံးဆီးချိုရောဂါအမျိုးအစားကိုအင်ဆူလင်ချို့တဲ့မှုဖြင့်တွေ့ရသည်။ ရလဒ်အနေဖြင့်ဂလူးကို့စ်သည်ဆဲလ်များသို့မ ၀ င်ရောက်နိုင်ပါ။ ၎င်း၏သွေးတွင်အလွန်အကျွံပမာဏပါရှိသည်။ ကြွက်သားတစ်သျှူးများသည်ဂလူးကို့စ်ပမာဏနည်းပါးသောကြောင့်ပရိုတင်းဓာတ်များပျက်စီးစေသည်။ ဤဖြစ်စဉ်တွင်ဖွဲ့စည်းထားသောအမိုင်နိုအက်ဆစ်များသည်အသည်းမှသွေးမှစုပ်ယူပြီးဂလူးကို့စ် (glucose) ကိုပေါင်းစပ်ရန်အသုံးပြုသည်။
အဆီပျက်ခြင်းသည်သွေးအတွင်းရှိဖက်တီးအက်စစ်ပမာဏတိုးပွားလာခြင်းနှင့်အသည်းထဲတွင် lipid မော်လီကျူးအသစ်များနှင့် ketone ကိုယ်ထည်အသစ်များဖြစ်ပေါ်လာစေသည်။ glycogen ၏ဖွဲ့စည်းခြင်းကိုလျှော့ချနှင့်၎င်း၏ပြိုကွဲတိုးမြှင့်ထားသည်။ ဤရွေ့ကားဖြစ်စဉ်များအမျိုးအစား 1 ဆီးချိုရောဂါ၏သရုပ်ကိုရှင်းပြပါ။
ကလေးသူငယ်များတွင်ဆီးချိုရောဂါစတင်ဖြစ်ပွားခြင်းသည်များသောအားဖြင့်စူးရှသောရုတ်တရက်ဖြစ်သော်လည်း၎င်းသည်နှစ်ပေါင်းများစွာအထိကြာရှည်နေသောငုပ်လျှိုးနေသည့်ကာလတစ်ခု၏ရှေ့တွင်ရှိသည်။ ဤကာလအတောအတွင်းဗိုင်းရပ်စ်ကူးစက်မှု၏လွှမ်းမိုးမှုအောက်တွင်အာဟာရချို့တဲ့မှု, စိတ်ဖိစီးမှု, ကိုယ်ခံစွမ်းအားမမှန်မှုများပေါ်ပေါက်ပါတယ်။
ထို့နောက်အင်ဆူလင်ထုတ်လုပ်မှုလျော့ကျသွားသည်၊ သို့သော်ကျန်ရှိနေသောပေါင်းစပ်မှုကြောင့်ကြာရှည်စွာဂလူးကို့စ်ကိုပုံမှန်ကန့်သတ်ချက်အတွင်းထိန်းသိမ်းထားသည်။
Islet ဆဲလ်တွေသေဆုံးပြီးတဲ့နောက်မှာ C-peptide ရဲ့လျှို့ဝှက်ချက်ကကျန်ရှိနေသေးပြီးဆီးချိုရောဂါလက္ခဏာတွေပေါ်ပေါက်လာပါတယ်။
ဆီးချိုရောဂါစတင်ခြင်း၏ရောဂါလက္ခဏာများ
 ကန ဦး အဆင့်တွင်ဆီးချိုရောဂါ၏သရုပ်သွင်ပြင်လက္ခဏာများကိုမဖော်ပြနိုင်ပါ။ သူတို့သည်အခြားရောဂါများအတွက်မကြာခဏမှားယွင်းလေ့ရှိသည်။ ထိုကဲ့သို့သောအခြေအနေများတွင်ဆီးချိုရောဂါရှိကြောင်းစစ်ဆေးတွေ့ရှိပါကရောဂါနှောင့်နှေးနေပြီးလူနာသည်ရောဂါအခြေအနေတွင်ရှိနေသည်။
ကန ဦး အဆင့်တွင်ဆီးချိုရောဂါ၏သရုပ်သွင်ပြင်လက္ခဏာများကိုမဖော်ပြနိုင်ပါ။ သူတို့သည်အခြားရောဂါများအတွက်မကြာခဏမှားယွင်းလေ့ရှိသည်။ ထိုကဲ့သို့သောအခြေအနေများတွင်ဆီးချိုရောဂါရှိကြောင်းစစ်ဆေးတွေ့ရှိပါကရောဂါနှောင့်နှေးနေပြီးလူနာသည်ရောဂါအခြေအနေတွင်ရှိနေသည်။
မိဘများအနေဖြင့်ဆီးချိုရောဂါအမျိုးအစား ၁ ကိုဖျားနာနေသောမိသားစုများတွင်မျိုးရိုးဗီဇဆိုင်ရာရောဂါဗေဒများစုဆောင်းပြီး 'ကြိုတင်ကာကွယ်မှုအကျိုးသက်ရောက်မှု' ဖြစ်ပေါ်လာသည် ကလေးသူငယ်များတွင်ဆီးချိုရောဂါဖြစ်ပွားမှုသည်သူတို့၏မိဘများထက်စော။ ဖြစ်ပွားလေ့ရှိပြီးရောဂါသည်ပိုမိုပြင်းထန်လာသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူအရေအတွက် ၂ လမှ ၅ နှစ်အထိများသောအားဖြင့်မကြာခဏဖြစ်ပွားလေ့ရှိသည်။
အဆိုပါသရုပ်ပေါ်မူတည်။ ဆီးချိုရောဂါ၏ပွဲ ဦး ထွက်အမျိုးအစားနှစ်ခုရှိနိုင်ပါသည်: non-intensive နှင့်အထူးကြပ်မတ်။ non-intensive ဆီးချိုရောဂါကွဲပြားခြားနားရောဂါလိုအပ်အသေးစားရောဂါလက္ခဏာများ၏အသွင်အပြင်အားဖြင့်သွင်ပြင်လက္ခဏာဖြစ်ပါတယ်။
၎င်းတို့တွင်အောက်ပါလက္ခဏာများပါဝင်သည်။
- ဆီးလမ်းကြောင်းထဲရှိကူးစက်မှုတစ်ခုအတွက်မှားယွင်းသော Enuresis ။
- လိင်အင်္ဂါ candidiasis ရောဂါကူးစက်။
- အစာအိမ်နှင့်အူလမ်းကြောင်းရောဂါလက္ခဏာအဖြစ်မှတ်ယူထားသောအန်ခြင်း၊
- ကလေးများသည်ကိုယ်အလေးချိန်မကျခြင်း၊
- နာတာရှည်အရေပြားရောဂါများ။
- ပညာရေးစွမ်းဆောင်ရည်ကျဆင်းခြင်း၊ အာရုံစူးစိုက်မှုအားနည်းခြင်း၊
ဆီးချိုရောဂါအလွန်ပြင်းထန်ခြင်းသည်အဓိကအားဖြင့်ပြင်းထန်သောရေဓာတ်ခန်းခြောက်ခြင်းလက္ခဏာများပြခြင်းဖြစ်သည်။ အစာစားချင်စိတ်တိုးလာသည်နှင့်အမျှကလေးများသည်ရေ၊
အကယ်၍ ရောဂါသည်လျင်မြန်စွာတိုးတက်လာပါကအက်တတွန်၏အနံ့ကိုလေထဲတွင်ထုတ်လွှတ်သည်။ ကလေး၏ပါးပြင်ပေါ်၌ဆီးချိုရောဂါ (ပါးစပ်ဖလပ်စ်) ပေါ်လာပြီးအသက်ရှူကျပ်ခြင်းနှင့်မကြာခဏဖြစ်လာသည်။ ketoacidosis တိုးလာခြင်းသည်သတိလစ်ခြင်း၊ ဖိအားလျော့နည်းခြင်း၊ နှလုံးခုန်မြန်ခြင်း၊ ခြေလက်များ၏ cyanosis လက္ခဏာများကိုဖြစ်ပေါ်စေသည်။
နို့စို့ကလေးများသည်အစတွင်ကောင်းမွန်သောအစာစားချင်စိတ်ရှိသော်လည်းကိုယ်အလေးချိန်တိုသည်အထိတိုးတက်လာသည်။ ထို့နောက် ketoacidosis နှင့်အူမှအစားအစာစုပ်ယူမှုအားနည်းလာသည်။ အနာဂတ်၌လက်တွေ့ရုပ်ပုံသည်ကူးစက်မှုစတင်ခြင်း၊ မေ့မြောခြင်းသို့မဟုတ်မိလ္လာကန်အခြေအနေဖြစ်ပေါ်ခြင်းနှင့်ဆက်စပ်နေသည်။
အကယ်၍ ဆီးချိုရောဂါကိုရှာဖွေတွေ့ရှိပါကရောဂါအမျိုးအစားကိုသံသယဖြစ်ပါက၊ အင်ဆူလင်ကိုမှီခိုအားထားမှုကိုအောက်ဖော်ပြပါလက္ခဏာများကဖော်ပြသည်။
- Ketonuria
- ကိုယ်အလေးချိန်ကျ
- အဝလွန်ခြင်းမရှိခြင်း၊ ဇီဝဖြစ်စဉ်ဆိုင်ရာ syndrome ရောဂါ၊ သွေးလွှတ်ကြောသွေးတိုးရောဂါ။
ဆီးချိုရောဂါအတွက်ပျားရည်ဆမ်းခရီးဆိုတာဘာလဲ။
 အမျိုးအစား ၁ ဆီးချိုရောဂါအစတွင်၊ အင်ဆူလင်ကိုစီမံခန့်ခွဲရန်လိုအပ်မှုပျောက်ကွယ်သွားသည့်အခါသို့မဟုတ်၎င်းလိုအပ်ချက်မှာသိသိသာသာကျဆင်းသွားသည့်အချိန်တိုတောင်းသည်။ ဤအချိန်ကိုပျားရည်ဆမ်းခရီးဟုခေါ်တွင်ခဲ့သည်။ ဤအဆင့်တွင်ကလေးအားလုံးနီးပါးသည်တစ်နေ့လျှင် ၀.၅ ယူနစ်အထိအင်ဆူလင်လျော့နည်းမှုကိုရရှိကြသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါအစတွင်၊ အင်ဆူလင်ကိုစီမံခန့်ခွဲရန်လိုအပ်မှုပျောက်ကွယ်သွားသည့်အခါသို့မဟုတ်၎င်းလိုအပ်ချက်မှာသိသိသာသာကျဆင်းသွားသည့်အချိန်တိုတောင်းသည်။ ဤအချိန်ကိုပျားရည်ဆမ်းခရီးဟုခေါ်တွင်ခဲ့သည်။ ဤအဆင့်တွင်ကလေးအားလုံးနီးပါးသည်တစ်နေ့လျှင် ၀.၅ ယူနစ်အထိအင်ဆူလင်လျော့နည်းမှုကိုရရှိကြသည်။
ထိုကဲ့သို့သောစိတ်ကူးစိတ်သန်းတိုးတက်မှု၏ယန္တရားသည်ပန်ကရိယသည် beta ဆဲလ်များ၏နောက်ဆုံးသိုက်များကိုစုဆောင်းပြီးအင်ဆူလင်ကိုလျှို့ဝှက်ထားခြင်းကြောင့်ဖြစ်သည်၊ သို့သော်၎င်းသည်သွေးအတွင်းရှိဂလူးကို့စ်ပမာဏကိုအပြည့်အဝလျော်ကြေးပေးရန်မလုံလောက်ပါ။ အင်ဆူလင်ဆေးပမာဏကိုလျှော့ချရန်အဖြေရှာသည့်စံသတ်မှတ်ချက်မှာ ၇% အောက်အောက်ရှိဂလူးကို့စ်ဟိုက်မိုဂလိုဘင်ပမာဏဖြစ်သည်။
ပျားရည်ဆမ်းခရီးကာလသည်ရက်ပေါင်းများစွာသို့မဟုတ်လများစွာကြာနိုင်သည်။ ဤကာလအတွင်းကလေးများသည်အစားအစာကိုချိုးဖျက်နိုင်သည်၊ လိုချင်သောကာယလှုပ်ရှားမှုအဆင့်ကိုမထိန်းသိမ်းနိုင်ပါ၊ သို့သော်ဂလိုင်ကemiaရောဂါသည်ပုံမှန်ဖြစ်နေသည်။ ဤတိုးတက်မှုသည်အင်ဆူလင်ကိုငြင်းဆန်ရန်ကလေးသည်ကောင်းမွန်သောကြောင့်ဖြစ်သည်။
အင်ဆူလင်ကြိုတင်ပြင်ဆင်မှုများခွင့်ပြုချက်မရှိဘဲဆုတ်ခွာ၏အကျိုးဆက်များကို decompensation စေပါတယ်။
တစ်ချိန်တည်းမှာပင်ပုံစံတစ်ခုရှိသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါ၏ပွဲ ဦး ထွက်တွင် ketoacidosis ၏ရှေ့မှောက်တွင်တစ်စိတ်တစ်ပိုင်းလွှတ်ခြင်းအဆင့်သည်မပေါ်ပေါက်နိုင်သို့မဟုတ်အလွန်တိုတောင်းနိုင်သည်။
အင်ဆူလင်အပေါ်နာတာရှည်မှီခို
 ဆီးချိုရောဂါ၏လက်တွေ့မြင်ကွင်းကျယ်မှုနှင့်အတူပန်ကရိယတွင်အင်ဆူလင်အကြွင်းအကျန်ထုတ်လုပ်မှုတဖြည်းဖြည်းကျဆင်းလာသည်။ ရောဂါကူးစက်မှု၊ စိတ်ဖိစီးမှု၊ အာဟာရချို့တဲ့မှုတို့ကဤလုပ်ငန်းစဉ်ကိုအရှိန်မြှင့်တင်ပေးသည်။
ဆီးချိုရောဂါ၏လက်တွေ့မြင်ကွင်းကျယ်မှုနှင့်အတူပန်ကရိယတွင်အင်ဆူလင်အကြွင်းအကျန်ထုတ်လုပ်မှုတဖြည်းဖြည်းကျဆင်းလာသည်။ ရောဂါကူးစက်မှု၊ စိတ်ဖိစီးမှု၊ အာဟာရချို့တဲ့မှုတို့ကဤလုပ်ငန်းစဉ်ကိုအရှိန်မြှင့်တင်ပေးသည်။
beta ဆဲလ်များသေဆုံးသည်နှင့်အမျှ antibody စစ်ဆေးမှုများသည် autoallergy တွင်လျော့ကျသွားသည်။ သူတို့သေဆုံးမှုသည် ၃ နှစ်မှ ၅ နှစ်အတွင်းဖြစ်သည်။ သွေးထဲတွင် glycated protein ပရိုတင်းများများမြင့်တက်လာပြီး၊ သွေးကြောများအတွင်းပြောင်းလဲမှုများဖြစ်ပေါ်ခြင်းကြောင့် neuropathy, nephropathy, retinopathy ပုံစံများကိုပိုမိုရှုပ်ထွေးစေသည်။
ကလေးများသို့မဟုတ်ဆယ်ကျော်သက်များတွင်ဆီးချိုရောဂါအမျိုးအစား ၁ ၏သွင်ပြင်လက္ခဏာတစ်ခုမှာတည်ငြိမ်သောဆီးချိုရောဂါဖွံ့ဖြိုးမှုဖြစ်သည်။ ဤသည်ကြောင့်ပန်ကရိယဆဲလ်မှပantibိပစ္စည်းများသည်ကြွက်သားများ၊ adipose တစ်သျှူးများနှင့်အသည်းတစ်သျှူးများ၌အင်ဆူလင်ဓာတ်လက်ခံမှုကိုလှုံ့ဆော်ပေးသောကြောင့်ဖြစ်သည်။
ပantibိပစ္စည်းနှင့်လက်ခံသူများ၏အပြန်အလှန်အကျိုးသက်ရောက်မှုသည်သွေးထဲရှိဂလူးကို့စ်ပမာဏကိုလျော့ကျစေသည်။ ၎င်းသည်အာရုံကြောစနစ်၏စာနာမှုဆိုင်ရာခွဲဝေမှုကိုလှုံ့ဆော်ပေးပြီးစိတ်ဖိစီးမှုဟော်မုန်းများ၏လုပ်ဆောင်မှုကြောင့် hyperglycemia ဖြစ်ပေါ်သည်။ အင်ဆူလင်ဆေးများအလွန်အကျွံသောက်သုံးခြင်းသို့မဟုတ်အစားအစာများခုန်ကျော်ခြင်းကအလားတူအကျိုးသက်ရောက်မှုရှိသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်အဟာရစည်းမျဉ်းများကိုမလိုက်နာခြင်းသည်အန္တရာယ်ရှိသည်။
ဆယ်ကျော်သက်ဆီးချိုရောဂါတွင်အောက်ပါအချက်များပါဝင်သည် -
- အာရုံကြောစနစ်၏မတည်မငြိမ်သေံ။
- အင်ဆူလင်ကိုစီမံခန့်ခွဲမှုနှင့်အစားအစာစားသုံးမှုကိုမကြာခဏချိုးဖောက်ခြင်း။
- ချို့ယွင်းသောဂလူးကို့စထိန်းချုပ်မှု။
- hypoglycemia နှင့် ketoacidosis ၏တိုက်ခိုက်မှုများနှင့်အတူ Labile သင်တန်း။
- စိတ် - စိတ်ပိုင်းဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာစိတ်ဖိစီးမှု။
- အရက်နှင့်ဆေးလိပ်စွဲ။
ထိုကဲ့သို့သောအချက်များ၏ပေါင်းစပ်အကျိုးသက်ရောက်မှုကြောင့် contrainsular hormones များထွက်ပေါ်လာသည်။ adrenaline, prolactin, androgens, catecholamines, prolactin, adrenocorticotropic hormone, chorionic gonadotropin နှင့် progesterone ။
ဟော်မုန်းအားလုံးသည်သွေးကြောထဲ၌သွေးထဲရှိဂလူးကို့စ်ပမာဏမြင့်တက်လာခြင်းကြောင့်အင်ဆူလင်လိုအပ်မှုကိုတိုးပွားစေသည်။ ဤသည်ကနံနက်ခင်း၌သကြားဓာတ်ကျခြင်းကိုမဖြစ်စေဘဲသကြားဓာတ်တိုးပွားမှုဟော်မုန်းတိုးပွားမှုနှင့်ဆက်စပ်နေသည့်နံနက်အရုဏ်တက်ခြင်းဖြစ်စဉ်တွင်ဂလီးကိတ်ရောဂါတိုးများလာခြင်းကိုလည်းရှင်းပြသည်။
ကလေးများအတွက်ဆီးချိုရောဂါကုသမှု၏အင်္ဂါရပ်များ
ကလေးများတွင်ဆီးချိုရောဂါကုသမှုကိုများသောအားဖြင့်လူ့အင်ဆူလင်ကြိုတင်ပြင်ဆင်မှုများဖြင့်ပြုလုပ်သည်။ ဒီအင်ဆူလင်ကိုမျိုးရိုးဗီဇအင်ဂျင်နီယာနည်းပညာကထုတ်လုပ်တာကြောင့်ဘေးထွက်ဆိုးကျိုးနည်းတယ်၊ ကလေးတွေအတွက်ဓာတ်မတည့်တာတွေရှိတယ်။
ဆေးပမာဏကိုကလေး၏အလေးချိန်၊ အရွယ်နှင့်အသက်ဂလူးကို့စ်အညွှန်းကိန်းပေါ် မူတည်၍ ပြုလုပ်သည်။ ကလေးများအတွက်အင်ဆူလင်အသုံးပြုမှုအစီအစဉ်သည်ပန်ကရိယမှအင်ဆူလင်စားသုံးမှု၏ဇီဝကမ္မစည်းမျဉ်းနှင့်ဖြစ်နိုင်သမျှနီးကပ်စွာဖြစ်သင့်သည်။
ဒီလိုလုပ်ဖို့အခြေခံ - bolus ဟုခေါ်သည်သောအင်ဆူလင်ကုထုံး၏နည်းလမ်းကိုအသုံးပြုပါ။ အချိန်ကြာမြင့်စွာအလုပ်လုပ်သောအင်ဆူလင်ကိုပုံမှန် Basal လျှို့ဝှက်ချက်ကိုအစားထိုးရန်နံနက်ခင်းနှင့်ညနေပိုင်းများတွင်ကလေးများအားထိုးပေးသည်။
ထို့နောက်အစာတစ်ခုစီမတိုင်မီအစာစားပြီးနောက်သွေးသကြားဓာတ်မြင့်တက်ခြင်းကိုကာကွယ်ရန်အတွက်အစားအစာမှကာဗိုဟိုက်ဒရိတ်ကိုလုံးဝစုပ်ယူနိုင်အောင်တွက်ချက်ထားသည့်အင်ဆူလင်ပမာဏကိုတွက်ချက်သည်။
ဆီးချိုရောဂါဖြစ်ပွားမှုကိုထိန်းချုပ်ရန်နှင့်တည်ငြိမ်သောအချိုရည်ကိုထိန်းသိမ်းရန်အတွက်၊
- တစ် ဦး ချင်းစီကိုရွေးချယ်အင်ဆူလင်ဆေးများ၏နိဒါန်း။
- အစားအစာနှင့်အတူလိုက်နာမှု။
- သကြားဖယ်ထုတ်ခြင်းနှင့်ဘိုဟိုက်ဒရိတ်နှင့်တိရိစ္ဆာန်အဆီလျှော့ချ။
- နေ့စဉ်ဆီးချိုရောဂါအတွက်ပုံမှန်လေ့ကျင့်ခန်းကုထုံး။
ဤဆောင်းပါးပါဗီဒီယိုတွင်ကလေးငယ်ဆီးချိုရောဂါအကြောင်းအယ်လီနာမာလစ်ရှာဗာကပြောဆိုသည်။