Mody diabetes mellitus: ရောဂါလက္ခဏာများနှင့်ကုသမှု
MODY ဆီးချိုဆိုတာဘာလဲ။ ဤသည်မျိုးရိုးလိုက်ဆီးချိုရောဂါပုံစံဖြစ်ပြီးငယ်ရွယ်စဉ် (၂၅ နှစ်အထိ) ခန္ဓာကိုယ်အတွင်းရှိအင်ဆူလင်ထုတ်လုပ်မှုနှင့်ဂလူးကို့စ်ဇီဝြဖစ်ပျက်ယွင်းမှုနှင့်ဆက်စပ်နေသည်။ ရောဂါ ICD-10 အတွက် E11.8 ကုဒ်ရှိသည်။
လက်ရှိတွင် MODY ဆီးချိုဟူသောဝေါဟာရကိုငယ်ရွယ်သောရင့်ကျက်သောဆီးချိုရောဂါဟုခေါ်သောအသုံးအနှုန်းသည် endocrinology တွင်အသုံးပြုသည်။ Monogenic Juvenile ဆီးချို - လူငယ်တွင် Monogenic Diabetes - ၁၀ နှစ်မှ ၄၀ နှစ်အတွင်းဖြစ်ပွားနိုင်သောပန်ကရိယဟော်မုန်း၏လျှို့ဝှက်ချက်တွင်အမွေဆက်ထားသောချို့ယွင်းချက်ကိုအသုံးပြုသည်။
, , , , , ,
ကူးစက်ရောဂါ
WHO ၏အဆိုအရငယ်ရွယ်သောလူနာ ၁.၂% သည်အင်ဆူလင်ကိုမှီခိုခြင်းမရှိသော ဆီးချိုရောဂါအမျိုးအစား ၂ တကယ်တော့လူငယ် monogenic ဆီးချိုရှိသည်။ ခန့်မှန်းခြေအားဖြင့်ခန့်မှန်းခြေအားဖြင့်တစ်သန်းလျှင်လူ ဦး ရေ ၇၀ မှ ၁၁၀ မှတစ်ကမ္ဘာလုံးတွင် MODY-diabetes ရှိသည်။
အမေရိကန်ဆီးချိုအသင်းမှစာရင်းဇယားများအရအမေရိကန်တွင် MODY ဆီးချိုသည်ဆီးချိုရောဂါဖြစ်ပွားမှုအားလုံး၏ ၅% အထိရှိသည်။
ဗြိတိသျှ endocrinologists သည်တိုင်းပြည်အတွင်းရှိဆီးချိုရောဂါအရေအတွက်၏ 2% (ဆိုလိုသည်မှာလူနာ 40,000 ခန့်) တွင်လူငယ်များတွင် monogenic ဆီးချိုရောဂါ၏ပျံ့နှံ့ခန့်မှန်းထားသည်။ သို့သော်ကျွမ်းကျင်သူများကဤအချက်အလက်များသည်တိကျမှုမရှိကြောင်းနှင့် MODY ရောဂါဖြစ်ပွားမှု၏ ၈၀% ကျော်ကိုလက်ရှိရောဂါအမျိုးအစားများအဖြစ်တွေ့ရှိရသည်။ ယူကေရောဂါရှာဖွေရေးစင်တာ၏အစီရင်ခံစာတစ်ခုအရလူတစ် ဦး လျှင်ရောဂါကူးစက်မှု ၆၈-၁၀၈ ခုရှိသည်။ ဗြိတိန်နိုင်ငံသားများအကြားအများဆုံးတွေ့ရသောဆီးချိုရောဂါမှာ MODY 3 (ရောဂါဖြစ်ပွားမှု ၅၂%) နှင့် MODY 2 (၃၂%) ဖြစ်သည်။
ဂျာမနီမှလေ့လာမှုများအရအမျိုးအစား ၂ ဆီးချိုရောဂါဖြစ်ပွားမှု၏ ၅% အထိသည် MODY ဆီးချိုရောဂါ၏ phenotypes များဖြစ်ပြီး ၁၅ နှစ်အောက်လူနာများတွင် ၂.၄% ရှိသည်။
အချို့သောအစီရင်ခံစာများအရအာရှနိုင်ငံများရှိလူနာများတွင် MODY- ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်းသိသိသာသာမြင့်မားကြောင်းတွေ့ရှိရပါသည်။
လက်တွေ့ကိန်းဂဏန်းများအရ MODY- ဆီးချိုရောဂါ ၁၊ ၂ နှင့် ၃ ကိုအများဆုံးတွေ့ရှိရလေ့ရှိပြီး MODY 8 (သို့မဟုတ်ဆီးချို - ပန်ကရိယ exocrine ကမောက်ကမဖြစ်မှုရောဂါ)၊ MODY 9,10, 11, 13 နှင့် 14 စသည့်မျိုးကွဲများသည်အလွန်ရှားပါးသည်။
, , , , , , , ,
MODY ဆီးချိုရောဂါဖြစ်စေသည့်အကြောင်းရင်းများ
လေ့လာမှုများအရ MODY ၏အဓိကအကြောင်းရင်းများကိုဖော်ထုတ်နိုင်ခဲ့ပြီး၊ ၎င်းသည်ပန်ကရိယ beta-endocrine ဆဲလ်များ၏အင်ဆူလင်ကိုလျှို့ဝှက်စေသည့်လုပ်ဆောင်မှုကိုမျိုးရိုးဗီဇကြောင့်ဖြစ်ပေါ်စေသည့်ပန်ကရိယကျွန်းငယ် (Langerhans of islets) ကိုဖောက်ဖျက်ခြင်းဖြစ်သည်။ ရောဂါဗေဒမိဘတစ် ဦး အတွက် Mutant allele ၏ရှေ့တော်၌, တစ် autosomal ကြီးစိုးနိယာမအားဖြင့်အမွေဆက်ခံသည်။ MODY ဆီးချိုရောဂါအတွက်အဓိကကျသောအချက်များမှာမျိုးဆက်နှစ်ဆက်နှင့်အထက်မိသားစုဆီးချိုရောဂါ၏သမိုင်းဖြစ်သည်။ ၎င်းသည်ခန္ဓာကိုယ်အလေးချိန်၊ လူနေမှုပုံစံစသည့်၊ လူမျိုးစုမခွဲခြားဘဲကလေးငယ်အားမျိုးရိုးဗီဇဆိုင်ရာရောဂါတစ်ခုကိုကူးစက်စေနိုင်သည့်အလားအလာကိုတိုးပွားစေသည်။
MODY- ဆီးချိုရောဂါအမျိုးအစားတစ်ခုစီအတွက်ရောဂါ၏လက်တွေ့လက္ခဏာများနှင့်ယင်း၏ပေါ်ထွန်းခြင်းသက်တမ်းကိုအကျိုးသက်ရောက်စေသည့်အမျိုးမျိုးသောအမိုင်နိုအက်စစ်အစားထိုးများအပါအ ၀ င်တိကျသောရောဂါဗေဒဆိုင်ရာပြောင်းလဲမှုများကိုဖော်ထုတ်ခဲ့သည်။ နှင့်အဘယ်မျိုးဗီဇအမွေဆက်ခံဗီဇပြောင်းလဲမှုတွေဖြစ်ပွားခဲ့သည်ပေါ်မူတည်။ phenotypes သို့မဟုတ် MODY ဆီးချိုအမျိုးအစားများကိုခွဲခြားထားတယ်။ ကွဲပြားခြားနားသောမျိုးရိုးဗီဇ (၁၃) ခုမှယနေ့အထိဗီဇပြောင်းလဲခြင်းကိုဖော်ထုတ်နိုင်ခဲ့သည် - GCK, HNF1A, HNF4A, IPF1, HNF1B, NEUROD1, CEL, ABCC8, KCNJ11, INS, Pax4, KLF11, BLK ။
ထို့ကြောင့် MODY-diabetes1 ၏အကြောင်းရင်းများမှာ HNF4A ဗီဇ (4-alpha hepatocyte အသည်းဆဲလ်များ၏နျူကလီးယားအချက်) ၏ဗီဇပြောင်းလဲခြင်းဖြစ်သည်။ နှင့် MODY 2 ဆီးချိုရောဂါသည်ဂလူးကို့စ် (glucogen) သို့ဂလိုင်ကိုဂျင်သို့ပြောင်းလဲရန်လိုအပ်သောဂလူးကို့နင်အင်ဇိုင်းမျိုးဗီဇ (GCK) ၏ပုံမှန်မဟုတ်မှုကြောင့်ဖြစ်ပေါ်ပါသည်။ သွေးထဲရှိသကြားဓာတ်ကိုတုံ့ပြန်ရန်အတွက်ပန်ကရိယမှထုတ်လုပ်သောအင်ဆူလင်ပမာဏကို HNF4A ဗီဇကထိန်းညှိပေးသည်။ ပန်ကရိယ beta ဆဲလ်များ၏ဂလူးကို့စ်နှင့်ထိတွေ့မှုလျော့နည်းသွားသဖြင့်သွေးထဲရှိဂလူးကို့စ်ပမာဏသည် ၆၈ မှမီလီမီတာသို့တိုးနိုင်သည်။
, , , ,
ဆီးချိုရောဂါ MODY 3 ၏ pathogenesis သည်နျူကလီးယားအချက် 1-alpha hepatocytes encoding သော homeobox ဗီဇ HNF1A အတွက် mutation နှင့်ဆက်စပ်နေသည်။ ဆီးချိုရောဂါသည်ဆယ်ကျော်သက်အရွယ်တွင်ပြသခဲ့သည်။ ဂလူးကို့စ် (glucosuria) အတွက်ကျောက်ကပ်ဆိုင်ရာအနိမ့်ဆုံးအဆင့်ကိုပြသသည်၊ သို့သော်အသက်အရွယ်ကြီးလာသောအခါသွေးတွင်းသကြားဓာတ်မြင့်တက်လာသည်။
ဆီးချိုရောဂါ MODY 4 သည်ပန်ကရိယအတွင်းရှိအင်ဆူလင် ၁ ကိုထည့်သွင်းတွက်ချက်သည့်အိုင်ပီအက်ဖ်1မျိုးရိုးဗီဇပြောင်းလဲခြင်းနှင့်ဤခန္ဓာကိုယ်၏လုပ်ဆောင်မှုများတွင်သိသာထင်ရှားသည့်လုပ်ဆောင်မှုဆိုင်ရာရောဂါများနှင့်အတူပါလာသောအခါတွေ့ရှိရသည်။ ဆီးချိုရောဂါ MODY 5 သည် HNF1B မျိုးရိုးဗီဇ (hepatocytic နျူကလီးယားအချက် ၁-beta) ၏ဗီဇပြောင်းလဲခြင်းနှင့်အတူဖြစ်ပေါ်သည်၊ MODY 6 သည်ပန်ကရိယ beta ဆဲလ်များ၌အင်ဆူလင်ဖော်ပြမှုအဆင့်ကိုထိန်းညှိပေးသည့် KLF11 ဗီဇနှင့်အတူ MODY 7၊
, , , , , ,
MODY ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာများ
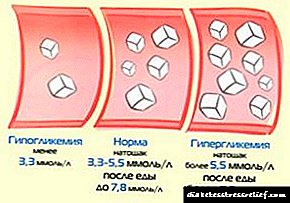
MODY ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာများသည်၎င်း၏မျိုးရိုးဗီဇပုံစံပေါ်မူတည်သည်။ ရောဂါ၏အချို့ပုံစံများ - ဥပမာ - MODY 1 - ကို hyperglycemia ၏ပုံမှန်ရုပ်ပုံလွှာတစ်ခုဖြစ်သော polyuria (ဆီးသွားခြင်း)၊ polydipsia (ရေငတ်လာခြင်း) နှင့်မြင့်မားသောသွေးသကြားဓာတ်၏ညွှန်ကိန်းများကဖော်ပြသည်။
MODY 1 ဆီးချိုရောဂါတွင်အင်ဆူလင်မရှိခြင်းကြောင့်၊ ဆဲလ်များမှဘိုဟိုက်ဒရိတ်အစာငတ်မွတ်ခြင်း၊ ဆီးချိုရောဂါ ketoacidosis တွင်တိုးတက်သောပုံစံသည်ဖြစ်နိုင်ခြေရှိသော pH ချိန်ခွင်လျှာညီမှုနှင့်သွေးနှင့်အက်ဆစ်ဓာတ်အက်ဆစ်မြင့်တက်မှုတို့ဖြစ်ပြီး၊
တစ်ချိန်တည်းမှာပင်၊ များစွာသောကိစ္စများတွင် monogenic လူငယ်ဆီးချိုရောဂါသည် MODY 2 နှင့် MODY 3 phenotypes ကဲ့သို့ပင်လက္ခဏာမပြနိုင်သည့်အပြင်အခြားအကြောင်းပြချက်ဖြင့်စမ်းသပ်မှုပြုလုပ်သောအခါအနည်းငယ်မြင့်မားသောဂလူးကို့စ်အဆင့်ကိုတွေ့ရှိသောအခါအခွင့်အလမ်းအားဖြင့်ရောဂါရှာဖွေတွေ့ရှိနိုင်သည်။
ထို့ကြောင့် MODY 2 ၏ဆီးချိုရောဂါသည်အခြားနိမိတ်လက္ခဏာများမရှိလျှင်သွေးထဲ၌သကြားဓာတ်ပါ ၀ င်မှုပမာဏ (၈ မီလီမီတာထက်မပိုပါ) နှင့်သင့်တင့်မျှတစွာတိုးလာသည်။
နှင့်ဆီးချိုရောဂါ MODY 3 နှင့်အတူ, ချို့ယွင်းဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်နှင့် hyperglycemia ၏ပုံစံအတွက်ပထမ ဦး ဆုံးအရိပ်လက္ခဏာအပျိုဖော်ဝင်စဉ်သို့မဟုတ်အနည်းငယ်အကြာတွင်ဆယ်ကျော်သက်များတွင်ပေါ်လာပါသည်။ ထို့အပြင်သွေးထဲတွင်ပုံမှန်သကြားဓာတ်ပါဝင်မှုနှင့်အတူဂလူးကို့ရီရီးယားကိုလေ့လာမှုကိုလေ့လာခဲ့ပြီးဆီးချိုရောဂါမတွေ့ရှိမီ nephropathy ဖြစ်ပေါ်လာနိုင်သည်။ ပန်ကရိယ beta ဆဲလ်ကမောက်ကမဖြစ်မှုနှင့်အသည်းအင်ဆူလင်ကိုခုခံနိုင်စွမ်းသည်အသက်ကြီးလာသည်နှင့်အမျှပိုမိုထင်ရှားလာပြီးလူနာများအတွက် endogenous အင်ဆူလင်လိုအပ်သည်။
MODY-diabetes 4 ၏ရောဂါလက္ခဏာများသည်မည်သည့်အသက်အရွယ်တွင် (၁၈ နှစ်အကြာအသက် ၁၈ နှစ်မပြည့်မှီများသောအားဖြင့်) ဖြစ်ပွားနိုင်သည်။ ပြင်းထန်သော hyperglycemia၊ ပန်ကရိယမလုံလောက်ခြင်း (တစ်စိတ်တစ်ပိုင်း agenesis) နှင့် Malabsorption syndrome (ကိုယ်အလေးချိန်ကျဆင်းခြင်း၊ ရေဓာတ်ခန်းခြောက်ခြင်း၊ သွေးအားနည်းရောဂါ) တို့တွင်ဖော်ပြနိုင်သည်။ ဝမ်းလျှော, ကြွက်သားအားနည်းခြင်း, ကြွက်တက်စသည်တို့ကို) ။
MODY 5 ဆီးချိုရောဂါ၏အထင်ရှားဆုံးလက္ခဏာများထဲမှ (အသက် ၁၀ နှစ်အထက်လူနာများတွင်) ကျွမ်းကျင်သူများသည်ကျောက်ကပ်တွင်အဆိပ်အတောက်ဖြစ်စေသောဖွဲ့စည်းမှုများ၊ သွေးထဲတွင်ယူရစ်အက်ဆစ်မြင့်မားမှု၊ အသည်းကမောက်ကမဖြစ်မှုနှင့်လိင်အင်္ဂါ၏ခန္ဓာဗေဒချွတ်ယွင်းမှုများကိုမီးမောင်းထိုးပြသည်။
ရှုပ်ထွေးမှုများနှင့်အကျိုးဆက်များ
MODY ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာအများစု - MODY 2 အမျိုးအစား မှလွဲ၍ အမျိုးအစား ၁ နှင့် ၂ တွင်ဆီးချိုရောဂါနှင့်အတူတူဖြစ်သည့်ကာလတိုနှင့်နာတာရှည်အကျိုးဆက်များနှင့်ရှုပ်ထွေးမှုများကိုဖြစ်စေနိုင်သည် -
- ketoacidosis နှင့်ဆီးချိုရောဂါ,
- သွေးယိုယွင်းခြင်းနှင့်လွှာလွှာပါသောမျက်စိပျက်စီးခြင်းမျက်စိကွယ်မှုဖြစ်စေသည်။
- ဆီးချို angiopathy (သွေးကြောများ၏ကျိုးပဲ့လွယ်ခြင်း, သူတို့ကိုပိတ်ဆို့ဖို့သဘောထားကို),
- ခြေလက်အင်္ဂါများ၌အာရုံခံစားမှုဆုံးရှုံးခြင်း (polyneuropathy)၊
- ဆီးချိုခြေထောက်
- ချို့ယွင်းကျောက်ကပ်ဆိုင်ရာ function ကို,
- အရေပြားအနာများနှင့်အရေပြားအောက်ရှိပျော့ပျောင်းသောတစ်ရှူးများကအားနည်းနေသည်။
- နှလုံးသွေးကြောဆိုင်ရာရောဂါဗေဒဖွံ့ဖြိုးဆဲ၏မြင့်မားသောအန္တရာယ်။
, , , , , , , ,
MODY ဆီးချိုရောဂါ၏ရောဂါ
ယနေ့အထိ MODY- ဆီးချိုရောဂါကိုတိတိကျကျစစ်ဆေးခြင်းသည်မျိုးရိုးဗီဇစစ်ဆေးခြင်းဖြင့်သာပြုလုပ်နိုင်ခြင်းကြောင့်ရှုပ်ထွေးနေသည်။ ဆီးချိုရောဂါ၏သမိုင်းကြောင်းသည်ဤဆီးချိုအမျိုးအစားသည်လူနာတစ် ဦး အပေါ်သက်ရောက်မှုရှိသည်ဟုသွယ်ဝိုက်သောလက္ခဏာတစ်ခုဖြစ်နိုင်သည်။
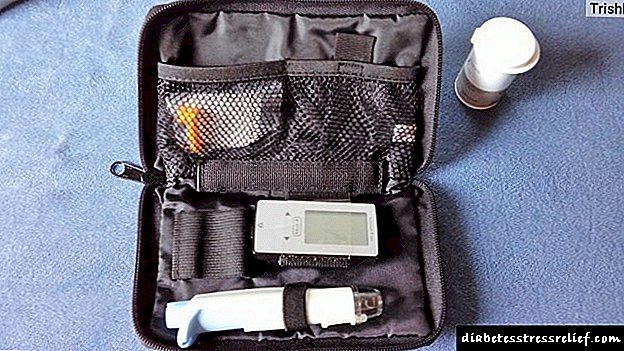
- သကြားဓာတ်အတွက်သွေးစစ်ဆေးမှု (ဗလာဗိုက်ပေါ်မှပေးသည်)၊
- ဂလူးကို့စ်သည်းခံစိတ်အတွက် OTTG စစ်ဆေးမှု (ဂလူးကို့စ်တင်ပြီးနောက်)၊
- HbA1c (glycosylated ဟေမိုဂလိုဘင်) နှင့် C-peptide အတွက်သွေးစစ်ဆေးမှု၊
- အင်ဆူလင်ထုတ်လုပ်သည့် beta ဆဲလ်များသို့အလိုအလျောက်ပantibိပစ္စည်းများကိုသွေးစစ်ဆေးခြင်း၊
- သကြားဓာတ်အတွက်ဆီးသွားခြင်း၊
- microalbumin, amylase, acetone အဘို့အဆီးအိမ်။
- trypsin များအတွက်မစင်၏ခွဲခြမ်းစိတ်ဖြာ။
MODY ကိုစစ်ဆေးခြင်းသည်ပန်ကရိယ၏ ultrasound ဖြစ်စဉ်ကိုစစ်ဆေးရန်လိုအပ်နိုင်သည်။
, , ,
MODY ဆီးချိုရောဂါအတွက်ကုသမှု
monogenic လူငယ်ဆီးချိုအမျိုးအစားအားလုံးသည်တစ်သက်တာရောဂါများဖြစ်ပြီး MODY ဆီးချိုရောဂါကိုကုသခြင်းသည်သွေးတွင်းသကြားဓာတ်ပမာဏကိုပုံမှန်ဖြစ်နိုင်သမျှနီးကပ်စေရန်ရည်ရွယ်သည်။
အခြေခံအားဖြင့်ဆီးချိုရောဂါ MODY 2 ၏ကုထုံးသည်အကျိုးသက်ရောက်မှုကိုပြောင်းလဲခြင်းဖြင့်ကန့်သတ်ထားနိုင်သည်။ ဆီးချိုရောဂါအမျိုးအစား ၂၎င်းသည်ဆေးသောက်သည့်ကာယလှုပ်ရှားမှုပါဝင်သောထိရောက်သောကိုယ်ခန္ဓာကုထုံးဖြစ်သည်။ ၎င်းသည်သွေးအတွင်းရှိဂလူးကို့စ်နှင့်ကိုလက်စထရောလ်တို့၏ဇီဝကမ္မအားဖြင့်လက်ခံနိုင်သောအဆင့်များကိုထိန်းသိမ်းရန်ကူညီပေးသည်။ ၎င်းသည်အလှည့်အပြောင်းကြောင့်ရှုပ်ထွေးမှုအန္တရာယ်ကိုလျော့နည်းစေသည်။
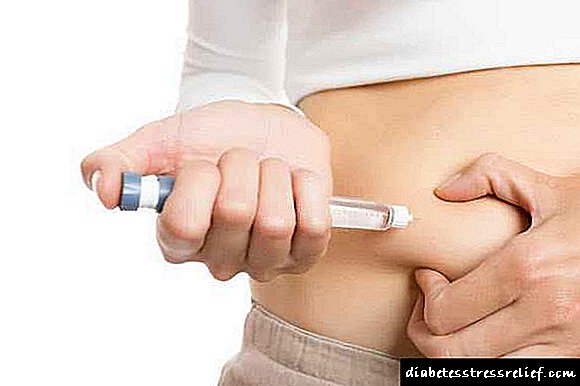
MODY-diabetes (မျိုးစိတ် MODY 1, MODY 3 နှင့် MODY 4) ကိုကုသရာတွင်တိုးတက်မှုမှာအင်ဆူလင်ထိုးဆေးကို sulfonylurea အပေါ် အခြေခံ၍ ပါးစပ် hypoglycemic agent များဖြင့်အစားထိုးခြင်းဖြစ်သည်။ ဆီးချိုရောဂါ၊ MODY 1, MODY 5, MODY 6 စသည်တို့ရှိသော်လည်းအင်ဆူလင်ကုထုံးကိုရှောင်ရှားနိုင်မည်မဟုတ်ပါ။
sulfonylureas မှဆင်းသက်လာခြင်း - Glyclazide (အခြားကုန်အမှတ်တံဆိပ်များ - Diamicron, Glimikron, Diabeton, Medoklazid), Glibenclamide (Antibet, Gilemal, Glibamly-Glucoble-Glucobene, Glycvidon (Glurenorm), Glimepiride (Amaril, Glemex-Gleic-Gle ဂလီစမစ်၊ Glucobene, Glycvidon)၊ Glycvidon (Glurenorm)၊ ပန်ကရိယနှင့်အင်ဆူလင်လျှို့ဝှက်ချက်ကိုမြှင့်တင်ရန်။ MODY ဆီးချိုရောဂါကိုကုသရာတွင်ဤဆေးများသည် hypoglycemic first-line ဆေးများဖြစ်သည်။
ဥပမာအားဖြင့် (၈၀ မီလီဂရမ်ဆေးပြားများဖြင့်) Glyclazide ဆေးကို endocrinologists သည်တစ်နေ့လျှင် ၂ ကြိမ်ဆေးတစ်ချောင်းသတ်မှတ်သည်။ မူးယစ်ဆေးဝါးတစ်ခုဓာတ်မတည်၏အသွင်အပြင်ကိုဖယ်ထုတ်မပေးပါ။ ဆန့်ကျင်ဖက်လက္ခဏာများတွင်ပြင်းထန်သောကူးစက်ရောဂါများ၊ ပြင်းထန်သည့်အသည်းနှင့် / သို့မဟုတ်ကျောက်ကပ်ပျက်ခြင်း၊ အသက် ၁၈ နှစ်အောက်အရွယ်၊ ကိုယ်ဝန်နှင့်နို့တိုက်ကျွေးခြင်းတို့ဖြစ်သည်။
Dimethylbiguanide - Metformin (အခြားကုန်သွယ်ရေးအမည်များ - Metformin hydrochloride, Metospanin, Formmetin, Glyformin, Glycon, Glycomet, Glyminfor, Siofor) ၏တက်ကြွသောအရာဝတ္ထုသည်ဂလူးကို့စ်ဖွဲ့စည်းမှုကိုတားဆီးပေးပြီးအသည်းအတွင်းရှိ glycogen စတိုးဆိုင်များကိုလျော့နည်းစေသည်။ Metformin ကိုတစ်နေ့လျှင်နှစ်ကြိမ်ဆေးတစ်ဘူး (၀.၅-၀.၈၅ ဂရမ်) အစာစားပြီးနောက်သောက်သည်။
ဤဆေးသည်ကူးစက်တတ်သောရောဂါများ၊ အသည်းနှင့်ကျောက်ကပ်ရောဂါများ၊ စူးရှသောနှလုံးပျက်ကွက်ခြင်း၊ အသက် ၁၅ နှစ်အောက်ကလေးများနှင့်ကိုယ် ၀ န်ဆောင်အမျိုးသမီးများအတွက်ဆန့်ကျင်သည်။ dimethylbiguanide ကိုအသုံးပြုခြင်းသည်ပျို့ချင်ခြင်း၊ အော့အန်ခြင်း၊ ဝမ်းလျှောခြင်း၊ ဝမ်းဗိုက်နာကျင်ခြင်းကိုဖြစ်ပေါ်စေနိုင်သည်။ ကြာရှည်စွာအသုံးပြုခြင်းဖြင့် megaloblastic သွေးအားနည်းရောဂါကိုလည်းခြိမ်းခြောက်နိုင်သည်။
အဆိုပါ hypoglycemic agent Pioglitazone (Pioglit, Diab-Norm, Diaglitazone, Amalvia) သည် glitazones အမျိုးအစားနှင့်အသည်းအပေါ်သက်ရောက်မှုသည်အင်ဆူလင်ကိုခုခံနိုင်စွမ်းကိုလျှော့ချရန်ကူညီသည်။ တစ်နေ့တစ်ကြိမ်ဆေးပြားတစ်လုံး (၁၅-၃၀ မီလီဂရမ်) ခန့်အပ်ထားသည်။ ဤဆေးအတွက်အတားအဆီးဖြစ်စေသောစာရင်းများတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါ၊ ပြင်းထန်သောနှလုံးပျက်ခြင်း၊ ကိုယ်ဝန်နှင့်နို့တိုက်များပါဝင်သည်။ Pioglitazone သည်အသက် ၁၈ နှစ်အောက်လူနာများအတွက်အကြံပြုထားခြင်းမရှိပါ။ ဘေးထွက်ဆိုးကျိုးများအရ hypoclycemia၊ သွေးအားနည်းရောဂါ၊ ခေါင်းကိုက်ခြင်းနှင့်ကြွက်သားနာကျင်ခြင်း၊ ရောင်ရမ်းခြင်း၊ bilirubin တိုးလာခြင်းနှင့်ကယ်လစီယမ်ဓာတ်လျော့နည်းခြင်းတို့ဖြစ်ပါသည်။
Mody diabetes mellitus: ရောဂါလက္ခဏာများနှင့်ကုသမှု
endocrinologist သည်ဆီးချိုရောဂါကိုရှာဖွေဖော်ထုတ်နိုင်ပြီး၊ ခေတ်သစ်ဆေးပညာအဆင့်အရ ၄ င်း၏အမျိုးအစားကိုလေ့ကျင့်မှုနှင့်အတွေ့အကြုံများစွာမရှိဘဲဆုံးဖြတ်နိုင်သည်။ ခြွင်းချက်သည်မိုဒီဆီးချိုကဲ့သို့သောရောဂါပုံစံတစ်မျိုးဖြစ်သည်။
ပရော်ဖက်ရှင်နယ်သမားတော်မဟုတ်သောသူများနှင့်ပင် endocrine စနစ်၏ရောဂါများကိုနေ့တိုင်းမကြုံတွေ့ရသူများပင်၊ ဆီးချိုရောဂါအမျိုးအစားနှစ်မျိုးရှိသည်ကိုလူအများသိထားကြသည်။
- အင်ဆူလင်ကိုမှီခိုခြင်း - အမျိုးအစား ၁ ဆီးချိုရောဂါ၊
- အင်ဆူလင်ကိုမမှီခိုသောအမျိုးအစား ၂ ဆီးချိုရောဂါ။
ပထမအမျိုးအစားရောဂါကိုအသိအမှတ်ပြုသောအင်္ဂါရပ်များ - ငယ်ရွယ်စဉ်တွင်၎င်းစတင်ခြင်းသည်အင်ဆူလင်ကိုတစ်သက်လုံးတစ်ပြိုင်တည်းချက်ချင်းဆေးထိုးရန်လိုအပ်သည်။
လူနာသည်လေနှင့်ရေမရှိဘဲသူမပါဘဲမလုပ်နိုင်ပါ။ ဒီအရာကဒီဟော်မုန်းထုတ်လုပ်မှုအတွက်တာဝန်ရှိပန်ကရိယဆဲလ်တွေဟာသူတို့ရဲ့လုပ်ဆောင်မှုတွေကိုတဖြည်းဖြည်းနဲ့ဆုံးရှုံးသွားပြီးသေဆုံးစေလို့ပါ။ ကံမကောင်းစွာပဲ, သိပ္ပံပညာရှင်များသေးသူတို့ကိုပြန်လည်ထိန်းသိမ်းဖို့နည်းလမ်းရှာမတွေ့ပါ။
 အမျိုးအစား ၂ ဆီးချိုရောဂါသည်သက်ကြီးရွယ်အိုများတွင်ဖြစ်ပွားလေ့ရှိသည်။ သူနှင့်အတူနှစ်ပေါင်းများစွာအင်ဆူလင်မထိုးဘဲနေရန်ဖြစ်နိုင်သည်။ သို့သော်တင်းကျပ်သောအစားအစာနှင့်ပုံမှန်လေ့ကျင့်ခန်းလုပ်ရန်ဘာသာရပ်။ သကြားလျှော့ချစေသောဆေးဝါးများကိုထောက်ပံ့ပေးသည့်အရာအဖြစ်သတ်မှတ်သော်လည်း၎င်းတို့သည်အမြဲတမ်းမလိုအပ်ပါ။
အမျိုးအစား ၂ ဆီးချိုရောဂါသည်သက်ကြီးရွယ်အိုများတွင်ဖြစ်ပွားလေ့ရှိသည်။ သူနှင့်အတူနှစ်ပေါင်းများစွာအင်ဆူလင်မထိုးဘဲနေရန်ဖြစ်နိုင်သည်။ သို့သော်တင်းကျပ်သောအစားအစာနှင့်ပုံမှန်လေ့ကျင့်ခန်းလုပ်ရန်ဘာသာရပ်။ သကြားလျှော့ချစေသောဆေးဝါးများကိုထောက်ပံ့ပေးသည့်အရာအဖြစ်သတ်မှတ်သော်လည်း၎င်းတို့သည်အမြဲတမ်းမလိုအပ်ပါ။
ရောဂါကိုလျော်ကြေးပေးနိုင်သည်။ ၎င်းသည်မည်မျှအောင်မြင်သည်ကိုလူနာကိုယ်တိုင်၏ဆန္ဒနှင့်စွမ်းအားအပေါ်၊ ရောဂါရှာဖွေတွေ့ရှိချိန်တွင်သူ၏ကျန်းမာရေးအခြေအနေ၊ အသက်နှင့်လူနေမှုပုံစံစသည်တို့ပေါ်တွင်သာမူတည်သည်။
ဆရာဝန်သည်ချိန်းဆိုမှုများသာပြုလုပ်သည်၊ သို့သော်မည်သည့်လေးစားမှုခံရမည်ကိုသူမထိန်းချုပ်နိုင်ပါ၊ ကုသမှုကိုအိမ်တွင်အမှီအခိုကင်းစွာပြုလုပ်သောကြောင့်ဖြစ်သည်။
mody ဆီးချိုကဲ့သို့သောရောဂါပုံစံတစ်မျိုး၏ဖွံ့ဖြိုးတိုးတက်မှုသည်အနည်းငယ်ကွဲပြားခြားနားသည်။ အဲဒါဘာလဲ၊ အဲဒါကိုဘယ်လိုမှတ်မိနိုင်မလဲ၊ သွင်ပြင်လက္ခဏာတွေနဲ့ခြိမ်းခြောက်မှုတွေကဘာတွေလဲ။
စံမဟုတ်သောရောဂါလက္ခဏာများနှင့်လက္ခဏာများ
Mody ဆီးချိုရောဂါသည်အလွန်ထူးခြားသောရောဂါဗေဒဖြစ်သည်။ ၎င်း၏ရောဂါလက္ခဏာများနှင့်သင်တန်းသည်ပထမသို့မဟုတ်ဒုတိယအမျိုးအစားဆီးချိုရောဂါ၏စံသတ်မှတ်ချက်များအောက်တွင်မကျရောက်ပါ။
 ဥပမာအားဖြင့် - Mody diabetes သည်ကလေးငယ်တစ် ဦး တွင်အကြောင်းပြချက်မရှိဘဲသွေးထဲရှိဂလူးကို့စ်ပမာဏသည် ၈.၀ မီလီမီတာ / လီတာအထိမြင့်တက်သည်ဆိုခြင်းကိုဆိုလိုသည်။ ဆိုလိုသည်မှာအခြားဆီးချိုရောဂါလက္ခဏာများကိုသတိမပြုမိခြင်းဖြစ်သည်။
ဥပမာအားဖြင့် - Mody diabetes သည်ကလေးငယ်တစ် ဦး တွင်အကြောင်းပြချက်မရှိဘဲသွေးထဲရှိဂလူးကို့စ်ပမာဏသည် ၈.၀ မီလီမီတာ / လီတာအထိမြင့်တက်သည်ဆိုခြင်းကိုဆိုလိုသည်။ ဆိုလိုသည်မှာအခြားဆီးချိုရောဂါလက္ခဏာများကိုသတိမပြုမိခြင်းဖြစ်သည်။
အချို့သောကလေးများတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါ၏ကန ဦး အဆင့်သည်နှစ်ပေါင်းများစွာအထိကြာရှည်နိုင်သည်ဟူသောအချက်ကိုမည်သို့ရှင်းပြရမည်နည်း။ သို့မဟုတ်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုတွေ့ရှိသောဆယ်ကျော်သက်များသည်သူတို့၏အင်ဆူလင်ဓာတ်ပမာဏကိုနှစ်ပေါင်းများစွာမသောက်ရန်မလိုအပ်သည့်အခါ၎င်းသည်အသွေးသကြားကိုအထူးသဖြင့်မစောင့်ကြည့်လျှင်ပင်ဖြစ်ရပ်တစ်ခုလား။
တစ်နည်းဆိုရသော်ငယ်ရွယ်သောလူနာများနှင့်ကလေးငယ်များတွင်အင်ဆူလင်ကိုမှီခိုသောအမျိုးအစား ၁ ဆီးချိုရောဂါသည်အများအားဖြင့်လူကြီးများတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါကဲ့သို့လက်မခံနိုင်သောလက္ခဏာများမဟုတ်၊ ဤကိစ္စများတွင်မိုဒီကဲ့သို့သောရောဂါမျိုးစုံကိုသံသယဝင်နိုင်သည်။
ဆီးချိုရောဂါဖြစ်ပွားမှုအားလုံး၏ ၅ မှ ၇ ရာခိုင်နှုန်းအကြား mody diabetes ဟုခေါ်သည်။ သို့သော်၎င်းတို့သည်တရားဝင်စာရင်းဇယားများသာဖြစ်သည်။
တကယ်တော့ဒီဆီးချိုရောဂါပုံစံဟာပိုပြီးအဖြစ်များပါတယ်လို့ကျွမ်းကျင်သူတွေကပြောကြားပါတယ်။ သို့သော်ရောဂါ၏ရှုပ်ထွေးမှုကြောင့်၎င်းကိုမပြုပြင်နိုင်သေးပါ။ Mody ဆီးချိုရောဂါဆိုတာဘာလဲ
ဒီအမျိုးအစားကဘာလဲ။
ရင့်ကျက်မှု၏လူငယ်ဆီးချိုရောဂါ - ဤသည်မှာအင်္ဂလိပ်အတိုကောက်ကိုဆိုလိုသည်။ မည်သည့်ဘာသာပြန်ကျမ်းတွင်လူငယ်များတွင်ရင့်ကျက်သောဆီးချိုရောဂါကိုဆိုလိုသည်။ ပထမ ဦး ဆုံးအကြိမ်အနေဖြင့်ဤအသုံးအနှုန်းကို ၁၉၇၅ ခုနှစ်တွင်အမေရိကန်သိပ္ပံပညာရှင်များမှစတင်ခဲ့ခြင်းဖြစ်ပြီးမျိုးရိုးစဉ်ဆက်အစဉ်အလာရှိသောငယ်ရွယ်သောလူနာများတွင်ပုံမှန်မဟုတ်သော၊
 ပန်ကရိယ၏ islet ယန္တရား၏လုပ်ဆောင်ချက်များကိုချိုးဖောက်မှုကြောင့်ရလဒ်သည်မျိုးရိုးဗီဇဗီဇပြောင်းလဲခြင်း၏နောက်ကွယ်တွင်ဖြစ်ပွားသည်။ မျိုးရိုးဗီဇအဆင့်မှာအပြောင်းအလဲတွေဟာအများအားဖြင့်မြီးကောင်ပေါက်အရွယ်၊ သို့သော်ရောဂါတစ်ခုကို ပို၍ တိကျစွာဖော်ပြရန်မော်လီကျူးမျိုးရိုးဗီဇသုတေသနနည်းလမ်းဖြင့်သာပြုလုပ်နိုင်သည်။
ပန်ကရိယ၏ islet ယန္တရား၏လုပ်ဆောင်ချက်များကိုချိုးဖောက်မှုကြောင့်ရလဒ်သည်မျိုးရိုးဗီဇဗီဇပြောင်းလဲခြင်း၏နောက်ကွယ်တွင်ဖြစ်ပွားသည်။ မျိုးရိုးဗီဇအဆင့်မှာအပြောင်းအလဲတွေဟာအများအားဖြင့်မြီးကောင်ပေါက်အရွယ်၊ သို့သော်ရောဂါတစ်ခုကို ပို၍ တိကျစွာဖော်ပြရန်မော်လီကျူးမျိုးရိုးဗီဇသုတေသနနည်းလမ်းဖြင့်သာပြုလုပ်နိုင်သည်။
Mody ဆီးချိုရောဂါရှိသည်ဟုသိရန်အချို့သောမျိုးဗီဇများတွင် mutation ကိုအတည်ပြုရမည်။ ယနေ့အထိမျိုးဗီဇ (၈) ခုကိုဖော်ထုတ်နိုင်ခဲ့ပြီး၎င်းသည်အမျိုးမျိုးသောပုံစံများဖြင့်ရောဂါအမျိုးအစားကိုဖြစ်ပေါ်စေသည့် mutate နိုင်သောကြောင့်ဖြစ်သည်။ ၎င်းတို့အားလုံးသည်ရောဂါလက္ခဏာများနှင့်လက်တွေ့ပြသမှုများတွင်ကွဲပြားကြသည်။
မည်သည့်ကိစ္စရပ်များတွင်ဤအမျိုးအစားကိုသံသယရှိနိုင်သည်
ဒီတော့ဒီအထူးသဖြင့်ရှားပါးပြီးဆီးချိုရောဂါအမျိုးအစားကိုဖော်ထုတ်ရန်ခက်ခဲသောလက္ခဏာများနှင့်ညွှန်းကိန်းများသည်အတိအကျဘာလဲ။ အဆိုပါလက်တွေ့ရုပ်ပုံအမျိုးအစား 1 ဆီးချိုရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့်သင်တန်းနှင့်အလွန်ဆင်တူနိုင်ပါတယ်။ သို့သော်တစ်ပြိုင်တည်းတွင်ထိုကဲ့သို့သောလက္ခဏာများကိုလည်းသတိပြုမိသည်။
- ရောဂါ၏အလွန်ရှည်လျား (အနည်းဆုံးတစ်နှစ်) လွှတ်, decompensation ၏ကာလမှာအားလုံးလေ့လာတွေ့ရှိကြသည်မဟုတ်။ ဆေးပညာတွင်ဤဖြစ်စဉ်ကို“ ပျားရည်ဆမ်းခရီး” ဟုခေါ်သည်။
- အဆိုပါသရုပ်နှင့်အတူအဘယ်သူမျှမ ketoacidosis မရှိ။
- အင်ဆူလင်ကိုထုတ်လုပ်သောဆဲလ်များသည်ပုံမှန်အားဖြင့်သွေးအတွင်းရှိ C-peptide အဆင့်မှသက်သေပြသည့်အတိုင်း၊
- အနည်းဆုံးအင်ဆူလင်ကိုစီမံခန့်ခွဲမှုပြုခြင်းဖြင့်အလွန်ကောင်းသောလျော်ကြေးပေးသည်။
- glycated ဟေမိုဂလိုဘင်၏ညွှန်းကိန်းသည် 8% ထက်မပိုပါ။
- HLA စနစ်နှင့်ဆက်နွှယ်မှုမရှိပါ။
- beta ဆဲလ်များနှင့်အင်ဆူလင်များသို့ပibိပစ္စည်းများကိုရှာဖွေတွေ့ရှိခြင်းမရှိပါ။
အရေးကြီးချက် - လူနာမှာဆီးချိုရောဂါ၊ ဆီးချိုရောဂါ၊ နယ်စပ်ဖြတ်ကျော်“ ဆာလောင်နေသော” hyperglycemia၊ ကိုယ်ဝန်ဆောင်စဉ်ဆီးချိုရောဂါ (သို့) ဆဲလ်များ၏ဂလူးကို့စ်ကိုသည်းခံနိုင်စွမ်းရှိသူနှင့်ဆွေမျိုးသားချင်းများသာရှိလျှင်ရောဂါရှာဖွေနိုင်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါအမျိုးအစားကို ၂၅ နှစ်အောက်အရွယ်နှင့်အဝလွန်ခြင်းလက္ခဏာများမပြသနိုင်ခဲ့သည့်အခြေအနေများတွင်အများအားဖြင့်ဆီးချိုရောဂါရှိသည်ဟုသံသယဝင်ရန်အကြောင်းပြချက်ရှိသည်။
မိဘများသည်အထူးသဖြင့်ကလေးများတွင်ဤကဲ့သို့သောလက္ခဏာများကို ၂ နှစ်နှင့်အထက်ရှိလျှင်အထူးဂရုပြုသင့်သည်။
- ဆာလောင်မွတ်သိပ်နေသော hyperglycemia (၈.၅ မီလီမီတာထက်ပိုသောပမာဏ) မဟုတ်သော်လည်းအခြားထူးခြားသောလက္ခဏာများမရှိဘဲကိုယ်အလေးချိန်ကျဆင်းခြင်း၊ polydipsia၊ polyuria၊
- ချို့တဲ့သောဘိုဟိုက်ဒရိတ်သည်းခံစိတ်။
လူနာများသည်ပုံမှန်အားဖြင့်ထိုကဲ့သို့သောကိစ္စများတွင်အထူးတိုင်တန်းမှုများမရှိပါ။ ပြနာကသင်ခဏတာလွဲသွားရင်အမျိုးမျိုးသောရှုပ်ထွေးမှုများဖြစ်ပေါ်လာနိုင်ပြီးဆီးချိုရောဂါဟာအနည်ထိုင်ခံရလိမ့်မည်။ ထို့နောက်ရောဂါ၏လမ်းကြောင်းကိုထိန်းချုပ်ရန်ခက်ခဲလိမ့်မည်။
ထို့ကြောင့်ပုံမှန်လေ့လာမှုများပြုလုပ်ရန်လိုအပ်ပြီးလက်တွေ့ရုပ်ပုံအနည်းငယ်ပြောင်းလဲခြင်းနှင့်ရောဂါလက္ခဏာသစ်များပေါ်ပေါက်လာခြင်းနှင့်အတူသွေးတွင်းသကြားဓာတ်ကိုလျှော့ချရန်ကုထုံးကိုစတင်ပါ။
သတင်းအချက်အလက် - အမျိုးသမီးများတွင်ပုံမှန်မဟုတ်သောဆီးချိုရောဂါအမျိုးအစားသည်အမျိုးသားများထက်ပိုမိုများပြားကြောင်းသတိပြုမိသည်။ ၎င်းသည်ပုံမှန်အားဖြင့်ပိုမိုပြင်းထန်သောပုံစံဖြင့်ဆက်လက်လုပ်ဆောင်သည်။ ဒီဖြစ်ရပ်အတွက်သိပ္ပံနည်းကျအတည်ပြုရှင်းလင်းချက်မရှိပါ။
မိုဒီဆီးချိုရောဂါအမျိုးမျိုး
မည်သည့်မျိုးရိုးဗီဇပြောင်းလဲခြင်းသည် မူတည်၍ ရောဂါအမျိုးအစား ၆ မျိုးရှိသည်။ သူတို့အားလုံးကွဲပြားခြားနားတဲ့နည်းလမ်းတွေနဲ့ဆက်လက်လုပ်ဆောင်။ သူတို့ကို Mody-1, Mody-2 စသဖြင့်အသီးသီးခေါ်ကြသည်။ အများဆုံးနူးညံ့သိမ်မွေ့သောပုံစံသည်မိုဒီ - ၂ ဆီးချိုရောဂါဖြစ်သည်။
ဤအမှု၌ hyperglycemia အစာရှောင်ခြင်းသည် ၈.၀% ထက်ပိုမိုမြင့်မားသည်။ တိုးတက်မှုနှင့် ketoacidosis ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုမသတ်မှတ်ထားပါ။ ဆီးချိုရောဂါ၏အခြားလက္ခဏာလက္ခဏာများကိုမတွေ့ရှိရပါ။ ပြင်သစ်နှင့်စပိန်နိုင်ငံတို့အကြားတွင်ဤပုံစံသည်အသုံးအများဆုံးဖြစ်ကြောင်းတည်ထောင်ထားသည်။
 လူနာများအတွက်လျော်ကြေးပေးခြင်းအဆင့်ကိုတိုးမြှင့်ရန်လုံးဝမလိုအပ်သောအင်ဆူလင်ပမာဏနည်းသောဆေးများဖြင့်ထိန်းသိမ်းထားသည်။
လူနာများအတွက်လျော်ကြေးပေးခြင်းအဆင့်ကိုတိုးမြှင့်ရန်လုံးဝမလိုအပ်သောအင်ဆူလင်ပမာဏနည်းသောဆေးများဖြင့်ထိန်းသိမ်းထားသည်။
ဥရောပမြောက်ပိုင်းနိုင်ငံများဖြစ်သောအင်္ဂလန်၊ ဟော်လန်၊ ဂျာမနီတွင် Mobi-3 သည်သာမန်ကိစ္စဖြစ်သည်။ ရောဂါ၏သင်တန်း၏ဤမူကွဲအသုံးအများဆုံးစဉ်းစားသည်။ ၎င်းသည်နောင် ၁၀ နှစ်အကြာတွင် ၁၀ နှစ်အကြာတွင်ဖွံ့ဖြိုးပြီး၊ တစ်ချိန်တည်းတွင်ပြင်းထန်သောပြcomplနာများနှင့်လျှင်မြန်သည်။
Modi-1 ကဲ့သို့သောရောဂါဗေဒသည်အလွန်ရှားပါးသည်။ ဤပုံစံ၏ဆီးချိုရောဂါဖြစ်ပွားမှုအားလုံးတွင်မိုဒီ -၁ သည် ၁% မျှသာရှိသည်။ ရောဂါ၏သင်တန်းပြင်းထန်သည်။ Modi-4 ရောဂါမျိုးကွဲသည်အသက် ၁၇ နှစ်အောက်လူငယ်များတွင်ဖြစ်ပေါ်သည်။ Modi-5 သည်ပျော့ပျောင်းသောလမ်းကြောင်းနှင့်ဆင်တူသည်။ သို့သော်မကြာခဏထိုကဲ့သို့သောဆီးချို nephropathy ကဲ့သို့သောရောဂါအားဖြင့်ရှုပ်ထွေးသည်။
ကုသမှုနည်းလမ်းများ
ပန်ကရိယရောဂါ၏ပုံစံသည်တက်ကြွသောတိုးတက်မှုနှင့်မတူသောကြောင့်ကုသမှုနည်းဗျူဟာမှာအမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အတူတူပင်ဖြစ်သည်။ ကန ဦး အဆင့်တွင်လူနာ၏အခြေအနေကိုထိန်းချုပ်ရန်အောက်ပါအစီအမံများလုံလောက်ပါသည်။
- မျှတပြီးတိကျသောအစားအစာ
- လေ့ကျင့်ခန်းလုံလောက်စွာ။
တစ်ချိန်တည်းတွင်လက်တွေ့တွင်မှန်ကန်စွာရွေးချယ်ပြီးပုံမှန်လေ့ကျင့်ခန်းလုပ်ခြင်းသည်အလွန်ကောင်းမွန်သောရလဒ်များရရှိစေပြီးလျင်မြန်။ ကောင်းမွန်သောလျော်ကြေးပေးခြင်းဖြစ်သည်ဟုလက်တွေ့တွင်အတည်ပြုထားသည်။
အောက်ပါနည်းလမ်းများနှင့်နည်းစနစ်များကိုလည်းအသုံးပြုသည်။
- အသက်ရှုလေ့ကျင့်ခန်း, ယောဂ။
- သကြားဓာတ်လျှော့ချရန်ကူညီသောအစားအစာများကိုစားပါ။
- တိုင်းရင်းဆေး၏ချက်ပြုတ်နည်းများ။
မည်သည့်နည်းလမ်းကိုရွေးချယ်ပါစေ၎င်းကိုဆရာဝန်နှင့်အမြဲတမ်းသဘောတူရမည်။ အစားအစာနှင့်ရိုးရာချက်ပြုတ်နည်းများမလုံလောက်ပါကသူတို့သည်သကြားဓာတ်လျှော့ချသောအစားအစာများနှင့်အင်ဆူလင်ကုထုံးသို့ပြောင်းသွားသည်။ အများအားဖြင့်၎င်းသည်အပျိုဖော်ဝင်ချိန်တွင်ဟော်မုန်းနောက်ခံသိသိသာသာပြောင်းလဲသွားသောအခါလိုအပ်သည်။