အဘယ်ကြောင့် VSD မြီးကောင်ပေါက်အရွယ်နှင့်ကလေးငယ်များအတွက်ဖြစ်ပေါ်ပါဘူး

ကလေးများနှင့်ဆယ်ကျော်သက်များတွင် VVD သည်အလိုအလျောက်အာရုံကြောစနစ်၏စည်းမျဉ်းစည်းကမ်းများကိုဖောက်ဖျက်ခြင်းကြောင့်ဖြစ်သည့် somatoform ရောဂါဖြစ်သည်။ လက်ရှိတွင်ထိုကဲ့သို့သောရောဂါမျိုးမရှိသေးသော်လည်းဆရာဝန်များစွာသည်ဤဝေါဟာရကိုအစဉ်အလာအားဖြင့်အသုံးပြုကြသည်။ ဒီဆောင်းပါးမှာဒီရောဂါရှုပ်ထွေးတဲ့ဖြစ်နိုင်ချေရှိတဲ့ဖွံ့ဖြိုးတိုးတက်မှုအကြောင်း၊ အကြောင်းရင်း၊ ကုသမှုလိုအပ်မလား၊ ဆယ်ကျော်သက်တွေမှာ VSD လက္ခဏာတွေပေါ်ပေါက်လာပုံကိုပြောပြပါလိမ့်မယ်။
Vegetovascular dystonia ရောဂါလား။
ICD 10 မှာ IRR အတွက်ကုဒ်ကိုမပေးပါ။ အပြည်ပြည်ဆိုင်ရာရောဂါများခွဲခြားသတ်မှတ်ခြင်းသည်ထိုကဲ့သို့သောရောဂါလက္ခဏာကိုမဖော်ပြနိုင်ပါ။
ယင်းအစား၎င်းသည်လူနာတွင်ရောဂါလက္ခဏာများစွာပေါင်းစပ်ထားခြင်းဖြစ်သော်လည်းသတ်သတ်မှတ်မှတ်ရောဂါတစ်ခုမဟုတ်ပါ။ ကလေးများနှင့်ဆယ်ကျော်သက်များတွင်သက်သတ်လွတ် - သွေးကြောဆိုင်ရာရောဂါများကိုမကြာခဏတွေ့ရသည်။ VVD ၏ရောဂါဆိုသည်မှာအဘယ်နည်း၊ အခြေအနေ၏အကြောင်းရင်းများနှင့်ရောဂါလက္ခဏာများကိုစဉ်းစားပါ။
ကိုယ်ပိုင်အုပ်ချုပ်ခွင့်ရအာရုံကြောစနစ်သည်ကိုယ်တွင်းအင်္ဂါအားလုံး၏ပုံမှန်လည်ပတ်မှုအတွက်တာဝန်ရှိသည်။ မြီးကောင်ပေါက်အရွယ်ရှိ VVD ရောဂါလက္ခဏာများ - 
- ပင်ပန်းနွမ်းနယ်ခြင်း၊ စိုးရိမ်ခြင်း၊ စိတ်ဓာတ်ကျခြင်းအခြေအနေများ၊ စိတ်စွဲလမ်းမှုများနှင့်စိုးရိမ်ပူပန်သောအကြံအစည်များ (ဤလက္ခဏာများနှင့်အတူ VVD သည်ဆယ်ကျော်သက်အရွယ် ၁၆ နှစ်အရွယ်တွင်ပေါ်လာသည်),
- လေမရှိခြင်း၊ ရုပ်ပိုင်းဆိုင်ရာအားစိုက်ရသည့်အခါအသက်ရှူကျပ်ခြင်း၊
- နှလုံးခုန်နှုန်းချွတ်ယွင်း
- သွေးပေါင်ချိန်ကွဲပြားခြားနားမှု
- ခေါင်းကိုက်ခြင်း၊ မူးဝြေခင်း၊
- ချွေးများတိုးခြင်း၊ နေ့စဉ် Diuresis ချိုးဖောက်ခြင်း၊
- အအေးခြေလက်များ၊ ကိုယ်အပူချိန်ပြောင်းလဲခြင်း၊
- ဝမ်းလျှောခြင်း၊ ပျို့ချင်ခြင်း၊ အန်ခြင်း၊ အစာအိမ်နာကျင်ခြင်း၊
- လျော့နည်းသွားသို့မဟုတ်အပြန်အလှန်အစာစားချင်စိတ်ကိုတိုးမြှင့်ခဲ့သည်။
ကလေးများတွင် VVD လက္ခဏာများသည်မြီးကောင်ပေါက်အရွယ်များနှင့်အတူတူပင်ဖြစ်သည်။ အထူးသဖြင့်ကိုယ်ဝန်ခက်ခဲသောအခါကလေးမွေးပြီးသည့်နောက်တွင်သူတို့ဖွံ့ဖြိုးနိုင်သည်။
၁၈ နှစ်အရွယ်ဆယ်ကျော်သက်တစ် ဦး တွင် VVD ရောဂါလက္ခဏာများသည်စနစ်တကျရှိပြီးအရွယ်ရောက်ပြီးသောရောဂါအမျိုးအစားနှင့်ဆင်တူသည်။ စိတ်ခံစားမှုစိတ်ဖိစီးမှုလူကြီးနှင့်အတူပိုမိုမြင့်မားလာသည်။
အသက် ၁၀ နှစ်မှ ၁၅ နှစ်အရွယ်ရှိဆယ်ကျော်သက်အရွယ်ဆယ်ကျော်သက်အရွယ်၌ VVD လက္ခဏာများသည်ပင်ပန်းနွမ်းနယ်မှုနှင့်စိတ်တိုလွယ်ခြင်းနောက်ခံကြောင့်ဖိအားနှင့်အပူချိန်ခုန်ခြင်းများဖြင့်စတင်လေ့ရှိသည်။
Hypertonic VSD အမျိုးအစား
ကလေးသူငယ်များတွင်ဤအပင်များနှင့်သွေးကြောဆိုင်ရာရောဂါများကိုဖြစ်ပေါ်စေသောအဓိကအချက်မှာကလေး၏သွေးပေါင်ချိန်မြင့်မားခြင်း၊ ထိတ်လန့်တိုက်ခိုက်မှုများနှင့်စိုးရိမ်ပူပန်မှုများပူးပေါင်းလိမ့်မည်။ များသောအားဖြင့်ခန္ဓာကိုယ်၏အတွင်းပိုင်းဖြစ်စဉ်များသည်လူ့ခန္ဓာကိုယ်၏ပြင်ပဖွံ့ဖြိုးမှုနှင့်မကိုက်ညီသည့်အခါကလေး၏အသွင်ကူးပြောင်းရေးကာလတွင်ဖြစ်လေ့ရှိသည်။
များသောအားဖြင့်အစပိုင်း၌ရောဂါလက္ခဏာများသည်မမြင်ရပုံရသည်၊ သို့သော်မြီးကောင်ပေါက်အရွယ်ရှိမြီးကောင်ပေါက်အရွယ် IRR သည်သိသာစွာဖမ်းဆီးခြင်းခံရသည်။ သွေးတိုးရောဂါအမျိုးအစား VSD ကိုငယ်ရွယ်စဉ်ကတည်းကဆုံးဖြတ်နိုင်သည်။
အသက် ၇ နှစ်အရွယ်ကလေးငယ်တစ် ဦး တွင်အာဟာရ - သွေးကြောဆိုင်ရာရောဂါလက္ခဏာများကိုမနာခံမှု၊ ဂရုမစိုက်မှု၊ ဦး နှောက်အာရုံကြောအတွေ့အကြုံများနှင့်ပိုမိုအားကောင်းသောရုပ်ပိုင်းဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာစိတ်ဖိစီးမှုများကိုအသက်အရွယ်ဖြင့်ထည့်သွင်းသည်။ ထို့ကြောင့်အသက် ၁၀ နှစ်မှ ၁၁ နှစ်အရွယ်ကလေးငယ်တစ် ဦး တွင် vegetovascular dystonia ၏သရုပ်သွင်ပြင်သည်အသက်အရွယ်နှင့်အတူပိုမိုတက်ကြွလာလိမ့်မည်။
ခေတ်သစ်အယူအဆများအရ VVD ၏အကြောင်းရင်းများသည်မျိုးရိုးလိုက်သည်။
လှုံ့ဆော်ပေးသောအချက်များမှာ -
- အလုပ်များ
- အိပ်ရေးမဝခြင်း
- စိတ်ဖိစီးမှု, အာရုံကြောအခြေအနေများ,
- ဆေးလိပ်သောက်ခြင်း၊ ကျန်းမာသောဘဝပုံစံမဟုတ်ပါ (ဥပမာအားဖြင့်ဆယ်ကျော်သက်တစ် ဦး သည် ၁၇ နှစ်ဖြစ်ပြီး၊ ဤကိစ္စတွင်အသွင်ကူးပြောင်းမှုဆိုင်ရာအသက်သည်အလွန်အရေးပါသည်),
- ခန္ဓာကိုယ်အတွင်းရှိဟော်မုန်းအပြောင်းအလဲများ (အသက် ၁၄ နှစ်အရွယ်၊ ၁၅ နှစ်အရွယ်ဆယ်ကျော်သက်တစ် ဦး တွင် VVD လက္ခဏာများ) ။

ကလေးများနှင့်ဆယ်ကျော်သက်များတွင် VVD အတွက်အန္တရာယ်အချက်များ
ဘီစီ - ချိုးဖောက်မှုများ၏အကြောင်းရင်းကိုရှာဖွေပြည့်စုံသောရောဂါရှာဖွေရေးအတွက်လိုအပ်ချက်
ကလေးများအနေဖြင့်အသီးအရွက် - သွေးကြောဆိုင်ရာရောဂါလက္ခဏာများကိုဖြစ်စေသောအကြောင်းရင်းကိုကိုင်တွယ်ပါ။ အတွင်းပိုင်းကိုယ်တွင်းအင်္ဂါများ၏ရောင်ခြည်ထုတ်လွှတ်မှု၊ ဓါတ်မှန်ရိုက်ခြင်း၊ နှလုံး၏နှလုံးပုံကြမ်းနှင့်အထွေထွေခွဲခြမ်းစိတ်ဖြာမှုအတွက်သွေးလှူဒါန်းမှုနှင့်အခြားလေ့လာမှုများပြုလုပ်သင့်သည်။ သုခချမ်းသာပျက်စီးယိုယွင်းရသည့်အကြောင်းရင်းကိုရှာဖွေခြင်းမှရလဒ်ပေါ်မူတည်သည်။
ကုသမှုလိုအပ်ပါသလား
ပထမ ဦး စွာလူနေမှုပုံစံစတဲ့အာရုံစိုက်ဖို့လိုတယ်။ အစားအစာတွင်ဟင်းသီးဟင်းရွက်နှင့်သစ်သီးများထပ်ထည့်ပါ။ နေ့စဉ်လုပ်ရိုးလုပ်စဉ်များတွင်ကျွမ်းဘားနှင့်လမ်းလျှောက်ခြင်းပါဝင်သည်။ တီဗွီကြည့်နေစဉ်ဆက်မကြည့်ဘဲကွန်ပျူတာတွင်ရှိနေသည်။ ခန္ဓာကိုယ်ကိုအလွန်အမင်းတင်ခြင်းကိုရှောင်ကြဉ်ပါ၊ တစ်နေ့လျှင် ၈ နာရီကျော်အိပ်ပါ။
အကယ်၍ မူးယစ်ဆေးဝါးမရှိဘဲကုသမှုကအထောက်အကူမပြုပါကဆေးကုသမှုဖြင့်အန္တရာယ်ကင်းဆုံးကုသမှုနည်းလမ်းကိုသင်စဉ်းစားရန်လိုအပ်သည်။ ပထမ ဦး စွာ VVD ၏လက္ခဏာများသရုပ်သဏ္aာန်သည်ကျန်းမာ။ တက်ကြွသောနေထိုင်မှုပုံစံကိုကျိန်းသေစမ်းသင့်သည်၊ ချက်ချင်းဆေးဆိုင်သို့မသွားသင့်ပါ။
ဘယ်ဆေးတွေသုံးနိုင်လဲ။
ဆယ်ကျော်သက်အရွယ်များတွင် VVD ကိုကုသရာတွင်မိသားစုပုံစံ၊ ပုံမှန်အခြေအနေ၊ မိသားစုအတွင်း၊ သင်ကြားရေး ၀ န်ထမ်းများပုံမှန်ဖြစ်ခြင်းပါဝင်သည်။
ပြင်းထန်သောဖြစ်ရပ်များတွင်သက်သာစေသောဆေးများ၊ ကြွက်သားများကိုပုံမှန်ဖြစ်စေသောဆေးများနှင့်ပိုမိုကောင်းမွန်သော ဦး နှောက်လုပ်ဆောင်မှုကိုမြှင့်တင်သောဆေးဝါးများကိုအသုံးပြုနိုင်သည်။
VVD ကိုကုသရာတွင်ကလေးများအတွက်အသုံးပြုနိုင်သည် -
- Valerian, Passit အသစ်,
- Piracetam
- ကြိုတင်ပြင်ဆင်မှုများ K နှင့် Mg ။
မြီးကောင်ပေါက်အရွယ်၌ VVD ကိုကုသရန်ဆေးဝါးများထည့်နိုင်သည်။

ဆေးများကိုကလေးအထူးကုဆရာဝန်တစ် ဦး ကသတ်မှတ်သင့်သည်
အခြားလူနာအုပ်စုများတွင် Vegetovascular dystonia
သတိပြုသင့်သည်မှာကိုယ်ဝန်ဆောင်စဉ်ကာလအတွင်းအမျိုးသမီး၏ခန္ဓာကိုယ်အတွင်းရှိဟော်မုန်းနောက်ခံပြောင်းလဲခြင်းနှင့် VVD လက္ခဏာများသည်ယခင်ကျန်းမာနေသူတစ် ဦး တွင်ပေါ်လာနိုင်သည်။
ပိုမိုအားကောင်းသောလိင်ဆက်ဆံမှု၌ VVD သည်နည်းပါးသည်။ အလိုအလျောက်အာရုံကြောစနစ်၏အချို့သောအင်္ဂါရပ်များကိုမိခင်မှကလေးသို့မိန်းကလေးတစ် ဦး အဖြစ်မကြာခဏကူးစက်နိုင်သည်။
မြီးကောင်ပေါက်အရွယ်နှင့်ကလေးဖွံ့ဖြိုးမှု၏အကြောင်းရင်းများ
အစောပိုင်းကလေးဘဝတွင် VVD ဖြစ်ပွားမှုအပေါ်အဓိကသြဇာလွှမ်းမိုးမှုသည်ကိုယ်ဝန်ဆောင်ကာလနှင့်မအောင်မြင်သောကလေးမွေးဖွားစဉ်ကရရှိသောအာရုံကြောစနစ်ကိုပျက်စီးစေခြင်းကြောင့်ဖြစ်သည်။ ၎င်းသည်အာရုံကြောဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာအခြေအနေကိုချိုးဖောက်ခြင်းနှင့်လှုံ့ဆော်မှုများအပေါ်ရောဂါဗေဒတုံ့ပြန်မှုကိုဖြစ်ပေါ်စေသည်။
ကျောင်းနေကလေးများအတွက်၊ ကျောင်းမှပconflictsိပက္ခများ၊ မိဘများကိုဂရုမစိုက်ခြင်းသို့မဟုတ်ချုပ်နှောင်ခြင်းမရှိခြင်း၊ မိသားစု၏ပတ်ဝန်းကျင်အခြေအနေအပြင်စိတ်ခံစားမှုနှင့်စိတ်ပိုင်းဆိုင်ရာဖိစီးမှု၊
နှလုံးသွေးကြောဆိုင်ရာစနစ်၏ဆယ်ကျော်သက်အလုပ်မဖြစ်ခြင်း
- ကိုယ်တွင်းအင်္ဂါများ၏ရောဂါများ, endocrine စနစ်,
- ဗိုင်းရပ်စ်ကူးစက်မှု
- မတည့်ခြင်းနှင့် autoimmune ရောဂါများ,
- ရိုးရှင်းသောဘိုဟိုက်ဒရိတ်များ၊ အစာရှောင်ခြင်းအစားအစာ၊
- လိင်ဟော်မုန်းအဆင့်အတက်အကျရှိခြင်း၊
- အကျင့်ဆိုးများ (ဆေးလိပ်သောက်ခြင်း၊ အရက်၊ မူးယစ်ဆေးဝါးများ) ။
neurocirculatory dystonia ဆောင်းပါးတစ်ပုဒ်ကိုဖတ်ဖို့ကျွန်ုပ်တို့အကြံပြုလိုပါတယ်။ ၎င်းမှလူကြီးများ၊ ကလေးများနှင့်ဆယ်ကျော်သက်များ၊ ရောဂါနှင့်ရောဂါလက္ခဏာများ၊ ရောဂါရှာဖွေခြင်းနှင့်ကုသခြင်းနည်းလမ်းများအတွက်ရောဂါဗေဒ၏အကြောင်းရင်းများကိုလေ့လာပါလိမ့်မည်။
ပြီးတော့ဒီမှာအင်္ဂါဇာတ်အကျပ်အတည်းအကြောင်းပါ။
VSD ၏ရောဂါလက္ခဏာများ
လက်တွေ့သရုပ်များစွာရှိသည်, သူတို့ကိုယ်ပိုင်အုပ်ချုပ်ခွင့်ရစနစ်၏ဌာနများ၏တ ဦး တည်း၏လေသံ၏ကြီးစိုးမှုကဆုံးဖြတ်ကြသည်။ ထို့အပြင်ကလေးငယ်များတွင်မူဤရောဂါသည် parasympathetic Department (vagotonia) ၏သက်ဝင်လှုပ်ရှားမှုနှင့်အတူပျော့ပျောင်းသည်။ ဆယ်ကျော်သက်များ၌ရောဂါလက္ခဏာများနှင့်ပြcrisisနာများစွာရှိသည့်ရောဂါ၏ပြင်းထန်သောပုံစံများကိုအဓိကတွေ့ရှိရသည်။ အပျိုဖော်ဝင်ချိန်တွင် Vagotonia သည် sympathicotonia နှင့်အတူပြောင်းသည်။
vagus အာရုံကြော၏တိုးမြှင့်သံဖြင့်ကလေးများသည်အောက်ပါတိုင်ကြားမှုများကိုတင်ပြကြသည် -
- အားနည်းချက်
- ပင်ပန်းနွမ်းနယ်,
- ညံ့ဖျင်းသောအစာစားချင်စိတ်
- အိပ်ရေးပျက်ပါ
- stuffy နှင့်အအေးသည်းမခံ,
- မူးဝြေခင်း
- ညဘက်ခြေထောက်နာကျင်ခြင်းနှင့်ကြွက်တက်ခြင်း
ထို့အပြင်သူတို့သည်များသောအားဖြင့်သူတို့သည်များသောအားဖြင့်ကိုယ်ခန္ဓာအလေးချိန်တိုးလာခြင်း၊ စိုထိုင်းသော၊ တောက်ပသောအသားအရေနှင့်စကျင်ကျောက်ပုံစံများ၊ မျက်လုံးများအောက်ရောင်ရမ်းခြင်း၊ တံတွေးတိုးခြင်း၊ နှလုံးတွင်နာကျင်မှုမှာသွေးပေါင်ချိန်နိမ့်ခြင်းနှင့်ရှားပါးသောသွေးခုန်နှုန်းတို့နှင့်အတူလိုက်ပါလာခြင်းဖြစ်သည်။
Sympathicotonia
စိတ်ခံစားမှုဆိုင်ရာအာရုံကြောစနစ်၏မြင့်သောလေသံသည်ပူသောစိတ်နှင့်စိတ်လှုပ်ရှားမှုတိုးစေသည်၊ မကြာခဏစိတ်ဓာတ်အပြောင်းအလဲများ၊ အာရုံစူးစိုက်မှုအခက်အခဲ၊ နာကျင်မှုအနိမ့်အမြင့်၊ ကလေးများတွင်အစာစားချင်စိတ်တိုးပွားလာသည်၊ သို့သော်ကိုယ်ခန္ဓာသည် asthenic ဖြစ်ပြီးအရေပြားသည်ခြောက်သွေ့။ အအေး၊ မကြာခဏနှင့်အားကောင်းသည့်နှလုံးခုန်ခြင်းတို့ကိုအပူရှိန်ခံစားရခြင်းအပေါ်တိုင်တန်းမှုများရှိသည်။ ဖိအားများလာပြီးနှလုံးအသံများကျယ်လာသည်။
ကလေးများတွင် VVD ၏အကြောင်းရင်းများနှင့်လက္ခဏာများအကြောင်းဗီဒီယိုကိုကြည့်ပါ။
ရောဂါရှာဖွေရေးနည်းလမ်းများ
ရောဂါအတွက်အလွန်အရေးကြီးသည်မှာမိသားစုသမိုင်းအပါအဝင်မှန်ကန်စွာစုဆောင်းထားသည့်သမိုင်းဖြစ်သည်။ vagotonia နှင့်အတူ, ကလေး၏ဆွေမျိုးဆွေမျိုးများ peptic အစာအိမ်နာ, ပန်းနာရင်ကျပ်ရောဂါနှင့် neurodermatitis ခံစားနေကြရသည်။
နောက်တဆင့်မှာရုပ်ပိုင်းဆိုင်ရာသို့မဟုတ်ဆေးဝါးဆိုင်ရာစိတ်ဖိစီးမှုများအတွင်းအနားယူချိန်၌ဟင်းသီးဟင်းရွက်များ၏လေသံနှင့်ပြောင်းလဲမှုကိုဆုံးဖြတ်ရန်ဖြစ်သည်။ ၎င်းအတွက်တိုင်ကြားချက်များ၏သဘောသဘာဝ၊ လုပ်ဆောင်မှုဆိုင်ရာစစ်ဆေးမှုများနှင့် ECG ၏ရလဒ်များကိုထည့်သွင်းစဉ်းစားသည်။ အော်ဂဲနစ်ရောဂါများကိုဖယ်ထုတ်နိုင်ရန်အတွက်သွေးကြောနှင့်နှလုံးတို့၏ ultrasound၊ electroencephalogram, rheovasography နှင့် tomography အပါအ ၀ င်စစ်ဆေးမှုကိုသတ်မှတ်သည်။
VVD ဖြင့်ကလေးငယ်များအား neurologist၊ optometrist, endocrinologist, rheumatologist တို့မှတိုင်ပင်သင့်သည်။
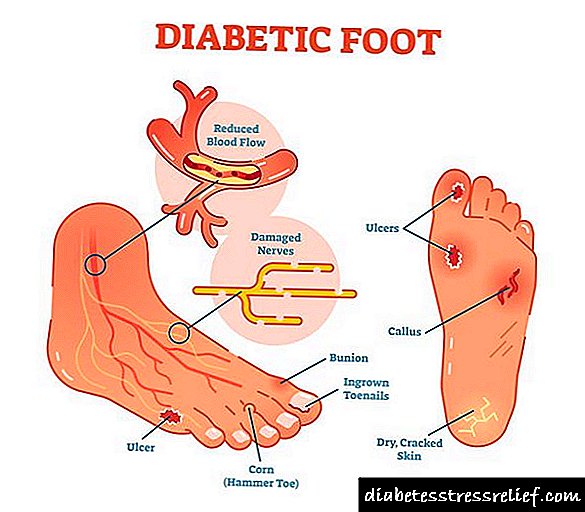
ကလေးဘဝတွင်ဆီးချိုရောဂါ၏လက္ခဏာများ
 ဆီးချိုရောဂါသည် endocrine စနစ်၏နာတာရှည်ရောဂါဗေဒဖြစ်ပြီးအင်ဆူလင်ချို့တဲ့မှုနှင့်အတူပေါ်ပေါက်လာသည်။ အင်ဆူလင်သည်ပန်ကရိယအထူးဟော်မုန်းဖြစ်ပြီး၎င်းသည်လူ့ခန္ဓာကိုယ်ရှိဆဲလ်အားလုံးသို့ဂလူးကို့စ်စီးဆင်းမှုကိုထောက်ပံ့ပေးသည်။
ဆီးချိုရောဂါသည် endocrine စနစ်၏နာတာရှည်ရောဂါဗေဒဖြစ်ပြီးအင်ဆူလင်ချို့တဲ့မှုနှင့်အတူပေါ်ပေါက်လာသည်။ အင်ဆူလင်သည်ပန်ကရိယအထူးဟော်မုန်းဖြစ်ပြီး၎င်းသည်လူ့ခန္ဓာကိုယ်ရှိဆဲလ်အားလုံးသို့ဂလူးကို့စ်စီးဆင်းမှုကိုထောက်ပံ့ပေးသည်။
အင်ဆူလင်သည်သွေးထဲတွင်ပျော်ဝင်နေသောဂလူးကို့စ်ကိုဆဲလ်များထဲသို့ပို့ဆောင်ပေးသည်။ ဆီးချိုရောဂါဖြစ်စေသောအခါဂလူးကို့စ်သည်ဆဲလ်ထဲသို့မဝင်ရောက်နိုင်သဖြင့်သွေးထဲတွင်ကျန်ရှိနေပြီးအန္တရာယ်ဖြစ်စေသည်။ ဂလူးကို့စ်သည်ကိုယ်ခန္ဓာအတွက်အဓိကအာဟာရဖြစ်သည်။
အစားအစာသည်ခန္ဓာကိုယ်ထဲသို့ ၀ င်ရောက်သောအခါဂလူးကို့စ်သည်၎င်းကိုစွမ်းအင်အဖြစ်သို့ပြောင်းလဲပေးသည်။ ဂလူးကို့စ်သည်အင်ဆူလင်ဟော်မုန်း၏အကူအညီဖြင့်သာလျှင်ဆဲလ်အတွင်းသို့ ၀ င်ရောက်နိုင်သည်။
ခန္ဓာကိုယ်ထဲမှာအင်ဆူလင်ဓာတ်နည်းနေရင်သွေးထဲမှာဂလူးကို့စ်ရှိနေသေးတယ်။ ၎င်းမှရရှိသောသွေးသည်ပိုထူသည်။ ပုံမှန်အားဖြင့်ဆဲလ်များအတွက်အောက်စီဂျင်နှင့်အာဟာရများကိုသယ်ဆောင်နိုင်သည်။ အချိန်ကြာလာသည်နှင့်အမျှသင်္ဘောများ၏နံရံများသည်မယိုယွင်းနိုင်လောက်အောင်ပျက်စီးသွားသည်။ ဤအခြေအနေသည်အာရုံကြောအမြှေးပါးကိုတိုက်ရိုက်ခြိမ်းခြောက်သည်။
ကလေးတစ် ဦး ရှိဆီးချိုရောဂါကိုဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါအဖြစ်ဖော်ပြသည်။
- ရေနှင့်ဆား
- ဖက်တီး
- ပရိုတိန်း
- ဓာတ်သတ္တု
- ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်။
ရလဒ်အနေဖြင့်ဆိုးရွားသည့်အပြင်အသက်အန္တရာယ်ဖြစ်စေနိုင်သောရှုပ်ထွေးမှုများစွာဖြစ်ပေါ်လာသည်။
ဆေးပညာသည်ရောဂါဖြစ်ပွားမှု၊ လက်တွေ့ဖွံ့ဖြိုးမှုနှင့်ရောဂါဗေဒဆိုင်ရာကွဲပြားခြားနားမှုရှိသောဆီးချိုရောဂါအမျိုးအစားနှစ်မျိုးကိုသိနိုင်သည်။ ကုသမှုအစီအစဉ်နှင့်ပြုပြင်ထိန်းသိမ်းမှုလည်းကွဲပြားခြားနားပါသည်။
ဆီးချိုရောဂါ၏ပထမအမျိုးအစားမှာအင်ဆူလင်ဓာတ်မရှိခြင်းကြောင့်ဖြစ်သည်။ ပန်ကရိယသည်လုံလောက်စွာပမာဏမထုတ်လုပ်ပါသို့မဟုတ်လုံးဝမထုတ်လုပ်ပါ။ ခန္ဓာကိုယ်သည်၎င်း၏အလုပ်နှင့်မကိုက်ညီပါ။ ဤပမာဏသည်သွေးထဲတွင်ဂလူးကို့စ်ပမာဏကိုမစီမံနိုင်ပါ။
ရောဂါနှင့်အတူ, အင်ဆူလင်ကုထုံးအမြဲလိုအပ်ပါသည်, ဆိုလိုသည်မှာတင်းကြပ်စွာသတ်မှတ်ထားသောပမာဏဖြင့်အုပ်ချုပ်ကြသည်အင်ဆူလင်၏နေ့စဉ်ဆေးထိုး။ ဆီးချိုရောဂါအမျိုးအစား ၂ တွင်အင်ဆူလင်ကိုမှန်ကန်သောပမာဏဖြင့်ထုတ်လုပ်သည်။
ခန္ဓာကိုယ်ရှိတစ်သျှူးများသည်အကြောင်းပြချက်အချို့ကြောင့် ၄ င်းတို့၏လိုအပ်သော sensitivity ကိုဆုံးရှုံးသောကြောင့်၎င်းသည်အသုံးမ ၀ င်ပါ။
ဆီးချိုရောဂါအမျိုးအစားများနှင့်လက္ခဏာများ
 ဆီးချိုရောဂါအမျိုးအစားကွဲပြားခြားနားသောသင်တန်းနှင့်သရုပ်ရှိသည်။ များသောအားဖြင့်ကလေးများသည်မျိုးရိုးဗီဇအရကြိုတင်ခန့်မှန်းထားခြင်းသို့မဟုတ်အမြဲတမ်းစိတ်ဖိစီးမှုများကြောင့်ပထမ ဦး ဆုံးဆီးချိုရောဂါအမျိုးအစားကိုရရှိသည်။
ဆီးချိုရောဂါအမျိုးအစားကွဲပြားခြားနားသောသင်တန်းနှင့်သရုပ်ရှိသည်။ များသောအားဖြင့်ကလေးများသည်မျိုးရိုးဗီဇအရကြိုတင်ခန့်မှန်းထားခြင်းသို့မဟုတ်အမြဲတမ်းစိတ်ဖိစီးမှုများကြောင့်ပထမ ဦး ဆုံးဆီးချိုရောဂါအမျိုးအစားကိုရရှိသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်မွေးရာပါဖြစ်ပြီး၊ ၎င်း၏ပုံစံသည်အင်ဆူလင်အပေါ်မှီခိုသောကြောင့်မူးယစ်ဆေးဝါးများပုံမှန်သုံးစွဲရန်လိုအပ်သည်။ ရှုပ်ထွေးသောတစ်သျှူးများသည်ဂလူးကို့စ်ကိုလုပ်ဆောင်သည်။
အမျိုးအစား ၂ ဆီးချိုသည်အင်ဆူလင်ကိုမမှီခိုပါ။ ဤရရှိသောဆီးချိုရောဂါပုံစံသည်မမှန်ကန်သောဇီဝြဖစ်ပျက်မှုနှင့်နောက်ဆက်တွဲအင်ဆူလင်ချို့တဲ့မှုနှင့်ဆက်စပ်နေသည်။ ရောဂါပုံစံသည်သက်ကြီးရွယ်အိုများတွင်ပိုမိုဖြစ်ပွားလေ့ရှိသည်။
ဆီးချိုရောဂါသည်ကလေးများတွင်မည်သို့ပြသကြောင်းဆရာဝန်ကပြောပြလိမ့်မည်။ သို့သော်လက္ခဏာများရှိသည်။ အထူးသဖြင့်အင်ဆူလင်ကိုမှီခိုသည့်ဆီးချိုရောဂါလက္ခဏာများမှာ -
- စဉ်ဆက်မပြတ်ဆီးသွားခြင်း
- ရေငတ်သည်
- အစာစားချင်စိတ်
- သိသိသာသာကိုယ်အလေးချိန်
- အင်္ဂါဇာတ် candidiasis
- polyuria - ဆီးပမာဏတိုးလာခြင်း၊
- ရန်လိုခြင်း, စိတ်တိုလွယ်ခြင်း,
- ပျို့ချင်ခြင်း၊
- မှုများထပ်တလဲလဲအရေပြားရောဂါကူးစက်။
အင်ဆူလင်ကိုမှီခိုခြင်းမရှိသောဆီးချိုရောဂါ၏လက္ခဏာများ -
- အမြင်အာရုံချို့တဲ့မှု၊
- ခြောက်သွေ့သောအမြှေးပါး,
- ပင်ပန်းနွမ်းနယ်ခြင်းနှင့်ပင်ပန်းနွမ်းနယ်ခြင်း,
- သွားဖုံးသွေးထွက်ခြင်း
- ပါးစပ်ထောင့်၌ဆူပွက်ခြင်းနှင့်ယားယံခြင်း။
အခွံသည်ခြေနှင့်လက်များ၏အဝါရောင်ဖြစ်ပြီး hypoglycemia သည်ငယ်စဉ်ကလေးဘဝတွင်ဆီးချိုရောဂါ၏လက္ခဏာများဖြစ်သည်။ Hypoglycemia သည်အလိုအလျောက်ဖြစ်လေ့ရှိပြီး၎င်းသည်ရောဂါ၏ရှေ့ပြေးဖြစ်သည်။
သကြားအဆင့်ကကျဆင်းလာတယ်၊ အားနည်းလာတယ်၊ ကလေး၏အအေးမိသည့်အသားအရေသည်မိဘအားကလေးအားစစ်ဆေးရန်အချက်ပြသင့်သည်။ ဒီရောဂါလက္ခဏာကိုလက်ဖဝါးများ၊ ခြေထောက်များမှာသာမကနှာခေါင်းတြိဂံတြိဂံမှာလည်းတွေ့နိုင်တယ်။
နိမိတ်လက္ခဏာများကိုအခြားသောရောဂါများတွင်လည်းတွေ့ရသည်။ ထို့ကြောင့်ဆေးစစ်ခြင်းကိုချက်ချင်းပြုလုပ်ရန်အရေးကြီးသည်။ ကလေးငယ်များတွင်၎င်းတို့ကိုရှာဖွေရန်ခက်ခဲသည်။ သုံးနှစ်သို့မဟုတ်ထိုထက်ပိုသောကာလနှင့်အတူအဝါရောင်သည် ပို၍ လွယ်ကူစွာဆုံးဖြတ်ရန်ဖြစ်သည်။
များသောအားဖြင့်ကလေးသူငယ်များတွင်ဆီးချိုရောဂါလက္ခဏာများသည်ကူးစက်ရောဂါများနှင့်ရှုပ်ထွေးလေ့ရှိသောကြောင့်လူတို့သည်ယင်းကိုအချိန်ကြာမြင့်စွာအာရုံမစိုက်ကြပါ။ ကလေးအသက်မည်မျှပင်ရှိပါစေ၊ သူသည်သူ၏ခံစားချက်များကိုအထင်လွဲမှားပြီးနားလည်ကောင်းနားလည်လိမ့်မည်။
မိဘများသည်ကလေး၏တိုင်ကြားမှုများကိုနားထောင်ရန်နှင့်ရောဂါ၏သရုပ်သကန်ကိုသတိထားမိရန်တာဝန်ရှိသည်။ အထူးသဖြင့်ဆီးချိုရောဂါသည် ၃ နှစ်အထိအန္တရာယ်ရှိနိုင်သည်၊ သို့သော်ဤအသက်အရွယ်တွင်ရောဂါဖြစ်ပွားမှုသည်မြီးကောင်ပေါက်အရွယ်ထက်လျော့နည်းသည်။ အချို့ကိစ္စများတွင်ငုပ်လျှိုးနေသည့်ဆီးချိုရောဂါဖြစ်နိုင်သည်။
ဤကဲ့သို့သောဆီးချိုရောဂါလက္ခဏာများသည်ရောဂါ၏အဓိကလက္ခဏာများနှင့်ဆင်တူသည်။ အကယ်၍ ရှိပါကအာရုံစိုက်ရန်အလွန်အရေးကြီးသည်။
- ဖြည်းဖြည်းချင်းကုသသောအနာ
- အနာဆိုး,
- မျက်စိထဲမှာမုယောစပါးနှင့်ရောင်ရမ်းခြင်း။
1 အမျိုးအစားဆီးချိုရောဂါကိုယ်အလေးချိန်အားဖြင့်ထင်ရှားနေသည်။ ရောဂါသည်အသက် ၃ နှစ်၊ ၆ နှစ်နှင့် ၁၄ နှစ်တို့တွင်ဖြစ်သည်။ ဆယ်ကျော်သက်များနှင့်အသက် ၁၇ နှစ်အောက်လူများ။ အမျိုးအစား ၁ ဆီးချိုရောဂါကို ၂ ကြိမ်ထက် ပို၍ ဖော်ပြသည်။
အင်ဆူလင်အလုံအလောက်မရှိသောကြောင့်ဆဲလ်များစွမ်းအင်မရရှိသဖြင့်ကလေးသည်ကိုယ်အလေးချိန်ကျသည်။
ခန္ဓာကိုယ်အဆီ၌ရှိသောစွမ်းအင်ကိုစတင်အသုံးပြုသည်။
အန္တရာယ်သရုပ်
 အကြံပြုချက်များအားလုံး၏အကောင်အထည်ဖော်မှုသည်ကလေးအားကျန်းမာမည်ဟုမကြာခဏအာမခံမထားပါ။ အကယ်၍ ကလေးသည်ဆီးချိုရောဂါကိုကြိုတင်ခန့်မှန်းထားလျှင်အခြေအနေကိုအမြဲတမ်းဆေးဘက်ဆိုင်ရာကြီးကြပ်မှုလိုအပ်သည်။
အကြံပြုချက်များအားလုံး၏အကောင်အထည်ဖော်မှုသည်ကလေးအားကျန်းမာမည်ဟုမကြာခဏအာမခံမထားပါ။ အကယ်၍ ကလေးသည်ဆီးချိုရောဂါကိုကြိုတင်ခန့်မှန်းထားလျှင်အခြေအနေကိုအမြဲတမ်းဆေးဘက်ဆိုင်ရာကြီးကြပ်မှုလိုအပ်သည်။
ကလေးကကိုယ်အလေးချိန်ကျလာရင်မိဘတွေစိုးရိမ်သင့်တယ်။ ၁၀ ကီလိုဂရမ်သို့မဟုတ်ထိုထက်မကဆုံးရှုံးမှုကို ၂ ပတ်မှ ၂ ပတ်အတွင်းဖြစ်ပွားတတ်သည်။ ဤကိစ္စတွင်ကလေးတစ်နေ့လျှင်လီတာများစွာအထိရေအမြောက်အများကိုသောက်နိုင်သည်။
ငါးနှစ်ကျော်ကလေးများသည်မကြာခဏအိပ်ပျော်စဉ်ဆီးသွားကြသည်၊ သို့သော်၎င်းမတိုင်မီက enuresis မရှိခဲ့ပါ။ အကယ်၍ ကလေးသည်ရေငတ်နေလျှင်အချိန်ကြာလာသည်နှင့်အမျှအခြားရောဂါလက္ခဏာများပေါ်လာလိမ့်မည်။ စည်းကမ်းချက်အရဆီးချိုရောဂါတွင်ကလေး၏လျှာသည်ကတ္တီပါနီအရောင်နှင့်အရေပြား elasticity လျော့နည်းသွားသည်။
မိဘများသည်ကံမကောင်းအကြောင်းမလှစွာဖြင့်ရောဂါလက္ခဏာများကိုအာရုံစူးစိုက်မှုနည်းပါးခြင်းကြောင့်ရလဒ်အနေဖြင့်ကလေးများသည်ကုသမှုနှောင့်နှေးခြင်းကိုကြာရှည်စွာပြုလုပ်နိုင်ပြီး၊
ရောဂါရှာဖွေရေး
ဒေသဆိုင်ရာကလေးအထူးကုဆရာဝန်သည်ဆီးချိုရောဂါကိုခွဲခြားသတ်မှတ်ရာတွင်အရေးကြီးသောအခန်းကဏ္ play မှပါ ၀ င်သင့်သည်။ ဆီးချိုရောဂါရှိသည်ဟုသံသယရှိပါက endocrinologist နှင့်တိုင်ပင်ဆွေးနွေးသည်။ စာမေးပွဲစစ်ဆေးသည့်အခါဆရာ ၀ န်သည် -
- မေးစေ့၊ ပါးနှင့်နဖူးတို့တွင်ဆီးချိုရောဂါဖြစ်ခြင်း၊
- အသားအရေနူးညံ့သိမ်မွေ့ခြင်း၊
- Raspberry လျှာ။
ထို့နောက်သွေးစစ်ဆေးမှုပြုလုပ်ရန်လိုအပ်သည်။ အင်ဆူလင်နှင့်ဟီမိုဂလိုဘင်လျော့နည်းမှု၊ သွေးသကြားဓာတ်များပြားလာမှုကိုဆန်းစစ်ရန်လိုအပ်သည်။ တစ် ဦး ကဂလူးကို့စသည်းခံစိတ်စမ်းသပ်ဖျော်ဖြေနိုင်ပါသည်။ ဆီးလမ်းကြောင်းစစ်ဆေးခြင်းကိုလည်းထည့်သွင်းစဉ်းစားသည်။
- ဂလူးကို့စ်
- acetone
- ketone အလောင်းတွေ
- ဆီး၏တိကျသောဆွဲငင်အား။
နောက်ထပ်ရောဂါရှာဖွေရေးတိုင်းတာသည်ပန်ကရိယကို Ultrasound စစ်ဆေးခြင်းဖြစ်သည်။
အကယ်၍များ ရှိပါက differential diagnosis ကိုလုပ်ဆောင်သည်။
- ဆီးချိုရောဂါ insipidus ၏လက္ခဏာများ,
- acetonemic syndrome ရောဂါ။
ကုသမှုကဘယ်လိုလဲ
 အစားထိုးကုထုံးအမျိုးအစား 1 ဆီးချိုရောဂါကုသရန်အသုံးပြုသည်။ ပန်ကရိယဆဲလ်များသည်အင်ဆူလင်အလုံအလောက်မထုတ်လုပ်သောကြောင့်၎င်းပမာဏကိုဖြည့်စွက်ရန်လိုအပ်သည်။ တစ်ချိန်တည်းမှာပင်၊ အင်ဆူလင်ကိုခန္ဓာကိုယ်ရှိလှိုင်းများဖြင့်ဖွဲ့စည်းထားကြောင်း၊ စားသုံးသည့်ပမာဏနှင့်ကွဲပြားခြားနားသောအချိန်များတွင်ဖြစ်ပေါ်လာသည့်ပမာဏနှင့်အညီဖွဲ့စည်းသည်ကိုထည့်သွင်းစဉ်းစားသည်။
အစားထိုးကုထုံးအမျိုးအစား 1 ဆီးချိုရောဂါကုသရန်အသုံးပြုသည်။ ပန်ကရိယဆဲလ်များသည်အင်ဆူလင်အလုံအလောက်မထုတ်လုပ်သောကြောင့်၎င်းပမာဏကိုဖြည့်စွက်ရန်လိုအပ်သည်။ တစ်ချိန်တည်းမှာပင်၊ အင်ဆူလင်ကိုခန္ဓာကိုယ်ရှိလှိုင်းများဖြင့်ဖွဲ့စည်းထားကြောင်း၊ စားသုံးသည့်ပမာဏနှင့်ကွဲပြားခြားနားသောအချိန်များတွင်ဖြစ်ပေါ်လာသည့်ပမာဏနှင့်အညီဖွဲ့စည်းသည်ကိုထည့်သွင်းစဉ်းစားသည်။
ဤသည်ဆီးချိုရောဂါကုသ၏အလေ့အကျင့်အတွက်အထူးအရေးကြီးပါသည်။ အင်ဆူလင်ပမာဏအများအပြားကိုမိတ်ဆက်ပေးခြင်းဖြင့်ကလေး၏ခန္ဓာကိုယ်သည်သွေးအတွင်းရှိဂလူးကို့စ်သိုလှောင်မှုအားလုံးကိုအသုံးချနိုင်သည်။ ၎င်းသည်စွမ်းအင်ချို့တဲ့ခြင်းဖြစ်သည်။
လူ့ခန္ဓာကိုယ်အတွင်းရှိစွမ်းအင်၏အဓိကစားသုံးသူမှာ ဦး နှောက်ဖြစ်သည်။ စွမ်းအင်မလုံလောက်ပါကလေးနက်သောအခြေအနေတစ်ခုဖြစ်ပေါ်လာနိုင်သည်။ ဤအခြေအနေသည်အရေးပေါ်ဆေးကုသမှုခံယူရန်လိုအပ်သည်။ အချို့ဖြစ်ရပ်များတွင်ကလေးကိုအထူးကြပ်မတ်ကုသရေးဌာန၌ဆေးရုံတင်ထားရသည်။
အင်ဆူလင်ကိုသုံးတာအပြင်ကလေးကအမြဲတမ်းပုံမှန်စားသင့်တယ်။ ဤကိစ္စတွင်ငတ်မွတ်ခြင်းကိုလက်မခံနိုင်ပါ။ အဓိကအစားအစာများအကြားသစ်သီးဝလံများနှင့်ဟင်းသီးဟင်းရွက်များမှမုန့်များရှိသင့်သည်။
ကလေးများအတွက်အစားထိုးကုထုံးအနေဖြင့်အသုံးပြုသောအင်ဆူလင်သည်အလွန်တိုတောင်းသောသက်ရောက်မှုရှိနိုင်သည်။ ယနေ့အအောင်မြင်ဆုံးသောသူများမှာ -
အင်ဆူလင်ကိုဘောပင်တစ်ချောင်းဖြင့်တစ်ပြိုင်နက်တည်းထိုးပေးသည်။ ဤပစ္စည်းများကိုအသုံးပြုရန်အဆင်ပြေသည်၊ အဘယ်ကြောင့်ဆိုသော်ကလေးက၎င်းကိုဖြည့ ်၍ ပစ္စည်းအားမိတ်ဆက်ပေးသောကြောင့်ဖြစ်သည်။
သင်၏ glukose ပမာဏကို glucometer ဖြင့်နေ့စဉ်စစ်ဆေးရန်အရေးကြီးသည်။ ဘယ်မှာရေးရမလဲဆိုတာနေ့စဉ်မှတ်တမ်းတစ်ခုထားသင့်တယ်။
- အစားအစာကိုစားသုံးခဲ့သည်
- စိတ်ဖိစီးမှုအခြေအနေများ
- သွေးသကြားဓာတ်အဆင့်။
အကယ်၍ ကလေးသို့မဟုတ်သူ၏မိဘများကဤမှတ်တမ်းကိုသိမ်းဆည်းထားပါကနေ့စဉ်သောက်သင့်သောအင်ဆူလင်ဆေးပမာဏကိုဆရာဝန်ကရွေးချယ်ရန် ပို၍ လွယ်ကူလိမ့်မည်။
 ကလေးတစ် ဦး သည်သူမနှင့်အမြဲတမ်းချောကလက်သကြားလုံးသယ်ဆောင်သင့်သည်။ အကယ်၍ သူသည်မိမိကိုယ်ကိုလိုအပ်သောအချိန်ထက်အနည်းငယ်ပိုကြီးသည့်ဆေးကိုမိတ်ဆက်လျှင်သွေးထဲတွင်သကြားပမာဏများလွန်းနေပါလိမ့်မည်။ ဤဖြစ်ရပ်တွင်၊ hypoglycemia ဖြစ်နိုင်ချေရှိသောကြောင့်ချောကလက်သကြားလုံးကိုစားရန်သို့မဟုတ်လက်ဖက်ရည်ချိုသောက်ရန်လိုအပ်သည်။ အမြဲတမ်းအခြေခံအားဖြင့်၊ သင်သည်ကန့်သတ်ပမာဏရှိသောကာဗိုဟိုက်ဒရိတ်နှင့်အတူဓာတ်စာကိုလိုက်နာရမည်။
ကလေးတစ် ဦး သည်သူမနှင့်အမြဲတမ်းချောကလက်သကြားလုံးသယ်ဆောင်သင့်သည်။ အကယ်၍ သူသည်မိမိကိုယ်ကိုလိုအပ်သောအချိန်ထက်အနည်းငယ်ပိုကြီးသည့်ဆေးကိုမိတ်ဆက်လျှင်သွေးထဲတွင်သကြားပမာဏများလွန်းနေပါလိမ့်မည်။ ဤဖြစ်ရပ်တွင်၊ hypoglycemia ဖြစ်နိုင်ချေရှိသောကြောင့်ချောကလက်သကြားလုံးကိုစားရန်သို့မဟုတ်လက်ဖက်ရည်ချိုသောက်ရန်လိုအပ်သည်။ အမြဲတမ်းအခြေခံအားဖြင့်၊ သင်သည်ကန့်သတ်ပမာဏရှိသောကာဗိုဟိုက်ဒရိတ်နှင့်အတူဓာတ်စာကိုလိုက်နာရမည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါကိုကုသရန်နည်းလမ်းများအနက်အများဆုံးအသုံးပြုသည်မှာပန်ကရိယအစားထိုးခြင်းဖြစ်သည်။ သွေးအင်ဆူလင်ပမာဏလျော့နည်းခြင်းသည်ပန်ကရိယပျက်စီးခြင်း၊ အထူးသဖြင့်အင်ဆူလင်ကိုထုတ်လုပ်သော beta ဆဲလ်များနှင့်ဆက်စပ်သည်။ တစ် ဦး ကဂလင်းအစားထိုးကုသမှုဤအခြေအနေကိုမှန်ကန်သော။
အမျိုးအစား ၂ ဆီးချိုရောဂါကိုကုသရာတွင်အစားအသောက်ကိုလိုက်နာရန်အရေးကြီးသည်။ ဤကိစ္စတွင်သွေးထဲတွင်ဂလူးကို့စ်ရုတ်တရက်မြင့်တက်ခြင်းမရှိဘဲအခြေအနေကိုသေချာစေရန်လိုအပ်သည်။
ထိုကဲ့သို့သောထုတ်ကုန်များကိုလုံးဝစွန့်ပစ်ရန်လိုအပ်သည်။
ထို့အပြင်ဆီးချိုရောဂါသည်မည်သည့်ကာဗိုဟိုက်ဒရိတ်ပမာဏကိုမဆိုစစ်ဆေးသင့်သည်။ ဤသို့ပြုရန်“ မုန့်ယူနစ်” ၏အယူအဆကိုစတင်မိတ်ဆက်ခဲ့သည်။ ၎င်းသည် ၁၂ ဂရမ်ဘိုဟိုက်ဒရိတ်ပါဝင်သောထုတ်ကုန်တစ်ခုဖြစ်သည်။ 1 XE သည်သွေးထဲရှိဂလူးကို့စ်ပမာဏကို ၂.၂ မီလီမီတာ / အမြင့်တိုးသည်။
အစားအစာထုတ်ကုန်အားလုံးသည် ၁၀၀ ဂရမ်လျှင်ဘိုဟိုက်ဒရိတ်ပမာဏကိုညွှန်ပြသည်။ ၎င်းပမာဏကို ၁၂ ဖြင့်ခွဲသင့်သည်။ ထို့ကြောင့်ပေါင်မုန့်ယူနစ်တွင်ထုတ်ကုန် ၁၀၀ ဂရမ်မည်မျှရှိသည်ကိုရှင်းရှင်းလင်းလင်းသိလာလိမ့်မည်။ ထို့နောက်ကုန်ပစ္စည်း၏အလေးချိန်ကိုပြန်လည်တွက်ချက်ရန်လိုအပ်သည်။ ပေါင်မုန့်ယူနစ်များကိုလျင်မြန်စွာခွဲခြားသတ်မှတ်နိုင်ရန်အထူးအစားအစာစားပွဲများအသုံးပြုသည်။
Autonomic ကမောက်ကမဖြစ်မှု၏ကုသမှု
မည်သည့်အလုပ်လုပ်သောရောဂါများနည်းတူမတူသောနည်းလမ်းများဖြင့် vegetovascular dystonia သည်ကုသနိုင်သည်။ သူတို့ပါဝင်သည်:
- အစာစားခြင်းနှင့်အိပ်ပျော်ခြင်း၏စစ်အစိုးရကိုလိုက်နာခြင်း,
- နေ့စဉ်ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုဆေးထိုး
- ကွန်ပျူတာနှင့်တီဗီတွင်နေထိုင်ခြင်းကိုကန့်သတ်ခြင်း၊
- မိသားစုစိတ်ပညာကုထုံးနှင့်တစ် ဦး ချင်းအစည်းအဝေးများ၊
- အမြန်အစာ၊ ကာဗွန်နိတ်ဓါတ်ပါဝင်သောအချိုရည်များ၊ ထုပ်ပိုးထားသောဖျော်ရည်များ၊
- sympathicotonia နှင့်အတူ vagotonia, မဂ္ဂနီစီယမ်သို့မဟုတ်ဘရိုမင်းနှင့်အတူကယ်လစီယမ်သို့မဟုတ် Mesaton ၏ကော်လာဇုန်အပေါ် electrophoresis,
- coniferous သို့မဟုတ်ပုလဲရေချိုး, မြို့ပတ်ရထားနှင့်ဆနျ့ကငျြဘရေချိုးခန်းထဲမှာရေပန်း,
- အောက်စီဂျင်ကော့တေး
- အနှိပ်။
အချို့ကိစ္စများတွင်ဆေးများချိန်းဆိုရန်လိုအပ်သည် -
- အပင်အခြေပြုဆေးရည် - valerian နှင့် motherwort ဆေးပြားများ၊
- nootropic - Piracetam၊ နိုဘွတ်၊ Encephabol၊
- ဗီတာမင်ရှုပ်ထွေးသော၊
- သွေးကြော - Fezam, Cavinton, Bilobil,
- အပင် adaptogens - Eleutherococcus, Schisandra,
- beta ကို blockers - Anaprilin ။
ကလေးများတွင် VVD ကုသမှုအတွက်လိုအပ်ချက်မှာရောဂါပိုမိုဆိုးရွားစေသည့်အချက် - ရောဂါကူးစက်မှု၏အဓိကအချက်များ၊ endocrine စနစ်၏ရောဂါဗေဒ၊
ကလေးများနှင့်ဆယ်ကျော်သက်များတွင်ဖြစ်နိုင်သောပြcomplနာများ
များသောအားဖြင့် VVD သည်အချိန်မီရောဂါရှာဖွေခြင်းနှင့်ဆရာ ၀ န်၏အကြံပြုချက်များကိုအကောင်အထည်ဖော်ခြင်းတို့ဖြင့်ကောင်းမွန်စွာလုပ်ဆောင်သည်။ အကယ်၍ ကလေးသည်လုံလောက်သောစောင့်ကြည့်လေ့လာခြင်းနှင့်ကြိုတင်ကာကွယ်ခြင်းကုသမှုမခံရပဲကျန်ခဲ့ပါကအချိန်ကြာလာသည်နှင့်အမျှ၊ ထိုကဲ့သို့သောလူနာများသည်အောက်ပါရောဂါများအတွက်အန္တရာယ်ရှိသည်။
- သွေးတိုးရောဂါ
- အာရုံကြော
- ischemia နှင့် ဦး နှောက် myocardial
- နှလုံးရောဂါ
- peptic အစာအိမ်နာ
- bronchial ပန်းနာရင်ကျပ်ရောဂါ,
- neurodermatitis
- autoimmune ရောဂါများ
- ဇီဝဖြစ်စဉ် syndrome ရောဂါ
- ဆီးချိုရောဂါ။
ကာကွယ်တားဆီးရေး
VVD ဖြစ်ပွားခြင်းကိုကလေးဘဝနှင့်မြီးကောင်ပေါက်အရွယ်များတွင်ကာကွယ်ရန်အလို့ငှာကလေး၏ဆန္ဒကိုထည့်သွင်းစဉ်း စား၍ အကြံပြုထားသောရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုကိုလိုက်နာရန်လိုအပ်သည်။ အပြေး၊ ရေကူး၊ စက်ဘီးစီးခြင်းနှင့်နှင်းလျှောစီး၊ အေရိုးဗစ်နှင့်ကခုန်ခြင်းသည်အထူးအသုံးဝင်သည်။
ပြင်ပဂိမ်းများ၊ ဘောလုံး၊ ဘတ်စကက်ဘော၊ ဟော်ကီတွင်ပါ ၀ င်ခြင်းကိုကန့်သတ်မထားပါနှင့်။ လေ့ကျင့်ခန်းတွင်, overstrain နှင့်သားအိမ်ခေါင်းကင်ဆာကျောရိုးဒဏ်ရာကိုရှောင်ကြဉ်ပါ။ နေ့စဉ်လုပ်ရိုးလုပ်စဉ်များတွင်နေ့စဉ်လမ်းလျှောက်သင့်သည်။
မြီးကောင်ပေါက်အရွယ်တွင်ဆေးလိပ်သောက်ခြင်းနှင့်အရက်သောက်ခြင်းတို့ကိုတိုက်ဖျက်ရန်အရေးကြီးသည်။ မိသားစုအတွင်းယုံကြည်စိတ်ချရသောဆက်ဆံရေးမရှိလျှင်ဤပြproblemနာကိုအလွယ်တကူမဖြေရှင်းနိုင်ပါ။ အထူးကုတစ် ဦး ၏ကုသမှုကိုလိုအပ်နိုင်သည်။
autonomic ကမောက်ကမဖြစ်မှုအကြောင်းဆောင်းပါးတစ်ပုဒ်ကိုဖတ်ရန်ကျွန်ုပ်တို့အကြံပြုပါသည်။ ထိုရောဂါမှကလေးငယ်များနှင့်လူကြီးများတွင်ရောဂါအမျိုးအစားများနှင့်ရောဂါဖြစ်ပွားမှုအကြောင်းအရင်းများ၊ ရောဂါလက္ခဏာများနှင့်ဖြစ်နိုင်ချေရှိသောပြdiagnosisနာများ၊ ရောဂါရှာဖွေခြင်းနှင့်ကုသမှုနည်းလမ်းများအကြောင်းလေ့လာရပါမည်။
ဒီနေရာမှာနှလုံးနာကျင်မှုအတွက်ဘာလုပ်ရမလဲဆိုတာပိုပါတယ်။
မြီးကောင်ပေါက်အရွယ်ရှိ VVD သည်မတည်ငြိမ်သောဟော်မုန်းနောက်ခံနှင့်အာရုံကြောစနစ်၏ရင့်ကျက်မှုနောက်ခံပေါ်တွင်ဖြစ်ပွားသည်။ ၎င်းသည်စိတ်ပိုင်းဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာစိတ်ဖိစီးမှုများ၊ အကျင့်ဆိုးများ၊ ရောဂါကူးစက်မှုများ၊ dystonia ၏ထင်ရှားသောသည်အလိုအလျောက်စနစ်၏ဌာနများနှင့်ပိုမိုဆက်စပ်မှုရှိသည်။
ရောဂါလက္ခဏာပြနိုင်ရန်အော်ဂဲနစ်ရောဂါများကိုအလားတူလက္ခဏာများဖြင့်ဖယ်ထုတ်ရန်လိုအပ်သည်။ ကုသမှုကိုအဓိကအားဖြင့်ဆေးဝါးမဟုတ်သောနည်းလမ်းများဖြင့်ပြုလုပ်သည်။ ကလေး၏ကျန်းမာရေးစောင့်ရှောက်မှုမလုံလောက်မှုကြောင့် IRR သည်ပိုမိုလေးနက်သောရောဂါဗေဒအဖြစ်ပြောင်းလဲသွားသည်။
ရောနှောအမျိုးအစားတစ် ဦး ကအတော်လေးမနှစ်မြို့ဖွယ် dystonia, တပြိုင်နက် hypotonic နှင့် hypertonic အမျိုးအစားများတွင် ဦး နှောက်အဖြစ်သူ့ဟာသူတငျပွသောကွောငျ့။ Vegetative-vascular dystonia သည်သက်သာစေသောဆေးကိုကုသရန်လိုအပ်သည်။
ပြင်းထန်သောဖြစ်ရပ်များတွင်သွေးကြောဆိုင်ရာရောဂါများဖြစ်ပွားခြင်းနှင့်အတူမောခြင်းများဖြစ်ပွားလေ့ရှိသည်။ VVD ဖြင့်သင်သည်ရိုးရှင်းသောအမူအကျင့်ဆိုင်ရာစည်းမျဉ်းများကိုသိရှိခြင်းအားဖြင့်သူတို့ကိုတားဆီးနိုင်သည်။ ဟင်းသီးဟင်းရွက် - သွေးကြောဆိုင်ရာ dystonia မှသတိလစ်ခြင်းနှင့်မည်သို့ကူညီရမည်ကိုနားလည်ရန်လည်းအရေးကြီးသည်။
သူ့ဟာသူမနှစ်မြို့ဖွယ် VVD နှင့်၎င်းနှင့်အတူထိတ်လန့်တိုက်ခိုက်မှုများသည်မနှစ်မြို့ဖွယ်အခိုက်အတန့်များစွာကိုဖြစ်စေနိုင်သည်။ ရောဂါလက္ခဏာများ - အားနည်းခြင်း၊ ကြောက်ရွံ့ခြင်း၊ ဒီကိုဖယ်ရှားပစ်ရန်ဘယ်လို? ကုသမှုဆိုတာဘာလဲ၊ အာဟာရနဲ့ဘယ်လိုဆက်နွယ်မှုရှိသလဲ။
VVD နှင့်တွေ့သည့်လိင်အင်္ဂါအာရုံကြောကိုအင်္ဂါဇာတ်အကျပ်အတည်းဟုခေါ်သည်။ ရောဂါလက္ခဏာများကိုအခြားသရုပ်များနှင့်အလွယ်တကူရှုပ်ထွေးနိုင်သည်။ ယောနိသည်အလိုအလျောက်အကျပ်အတည်းကိုကုသခြင်းသည်ဆေးသောက်ခြင်း၊ အထွေထွေလူနေမှုပုံစံပြောင်းလဲခြင်းနှင့်ဇီဝကမ္မကုထုံးတို့ပါဝင်သည်။
Neurocirculatory dystonia ကလေးများနှင့်မြီးကောင်ပေါက်အရွယ်နှင့်လူကြီးများတွင်ဖြစ်ပွားနိုင်သည်။ Neurocircular vascular dystonia syndrome ရောဂါအမျိုးအစားများစွာရှိနိုင်ပါသည်။ အကြောင်းပြချက်ရောဂါနှင့်ကုသမှုများအတွက်အရေးကြီးလှသည်။
အချက်များစွာအောက်တွင်ကိုယ်ပိုင်အုပ်ချုပ်ခွင့်ရကမောက်ကမဖြစ်မှုရှိသည်။ ကလေးများ၊ ဆယ်ကျော်သက်များနှင့်လူကြီးများတွင်ဤရောဂါလက္ခဏာသည်စိတ်ဖိစီးမှုကြောင့်အများဆုံးရောဂါဖြစ်သည်။ ရောဂါလက္ခဏာများကိုအခြားရောဂါများနှင့်ရှုပ်ထွေးစေနိုင်သည်။ autonomic အာရုံကြောကမောက်ကမဖြစ်မှု၏ကုသမှုမူးယစ်ဆေးဝါးများအပါအဝင်အပါအဝင်အတိုင်းအတာတစ်ခုရှုပ်ထွေးသည်။
မည်သည့်အသက်အရွယ်မဆိုဖိအားများပြားလာနိုင်သည်။ ထို့အပြင်၎င်းသည်တစ်ခါတစ်ရံတွင်မြင့်မားပြီး၊ ဖိအား၊ သွေးခုန်နှုန်း၊ မူးဝြေခင်း၊ ခေါင်းကိုက်ခြင်းရုတ်တရက်မြင့်တက်လာခြင်း၏အကြောင်းရင်းများသည်အရိုးခွဲစိတ်မှု၊ သွေးဆုံးခြင်း၊ စိတ်ဖိစီးမှုများဖြစ်နိုင်သည်။ ကုသမှုတွင်ဆေးဝါးများနှင့်ဗီတာမင်များအသုံးပြုမှုတွင်ပါဝင်သည်။
ယေဘူယျအားဖြင့် ECG တွင် atriial rhythm ကိုစစ်ဆေးသည်။ အကြောင်းပြချက်များသည် VSD တွင်တည်ရှိပြီး၎င်းကိုကလေးတစ်ယောက်တွင်ပင်တည်ဆောက်နိုင်သည်။ အရှိန်မြန်သောနှလုံးခုန်ချက်သည်ပုံမှန်မဟုတ်သောဆေးမဟုတ်သောကုထုံးဖြင့်သာကုသရန်လိုအပ်သည်
လူနာများအတွက် sympathoadrenal အကျပ်အတည်းသည်တကယ့်ပြproblemနာဖြစ်လာသည်။ ရောဂါလက္ခဏာများသည် tachycardia, ထိတ်လန့်တိုက်ခိုက်ခြင်း၊ သေခြင်းကိုကြောက်ရွံ့ခြင်းတို့ဖြင့်ဖော်ပြသည်။ ကုသမှုကိုနှလုံးအထူးကုဆရာ ၀ န်နှင့်စိတ်ပညာရှင်တို့ကပူးတွဲသတ်မှတ်သည်။ diencephalic syndrome ရောဂါနောက်ခံကြောင့်ဖြစ်ပေါ်လျှင်ဘာလုပ်ရမလဲ။