ကိုယ်ဝန်ဆီးချိုနှင့်ကိုယ်ဝန်: လက်တွေ့အကြံပြုချက်များ, ကုသမှုနှင့်ကာကွယ်တားဆီးရေး၏နည်းလမ်းများ
ဆီးချိုရောဂါ (DM) သည်အင်ဆူလင်လျှို့ဝှက်ခြင်း၊ အင်ဆူလင်လုပ်ဆောင်မှုအားနည်းခြင်းသို့မဟုတ် hyperglycemia နှင့်တွဲဖက်သောဤအချက်များပေါင်းစပ်မှုကြောင့်ဖြစ်ပေါ်လာသောဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါအုပ်စုများကိုရည်ညွှန်းသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါသည်အင်ဆူလင်အပေါ်မှီခိုသောဆီးချိုရောဂါဖြစ်သည်။ ၎င်းသည်ဗိုင်းရပ်စ်ကူးစက်ရောဂါသို့မဟုတ်ပတ်ဝန်းကျင်၏အခြားစူးရှသောသို့မဟုတ်နာတာရှည်စိတ်ဖိစီးမှုဆိုင်ရာအချက်အလက်များကြောင့်ကူးစက်မှုဖြစ်စဉ်မှဖြစ်ပေါ်လာသောအလိုအလျောက်ရောဂါဖြစ်သည်။ I အမျိုးအစားဆီးချိုရောဂါပုံစံအချို့တွင် autoimmune သဘာဝရှိကြောင်းသက်သေအထောက်အထားမရှိပါ။ ရောဂါကို idiopathic ဟုသတ်မှတ်သည်။ I အမျိုးအစားဆီးချိုရောဂါသည်အဝလွန်သူသို့မဟုတ်အဝလွန်သူများ၌လည်းဖြစ်ပွားနိုင်သည်။
ရုရှားဖက်ဒရေးရှင်းရှိကလေးမွေးသောအမျိုးသမီးများအကြားတွင် I နှင့် II အမျိုးအစားဆီးချိုရောဂါပျံ့နှံ့မှုမှာ 0.9-2% ဖြစ်သည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီး ၁% တွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုတွေ့ရှိနိုင်သည်။
၂၀၁၆ ခုနှစ်ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့ (WHO) ၏ ၂၀၁၆ ၂၊ ၁၆ အရ ၂၀၁၄ ခုနှစ်တွင်အရွယ်ရောက်သူ ၄၂၂ သန်းသည်ဆီးချိုရောဂါဖြစ်ပွားမှုကိုခံစားခဲ့ရပြီး၊ ၁၉၈၀ ပြည့်နှစ်ကထက် ၄ ဆပိုမိုများပြားကာ ၁၀၈ သန်းသာရှိသည်။ ဆီးချိုရောဂါဖြစ်ပွားမှုတိုးလာခြင်းသည်အဝလွန်သို့မဟုတ်အဝလွန်မှုနှုန်းမြင့်တက်လာခြင်း၊ နိမ့်ကျသော (သို့) အလယ်အလတ် ၀ င်ငွေကြောင့်ဖြစ်သည်။ ၂၀၁၂ ခုနှစ်တွင်သွေးထဲရှိဂလူးကို့စ်ပိုလျှံမှုသည်စံနှင့်နှိုင်းယှဉ်လျှင်သေဆုံးမှု ၂.၂ သန်း၊ ဆီးချိုရောဂါ - သေဆုံးမှု ၁.၅ သန်း၏အကြောင်းရင်းဖြစ်သည်။ DM သည်မည်သည့်အမျိုးအစားကိုမဆိုနှလုံးရောဂါ၊ လေဖြတ်ခြင်း၊ ကျောက်ကပ်ပျက်စီးခြင်း၊ ခြေထောက်ဖြတ်တောက်ခြင်း၊ အမြင်အာရုံဆုံးရှုံးခြင်းနှင့်အာရုံကြောပျက်စီးခြင်းသို့ ဦး တည်စေနိုင်သည်။ ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းဆီးချိုရောဂါအတွက်အပြည့်အဝလျော်ကြေးမပေးဘဲသန္ဓေသားသေဆုံးမှုနှင့်ရှုပ်ထွေးမှုများစွာဖြစ်ပေါ်ရန်ဖြစ်နိုင်ခြေကိုတိုးပွားစေသည်။
Glycemic control သည် I နှင့် II အမျိုးအစားဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများအတွက်မွေးရာပါပုံမမှန်ခြင်း၊ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများအတွက်စိတ်ဓာတ်ကျဖွယ်အကောင်းဆုံး perinatal ရလဒ်များ။
ကိုယ်ဝန်ဆောင်နေစဉ် DM သည်ကလေးသူငယ် ၂ တွင်အ ၀ လွန်ခြင်းသို့မဟုတ်အမျိုးအစား ၂ ဆီးချိုရောဂါဖြစ်ပွားမှုကိုတိုးပွားစေနိုင်သည်။ ၂၊ ၁၆။ American Clinical Endocrinologists အသင်းနှင့်အမေရိကန် Endocrinology ကောလိပ် - AACE / ACE (2015) အရတည်ထောင်ခဲ့သည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး ၏သွေးထဲတွင်ဂလူးကို့စ် (glucose) ၏အာရုံစူးစိုက်မှုနှင့်မွေးကင်းစအလေးချိန်၊ သန္ဓေသား macrosomia ၏ကြိမ်နှုန်းနှင့် cesarean အပိုင်းမှမွေးဖွားခြင်းတို့အကြား linear ဆက်နွယ်မှု။ ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်လက်စွဲစာအုပ်အမျိုးသားကျန်းမာရေးနှင့်စောင့်ရှောက်မှုထူးချွန်မှုသိပ္ပံ (NICE) ကကလေးမွေးဖွားခြင်း၏အန္တရာယ်နှစ်ဆတိုးလာသော်လည်းဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများနှင့်၎င်း၏သန္ဓေသားလောင်းကိုမွေးဖွားခြင်း၏အကြောင်းသည်ရောထွေးနေသည်ဟုအလေးအနက်ဖော်ပြသည်။ နှင့်ပြန်လည်သုံးသပ်နိုင်ပါသည်။ WHO ၏အစီရင်ခံစာ (၂၀၁၆) တွင်လည်းကိုယ်ဝန်ဆောင်စဉ်ထိန်းချုပ်မှုမရှိသောဆီးချိုရောဂါသည်မိခင်နှင့်သန္ဓေသားအပေါ်ဆိုးကျိုးသက်ရောက်နိုင်သည်၊ သန္ဓေသားဆုံးရှုံးမှု၊ မွေးရာပါပုံမမှန်မှုများ၊ သေဆုံးမှုများ၊ မွေးဖွားနှုန်း၊ သေဆုံးမှု၊ မည်သို့ပင်ဆိုစေကာမူရှုပ်ထွေးသောမွေးဖွားမှုများ၊ မိခင်နှင့်перинаတလင်းသေဆုံးမှုများသည် hyperglycemia 2, 16 နှင့်မည်သို့ဆက်စပ်နိုင်သည်ကိုအပြည့်အဝနားမလည်နိုင်သေးပါ။
မိခင်နှင့်သန္ဓေသားအတွက်ကိုယ် ၀ န်နှင့်ကလေးမွေးဖွားမှုရလဒ်များကိုအကောင်းဆုံးဖြစ်စေရန်သော့သည်ဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများ (အဝလွန်ခြင်း) ကိုပြုပြင်ခြင်း၊ ဆီးချိုရောဂါရှိသည့်မည်သည့်အမျိုးအစားကိုမဆိုလျော်ကြေးပေးခြင်း၊ ဆီးချိုရောဂါရှိသူအမျိုးသမီးများအတွက်ကြိုတင်သန္နိcounsel္ဌာန်ချခြင်း၊ ၁၈၊ ၁၈၊ ၁၃၊ ၁၈ တို့ဖြစ်သည်။ , glycated ဟေမိုဂလိုဘင် (HbA1c) အတွက်ပစ်မှတ်၏အောင်မြင်မှုနှင့်ကိုယ်ဝန်ဆီးချိုရောဂါ၏အန္တရာယ်နှင့်အတူအမျိုးသမီးများတစ် ဦး ပါးစပ်ဂလူးကို့စသည်းခံစိတ်စမ်းသပ် 1, 3, 4, 20 လုပ်ဆောင်သွားရန်အကြံပြုသည်။
ထိုသို့ဖြစ်လင့်ကစားကြိုတင်ညှိနှိုင်းတိုင်ပင်မှု၏ကြိမ်နှုန်းမှာမြင့်မားခြင်းမရှိပါ။ ဒီတော့ဖာနန်ဒက် R.S. သည်နှင့်အညီet al ။ (၂၀၁၂) တွင်ဆီးချိုရောဂါရှိသည့်အမျိုးသမီး ၁၅.၅ ရာခိုင်နှုန်းသာကိုယ် ၀ န်ရှိရန်စီစဉ်ထားပြီး ၄ င်းတို့အတွက်ပြင်ဆင်ထားသည်မှာ ၆၄ ရာခိုင်နှုန်းသည်ကိုယ်ဝန် ၁၀ ပတ်တွင်ပထမဆုံးအကြိမ်တိုင်ပင်ခြင်းဖြစ်သည်။
ပြည်တွင်း endocrinologists သည်ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးတစ် ဦး အတွက်ကိုယ် ၀ န်ဆောင်မှုကိုစီစဉ်ရန်လိုအပ်သည်။ ၎င်းတွင်လိုအပ်သည့်စစ်ဆေးမှုများနှင့်ကိုယ် ၀ န်အတွက်ပြင်ဆင်မှုမပြီးမီထိရောက်သည့်သန္ဓေတားခြင်း၊ ဆီးချိုကျောင်းတွင်လေ့ကျင့်ခြင်း၊ မိခင်နှင့်သန္ဓေသားအတွက်ဖြစ်နိုင်ခြေရှိသောအန္တရာယ်များအကြောင်းကြားခြင်း၊ အယူအဆမတိုင်မီ (အစာရှောင်ခြင်းပလာစမာဂလူးကို့စ / အစာမစားမီ ၆.၁ မီလီမီတာ / L ထက် နည်း၍၊ ၇.၈ mmol / L ထက်နည်းသောအစာစားပြီးနောက် ၂ နာရီ၊ ၆.၀% ထက်နည်းသော HbA) ။
ဗြိတိန်နိုင်ငံ၏အကြံပြုချက်များအရကိုယ်ဝန်ရှိရန်စီစဉ်နေသော I အမျိုးအစားဆီးချိုရောဂါရှိသောအမျိုးသမီးများအတွက်သွေးကြောသွေးကြောသွေးကြောအတွင်းရှိဂလူးကို့စ်၏ရည်မှန်းချက်သည်အစာမရှိသောအစာအိမ်တွင် 5-7 mmol / L နှင့်တစ်နေ့တာအတွင်းအစာမစားမီ 4-7 mmol / L အတွင်းရှိသင့်သည်။
ယနေ့အထိအချို့စံသတ်မှတ်ချက်များကိုစစ်ဆေးခြင်း၏အရေးပါမှုတွင်ဆန့်ကျင်ဖက်များရှိနေသည်။ ထို့ကြောင့်ရုရှားနိုင်ငံတွင်မွေးဖွားသော“ ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ - ရောဂါရှာဖွေခြင်း၊ ကုသခြင်း၊ ကိုယ်ဝန်ဆောင်စဉ်စောင့်ကြပ်ကြည့်ရှုခြင်း” (၂၀၁၂) တွင်ကိုယ်ဝန်ဆောင်အမျိုးသမီးသည်ကိုယ်ဝန် ၂၄ ပတ်အထိအထူးပြုဆရာဝန်တစ် ဦး ထံပထမ ဦး ဆုံးအကြိမ်ရောက်ရှိသောအခါ (အဆင့် ၁ စာမေးပွဲ) သည်မဖြစ်မနေလိုအပ်သည်ဟုဆိုထားသည်။ အောက်ပါလေ့လာမှုတစ်ခုအားလုပ်ဆောင်သင့်သည် - အစာရှောင်ခြင်းသွေးပြန်ကြောပလပ်စတစ်ဂလူးကို့စသို့မဟုတ် glycated ဟေမိုဂလိုဘင် (HbA1c ။ ) 2015 AACE / ACE လက်တွေ့အလေ့အကျင့်လမ်းညွှန်ကဖော်ပြသည်မှာ glycated hemoglobin ကိုအကျိုးသက်ရောက်စေနိုင်သောကိုယ် ၀ န်ကြောင့်ဇီဝကမ္မဆိုင်ရာပြောင်းလဲမှုများကြောင့် A1C သည် GDM စစ်ဆေးခြင်းသို့မဟုတ်ရောဂါရှာဖွေခြင်းအတွက်အသုံးမပြုသင့်ပါ။
ရုရှားနိုင်ငံတွင် I အမျိုးအစားဆီးချိုရောဂါရှိသူများကိုကြိုတင်သိပ္ပံနည်းကျလေ့လာသည့်အချိန်၌သွေးပေါင်ချိန်ထိန်းချုပ်မှု (BP) ဟုသတ်မှတ်သည်။ သွေးလွှတ်ကြောသွေးတိုးရောဂါနှင့်အတူအနုပညာ - ။ သွေးပေါင်ချိန်တက်ခြင်းကုထုံး (တားဆေးအသုံးပြုမှု၏ရပ်စဲသည်အထိ ACE inhibitors ၏ဆုတ်ခွာ) ။ သို့သော်၊ အမေရိကန်ဆီးချိုရောဂါအသင်း (၂၀၁၅) ၏အကြံပြုချက်အရ ၁၁၀-၁၂၉ မီလီမီတာ Hg ကိုဆီးချိုရောဂါသို့မဟုတ်နာတာရှည်သွေးတိုးရောဂါကြောင့်ရှုပ်ထွေးစေသောကိုယ်ဝန်ဆောင်စဉ်သွေးပေါင်ချိန်၏ရည်မှန်းချက်အဖြစ်ထည့်သွင်းစဉ်းစားရန်လိုအပ်သည်။ အနုပညာ, diastolic - RT ကို 65-79 မီလီမီတာ။ အနုပညာ သို့သော်သွေးပေါင်ချိန်နိမ့်ခြင်းသည်သန္ဓေသား၏ကြီးထွားမှုအားနည်းခြင်းနှင့်ဆက်စပ်နေသည်။ ပျမ်းမျှနှလုံးသွေးကြောကျဉ်းရောဂါသည် ၁၁၈ မီလီမီတာ Hg ထက်နည်းသည်။ အနုပညာ နှင့် diastolic သွေးပေါင်ချိန် - 74 မီလီမီတာ RT ကို။ အနုပညာ သွေးတိုးဆေးကုထုံးကိုချိန်းဆိုရန်မလိုအပ်ပါ။
ကိုယ်ဝန်မဆောင်မီ၊ ကျွန်ုပ်၏ဆီးချိုရောဂါဖြစ်နိုင်ခြေမြင့်မားမှု၊ ဖောလစ်အက်ဆစ် (တစ်နေ့လျှင် ၅၀၀ mcg)၊ ပိုတက်စီယမ်အိုင်ဒီဒီဒ (၃၅၀ mcg တစ်နေ့လျှင်) သောက်ခြင်း၊ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများရှိ TSH နှင့် T4, AT မှ TPO အဆင့်ကိုဆုံးဖြတ်ရန်လိုအပ်သည်။ , nephropathy, ဆေးလိပ်သောက်ရပ်တန့်။ ၇% ထက်ပိုသော HbA1c အဆင့်နှင့်အတူပြင်းထန်သော nephropathy သည် ၁၂၀ μmol / L ထက်ပိုမိုသောသွေးရည်ကြည်မှုနှင့်အတူပြင်းထန်သည့် nephropathy၊ GFR ၆၀ မီလီမီတာ / မိနစ် / ၁.၇၃ မီတာ ၂ အောက်၊ နေ့စဉ် proteinuria ၃.၀ ဂရမ်၊ မထိန်းချုပ်ရသည့်သွေးလွှတ်ကြောသွေးတိုး၊ လေလှိုင်း၏လေဆာခဲမတိုင်မီ၊ နာတာရှည်ကူးစက်ရောဂါနှင့်ဆက်စပ်သောနာတာရှည်ကူးစက်ရောဂါ (ဥပမာ - တီဘီ၊ Pyelonephritis) ကိုပိုမိုဆိုးရွားစေခြင်း - ကိုယ်ဝန်သည်မလိုလားအပ်ပေ။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများတွင်ကိုယ်ဝန်မဆောင်မီကြာမြင့်စွာက Neuro-, nephro-, retinopathy စသည်တို့ကိုဖြစ်နိုင်ချေရှိသောအန္တရာယ်များနှင့်ကြိုတင်လက်ခံမှုစစ်ဆေးခြင်းနှင့်ဆက်စပ်သည်။
ဥပမာအားဖြင့်၊ ကိုယ် ၀ န်ဆောင်မှုအပြင်ဘက်တွင်ဆီးချို nephropathy ဖွံ့ဖြိုးရန်ဖြစ်နိုင်ခြေသည်အလွန်မြင့်မားသောကြောင့် AACE / ACE (2015) သည် I အမျိုးအစားဆီးချိုရောဂါနှင့် II အမျိုးအစားဆီးချိုရောဂါ၏ပထမ ဦး ဆုံးရောဂါလက္ခဏာပြပြီးနောက်နှင့် I အမျိုးအစားဆီးချိုရောဂါနှင့်အတူနှစ်ပေါင်း 30 အထက်အသက်ကြီးသောလူနာများအတွက် AACE / ACE (2015) ဖြစ်ပါသည်။ ဆီးချို nephropathy, ၎င်း၏တိုးတက်မှု၏အဆင့်ဆင့်၏အချိန်မီအကဲဖြတ်ခြင်းနှင့်စောင့်ကြည့်ခြင်းအဘို့အဆီးထဲမှာပလာစမာ creatinine, glomerular filtration မှုနှုန်းနှင့် albumin ၏အဆင့်။
ကိုယ်ဝန်စတင်ခြင်းနှင့်အတူ glycemic စံချိန်စံညွှန်းများအတွက်အချို့သောစံလိုက်နာရန်အလွန်အရေးကြီးသည်။ ဥပမာအားဖြင့်ယူကေတွင်ယခင်က NICE အကြံပြုချက်များတွင်အစာရှောင်ခြင်းဂလူးကို့စ်၏ရည်မှန်းချက်ကို ၃.၅ - ၅.၉ မီလီမီတာ / L အကြားတန်ဖိုးများအဖြစ်သတ်မှတ်သည်။ ယင်းကို ၂၀၁၅ တွင်ပြန်လည်ပြင်ဆင်ခဲ့ပြီးအစာအိမ်အချည်းနှီးဖြစ်စေသည် - အင်ဆူလင်ကုထုံး၏ ၅.၃.၂ မီလီမီတာ / L အောက်တွင်ရှိသည်။ ၇ နာရီ ၈ မိနစ် / လီတာ - အစာစားပြီးနောက် ၁ နာရီ
အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်အိမ်တွင်းအကြံပြုချက်များတွင်အောက်ပါအတိုင်းဖော်ပြထားသည်။ ပလာစမာဂလူးကို့စ်ပမာဏသည်အစာအိမ်အချည်းနှီးအစာမစားမီ၊ အိပ်ရာဝင်ချိန်၊ ၅ နာရီမပြည့်မီ ၃.၁ မီလီမီတာ / လီတာထက်လျော့နည်းပြီး ၇ နာရီမီလီဂရမ်ထက်နည်းသောအစာစားပြီးနောက် ၁ နာရီ၊ HbA1c တန်ဖိုး။ ၆.၀% ထက်မပိုစေသင့်ပါ။
အမျိုးသားလမ်းညွှန်“ သားဖွားခြင်း” (၂၀၁၄) တွင်ကိုယ်ဝန်ဆောင်စဉ်ဆီးချိုရောဂါအတွက်အကောင်းဆုံးစံနှုန်းမှာအစာရှောင်ခြင်း glycemia 3.5.5.5.5 mmol / l၊ အစားအစာပြီးနောက် glycemia 5.0–7.8 mmol / l၊ 6 ထက်နည်းသော glycated hemoglobin, ၅% သည်ကိုယ်ဝန်၏သုံးလပတ်တိုင်းကိုဆုံးဖြတ်သင့်သည်။
ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်း I အမျိုးအစားဆီးချိုရောဂါနှင့်ပတ်သက်သောစိုးရိမ်ပူပန်မှုများသည်ကိုယ် ၀ န်ပထမသုံးလပတ်တွင် hypoglycemia ဖြစ်ပွားမှုအန္တရာယ်နှင့်လည်းဆက်စပ်သည်။ Hypoglycemia သည်သားအိမ်အတွင်းကြီးထွားမှုနောက်ကျခြင်းကိုဖြစ်စေနိုင်သည်။
ဆီးချိုသွေးချိုရောဂါရှိသောအမျိုးသမီးများအတွက်ကိုယ် ၀ န်ကိုစီမံခန့်ခွဲမှုအတွက်လက်တွေ့လမ်းညွှန်ချက်များ ၃၊ ၄၊ ၇-၁၁၊ ၁၅၊ ၂၀၊ ၂၄၊ ၂၅ တို့ကိုကမ္ဘာပေါ်တွင်ပုံမှန်မွမ်းမံသည်။ ၂၀၁၅ ခုနှစ်တွင်ဆီးချိုရောဂါကိုကာကွယ်ခြင်း၊ ဆီးချိုရောဂါရှိသူလူနာများအတွက်အထူးကုဆေးကုသမှုအတွက် Algorithms ။ " ဆီးချိုရောဂါနောက်ခံတွင်ဖွံ့ဖြိုးပြီးကိုယ်ဝန်တစ်ခုသည်မိခင်ကျန်းမာရေးအတွက် (သွေးကြောဆိုင်ရာနောက်ဆက်တွဲရောဂါများ (retinopathy, nephropathy, နှလုံးသွေးကြောဆိုင်ရာရောဂါ))၊ hypoglycemia ပိုမိုဖွံ့ဖြိုးတိုးတက်မှု၊ ketoacidosis၊ ကိုယ်ဝန်ရှုပ်ထွေးမှုများ (preeclampsia, ရောဂါကူးစက်မှု, polyhydramnios) နှင့်ဆက်စပ်ကြောင်းအလေးအနက်ပြောကြားခဲ့သည်။ နှင့်သန္ဓေသား (မြင့်မားသော perinatal သေဆုံးမှု, မွေးရာပါ Malformations, မွေးကင်းစကလေးများပြicationsနာများ) ။ ဆီးချိုရောဂါရှိသောမိခင်မှမွေးဖွားသောကလေးတစ် ဦး အတွက်၊ နောက်တစ်ဘဝတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်းသည် ၂% ဖြစ်သည်။ မှတ်သားစရာမှာဖခင်တွင် I အမျိုးအစားဆီးချိုရောဂါဖြစ်ပွားလျှင်၊ နှစ် ဦး စလုံးတွင် I အမျိုးအစားဆီးချိုရောဂါရှိနေခြင်းသည်ကလေး၏ ၆% ရာခိုင်နှုန်း၊ မိဘနှစ် ဦး စလုံးတွင်ဆီးချိုရောဂါဖြစ်ပွားမှု ၃၀ မှ ၃၅% အထိရောက်ရှိနိုင်သည်ကိုသတိပြုပါ။
DM သည်ဆီးချို fetopathy (DF) သို့ ဦး တည်နိုင်သည်။ DF အမျိုးအစားနှစ်မျိုးရှိနိုင်သည်။ ပထမအမျိုးအစားသည် hypotrophic ဖြစ်သည်။ DF အားလုံး၏ ၁/၃ ကိုတွက်ချက်သည် angiopathy၊ placenta ၏ရေယာဉ်ငယ်များ၏ hyalinosis နှင့်သန္ဓေသား၏သန္ဓေသားတို့၏အကျိုးဆက်ဖြစ်ပြီးသန္ဓေသား၏သန္ဓေသားသေဆုံးမှု၊ သန္ဓေသားကြီးထွားမှုနောက်ကျခြင်းနှင့်ဖွံ့ဖြိုးမှုဆိုင်ရာချို့ယွင်းမှုများဖြစ်ပေါ်နိုင်သည်။ ဒုတိယအမျိုးအစား DF သည် hypertrophic ဖြစ်ပြီးသွေးကြောဆိုင်ရာရောဂါများမရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများဖွံ့ဖြိုးပြီး၊ Macrosomy သည်မွေးကင်းစအရွယ်အလွန်ရင့်ကျက်မှုနှင့်အတူလိုက်ပါလာသည်။ မွေးကင်းစကလေးများအတွက် DF စောစောမွေးကင်းစကလေးလိုက်လျောညီထွေချို့တဲ့၏အကြောင်းရင်းဖြစ်ပါတယ်။
၂၀၁၅ မှဗြိတိန်နိုင်ငံ၏အကြံပြုချက်များအရ၊ I နှင့် II ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများအတွက်မွေးဖွားချိန်သည် ၃၇ + ၀ မှ ၃ ပတ်မှ ၃၈ + ၆ အကြား၊ GDM နှင့်ထိနိုင်သည် - ရှုပ်ထွေးမှုမရှိခြင်းတွင် ၄၀ + ၆ ပတ်အထိတိုးနိုင်သည်။ ရုရှား endocrinologists ယုံကြည်မှုအကောင်းဆုံးပို့ဆောင်မှုအချိန် 38-40 ရက်သတ္တပတ်ကြောင်းကိုယုံကြည်, အကောင်းဆုံးဖြန့်ဝေနည်းလမ်းသည်မိခင်မွေးဖွားပြီးနောက်ပြီးနောက်, glycemia ၏နာရီစောင့်ကြပ်ကြည့်ရှုနှင့်အတူမွေးဖွားသောတူးမြောင်းမှတဆင့်။ အမျိုးသားလမ်းညွှန်“ သားဖွားခြင်း” (၂၀၁၅) တွင်မည်သည့်ဆီးချိုရောဂါမျိုးကိုမဆိုသန္ဓေသားအတွက်ကိုယ်ဝန်သည် ၃၈-၃၈ ပတ်ကြာသည်နှင့်အကောင်းဆုံးမွေးရာပါတူးမြောင်းမှတဆင့်ကလေးမွေးဖွားခြင်းကို ဦး စားပေးသည်ဟုဖော်ပြထားသည်။
ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများသည်မွေးဖွားပြီးနောက်အထူးချဉ်းကပ်မှုလိုအပ်သည်။ GDM နှင့်အတူအမျိုးသမီးများအတွက်ကိုယ်ဝန်ဆောင်စဉ်စာမေးပွဲ (အစာရှောင်ခြင်းသွေးဂလူးကို့စ်နှင့် GTT ကိုဆုံးဖြတ်ခြင်း) သည်မွေးဖွားပြီးနောက်ရက်သတ္တပတ် ၆-၁၃ တွင်ပြုလုပ်သင့်သည်။ နောက်လာမည့်နေ့တွင် HbA1c NICE, 2015 အဓိပ္ပာယ်ဖွင့်ဆိုချက်ကိုအကြံပြုသည်။ ၂၀၀၈ ခုနှစ်၏အကြံပြုချက်များနှင့်မတူသည်မှာ I နှင့် II ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများသည်ရှုပ်ထွေးမှုမရှိခြင်း၊ ညွှန်ပြပါကမွေးဖွားခြင်းကိုဖြစ်စေ၊
ရုရှား endocrinologists သတိပေးချက်ကို (အထူးသဖြင့်မွေးဖွားပြီးနောက်) မွေးဖွားပြီးနောက်ကာလ၏ပထမနေ့မှစ။ အင်ဆူလင်လိုအပ်ကြောင်းသိသိသာသာကျဆင်းခြင်း, သော၎င်း၏ဆေးများ (50% သို့မဟုတ်ထိုထက်ပို) ကိုတစ် ဦး ချင်းစီကိုရွေးချယ်လိုအပ်သည်ကိုယ်ဝန်မတိုင်မီအသုံးပြုသောဆေးများနှင့်ကိုက်ညီစေခြင်းငှါအရာ။ နို့တိုက်ခြင်း၏မြင့်မားသောပြင်းထန်မှုအစာရှောင်ခြင်းဂလူးကို့စ်ကျဆင်းခြင်းနှင့်မွေးဖွားပြီး ၆-၉ ပတ်အကြာတွင်အင်ဆူလင်အဆင့်လျော့နည်းခြင်းနှင့်အင်ဆူလင် sensitivity ကိုတိုးတက်စေခြင်းနှင့်ဆက်စပ်သည်။ နို့တိုက်ခြင်းသည်ဂလူးကို့စ်ဇီဝြဖစ်ပျက်မှုနှင့်အင်ဆူလင်အာရုံခံစားမှုအပေါ်အကျိုးသက်ရောက်နိုင်သည်။ ၎င်းသည်ကိုယ်ဝန်ဆောင်ချိန် GDM ပြီးနောက်ဆီးချိုရောဂါဖြစ်နိုင်ချေကိုလျှော့ချနိုင်သည် (ERICA P. GUNDERSON, 2012, American Diabetes Association, 2015) 6, 17. I အမျိုးအစားဆီးချိုရောဂါရှိလျှင်၊ အမျုိးသမီးအားသူမအနေဖြင့်မည်သည့်အရာကိုအသိပေးသင့်သည်၊
1995 ခုနှစ်တွင် Chew E.Y. ခေါ်ပါ ရုတ်တရက်တင်းကျပ်စွာ glycemic ထိန်းချုပ်မှု retinopathy ၏ပြည်နယ်အတွက်ယိုယွင်းဖို့ ဦး ဆောင်လမ်းပြနိုင်ဆိုတဲ့အချက်ကိုမှအာရုံစူးစိုက်မှုကိုဆွဲငင်။ ကိုယ်ဝန်သည် retinopathy ၏တိုးတက်မှုအတွက်သက်သေပြနိုင်သောအချက်တစ်ခုဖြစ်သည်။ ထို့ကြောင့်ဆီးချိုရောဂါရှိသောအမျိုးသမီးတစ် ဦး အားမျက်စိစမ်းသပ်စစ်ဆေးခြင်းကိုကိုယ်ဝန်ဆောင်စဉ်နှင့်မွေးဖွားပြီး ၁ နှစ်အတွင်းအကြိမ်ကြိမ်ပြုလုပ်သင့်သည်။
သန္ဓေတားဆေးကိုအနည်းဆုံး ၁.၅ နှစ်ကြာဖော်ပြသည်။ သန္ဓေတားဆေးသည်မျိုးပွားနိုင်သောအသက်အရွယ်ရှိလိင်ဆက်ဆံသည့်အမျိုးသမီးများအတွက်ဆီးချိုရောဂါရှိသူများအားဆေးဝါးများယူဆောင်လာပြီး teratogenic အန္တရာယ်များ (angiotensin-converting enzyme inhibitors, statins) စသည်တို့ကိုညွှန်ပြသည်။ ဆယ်ကျော်သက်များနှင့်လူကြီးများအကြားဆီးချိုရောဂါရှိနေခြင်းတွင်မလိုလားအပ်သောကိုယ် ၀ န်ဆောင်မှုကိုတားဆီးရန်ပညာပေးအစီအစဉ်များကိုသိသာထင်ရှားသောအခန်းကဏ္ is မှပေးထားသည်။ သန္ဓေတားခြင်းရွေးချယ်မှုသည်အမျိုးသမီး၏ ဦး စားပေးမှုများနှင့်ဆန့်ကျင်ဖက်လက္ခဏာများရှိခြင်းအပေါ်မူတည်သည်။ ၂၀၁၅ ခုနှစ် NICE အကြံပြုချက်အရဆီးချိုရောဂါရှိသောအမျိုးသမီးများသည်ပါးစပ်တားဆေးကိုသုံးနိုင်သည်။
ထို့ကြောင့် I အမျိုးအစားဆီးချိုရောဂါသည်သားဖွားမီးယပ်အထူးကုဆရာဝန်များ၊ endocrinologists နှင့်မွေးကင်းစကလေးအထူးကုပညာရှင်များအားသူတို့၏ပညာရေးကိုစဉ်ဆက်မပြတ်တိုးတက်စေရန်၊ ဆီးချိုရောဂါကြောင့်ဖြစ်ပေါ်လာသောရောဂါများကိုကာကွယ်ခြင်း၊
ရောဂါနှင့်ရောဂါစံ
 များသောအားဖြင့်စဉ်းစားသောဆီးချိုရောဂါကိုကိုယ်ဝန်ဒုတိယနှစ်ဝက်တွင်သာရောဂါရှာဖွေတွေ့ရှိနိုင်သည်။ ထို့အပြင်ကလေးမွေးပြီးသည့်နောက်တွင်ဤအခြေအနေသည်လုံးဝပျောက်ကွယ်သွားသည်။
များသောအားဖြင့်စဉ်းစားသောဆီးချိုရောဂါကိုကိုယ်ဝန်ဒုတိယနှစ်ဝက်တွင်သာရောဂါရှာဖွေတွေ့ရှိနိုင်သည်။ ထို့အပြင်ကလေးမွေးပြီးသည့်နောက်တွင်ဤအခြေအနေသည်လုံးဝပျောက်ကွယ်သွားသည်။
ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုရှိနေစဉ်အမျိုးသမီးတစ် ဦး သည်ကလေးတစ်ယောက်ကိုပconိသန္ဓေယူနိုင်သည်။ ဂလူးကို့စ်ပါဝင်မှုမြင့်မားမှုကိုတွေ့ရှိပြီးနောက်ဘာလုပ်ရမည်နည်း။
မည်သို့ပင်ဖြစ်စေ၊ ကုထုံး၏ရည်မှန်းချက်မှာအတူတူပင်ဖြစ်သည် - သကြားဓာတ်ပမာဏပုံမှန်ပမာဏကိုထိန်းသိမ်းရန်ဖြစ်သည်။ ၎င်းသည်သင့်အားလုံးလုံးကျန်းမာသန်စွမ်းသောကလေးမွေးဖွားရန်ခွင့်ပြုလိမ့်မည်။ မျှမျှတတလိင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါရရန်အန္တရာယ်များကိုဘယ်လိုခွဲခြားသိမြင်နိုင်မလဲ။ ဤရောဂါသည်ကိုယ်ဝန်ဆောင်ခြင်းလမ်းကြောင်းကိုရှုပ်ထွေးစေနိုင်သည်။
မမွေးသေးသောကလေးမွေးဖွားရန်ပြင်ဆင်သည့်အဆင့်၌ပင်အမျိုးသမီးတစ် ဦး သည်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်နိုင်ခြေ၏အတိုင်းအတာကိုအကဲဖြတ်နိုင်သည်

- အပိုပေါင် (သို့) အဝလွန်ခြင်းရှိခြင်း (မိန်းကလေးတစ် ဦး စီသည်သူကိုယ်တိုင်၏ကိုယ်အလေးချိန်ကိုတွက်ချက်နိုင်သည်)၊
- ခန္ဓာကိုယ်အလေးချိန်သည်အသက်ကြီးလာသည်နှင့်အမျှကြီးထွားလာသည်။
- အသက်သုံးဆယ်ကျော်အမျိုးသမီးတစ် ဦး
- အတိတ်ကိုယ်ဝန်ဆောင်စဉ်ကိုယ်ဝန်ဆီးချိုရှိခဲ့သည်။ ဆရာဝန်တွေကဆီးထဲမှာဂလူးကို့စ်ပါဝင်မှုမြင့်မားတယ်။ ဒါကြောင့်အလွန်ကြီးတဲ့ကလေးမွေးဖွားလာခဲ့တယ်၊
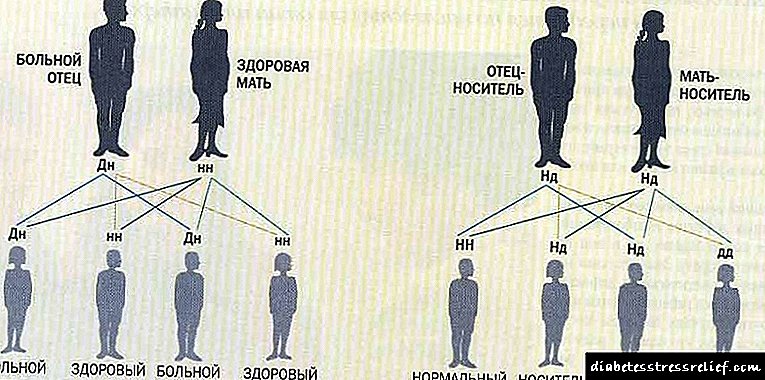
- ဆွေမျိုးများမှာလည်းဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှု၏ပြင်းထန်သောရောဂါများခံစားနေရသောကြောင့်ဖြစ်သည်။
- polycystic Ovary syndrome ရောဂါ။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုဘယ်လိုရောဂါပြသလဲ။ ၂၃ ရက်မှ ၃၀ ပတ်အတွင်းကိုယ် ၀ န်ဆောင်အမျိုးသမီးများအားအထူးပါးစပ်ဖြင့်ဂလူးကို့စ်ခံနိုင်ရည်စစ်ဆေးမှုကိုစစ်ဆေးသည်။ ထို့အပြင်၎င်းကာလအတွင်းသကြားဓာတ်ပမာဏကိုအစာအိမ်ဗလာနှင့်နာရီအနည်းငယ်အကြာတွင်သာမကအစာစားပြီးနောက်မိနစ် ၅၀ တွင်တိုင်းတာသည်။
ဒါကကျွန်တော်တို့ကိုဒီအမျိုးအစားထဲမှာရှိနေမယ့်ဆီးချိုအမျိုးအစားကိုဆုံးဖြတ်ခွင့်ပေးတယ်။ လိုအပ်ပါကဆရာဝန်ကကုသမှုနှင့် ပတ်သက်၍ အကြံဥာဏ်အချို့ပေးသည်။
ဤရောဂါကိုသိရှိနိုင်ရန်အတွက်ဂလူးကို့စ်ခံနိုင်ရည်အားစစ်ဆေးမှု၏အဓိပ္ပါယ်ရှင်းလင်းချက်:

- ဗိုက်အောင့်တွင်သကြားဓာတ်ပမာဏသည် ၅ မီလီမီတာ / လီတာအထိရှိသင့်သည်။
- တစ်နာရီအကြာ - 9 mmol / l ထက်နည်းသော၊
- နှစ်နာရီအကြာ - 7 mmol / l ထက်နည်းသည်။
စိတ် ၀ င်စားဖွယ်ကောင်းသောအနေအထားရှိအမျိုးသမီးများတွင်ခန္ဓာကိုယ်အတွင်းရှိသကြားလုံးများ၌သကြားဓာတ်ပါဝင်မှုသည်ပုံမှန်ဖြစ်သင့်သည်။ ထို့ကြောင့်ဗိုက်ဗိုက်ပေါ်သို့ခွဲခြမ်းစိတ်ဖြာခြင်းသည်လုံးဝတိကျမှန်ကန်မှုမရှိပါ။
ကိုယ်ဝန်ဆောင်နေစဉ်ဆီးချိုရောဂါ
ကိုယ်ဝန်ဆောင်နေစဉ်ဆီးချိုရောဂါသည်ဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါအုပ်စုများဖြစ်သည်။ ၎င်းသည်အင်ဆူလင်လျှို့ဝှက်ခြင်း၊ ဆီးချိုရောဂါတွင်နာတာရှည် hyperglycemia သည်အင်္ဂါအမျိုးမျိုး၊ အထူးသဖြင့်မျက်စိ၊ ကျောက်ကပ်၊ အာရုံကြောနှင့်နှလုံးသွေးကြောဆိုင်ရာစနစ်များ၏မလုံလောက်မှုကိုဖြစ်ပေါ်စေသည်။
ကိုယ်ဝန်ဆီးချိုရောဂါများအတွက်လက်တွေ့လမ်းညွှန်ချက်များ
သူတို့ကကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ၏ရောဂါနှင့်ကုသမှုများအတွက်အခြေခံနှင့်စနစ်တကျသတင်းအချက်အလက်ပေး။ အကယ်၍ အနေအထားရှိအမျိုးသမီးတစ် ဦး သည်ဤရောဂါကိုတွေ့ရှိခဲ့ပါကသူမအားအထူးအစားအစာ၊ လုံလောက်သောကာယလှုပ်ရှားမှုအဖြစ်သတ်မှတ်ခြင်းခံရပြီးနေ့စဉ်သူ၏သွေးတွင်းသကြားဓာတ်ကိုပုံမှန်အကြိမ်ကြိမ်တိုင်းတာရန်အကြံပေးသည်။
ကိုယ်ဝန်ဆောင်ချိန်အတွင်းပလာစမာဂလူးကို့စ်ပါဝင်မှုပမာဏကိုအောက်ဖော်ပြပါအတိုင်းဖော်ပြထားသည်။
- ဟက်တာအချည်းနှီးသောအစာအိမ် - 2.7 - 5 mmol / l,
- အစာစားပြီးနောက်တစ်နာရီ - ၇.၆ မီလီမီတာ / လီတာထက်နည်းသော
- နှစ်နာရီအကြာ - ၆.၄ မီလီမီတာ / လီတာ၊
- အိပ်ရာမဝင်မီ - ၆ မီလီမီတာ / လီတာ၊
- ၂.၂ း ၀၀ မှ ၆ း ၀၀ မှ ၃.၂ - ၆.၃ မီလီမီတာ / လီတာအထိရှိသည်။
အကယ်၍ သင့်တော်သောအစာအာဟာရနှင့်လေ့ကျင့်ခန်းကဂလူးကို့စ်အဆင့်ကိုပုံမှန်ပြန်ရောက်ရန်မလုံလောက်ပါကစိတ်ဝင်စားဖွယ်ကောင်းသောနေရာတွင်ရှိသောအမျိုးသမီးတစ် ဦး သည်ပန်ကရိယဆိုင်ရာဟော်မုန်းကိုဆေးထိုးရန်သတ်မှတ်ထားသည်။ မည်သည့်ကုသမှုအမျိုးအစားကိုရွေးချယ်ရမည်နည်း - ပုဂ္ဂိုလ်ရေးဆရာဝန်တစ် ဦး တည်းသာဆုံးဖြတ်သည်။
ကူးစက်ရောဂါ
အမျိုးမျိုးသောသတင်းရပ်ကွက်များအရကိုယ် ၀ န်ဆောင်အားလုံး၏ ၁ မှ ၁၄ ရာခိုင်နှုန်းသည် (လေ့လာပြီးသောလူ ဦး ရေနှင့်အသုံးပြုသောရောဂါရှာဖွေဖော်ထုတ်နည်းများပေါ် မူတည်၍) gestational diabetes ကြောင့်ရှုပ်ထွေးသည်။
မျိုးဆက်ပွားအရွယ်အမျိုးသမီးများအကြားအမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါပျံ့နှံ့မှုမှာ ၂% ဖြစ်သည်။ ကိုယ်ဝန်အားလုံး ၁% တွင်အစကမိန်းမသည်ဆီးချိုရောဂါရှိခြင်း၊ ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်ပွားမှု ၄.၅% တွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်ပွားမှု ၅% အပါအ ၀ င်ဖြစ်သည်။ ဆီးချိုရောဂါ။
သန္ဓေသားလောင်းရောဂါတိုးပွားလာခြင်း၏အကြောင်းရင်းများမှာ macrosomia, hypoglycemia, မွေးရာပါပုံမမှန်မှုများ၊ အသက်ရှူလမ်းကြောင်းဆိုင်ရာပျက်ကွက်ခြင်းရောဂါ၊ hyperbilirubinemia၊ အောက်ပါသည်မိခင်၏ဆီးချိုရောဂါ၏သက်တမ်းနှင့်ရှုပ်ထွေးမှုပေါ် မူတည်၍ အလားအလာရှိသောကလေးမွေးနိုင်မှု၏ကိန်းဂဏန်း (p,%) ၏ဖြစ်နိုင်ခြေကိုဖော်ပြသော P. White အမျိုးအစားဖြစ်သည်။
- အတန်းအေ။ ချို့တဲ့သောဂလူးကို့စ်သည်းခံစိတ်နှင့်ပြofနာများမရှိခြင်း - p = 100,
- အတန်းအစားဘီ။ ၁၀ နှစ်မပြည့်မီဆီးချိုရောဂါ၏သက်တမ်းသည်နှစ် ၂၀ ကျော်၊ သွေးကြောဆိုင်ရာရောဂါများဖြစ်ပွားခြင်းမရှိ - p = 67,
- ၁၀ တန်းမှ ၁၀ တန်းအထိ ၁၀ တန်းမှ ၁၀ တန်းအထိ၊ သွေးကြောဆိုင်ရာပြcomplနာများမရှိပါ - p = 48,
- အတန်းအစား (D) သည်အနှစ် (၂၀) ကျော်ကာလအထိ (၁၀) နှစ်အထိကြာသည်။
- Class E. ထွင်ထားတဲ၏ရေယာဉ်များတွက်ချက်မှု - p = 13,
- အတန်းအက်ဖ်နီဖရက်ပ် - p = 3 ။
ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်ကိုယ်ဝန်ဆီးချိုရောဂါ၏ဆေးဝါးကုသမှု
Metformin (သို့) Glibenclamide ကိုသောက်နေစဉ်ကိုယ် ၀ န်ရှိရင်ကလေးရဲ့ရင်သွေးကိုရှည်စေနိုင်ပါတယ်.
ဂလူးကို့စ်ကိုလျော့ချရန်ဒီဇိုင်းပြုလုပ်ထားသောအခြားဆေးဝါးများအားလုံးကိုအင်ဆူလင်ဖြင့်မသုံးပါသို့မဟုတ်အစားထိုးပါ။

ဤအနေအထားတွင်ပန်ကရိယဆိုင်ရာဟော်မုန်းတစ်မျိုးကိုသာပြုလုပ်သင့်သည်။ တိုတောင်းခြင်းနှင့်အလယ်အလတ်ကာလကြာရှည်စွာလုပ်ဆောင်နိုင်သောလူ့အင်ဆူလင်ကြိုတင်ပြင်ဆင်မှုများ၊ ဆရာဝန်မှအကြံပြုထားသည့်အလွန်တိုတောင်းသောနှင့်ကြာရှည်သောအင်ဆူလင် analog များကိုအသုံးပြုရန်ခွင့်ပြုထားဆဲဖြစ်သည်။
အကောင်းဆုံးသကြားလျှော့ချဆေးများ
ကိုယ်ဝန်ဆောင်နေစဉ်ကာလအတွင်းပါးစပ်မှသောက်သုံးရန်ရည်ရွယ်သောသကြားဓာတ်လျှော့ချသောဆေးဝါးများကိုအသုံးပြုရန်တားမြစ်သည်။နေရာရှိအမျိုးသမီးများကိုအင်ဆူလင်ကုထုံးသို့ပြောင်းသင့်သည်။
 ဒီအမျိုးမျိုးသောဆီးချိုရောဂါမှာ, အင်ဆူလင်သည်ရွှေအတိုင်းအတာဖြစ်ပါတယ်။ ပန်ကရိယဟော်မုန်းသည် glycemia ကိုလက်ခံနိုင်သောအဆင့်တွင်ထိန်းသိမ်းရန်ကူညီသည်။
ဒီအမျိုးမျိုးသောဆီးချိုရောဂါမှာ, အင်ဆူလင်သည်ရွှေအတိုင်းအတာဖြစ်ပါတယ်။ ပန်ကရိယဟော်မုန်းသည် glycemia ကိုလက်ခံနိုင်သောအဆင့်တွင်ထိန်းသိမ်းရန်ကူညီသည်။
အလွန်အရေးကြီးသည် - အင်ဆူလင်သည်အချင်းကို ဖြတ်၍ မရပါ။ ဆီးချိုရောဂါတွင်စည်းကမ်းချက်အရအဓိကအင်ဆူလင်သည်ပျော်ဝင်ပြီးခဏတာလုပ်ဆောင်သည်။
၎င်းကိုထပ်ခါတလဲလဲပြုလုပ်ရန်နှင့်စဉ်ဆက်မပြတ်အသုံးပြုရန်အတွက်အကြံပေးနိုင်သည်။ နေရာအတော်များများရှိအမျိုးသမီးများသည်ဟော်မုန်းကိုစွဲလမ်းရန်ကြောက်ကြသည်။ သို့ရာတွင်ဤဖော်ပြချက်သည်ခိုင်လုံသောအထောက်အထားမရှိသောကြောင့်ဖြစ်သည်။
ပန်ကရိယဖိနှိပ်မှုကာလကုန်ဆုံးပြီးခန္ဓာကိုယ်ကအားအင်ပြန်ကောင်းလာတာနဲ့အမျှလူ့အင်ဆူလင်ကိုထပ်မံထုတ်လုပ်တော့မှာပါ။
ကုထုံးအစားအစာ
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါအတွက်မှန်ကန်သောအာဟာရသည်အောက်ပါအတိုင်းဖြစ်သည် -

- သင်တစ်နေ့လျှင်ခြောက်ကြိမ်စားရန်လိုသည်။ နေ့စဉ်အစားအစာသုံးမျိုးနှင့်သရေစာနှစ်မျိုးပါ ၀ င်သင့်သည်။
- အလွယ်တကူအစာကြေနိုင်သောဘိုဟိုက်ဒရိတ်များအသုံးပြုခြင်းကိုလုံးဝစွန့်လွှတ်ရန်လိုအပ်သည်။ ၎င်းတို့တွင်သကြားလုံးများ၊ မုန့်ဖုတ်ထားသောကုန်ပစ္စည်းများနှင့်အာလူးများပါ ၀ င်သည်။
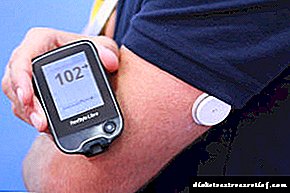
- သင်၏သကြားဓာတ်ပမာဏကို glucometer ဖြင့်တိုင်းတာရန်သေချာပါစေ။ လုံးဝနာကျင်မှုမရှိပါ သင်သည်မုန့်ညက်တိုင်းမိနစ် (၆၀) ကိုဤသို့ပြုလုပ်ရမည်။
- သင့်နေ့စဉ်မီနူးတွင်ကာဗိုဟိုက်ဒရိတ်တစ်ဝက်၊ ကျန်းမာသော lipids သုံးပုံတစ်ပုံနှင့်ပရိုတင်းလေးပုံတစ်ပုံခန့်ပါဝင်သင့်သည်။
- အစားအစာ၏စုစုပေါင်းစွမ်းအင်တန်ဖိုးသည်သင်၏အကောင်းဆုံးအလေးချိန်၏ကီလိုဂရမ်လျှင် ၃၅ kcal ခန့်ဖြစ်သည်။
ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု
 ဆီးချိုရောဂါကိုကာကွယ်ရန်ထိရောက်သောနည်းလမ်းမှာလုံလောက်သောကာယလှုပ်ရှားမှုဖြစ်သည်။ သင်သိသည့်အတိုင်းအားကစားကစားခြင်းသည်ရောဂါဖြစ်ပွားမှုကိုသိသိသာသာလျော့နည်းစေသည်။
ဆီးချိုရောဂါကိုကာကွယ်ရန်ထိရောက်သောနည်းလမ်းမှာလုံလောက်သောကာယလှုပ်ရှားမှုဖြစ်သည်။ သင်သိသည့်အတိုင်းအားကစားကစားခြင်းသည်ရောဂါဖြစ်ပွားမှုကိုသိသိသာသာလျော့နည်းစေသည်။
သို့သော်ကလေးကိုသယ်ဆောင်စဉ်လေ့ကျင့်ခန်းလုပ်ခြင်းကိုမရပ်တန့်သောအမျိုးသမီးများသည်ကိုယ်ဝန်ဆောင်ဆီးချိုဖြစ်နိုင်ခြေကိုသုံးပုံတစ်ပုံခန့်မှဖယ်ထုတ်ပစ်သည်။
ရိုးရာကုစား
အခြားဆေးများကဇီဝြဖစ်ပျက်မှုကိုပုံမှန်ဖြစ်စေပြီးအင်ဆူလင်ထုတ်လုပ်မှုကိုထိန်းညှိပေးသည်။
ဒီမှာကောင်းတဲ့ချက်ပြုတ်နည်းများအချို့ရှိပါတယ်။

- ပထမ ဦး စွာသင်တစ် ဦး ဒဏ်ငွေ grater အပေါ်တစ် ဦး လတ်ဆတ်သောသံပုရာဆန်ခါဖို့လိုအပ်ပါတယ်။ ဒီဇွန်းသုံးဇွန်းကိုရသင့်တယ်။ ခြစ်ထားသော parsley အမြစ်နှင့်ကြက်သွန်ဖြူကိုထည့်သွင်းသင့်သည်။ ရရှိလာတဲ့အရောအနှောကိုတစ်ပါတ်ကြာအောင်ထားရမည်။ ၎င်းကိုအချိုပွဲဇွန်းတွင်တစ်နေ့လျှင်သုံးကြိမ်အသုံးပြုရန်လိုအပ်သည်။ ဒီကိရိယာကကလေးငယ်ကိုသယ်ဆောင်နေတဲ့အမျိုးသမီးတွေအတွက်လုံးဝလုံခြုံတယ်၊
- သင်သည်လတ်ဆတ်သောဟင်းသီးဟင်းရွက်များမှပုံမှန်ဖျော်ရည်ကိုပြုလုပ်နိုင်သည်။ ၎င်းသည်ခန္ဓာကိုယ်ကိုအသုံးဝင်သောအရာများနှင့်ဓာတ်သတ္တုများဖြင့်ပြည့်နှက်စေပြီးပန်ကရိယမှအင်ဆူလင်ထုတ်လုပ်မှုကိုလှုံ့ဆော်ပေးသည်။
ကိုယ်ဝန်ဖျက်ချဘို့လက္ခဏာများ
 ကိုယ်ဝန်ဖျက်ချဘို့လက္ခဏာများပါဝင်သည်:
ကိုယ်ဝန်ဖျက်ချဘို့လက္ခဏာများပါဝင်သည်:
- သိသာထင်ရှားသောအန္တရာယ်ရှိသောသွေးကြောနှင့်နှလုံးရောဂါများ၊
- ဆီးချို nephropathy,
- ဆီးချိုရောဂါကိုအနုတ်လက္ခဏာအချက်နှင့်ပေါင်းစပ်သည်။
- ဖခင်နှင့်အမေတွင်ဆီးချိုရောဂါ၊
- ischemia နှင့်အတူပေါင်းစပ်ဆီးချိုရောဂါ။
ဆက်စပ်ဗီဒီယိုများ
ဗီဒီယိုထဲမှာကိုယ်ဝန်ဆီးချိုရောဂါ၏ရောဂါရှာဖွေကုသမှုနှင့်ခေတ်မီချဉ်းကပ်မှုအကြောင်း
သငျသညျကိုယ်ဝန်ဆောင်စဉ်ကိုယ်ဝန်ဆီးချိုရောဂါရှိလျှင်, ပြီးတော့သူကလေးမွေးဖွားပြီးနောက်သူပျောက်ကွယ်သွားခဲ့လျှင်, သင်အပန်းဖြေမနေသင့်။ အချိန်ကြာလာသည်နှင့်အမျှသင်သည်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိကြောင်းစစ်ဆေးနိုင်သည့်အခွင့်အလမ်းရှိနေသေးသည်။
များသောအားဖြင့်သင့်တွင်အင်ဆူလင်ကိုခုခံနိုင်စွမ်းရှိသည် - ပန်ကရိယ၏ဟော်မုန်းကိုအထိခိုက်မခံပါ။ ဒါဟာပုံမှန်ပြည်နယ်အတွက်, ဒီခန္ဓာကိုယ်ချွတ်ယွင်းကြောင်းထွက်လှည့်။ ပြီးတော့ကိုယ်ဝန်ဆောင်နေချိန်မှာသူ့အပေါ် ၀ န်ထုပ်ဝန်ပိုးကပိုကြီးလာတယ်။ အဲဒါကြောင့်သူကအင်ဆူလင်မှန်ကန်သောပမာဏကိုထုတ်လုပ်တာကိုရပ်လိုက်တယ်။
- အချိန်ကြာမြင့်စွာသကြားဓာတ်ကိုတည်ငြိမ်စေသည်
- ပန်ကရိယအင်ဆူလင်ထုတ်လုပ်မှုကိုပြန်လည်ရရှိသည်
ပိုမိုလေ့လာပါ။ မူးယစ်ဆေးမဟုတ်ပါဘူး။ ->
မော်စကို 2019
ဤစာသည်သားဖွားမီးယပ်အထူးကုဆရာဝန်များ၊ အထူးကုဆရာဝန်များနှင့်အထွေထွေဆရာဝန်များအတွက်ရည်ရွယ်ပါသည်။ကိုယ်ဝန်ဆောင်ကာလနှင့်မွေးဖွားပြီးသည့်နောက်ကိုယ်ဝန်သည်ဆီးချိုရောဂါ (GDM) ရှိသည့်အမျိုးသမီးများအတွက်စီမံခန့်ခွဲမှုနှင့်ဖြန့်ဝေသည့်နည်းဗျူဟာများကိုလည်းဤစာတွင်ဖော်ပြထားသည်။ စာ၏ကဏ္ One တစ်ခုမှာသန္ဓေသားအချိုးအစားကိုစစ်ဆေးခြင်းနှင့်ဆီးချို fetopathy ၏ visceral လက္ခဏာများကိုဆုံးဖြတ်ခြင်းအပေါ် အခြေခံ၍ ဆီးချိုရောဂါ fetopathy နှင့်သန္ဓေသားရင့်ကျက်မှုကိုဆုံးဖြတ်ရန်နည်းလမ်းကိုအထူးပြုလေ့လာခြင်းဖြစ်သည်။
ဤစာသည် GDM အတွက်စီမံခန့်ခွဲမှုနည်းဗျူဟာအတွက်လမ်းညွှန်တစ်ခုဖြစ်သည်။ GDM ရှိကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်ကျန်းမာရေးစောင့်ရှောက်မှုအရည်အသွေးကိုအကဲဖြတ်ရန်“ ကိရိယာများ” ပါရှိသည်။
လုပ်ငန်းအဖွဲ့၏ဖွဲ့စည်းမှု
ရုရှားဖက်ဒရေးရှင်း၏ဂုဏ်ထူးဆောင်သိပ္ပံပညာရှင်၊ ရုရှားသိပ္ပံအကယ်ဒမီ၊ ပါမောက္ခ၊ ဆေးဘက်ဆိုင်ရာသိပ္ပံဆရာဝန် V. Radzinsky
ရုရှားသိပ္ပံအကယ်ဒမီ၏ပါမောက္ခ၊ ပါမောက္ခ V.I. Krasnopolsky, ဆေးသိပ္ပံဆရာဝန်၊ ပါမောက္ခ V.A. Petrukhin
ဆေးသိပ္ပံဆရာဝန် Startseva N.M. အယူဝါဒ။ ပျားရည် သိပ္ပံ V.M. Guryeva, F.F. Burumkulova, M.A. Chechneva, ပါမောက္ခ S.R.Mravyan, T.S. Budykina ။
N.E. အမည်ရှိဆေးရုံဆေးခန်းအမှတ် ၂၉ မှဆရာဝန် Bauman, ဆေးဘက်ဆိုင်ရာသိပ္ပံကိုယ်စားလှယ်လောင်း၊ O. Papysheva၊ သားဖွားမီးယပ်အထူးကုဆေးခန်း၊ ဆေးခန်း၊ ၂၉ Esipova L.N.
အမည်ရှိဒုတိယကာကွယ်ရေး ဦး စီးချုပ်ဆရာဝန် 1 ဆေးရုံ N.I. သားဖွားမီးယပ်အထူးကုဆရာဝန်ကြီး Oleneva M.A. မှ Pirogov
၆ ခုကိုယ် ၀ န်ရောဂါဗေဒဌာန၊ စီးတီးလက်တွေ့ဆေးရုံကြီး ၂၉ Lukanovskaya OB
သားဖွားမီးယပ်အထူးကုဆရာဝန်။ ပျားရည် သိပ္ပံ Kotaysh G.A.
ဆေးဘက်ဆိုင်ရာသိပ္ပံပညာရှင် T.S. Kovalenko၊ S.N. Lysenko, T.V. Rebrova, Ph.D. E.V. Magilevskaya, M.V. Kapustina, Physics of Doctor ။ - Mat.Science Yu.B. Kotov ။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ (GDM) သည်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်အတွေ့ရအများဆုံးဇီဝဖြစ်စဉ်ရောဂါဖြစ်ပြီးမကြာခဏတွေ့ကြုံရသောသားဖွားမီးယပ်အထူးကုဆရာဝန်ကြီးဖြစ်သည်။ ၄ င်း၏ပျံ့နှံ့မှုသည်စုစုပေါင်းကိုယ် ၀ န်ဆောင်မှု၏ ၄-၂၂% ဖြစ်သည်။
GDM ၏အရေးပါသောလက္ခဏာတစ်ခုမှာလက်တွေ့လက္ခဏာများလုံးဝနီးပါးမရှိခြင်းဖြစ်သည်၊ ၎င်းသည်ရောဂါလက္ခဏာကိုသိသိသာသာနှောင့်နှေးမှုနှင့်ဖြစ်စေ၊ သတ်မှတ်ထားသောနှင့် / သို့မဟုတ်လုံလောက်စွာမကုသသော GDM ရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများ၏ကိုယ်ခန္ဓာအတွင်းဇီဝဖြစ်စဉ်ပြောင်းလဲမှုများသိသိသာသာကိုယ်ဝန်ဆောင်ခြင်း၊ ကလေးမွေးဖွားခြင်းနှင့်မွေးကင်းစတွင်မြင့်မားသောနာမကျန်းဖြစ်ခြင်းများစွာဖြစ်ပေါ်စေသည်။ ဤကိစ်စနှငျ့ ပတျသကျ၍ 2013 ခုနှစ်တွင်ရုရှားနိုင်ငံတွင် 2013/12/13/13/13/13/13/13/13/13/13/13/13/13/ မှာဒ, 12, 17, 2013, ရုရှားဖက်ဒရေးရှင်း၏ကျန်းမာရေးဝန်ကြီးဌာန၏လက်တွေ့အကြံပြုချက်များအရ, ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုဖယ်ထုတ်ရန်အားလုံးကိုယ်ဝန်မိန်းမတို့ကိုတစ် ဦး စုစုပေါင်းစိစစ်, သို့သော်, ထိုကဲ့သို့သောလူနာများ၏စီမံခန့်ခွဲမှုနှင့်ဖြန့်ဝေ၏သားဖွားလက္ခဏာများသူတို့ကိုလုံလောက်စွာဖုံးလွှမ်းကြသည်မဟုတ်။ ။
ကိုယ်ဝန်ဆီးချိုရောဂါ (GDM) သည်ရောဂါတစ်ခုဖြစ်သည်, hyperglycemia ဖြင့်သွင်ပြင်လက္ခဏာကိုပထမ ဦး ဆုံးကိုယ်ဝန်ဆောင်စဉ်ကတွေ့ရှိခဲ့သော်လည်းထင်ရှားသောဆီးချိုရောဂါအတွက်စံနှုန်းများနှင့်မကိုက်ညီပါ။
GDM ကိုခွဲခြားသတ်မှတ်ရာတွင်သားဖွားမီးယပ်အထူးကုဆရာဝန်၏လုပ်ဆောင်ချက်များ -
ပထမသုံးလပတ်တွင် GDM ရောဂါလက္ခဏာပြသည့်အခါများတွင်အလွယ်တကူအစာကြေလွယ်သောဘိုဟိုက်ဒရိတ် (နောက်ဆက်တွဲ ၁) မှအပဂလကာemiaဖြင့်မိမိကိုယ်ကိုစောင့်ကြည့်ခြင်းနှင့်ဂလခိမင်၏မိမိကိုယ်ကိုစောင့်ကြည့်စစ်ဆေးခြင်း မှလွဲ၍ အစားအစာကိုသတ်မှတ်သည်။
GDM ၏ရောဂါကိုဖော်ထုတ်ရန်နှင့် / သို့မဟုတ်ဂလူးကို့စ်သည်းခံစိတ်ကိုစစ်ဆေးရန် endocrinologist မှအထူးအကြံဥာဏ်မလိုအပ်ပါ။
· glycemia နှင့်နေ့စဉ်မှတ်တမ်းများကိုချုပ်တည်းခြင်းသည်မွေးဖွားသည့်အချိန်အထိဆက်လက်တည်ရှိသည်။
·ကိုယ်တိုင်လေ့လာစောင့်ကြည့်သောပစ်မှတ်များ
Plasma ရလဒ်ရလဒ်
1 နာရီအစာစားပြီးနောက်
ဆီး Ketone အလောင်းများ
•ထင်ရှားသောဆီးချိုရောဂါကိုတွေ့ရှိပါက (ကိုယ်ဝန်ဆောင်) ချက်ချင်းဆီးချိုရောဂါအမျိုးအစားကိုရှင်းလင်းရန်နှင့်ကုထုံးကိုညွှန်ကြားရန် endocrinologist ထံသို့သွားသည်။ နောင်အနာဂတ်တွင်ထိုကဲ့သို့သောကိုယ်ဝန်ဆောင်အမျိုးသမီးများအားစီမံခန့်ခွဲမှုကိုသားဖွားမီးယပ်အထူးကုဆရာဝန်နှင့်အတူ endocrinologist နှင့်အတူလုပ်ဆောင်သည်။
အင်ဆူလင်ကုထုံးကိုညွှန်ကြားသည့်အခါကိုယ်ဝန်ဆောင်အမျိုးသမီးကို endocrinologist / therapist နှင့်သားဖွားမီးယပ်အထူးကုတို့က ဦး ဆောင်သည်။ GDM ၏မှတ်ပုံတင်တွင်သို့မဟုတ်အင်ဆူလင်ကုထုံးစတင်စသည့်အခါဆေးရုံတက်ရန်မလိုအပ်ပါ။ သားဖွားမီးယပ်ရောဂါများရှိနေခြင်းအပေါ်တွင်သာမူတည်သည်။
သားဖွားမီးယပ်အထူးကုဆရာဝန်၏လေ့လာတွေ့ရှိချက်များမှာ -
ပထမသုံးလပတ်တွင် - ၄ ပတ်အတွင်းအနည်းဆုံး ၁ ကြိမ်၊ ဒုတိယသုံးလပတ်တွင် ၃ ပတ်အတွင်းအနည်းဆုံး ၁ ကြိမ်၊ ၂၈ ပတ်အပြီးတွင် - ၂ ပတ်အတွင်းအနည်းဆုံး ၁ ကြိမ် - ၇ ပတ်မှ ၁၀ ရက်အတွင်းအနည်းဆုံး ၁ ကြိမ် (အတွက်) သားဖွားရောဂါများ၏ဖြစ်နိုင်ခြေဖွံ့ဖြိုးတိုးတက်ရေးကိုစောင့်ကြည့်) ။
ultrasound စစ်ဆေးမှုပြုလုပ်ရန်အတွက် ultrasound diagnostic device လိုအပ်သည်မှာကြိမ်နှုန်း ၃.၅ MHz နှုန်းဖြင့်သားဖွားလေ့လာမှုများအတွက်အသုံးပြုသောစံခုံးအာရုံခံကိရိယာတပ်ဆင်ထားသည်။ 2-6 MHz Multi- frequency ကြိမ်နှုန်းခုံးအာရုံခံကိရိယာတစ်ခုသို့မဟုတ် 2-8 MHz Multi- ကြိမ်နှုန်းခုံးအာရုံခံကိရိယာတပ်ဆင်ထားသောမြင့်မားသောသို့မဟုတ်ကျွမ်းကျင်သောအတန်းအစားတူရိယာတစ်ခုကိုစစ်ဆေးသည့်အခါအကောင်းဆုံးရလဒ်များကိုရရှိသည်။
· သန္ဓေသား macrosomy - ပေးထားသောကိုယ်ဝန်ကာလအတွက်သန္ဓေသားထု၏ ၉၀ ရာခိုင်နှုန်းပိုလျှံသည်။ macrosomia အမျိုးအစားနှစ်မျိုးရှိသည်။
- ဖွဲ့စည်းတည်ဆောက်ပုံဆိုင်ရာ၊ မျိုးရိုးဗီဇအားဖြင့်ဆုံးဖြတ်ထားသည့်ဖွဲ့စည်းပုံ - macrosomia အမျိုးအစားကိုမိခင်၏ဂလီးကွေးရောဂါအဆင့်မှမဆုံးဖြတ်နိုင်ပါ။
·ဆီးခုံ fetopathy တွင်အချိုးမညီသော macrosomia အမျိုးအစားကိုတွေ့ရှိရသည်။ ပုံမှန်ကိုယ်ဝန်ဆောင်ချိန်တွင် ၀ မ်းဗိုက်၏ ၉၀ ရာခိုင်နှုန်းကျော်ကျော်သည် ဦး ခေါင်းအရွယ်အစားနှင့်တင်ပါးဆုံရိုး၏ပုံမှန်ညွှန်းကိန်းများဖြင့်တိုးပွားလာသည်။
·နှစ်ချက်ခေါင်းခေါင်း
·လည်ပင်း၏အရေပြားအောက်ဆုံးအဆီအထူ> ၀.၃၂ စင်တီမီတာ
·ရင်ဘတ်နှင့်ဝမ်းဗိုက်၏အရေပြားအောက်ဆုံးအဆီ> ၀.၅ စင်တီမီတာ။
၂၆ ပတ်မှအနည်းဆုံး ၄ ပတ်အတွင်း ၁ ကြိမ်၊ ၃၄ ပတ်မှအနည်းဆုံး ၁ ပတ် ၂ ပတ်၊ ၃၇ ပတ်မှ ၁ ကြိမ်အနည်းဆုံး ၁ ရက် ၇ ရက်သို့မဟုတ်မကြာခဏဖော်ပြသည်။
GDM ရှိကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်အဆင့် ၂-၃ ရှိသားဖွားမီးယပ်ဆိုင်ရာအဖွဲ့အစည်းများရှိသားဖွားရောဂါလက္ခဏာများအရဖျော်ဖြေသည်၊ အင်ဆူလင်ကုထုံးကိုညွှန်းဆိုရန်အတွက်ဆေးရုံကိုအထူးဆေးရုံတစ်ခုသို့မဟုတ် endocrinologist ၏ကြီးကြပ်မှုအောက်တွင်သားဖွားဌာနတွင်ပြုလုပ်သည်။
သွေးပေါင်ချိန်စောင့်ကြည့်
·၎င်းကိုပြင်ပလူနာအနေဖြင့် ပြုလုပ်၍ သွေးပေါင်ချိန်ကိုမိမိကိုယ်မိမိစောင့်ကြည့်စစ်ဆေးသည့်ဒိုင်ယာရီ (လူနာမှတစ်နေ့လျှင် ၂ ကြိမ်မှ ၄ ကြိမ်သွေးပေါင်ချိန်ကိုတိုင်းတာသည်) ၏အကူအညီဖြင့် ပြုလုပ်၍ လာရောက်လည်ပတ်သည့်အခါဆရာဝန်ထံတင်ပြခြင်းဖြစ်သည်။ သွေးပေါင်ချိန်တိုင်းတာသည့် ၁/၃ ထက်ပိုသောသွေးပေါင်ချိန်ပမာဏသည် ၁၃၀/၈၀ မီလီမီတာ Hg ထက်ကျော်လွန်ပါကစနစ်တကျသွေးတိုးရောဂါကိုကုသရန်လိုအပ်သည်။
လက္ခဏာများအရသွေးပေါင်ချိန်ကိုနေ့စဉ်စောင့်ကြည့်စစ်ဆေးသည် (ပြင်ပလူနာတွင်သွေးပေါင်ချိန်တိုးခြင်း၊ သွေးပေါင်ချိန်ကိုမိမိကိုယ်မိမိစောင့်ကြည့်စစ်ဆေးသည့်ဒိုင်ယာရီ၊ proteinuria, edema သို့မဟုတ် preeclampsia ၏အစောပိုင်းမှတ်တမ်းများအရသွေးပေါင်ချိန်တိုးခြင်းဖြစ်စဉ်များ) ။
ခန္ဓာကိုယ်အလေးချိန်ထိန်းချုပ်မှု
·ကိုယ်အလေးချိန်စောင့်ကြည့်ခြင်းကိုအပတ်စဉ်ပြုလုပ်သည်။ ခွင့်ပြုထားသောကိုယ်အလေးချိန်ကိုနောက်ဆက်တွဲ ၂ တွင်ဖော်ပြထားသည်။
·ပိုလျှံသောကိုယ်အလေးချိန်ကိုမြှင့်တင်ရန်နေ့စဉ်ကယ်လိုရီစားသုံးမှုကိုလျှော့ချရန် (စားသုံးမှုပမာဏလျှော့ချရန်၊ အစားအစာမှကယ်လိုရီမြင့်သောအစားအစာများကိုဖယ်ထုတ်ပြီးစသည်တို့) နှင့်မော်တာလှုပ်ရှားမှုများကိုတိုးမြှင့်ရန်အကြံပြုသည်။ ကိုယ် ၀ န်ဆောင်အမျိုးသမီးများအနေဖြင့်ကိုယ်အလေးချိန်တိုးရန်အတွက်အစားအသောက်ဆိုင်ရာအကြံပြုချက်များကိုလိုက်နာသင့်သည်။
ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုအစာရှောင်ခြင်းနေ့ရက်များမသတ်မှတ်သင့်ပါ။
ကိုယ်ဝန်ဆောင်ချိန်တွင် GDM ကြောင့်ရှုပ်ထွေးမှုသည်အရေးကြီးသည်။ ၎င်းသည်ဆီးချိုရောဂါအတွက်လျော်ကြေးငွေကိုတိုးတက်စေခြင်း၊ ကိုယ်အလေးချိန်တိုးခြင်းမှကာကွယ်ခြင်း၊ သန္ဓေသား macrosomia နှင့်ဝမ်းဗိုက်မွေးဖွားမှုနှုန်းကိုလျော့နည်းစေသောကြောင့်ဖြစ်သည်။ ၆၊ ၇။ ထောက်ခံထားသောအမျိုးအစားများ၊ ။
Ø ပထမသုံးလပတ်တွင်ရောဂါရှာဖွေတွေ့ရှိခဲ့သည့်ထင်ရှားသောဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများသည်ကိုယ်ဝန်ဆောင်စဉ် ၁၁-၁၄ ပတ်အတွင်းကိုယ်ဝန်ဆောင်ခြင်းကိုပထမဆုံးစစ်ဆေးမှုကိုဂရုတစိုက်ပြုလုပ်ရန်လိုအပ်သည်။ အဘယ်ကြောင့်ဆိုသော် hyperglycemia သည်ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီနှင့်ကိုယ်ဝန်၏အစောပိုင်းအဆင့်များ၌ teratogenic အကျိုးသက်ရောက်မှုရှိနိုင်သည်။ ထိုကဲ့သို့သောအမျိုးသမီးများအတွက်ပုံသဏ္Theာန်ပုံသဏ္frequencyာန်သည်လူ ဦး ရေထက် 2-3 ဆပိုမိုမြင့်မားသည်။
Ø ရုရှားဖက်ဒရေးရှင်းတွင်ကိုယ် ၀ န်နှင့်မိခင်နို့တိုက်ကျွေးနေစဉ်ပါးစပ် hypoglycemic ဆေးများကိုခွင့်မပြုပါ။
သားဖွားရောဂါများ၏ကုသမှု
·အချိန်မရွေးကိုယ် ၀ န်ရပ်ဆိုင်းခြင်း၏ခြိမ်းခြောက်မှုကိုယေဘုယျအားဖြင့်လက်ခံထားသောအစီအစဉ်များအရပြုလုပ်သည်။ ဆီးချိုရောဂါတွင် gestagens ကိုအသုံးပြုခြင်းသည်ဆန့်ကျင်ခြင်းမဟုတ်ပါ။ ညွှန်ပြချက်များအရမွေးကင်းစ၏အသက်ရှူလမ်းကြောင်းဆိုင်ရာစိတ်ဆင်းရဲမှုရောဂါ၏ကြိုတင်ကာကွယ်မှုကိုယေဘုယျအားဖြင့်လက်ခံထားသောအစီအစဉ်များအရပြုလုပ်သည်။ corticosteroid ကုထုံး၏နောက်ခံတွင်၊ ဂလူးကို့စ်ကိုကာလတိုတိုးမြှင့်ခြင်းသည်ဖြစ်နိုင်သည်။ ၎င်းသည်မိမိကိုယ်ကို ပို၍ ဂရုတစိုက်စောင့်ကြည့်ခြင်းနှင့်အချို့ကိစ္စများတွင်အင်ဆူလင်ကိုဆေးထိုးချိန်ညှိခြင်းလိုအပ်သည်။
GDM ရှိမည်သည့်ကိန်းဂဏန်းမျိုးမဆိုသွေးလွှတ်ကြောသွေးတိုးရောဂါကိုကုသရာတွင်ဗဟိုပြုဆေးများ (methyldopa)၊ calcium antagonists (nifedipine, amlodipine, etc) တွင် beta-blockers ကိုအသုံးပြုသည်။ angiotensin-converting enzyme၊ angiotensin-II receptor blockers၊ rauwolfia ၏ alkaloids တို့ကိုတားမြစ်ထားသည်။
gestational hypertension (GAG) သို့မဟုတ် preeclampsia သို့ဆက်သွယ်ခြင်းသည်သားဖွားဆေးရုံတွင်ကုသမှုလိုအပ်သည်။ ကုသမှုကိုယေဘုယျအားဖြင့်လက်ခံထားသောအစီအစဉ်များအရပြုလုပ်သည်။
ဆီးချိုရောဂါ fetopathy နှင့် polyhydramnios ၏ ultrasound နိမိတ်လက္ခဏာများကိုစစ်ဆေးသည့်အချိန်၌ပါးစပ်ဂလူးကို့စ်သည်းခံစိတ်ကိုစစ်ဆေးခြင်းမပြုလုပ်သောအခါများတွင်ဗလာအစာအိမ်ဂလူးကို့စ်ကိုအကဲဖြတ်သည်။ ဒီညွှန်ပြချက်ပါ >၅.၁ မီလီမီတာ / ၁.၁ glicemia ကိုအစားအသောက်နှင့်မိမိကိုယ်ကိုချုပ်တည်းခြင်းနှင့် GDM ရှိကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်စီမံခန့်ခွဲမှုနည်းဗျူဟာများအသုံးပြုရန်ညွှန်ကြားသင့်သည်။
- ultrasound စစ်ဆေးခြင်းဖြင့်ဆီးချိုရောဂါ fetopathy သို့မဟုတ် polyhydramnios ကိုစစ်ဆေးခြင်းသည်အင်ဆူလင်ကုထုံးကိုချိန်းဆိုသည့်လက္ခဏာဖြစ်သည်။ပင်ပုံမှန် glycemia နှင့်အတူချုပ်တည်းခြင်း၏ဒိုင်ယာရီအရသိရသည်။ အင်ဆူလင်ကုထုံးကိုညွှန်ကြားရန်၊ ကိုယ်ဝန်ဆောင်အမျိုးသမီးသည် endocrinologist ထံသို့ချက်ချင်းသွားသည်။
GDM ရှိကိုယ်ဝန်ဆောင်မိခင်များကိုစီမံခန့်ခွဲရန်လိုအပ်သည်
interdisciplinary ချဉ်းကပ်မှု (သားဖွားမီးယပ်အထူးကု၊ အထွေထွေရောဂါကုဆရာဝန် / endocrinologist / အထွေထွေရောဂါကုဆရာဝန်)
သားဖွားမီးယပ်အထူးကုသည်သန္ဓေသားအတွင်းရှိ macrosomia / ဆီးချို fetopathy ဖွဲ့စည်းခြင်းနှင့်ပတ်သက်သောသတင်းအချက်အလက်များကို endocrinologist အားပေးရပါမည်။
GDM ဖြင့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအားပေးပို့ခြင်း
GDM ပါ ၀ င်သောကိုယ် ၀ န်ဆောင်အမျိုးသမီးများ၊ အစားထိုးအစားအစာနှင့်သားဖွားမီးယပ်ဆိုင်ရာပြicationsနာများမရှိခြင်းအဆင့် ၂ ရှိအလယ်အလတ်အဆင့်ဆေးရုံတွင်အင်ဆူလင်ကုထုံးသို့မဟုတ်သားဆက်ခြားခြင်းဆေးရုံတွင်သားဖွားရောဂါများကိုမွေးဖွားသည်။
·မွေးဖွားရန်အတွက် GDM ရှိသည့်လူနာများအားဆေးရုံတင်ရန်စီစဉ်ထားသည့်ကာလကိုသားဖွားမီးယပ်ရောဂါများ၊ မွေးရာပါအန္တရာယ်အချက်များပေါ် မူတည်၍ တစ် ဦး ချင်းစီဆုံးဖြတ်သည်။
·ကိုယ်ဝန်ဆောင်ဆီးချို၊ အဟာရပြည့်ဝသောအစားအစာနှင့်သားဖွားမီးယပ်ဆိုင်ရာရောဂါများမရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်ရက်သတ္တပတ် ၄၀ အကြာသို့မဟုတ်အလုပ်သမားစတင်ခြင်းနှင့်အတူမွေးဖွားရန်ဆေးရုံတင်ရသည်။
- အင်ဆူလင်ကုထုံးအပေါ် GDM နှင့်အတူဆီးချို fetopathy နှင့်ကောင်းစွာထိန်းချုပ်ထားသောဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်ခြင်းအားဖြင့်သားဖွားမီးယပ်ဆိုင်ရာပြicationsနာများမရှိခြင်း - ကိုယ်ဝန်ဆောင်စဉ် ၃၉ ပတ်နောက်ကျခြင်း။
macrosomia နှင့် / သို့မဟုတ်ဆီးချို fetopathy ၏ရှေ့မှောက်တွင် polyhydramnios သည် ၃၇ ပတ်အကြာတွင်ဆေးရုံတက်ရန်စီစဉ်ထားသည်။
ပေးပို့၏စည်းကမ်းချက်များနှင့်နည်းလမ်းများ။
GDM သည်ကဲသာခွဲစိတ်ခြင်းနှင့်စောစီးစွာမွေးဖွားခြင်းအတွက်ညွှန်ပြခြင်းမဟုတ်ပါ။ ဆီးချိုရောဂါသန္ဓေသားလောင်းရှိနေခြင်းသည်မိခင်နှင့်သန္ဓေသား၏ကျေနပ်ဖွယ်အခြေအနေဖြင့်စောစောစီးစီးမွေးဖွားရန်ညွှန်ပြချက်မဟုတ်ပါ။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုမွေးဖွားခြင်း။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါသည်ကဲသာဆေးခွဲစိတ်ကုသမှုခံယူရန်ညွှန်ပြချက်မဟုတ်ပါ။
ကိုယ် ၀ န်ဆောင်နည်းလမ်းကိုကိုယ် ၀ န်ဆောင်အမျိုးသမီးတစ် ဦး ချင်းစီ၏သားဖွားအခြေအနေအပေါ် အခြေခံ၍ ဆုံးဖြတ်သည်။
GDM ရှိ cesarean section အတွက်လက္ခဏာများကိုသားဖွားမီးယပ်တွင်လက်ခံသည်။ အကယ်၍ သန္ဓေသားသည်မွေးရာပါဒဏ်ရာ (ပခုံး၏ dystocia) ကိုရှောင်ရှားရန်အတွက်ဆီးချိုရောဂါလက္ခဏာများလက္ခဏာပြနေသည်ဆိုပါကအချို့ကိစ္စများတွင် CS အတွက်လက္ခဏာများကိုတိုးချဲ့ရန်အကြံပြုလိုသည် (သန္ဓေသား၏ခန့်မှန်းအလေးချိန်မှာ ၄၀၀၀ ဂရမ်ထက်ပိုသည်) ။
GDM အတွက်စီစဉ်ထားသော cesarean အပိုင်း၏စည်းကမ်းချက်များကိုတစ် ဦး ချင်းအနေဖြင့်သတ်မှတ်သည်။ မိခင်နှင့်သန္ဓေသား၏ကျေနပ်ဖွယ်အခြေအနေ၊ ဆီးချိုရောဂါနှင့် macrosomia / ဆီးချိုရောဂါ fetopathy မရှိခြင်း၊ သားဖွားမီးယပ်ဆိုင်ရာပြpregnancyနာများ၊
macrosomia / ဆီးချိုရောဂါသန္ဓေတည်ခြင်း၏တည်ရှိမှုတွင်ကိုယ်ဝန်သည် ၃၈-၃၉ ပတ်ထက် ပို၍ ကြာခြင်းသည်မသင့်လျော်ပါ။
ကောင်းမွန်စွာလျော်ကြေးပေးထားသော GDM၊ fetopathy နှင့်သားဖွားရောဂါများမရှိခြင်း၊ မိခင်နှင့်သန္ဓေသား၏ကျေနပ်ဖွယ်အခြေအနေဖြင့်လိင်အင်္ဂါလှုပ်ရှားမှုအလိုအလျောက်ဖွံ့ဖြိုးမှုသည်အကောင်းဆုံးဖြစ်သည်။ ၄ င်း၏မရှိခြင်းသည်ကိုယ်ဝန်ကိုရက်သတ္တ ၄၀ အထိ ၅ ရက်အထိကြာရှည်စွာပြုလုပ်နိုင်ပြီး၊ ယေဘုယျအားဖြင့်လက်ခံထားသော protocol များအရအလုပ်သမားများအားသွေးဆောင်ခြင်းဖြင့်ပြုလုပ်သည်။
GDM ဖြင့်သဘာဝမွေးဖွားသည့်တူးမြောင်းမှတစ်ဆင့်အလုပ်သမားစီမံခန့်ခွဲမှု၏အင်္ဂါရပ်များ
၎င်းသည်အလုပ်သမားအစတွင်ပုံမှန်နှုန်းဖြင့်လုပ်ဆောင်သည် - သန္ဓေသား၏အခြေအနေကိုအလုပ်သမားစည်းမျဉ်းနှင့်အညီစောင့်ကြည့်ခြင်း၏ပြတ်တောင်းပြတ်တောင်းသောပုံစံသို့ကူးပြောင်းခြင်း။ oxytocin ပြုတ်ရည်သို့မဟုတ် epidural analgesia အားဖြင့် induction လုပ်ဆောင်သောအခါ, စဉ်ဆက်မပြတ် cardiotogographic စောင့်ကြပ်ကြည့်ရှုဖျော်ဖြေနေသည်။
ရှိပြီးသား protocols များအရသိရသည်ကောက်ယူခဲ့သည်။
ကလေးမွေးဖွား glycemia ထိန်းချုပ်မှု
၎င်းကိုဓာတ်ခွဲခန်းတွင် (သို့) သယ်ဆောင်ရလွယ်ကူသော glucometer ကိုအသုံးပြုခြင်း) အင်ဆူလင်ကုထုံးကိုခံယူထားသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများသာ ၂-၂.၅ နာရီတိုင်း ၁ ကြိမ်တခါပြုလုပ်သည်။
ကိုယ်ဝန်ဆောင်မိခင်တစ် ဦး သည်ကိုယ်ဝန်ဆောင်ချိန်မတိုင်မီအချိန်ကြာမြင့်စွာလုပ်ဆောင်သောအင်ဆူလင်ကိုမိတ်ဆက်ပေးခဲ့ပါက၊ ကလေးမွေးဖွားစဉ်အတွင်းဂလူးကို့စ် (glucose) ဖြေရှင်းချက်ကိုသွေးကြောထဲသွင်းရန်လိုအပ်သောလက်တွေ့သို့မဟုတ်ဓာတ်ခွဲခန်းမှအတည်ပြုထားသော hypoglycemia တိုးတက်မှုဖြစ်နိုင်သည်။
GDM ရှိကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်ကလေးမွေးဖွားရာ၌အင်ဆူလင်ကုထုံးကိုမပြုလုပ်ပါ။
ဒုတိယမြောက်လုပ်အားခပြီးဆုံးပြီးနောက်သန္ဓေသားပခုံး၏ dystocia ကိုကာကွယ်ရန်ကြိုတင်ကာကွယ်မှုများပြုလုပ်ရမည်။
·ခေါင်းကိုဖြတ်ပြီးမှသာမတရားကြိုးပမ်းမှု၏အစ
အလုပ်သမားဒုတိယအဆင့်အဆုံးတွင် Oxytocin ပြုတ်ရည်
အကယ်၍ ပခုံး၏ dystocia ဖြစ်ပေါ်ပါကအမျိုးသားသားဖွားမီးယပ်လက်စွဲတွင်ဖော်ပြထားသောနည်းစနစ်များကိုလမ်းညွှန်သင့်သည်။
GDM ဖြင့်ကလေးမွေးဖွားခြင်းတွင်မွေးကင်းစကလေးအထူးကုဆရာ ၀ န်တစ် ဦး ရှိရန်မှာမဖြစ်မနေလိုအပ်သည်။
ကလေးမွေးဖွားစောင့်ကြည့်ရေးအစီအစဉ်
ကလေးမွေးပြီးနောက် GDM ရှိလူနာအားလုံးသည်အင်ဆူလင်ကုထုံးကိုရပ်ဆိုင်းလိုက်သည်။ မွေးပြီးသုံးရက်အကြာတွင်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုဖြစ်နိုင်ခြေကိုသိရှိနိုင်ရန်သွေးပြန်ကြောပလာစမာ၏ဂလူးကို့စ်ပမာဏကိုမဖြစ်မနေတိုင်းတာရန်လိုအပ်သည်။
GDM ၌နို့တိုက်ကျွေးခြင်းကိုမပေးပါ။
အစာရှောင်သွေးပြန်ကြောသွေးရည်ကြည်ဂလူးကို့စနှင့်အတူအမျိုးသမီးအားလုံးမွေးဖွားပြီးနောက် 6-12 ရက်သတ္တပတ်
ကလေးငယ်များအနေဖြင့်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုနှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါကာကွယ်မှုကိုစောင့်ကြည့်ရန်လိုအပ်ကြောင်းကလေးသူငယ်များနှင့်ဆယ်ကျော်သက်ဆရာဝန်များကိုအသိပေးရန်လိုအပ်သည်။
GDM ကူးစက်ခံထားရသောအမျိုးသမီးများအတွက်ကိုယ်ဝန်ဆောင်ခြင်းအစီအစဉ်တွင်အဓိကလုပ်ဆောင်မှုများ
ကိုယ်အလေးချိန်လျှော့ချရန်ရည်ရွယ်သောအစားအစာ။
·ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုပိုမိုကောင်းမွန်စေ
·ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုများကိုခွဲခြားသတ်မှတ်ခြင်းနှင့်ကုသခြင်း။
·သွေးလွှတ်ကြောသွေးတိုးရောဂါကုသမှု, lipid-cholesterol ဇီဝြဖစ်မမှန်၏ဆုံးမခြင်း။
လူနာအတွက်အကြံပြုချက်များ
GESTATIONAL သကြားဓာတ်ကို Diiet
အာဟာရမှလုံးဝဖယ်ထုတ်ပစ်ရမည့်ထုတ်ကုန်များ -
သကြား၊ သကြားလုံး၊ ချိုသော pastries၊ ရေခဲမုန့်၊ ပျားရည်၊ ယို၊ ယို၊ သစ်သီးဖျော်ရည်အားလုံး (သကြားမပါဘဲ)၊ သစ်သီးခြောက်၊ ရက်စွဲများ၊ သင်္ဘောသဖန်းသီးများ၊ အသီးများ၊ ဂျယ်လီ၊ ဆိုဒါ၊ အဆီ၊ အဆီ၊ ဝက်အူချောင်း၊
Mayonnaise, ထောပတ်၊ အဝါရောင်ဒိန်ခဲများ (၄၅-၅၀%)
အပြည့်အဝမပါ ၀ င်သောအာဟာရအတွက်လိုအပ်သောထုတ်ကုန်များ -
ပန်းသီး၊ လိမ္မော်သီး၊ ကီဝီနှင့်အခြားအသီးများ (နေ့လည်စာနှင့်နေ့လည်စာစားရန်အသီးတစ်လုံး) ။ သစ်သီးများကိုနံနက်ယံ၌အကောင်းဆုံးစားရန်။
durum ဂျုံခေါက်ဆွဲ (1 နေ့စဉ်စားသုံးမှု) ။
အာလူး (နေ့စဉ်စားသုံးမှုတစ်ခု၊ ကြော်ထားတဲ့အာလူးတွေထက်ကြော်ထားတဲ့အာလူးတွေကိုသုံးတာပိုကောင်းပါတယ်)၊
ပေါင်မုန့် (အမည်းရောင်နှင့်အဖြူ၊ အရေးမပါ၊ တစ်နေ့လျှင် ၃ ချပ်)၊
ကောက်ပဲသီးနှံ (ထောပတ်မပါဘဲ oat, buckwheat, millet ဂျုံယာဂု, ရေ၌သို့မဟုတ်ထောပတ်မရှိဘဲနို့မဟုတ်သောနို့), ဆန်ညို။ (တစ်နေ့လျှင်တစ်ကြိမ်မုန့်ညက်) ။
ကြက်ဥ (omelet, ပြုတ်ကြက်ဥ) တစ်ပတ် 1-2 ကြိမ်အသုံးပြုနိုင်ပါသည်။
နို့ရည် ၁-၂% (တစ်နေ့တစ်ကြိမ်) တစ်ခွက်ထက်မပိုစေပါ။
သငျသညျကန့်သတ်ခြင်းမရှိဘဲစားနိုင်အစားအစာများ။
ဟင်းသီးဟင်းရွက်အားလုံး (အာလူးမှအပ) - (သခွားသီး၊ ခရမ်းချဉ်သီး၊ ဂေါ်ဖီထုပ်၊ သုပ်၊ မုန်လာဥ၊
မှိုများ၊ ပင်လယ်စာ (ချဉ်မဟုတ်)
အသားထုတ်ကုန်များ (ကြက်နှင့်ကြက်ဆင်အပါအ ၀ င်) နှင့်ငါးထုတ်ကုန်များ၊
အဆီဓာတ်နည်းသောအိမ်တွင်းဒိန်ခဲ၊ ဘရိတ်မပါဘဲဖျစ်ညှစ်။ ပိုကောင်းအောင်ညှစ်ထားသော (၂-၅%)၊ ဒိန်ခဲ (၁၀-၁၇%)၊ နို့ထွက်ပစ္စည်းများ (သကြားမပါဘဲ)၊ မစပ်သော၊ ဆားနှင့်ရောနှောထားသောဟင်းသီးဟင်းရွက်အရည်များ) ။
အဝလွန်ခြင်း၏ရှေ့မှောက်၌ - အစားအစာအတွင်းရှိအဆီများကိုကန့်သတ်ခြင်း (အဆီအနည်းဆုံးရာခိုင်နှုန်းရှိသော်လည်းအားလုံးအဆီမရှိသောအစားအစာများ) ။ သွေးပေါင်ချိန်တိုးခြင်းနှင့်အတူ - ချက်ပြုတ်ရာတွင်ဆားစားသုံးမှုကိုလျှော့ချပြီးသည့်အစာကိုမထည့်ပါနှင့်။ အိုင်အိုဒင်းဆားကိုအသုံးပြုပါ။
တစ်နေ့လျှင်ငါးအစားအစာ - အဓိကအစားအစာသုံးမျိုးနှင့်မုန်နှစ်မျိုး။ ညအချိန်တွင် kefir (သို့) အဆီနည်းသောဒိန်ချဉ်တစ်ခွက် (သို့သော်အသီးမဟုတ်ပါ) လိုအပ်သည်။ အစားအစာတိုင်းအတွက်ပရိုတိန်းအစားအစာများနှင့်ဟင်းသီးဟင်းရွက်များထည့်သွင်းပါ။ ပထမ ဦး စွာပရိုတင်းများနှင့်ဟင်းသီးဟင်းရွက်များစားသုံးခြင်း၊ ထို့နောက်ကာဗိုဟိုက်ဒရိတ်ကိုစားသုံးခြင်းက ပို၍ ကောင်းသည်။ အစားအစာတစ်ခုစီ၌ဘိုဟိုက်ဒရိတ်ပမာဏ (ကန့်သတ်ထားသော၊ ဖယ်ထုတ်ထားသည့်ထုတ်ကုန်များ) ပမာဏကိုအထူးဂရုပြုပါ။ ၁၀၀-၁၅၀ ဂရမ်ရှည်သောဘိုဟိုက်ဒရိတ် (၁၀-၁၂ သမားရိုးကျဝေမျှမှု) ကိုတစ်နေ့လျှင်စားသုံးနိုင်သည်၊ တစ်နေ့လုံးအညီအမျှဖြန့်ဖြူးနိုင်သည်။ ချက်ပြုတ်၊ ထမင်း၊ မုန့်ဖုတ်ပါ၊
1 သကြား - ပေါင် ၁ ပေါင် = အလတ်စားသစ်သီး ၁ ခု - ပြင်ဆင်ထားသောဂျုံယာဂု၊ ခေါက်ဆွဲ၊ အာလူး = ၁ ခွက်အရည်နို့ထွက်ပစ္စည်း ၁ ဇွန်း ၂ ဇွန်း။
တစ်နေ့တာလုံးအကောင်းဆုံးဝန်ဆောင်မှုဖြန့်ဖြူးခြင်း:
မနက်စာ - 2 စားကျက်
နေ့လည်စာ - 1 ထမ်းဆောင်
နေ့လည်စာ - 2-3 servings
သရေစာ - 1 ထမ်းဆောင်
ညစာ - 2-3 ကျွေးမွေးခြင်း
ဒုတိယညစာ - ၁ မှု
မနက်စာတွင် ၃၅-၃၆ ဂရမ်ထက် ပို၍ မပါသင့်ပါ။ (၃ XE ထက်မပိုပါ) ။ နေ့လည်စာနှင့်ညစာ ၃-၄ XE ထက်မပိုသော၊ 1 XE အတွက်ရေစာ။ နံနက်ယံ၌ကာဗိုဟိုက်ဒရိတ်သည်အဆိုးဝါးဆုံးသည်းခံနိုင်သည်။
အစားအစာမှတ်တမ်းများတွင်၊ ဂရမ်၊ ဇွန်း၊ ခွက်များစသည်ဖြင့်အစာစားချိန်နှင့်စားသည့်ပမာဏကိုဖော်ပြရန်လိုအပ်သည်။ ဒါမှမဟုတ်ပေါင်မုန့်ယူနစ်စားပွဲအရဘိုဟိုက်ဒရိတ်ကိုရေတွက်ပါ။
ကိုယ်ဝန်ဆောင်စဉ်ခွင့်ပြုထားသောကိုယ်အလေးချိန်
ကိုယ်ဝန်မပြုမီ BMI
ကိုယ်ဝန်အတွက် OPV (ကီလိုဂရမ်)
အဆိုပါ 2nd နှင့် 3rd TR အတွက် OPV ။ ကီလိုဂရမ် / ရက်သတ္တပတ်၌တည်၏
ခန္ဓာကိုယ်ထုထည်ချို့တဲ့ခြင်း (BMI 11, 5-16)
အဝလွန် (BMI 25.0-29.9 kg / m²)
အဝလွန်ခြင်း (BMI≥30.0 kg / m²)
ကိုယ်ဝန်ဆောင်နေစဉ်ကိုယ်ကာယလှုပ်ရှားမှု
အေရိုးဗစ် - လမ်းလျှောက်ခြင်း၊ နော်ဒစ်လမ်းလျှောက်ခြင်း၊ ရေကူးကန်ထဲရေကူးခြင်း၊
·ယောဂသို့မဟုတ်ပိလတ်သည်ပြုပြင်ထားသောပုံစံဖြင့် (နှလုံးသို့သွေးပြန်ကြောကိုအနှောင့်အယှက်ပေးသောလေ့ကျင့်ခန်းများမှအပ)
ကိုယ်ခန္ဓာနှင့်ခြေလက်ကြွက်သားများကိုအားဖြည့်ပေးရန်ရည်ရွယ်သောခွန်အားလေ့ကျင့်မှု။
အကြံပြုပါသည်လှုပ်ရှားမှုအသံအတိုးအကျယ်: တစ်ပတ်ကို ၁၅၀-၂၇၀ မိနစ်။ ဖြစ်နိုင်သည်ဤလှုပ်ရှားမှုကိုတစ်ပတ်၏နေ့ရက်များ (ဆိုလိုသည်မှာနေ့စဉ်အနည်းဆုံး 25-35 မိနစ်) တွင်အညီအမျှဖြန့်ဝေသည်။
အကြံပြုပါသည်ပြင်းထန်မှု: နှလုံးခုန်နှုန်း၏ 65-75% အများဆုံး ။ နှလုံးခုန်နှုန်း အများဆုံး အောက်ဖော်ပြပါအတိုင်းတွက်ချက်: နှလုံးခုန်နှုန်း အများဆုံး = 220 - အသက်။ ထို့အပြင်ပြင်းထန်မှုကို“ အသိအမှတ်ပြု” ခြင်းဖြင့်ခန့်မှန်းနိုင်သည် - ကိုယ် ၀ န်ဆောင်အမျိုးသမီးသည်လေ့ကျင့်ခန်းအတွင်းစကားပြောဆိုနိုင်သော်လည်းအများအားဖြင့်သူမကိုယ်တိုင်မတင်းကြပ်နိုင်ပါ။
မထောက်ခံပါ ကိုယ်ဝန်ဆောင်နေစဉ် - စိတ်ထိခိုက်ဖွယ်လှုပ်ရှားမှုများ (နှင်းလျှောစီး၊ နှင်းလျှောစီးခြင်း၊ roller စကိတ်စီးခြင်း၊ ရေနှင်းလျှောစီးခြင်း၊ surfing လုပ်ခြင်း၊ လမ်းဘေးစက်ဘီးစီးခြင်း၊ ကျွမ်းဘားနှင့်မြင်းစီးခြင်း)၊ ဘောလုံးနှင့်ဘတ်စကက်ဘော၊ တင်းနစ်)၊ ခုန်ခြင်း၊ ရေငုပ်ခြင်း။
ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုဖြစ်သင့်သည် ရပ်စဲခဲ့သည်အောက်ပါရောဂါလက္ခဏာများနှင့်အတူ:
လိင်အင်္ဂါမှသွေးထွက်၏အသွင်အပြင်
နာကျင်မှုသားအိမ်ကျုံ့
Amniotic အရည်ယိုစိမ့်
အရမ်းပင်ပန်းသလိုခံစားရတယ်
လှုပ်ရှားမှုမစတင်မီ Dyspnea
Absolute contraindications ကိုယ်ဝန်ဆောင်နေစဉ်ကိုယ်လက်လှုပ်ရှားမှု
နှလုံးသွေးကြောဆိုင်ရာရောဂါ (နှလုံးပျက်ကွက်မှု ၂ လုပ်ဆောင်ချက်။ အတန်းနှင့်အထက်)
Isthmic-cervical မလုံလောက်ခြင်း (သို့) သားအိမ်ခေါင်းကင်ဆာ
အချိန်မတန်မီမွေးဖွားနိုင်သည့်အန္တရာယ်ရှိသည့်ကိုယ်ဝန်ဆောင်ခြင်းမျိုးစုံ
·ဒုတိယသို့မဟုတ်တတိယသုံးလပတ်တွင်အစက်အပြောက်ဖြစ်စဉ်များ
ကိုယ်ဝန် ၂၆ ပတ်အပြီးတွင်အ ၀ လွန်ခြင်း
Amniotic အရည်ယိုစိမ့်
Preeclampsia သို့မဟုတ်ကိုယ်ဝန်သွေးလွှတ်ကြောသွေးတိုးရောဂါ
ပြင်းထန်သောသွေးအားနည်းရောဂါ (HB
ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု၏ချိန်းဆိုမှု၏မေးခွန်း, ၎င်း၏ပုံစံနှင့်အသံအတိုးအကျယ်ဖြေရှင်းရသောအခြေအနေများ တစ် ဦး ချင်း:
·အလယ်အလတ်သွေးအားနည်းရောဂါ
လက်တွေ့ကျကျသိသာနှလုံးရစ်သမ်နှောင့်အယှက်
နာတာရှည်အဆုပ်ရောဂါ
·မြင့်မားသောအဝလွန်ခြင်း (pregravid BMI> 50) ။
အလွန်နိမ့်သောကိုယ်အလေးချိန် (BMI (၁၂ အောက်အောက်))
အလွန်အမင်းအထိုင်များသောလူနေမှုပုံစံစတဲ့
·ပေးထားသောကိုယ်ဝန်ဆောင်စဉ်သန္ဓေသားကြီးထွားမှုနောက်ကျခြင်း
ညံ့ဖျင်းသောထိန်းချုပ်ထားသည့်နာတာရှည်သွေးတိုးရောဂါ
ညံ့ဖျင်းသောထိန်းချုပ်ထားသောဝက်ရူးပြန်ရောဂါ
တစ်နေ့လျှင်စီးကရက် ၂၀ ကျော်ဆေးလိပ်သောက်ခြင်း။
1. Hod, အမ်, Kapur, အေ, အိတ်, D.A. , Hadar, အီး, Agarwal, အမ်, Di Renzo, G.C. et al, ကိုယ်ဝန်သည်ဆီးချိုရောဂါအပေါ်နိုင်ငံတကာမီးယပ်နှင့်သားဖွားခြင်းအဖွဲ့ (FIGO) ပဏာမခြေလှမ်း - ရောဂါရှာဖွေခြင်း၊ စီမံခန့်ခွဲခြင်းနှင့်စောင့်ရှောက်မှုအတွက်လက်တွေ့ကျသောလမ်းညွှန်။ Int J ကို Gynaecol Obstet ။ 2015, 131: S173-211 ။
၂။ လက်တွေ့အကြံပြုချက်များ (ကုသမှုဆိုင်ရာလုပ်ထုံးလုပ်နည်း)“ ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ: ရောဂါ၊ ကုသမှု၊ မွေးဖွားပြီးစောင့်ကြည့်စစ်ဆေးခြင်း” MH RF 15-4 / 10 / 2-9478, 12/17/2013 မှစ။
၃။ ရုရှားဖက်ဒရေးရှင်း၏ကျန်းမာရေး ၀ န်ကြီးဌာနအနေဖြင့် ၁၂/၂၈/၂၀၀၀ အရအမှတ် ၄၇၅ အရ၊
၄။ ရုရှားဖက်ဒရေးရှင်းကျန်းမာရေး ၀ န်ကြီးဌာန၊ ၂၀၁၂ ခုနှစ်၊ နို ၀ င်ဘာ ၁ ရက်ရက်စွဲပါအမိန့်အမှတ် ၅၇၂ အရ“ သားဖွားမီးယပ်ရောဂါ (အထောက်အကူပြုမျိုးဆက်ပွားနည်းပညာများအသုံးပြုခြင်းမှအပ)” ၏ကိုယ်ရေးကိုယ်တာအချက်အလက်တွင်ဆေးဝါးကုသမှုကိုပေးအပ်သည့်လုပ်ထုံးလုပ်နည်း။
၅။ ရုရှားဖက်ဒရေးရှင်းကျန်းမာရေး ၀ န်ကြီးဌာန၊ ၂၀၀၃၊ ဖေဖော်ဝါရီ ၁၀ ရက်၊ ရက် ၅၀ ရက်အမိန့်၊ “ ပြင်ပလူနာဆေးခန်းများတွင်သားဖွားမီးယပ်ဆိုင်ရာပြုစုစောင့်ရှောက်မှုတိုးတက်စေရန်” အမိန့်
6. Sklempe Kokic I, Ivanisevic M, Biolo, G, Simunic B, Kokic T, Pisot R. ဖွဲ့စည်းထားသောအေရိုးဗစ်နှင့်ခံနိုင်ရည်လေ့ကျင့်ခန်းပေါင်းစပ်ခြင်းသည်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုယ် ၀ မ်းရောဂါဆီးချိုရောဂါလက္ခဏာများကိုဂလူးကို့စ်ထိန်းချုပ်မှုကိုတိုးတက်စေသည်။ ကျပန်းထိန်းချုပ်ထားရုံးတင်စစ်ဆေး။ အမျိုးသမီးများမွေးဖွားခြင်း။ 2018 သြဂုတ်, 31 (4): e232-e238 ။ Doi: 10,1016 / j.wombi.2017.10.10.004 ။ Epub 2017 အောက်တိုဘာ 18 ။
7. Harrison AL, Shields N, Taylor NF, Frawley HC ။ လေ့ကျင့်ခန်းသည်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါနှင့်ပတ်သက်သည့်ရောဂါလက္ခဏာများရှိသောအမျိုးသမီးများအားဂလီးကစ်စစ်ထိန်းချုပ်မှုကိုတိုးတက်စေသည် - စနစ်တကျပြန်လည်သုံးသပ်မှု။ J ကို Physiother 2016,62: 188-96 ။ ။
8. Radzinsky V.E. , Knyazev S.A. , Kostin I.N. သားဖွားအန္တရာယ်။ အမြင့်ဆုံးအချက်အလက်များ - မိခင်နှင့်ကလေးအတွက်အန္တရာယ်အနည်းဆုံး။ - မော်စကို: Eksmo, 2009 .-- 288 p ။
၉ ။ အမျိုးသားခေါင်းဆောင်မှု။ G. အမ် Savelieva, V. N. Serov, G. အတီ Sukhikh, GEOTAR-Media ကတည်းဖြတ်သည်။ 2015.S. 814-821 ။
ကိုယ်ဝန်ဆောင်နေစဉ်ဆီးချိုရောဂါဖြစ်စေသည့်အကြောင်းရင်းများ
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါသို့မဟုတ် gestagen diabetes သည်ကိုယ်ဝန်ဆောင်စဉ်မွေးဖွားပြီးနောက်ဂလူးကို့စ်သည်းခံစိတ် (NTG) ကိုချိုးဖောက်သည်။ ထိုကဲ့သို့သောဆီးချိုရောဂါအတွက်ရောဂါရှာဖွေတွေ့ရှိမှုစံနှုန်းမှာအောက်ပါတန်ဖိုး ၃ ခုမှ mmol / l မှဂလိုက်စီမီယမ်၏မည်သည့်ညွှန်ကိန်းနှစ်ခုထက်မဆိုပိုများသည်။ အချည်းနှီးသောအစာအိမ်တွင် - ၄.၈၊ ၁ နာရီပြီးနောက် - ၉.၆၊
ကိုယ်ဝန်ဆောင်စဉ်ချို့တဲ့သောဂလူးကို့စသည်းခံမှုသည် contrainsular placental hormones များ၏အင်ဇီဝကမ္မအကျိုးသက်ရောက်မှုနှင့်အင်ဆူလင်ကိုခုခံနိုင်စွမ်းကိုထင်ဟပ်စေပြီးကိုယ်ဝန်ဆောင်အမျိုးသမီးများ၏ ၂% ခန့်တွင်ဖွံ့ဖြိုးတိုးတက်သည်။ ချို့ယွင်းသောဂလူးကို့စ်သည်းခံနိုင်မှုကိုစောစီးစွာရှာဖွေတွေ့ရှိခြင်းသည်အကြောင်းနှစ်ရပ်ကြောင့်အရေးကြီးသည်။ ပထမအချက်မှာဆီးချိုရောဂါရှိသည့်အမျိုးသမီး ၄၀ ရာခိုင်နှုန်းသည် ၆ နှစ်မှ ၈ နှစ်အတွင်းလက်တွေ့ဆီးချိုရောဂါဖြစ်ပွားခြင်းဖြစ်သဖြင့်နောက်ဆက်တွဲပြneedနာကိုနောက်ကွယ်မှချိုးဖောက်မှုနောက်ခံထားရန်လိုအပ်သည်။ ဂလူးကို့စ်သည်းခံစိတ်သည်ယခင်ကဆီးချိုရောဂါရှိသည့်လူနာများနည်းတူ perinatal သေဆုံးမှုနှင့် fetopathy တို့၏အန္တရာယ်ကိုတိုးပွားစေသည်။
အန္တရာယ်အချက်များ
ကိုယ် ၀ န်ဆောင်အမျိုးသမီးတစ် ဦး ကိုဆရာ ၀ န်သို့ပထမအကြိမ်လာရောက်လည်ပတ်သောအခါကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်ပွားမှုအန္တရာယ်ကိုအကဲဖြတ်ရန်လိုအပ်သည်။ ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်နိုင်ခြေနိမ့်ကျသည့်အုပ်စုတွင်အသက် ၂၅ နှစ်အောက်အမျိုးသမီးများပါ ၀ င်သည်။ ကိုယ် ၀ န်ဆောင်မှုမတိုင်မီပုံမှန်ခန္ဓာကိုယ်အလေးချိန်ရှိသည့်အမျိုးသမီးများပါ ၀ င်သည်။ ဆွေမျိုးများအကြားဆီးချိုရောဂါနှင့်ပတ်သက်သည့်သမိုင်းကြောင်းမရှိသူ၊ ဂလူးကို့စ်တာအပါအ ၀ င်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှု၊ unburdened သားဖွားသမိုင်း။ ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်ပွားမှုနည်းပါးသောအုပ်စုတစ်စုကိုအမျိုးသမီးတစ် ဦး ကိုသတ်မှတ်ရန်ဤရောဂါလက္ခဏာများအားလုံးလိုအပ်သည်။ ဤအမျိုးသမီးအုပ်စုတွင်စိတ်ဖိစီးမှုစစ်ဆေးခြင်းကို အသုံးပြု၍ စစ်ဆေးခြင်းကိုမပြုလုပ်ပါ၊
ပြည်တွင်းနှင့်နိုင်ငံခြားကျွမ်းကျင်သူများ၏တညီတညွတ်တည်းထင်မြင်ချက်အရသိသိသာသာအဝလွန်ခြင်း (BMI ≥30ကီလိုဂရမ် / မီတာ 2) ရှိသူများ, ဆွေမျိုးသားချင်းများ၏ဆီးချိုရောဂါ, ကိုယ်ဝန်ဆီးချိုရောဂါ၏သမိုင်းသို့မဟုတ်မည်သည့်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုမဆိုကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖွံ့ဖြိုးတိုးတက်မှုမြင့်မားမှာဖြစ်ပါတယ်။ ကိုယ်ဝန်ရှိနေပြီ အမျိုးသမီးတစ် ဦး အားအန္တရယ်များသောအုပ်စုတစ်ခုသို့သတ်မှတ်ရန်စာရင်းသွင်းထားသောရောဂါလက္ခဏာတစ်ခုမှာလုံလောက်ပါသည်။ဤအမြိုးသမီးမြားကိုဆရာဝန်ထံပထမ ဦး ဆုံးအကွံဉာဏျတှငျစမျးသပျထားသညျ (သန္ဓေသားအတွင်း၌ဂလူးကို့စ်များ၏အာရုံစူးစိုက်မှုနှင့် 100 g ဂလူးကို့စ်ဖြင့်စမ်းသပ်မှုကိုဆုံးဖြတ်ရန်အကြံပြုသည်။ အောက်ပါလုပ်ထုံးလုပ်နည်းကိုကြည့်ပါ) ။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်ပွားမှုပျမ်းမျှအန္တရာယ်ရှိသည့်အုပ်စုတွင်အန္တရာယ်နိမ့်နှင့်မြင့်မားသောအုပ်စုများတွင်မပါ ၀ င်သည့်အမျိုးသမီးများပါ ၀ င်သည်။ ဥပမာအားဖြင့်ကိုယ်ဝန်မတိုင်မီခန္ဓာကိုယ်အလေးချိန်အနည်းငယ်ပိုသည်၊ ဝန်ထုပ်ကြီးထွားသောသန္ဓေသားသမိုင်း (ကြီးမားသောသန္ဓေသား၊ polyhydramnios၊ အလိုအလျောက်ကိုယ်ဝန်ဖျက်ချခြင်း၊ gestosis၊ ဤအုပ်စုတွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ - ကိုယ်ဝန် ၂၄ - ၂၈ ပတ်သည်ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အရေးကြီးသည့်အချိန်တွင်စစ်ဆေးမှုကိုပြုလုပ်သည် (စစ်ဆေးမှုကိုစစ်ဆေးခြင်းဖြင့်စတင်သည်) ။
Pregestational ဆီးချိုရောဂါ
အမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်ရောဂါလက္ခဏာများသည်ရောဂါ၏လျော်ကြေးနှင့်အတိုင်းအတာပမာဏအပေါ်မူတည်ပြီးအဓိကအားဖြင့်ဆီးချိုရောဂါ၏သွေးကြောဆိုင်ရာသွေးကြောဆိုင်ရာရောဂါများ (arterial hypertension, ဆီးချို retinopathy, ဆီးချို nephropathy, ဆီးချို polyneuropathy) စသည်တို့ကိုအဓိကအားဖြင့်ဆုံးဖြတ်သည်။
ကိုယ်ဝန်ဆီးချို
ကိုယ်ဝန်ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာများ hyperglycemia ၏ဒီဂရီပေါ်တွင်မူတည်သည်။ ၎င်းသည်အရေးမပါသောအစာရှောင်ခြင်း hyperglycemia၊ အလွန်ကြီးထွားသော glycemic အဆင့်များရှိဆီးချိုရောဂါနှင့်ပတ်သက်သောဂန္ထဝင်လက်တွေ့မြင်ကွင်းဖွံ့ဖြိုးတိုးတက်မှုနှင့်အတူထင်ရှားပြနိုင်သည်။ အများဆုံးကိစ္စများတွင်လက်တွေ့သရုပ်ပျက်ကွက်သို့မဟုတ်သီးခြားဖြစ်ကြသည်။ စည်းကမ်းအရအဝလွန်မှုသည်ဒီဂရီအမျိုးမျိုးရှိတတ်ပြီးမကြာခဏကိုယ် ၀ န်ဆောင်စဉ်ကိုယ်အလေးချိန်တက်လာသည်။ glycemia မြင့်မားခြင်းကြောင့် polyuria၊ ရေငတ်ခြင်း၊ glucosuria နှင့်အစာရှောင်ခြင်း hyperglycemia မကြာခဏရှာဖွေတွေ့ရှိကြသည်မဟုတ်သည့်အခါရောဂါရှာဖွေရန်အကြီးမားဆုံးအခက်အခဲမှာကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ၏အလယ်အလတ် hyperglycemia ။
ငါတို့တိုင်းပြည်တွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုဖော်ထုတ်ရန်ဘုံနည်းလမ်းများမရှိပါ။ လက်ရှိအကြံပြုချက်များအရကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုစစ်ဆေးခြင်းသည် ၄ င်း၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အန္တရာယ်အချက်များနှင့်အလယ်အလတ်နှင့်မြင့်မားသောစွန့်စားမှုအုပ်စုများတွင်ဂလူးကို့စ်ပမာဏပါဝင်သောစစ်ဆေးမှုများကိုအသုံးပြုခြင်းအပေါ်အခြေခံသင့်သည်။
ကိုယ် ၀ န်ဆောင်အမျိုးသမီးများမှဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုများ၏ရောဂါများအနက်ခွဲခြားရန်လိုအပ်သည်။
- ကိုယ် ၀ န်ဆောင်မှုမတိုင်မီအမျိုးသမီးတစ် ဦး တွင်ကိုယ် ၀ န်ရှိဆီးချို (ဆီးချိုရောဂါ) - အမျိုးအစား ၁ ဆီးချိုရောဂါ၊ အမျိုးအစား ၂ ဆီးချိုရောဂါ၊ အခြားဆီးချိုရောဂါအမျိုးအစားများ။
- ကိုယ်ဝန်ဆောင်ခြင်းသို့မဟုတ်ကိုယ်ဝန်ဆောင်ဆီးချို - ကိုယ်ဝန်ဆောင်စဉ်နှင့်စတင်တွေ့ရှိခြင်းနှင့်အတူ (အထီးကျန်အစာရှောင်ခြင်း hyperglycemia မှသည်ဆေးခန်းတွင်သိသာသောဆီးချိုရောဂါအထိ) ချို့ယွင်းသောဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုအဆင့်ဖြစ်သည်။
ကိုယ်ဝန်ဆီးချို၏အမျိုးအစားခွဲခြား
အသုံးပြုသောကုသမှုပုံစံပေါ် မူတည်၍ ကိုယ်ဝန်ဆီးချိုရှိသည်။
- အစားအစာကုထုံးအားဖြင့်လျော်ကြေးငွေ,
- အင်ဆူလင်ကုထုံးအားဖြင့်လျော်ကြေးငွေ။
ရောဂါလျော်ကြေး၏အတိုင်းအတာအရ:
- လျော်ကြေး
- decompensation ။
- E10 အင်ဆူလင်ကိုမှီခိုသည့်ဆီးချိုရောဂါ (ခေတ်သစ်ခွဲခြားသတ်မှတ်ချက် - အမျိုးအစား ၁ ဆီးချိုရောဂါ)
- E11 အင်ဆူလင်မဟုတ်သည့်မှီဝဲသည့်ဆီးချိုရောဂါ (လက်ရှိအမျိုးအစားတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါ)
- E10 (E11) .0 - တစ် ဦး မေ့မြောနှင့်အတူ
- E10 (E11) .1 - ketoacidosis နှင့်အတူ
- E10 (E11) .2 - ကျောက်ကပ်ပျက်စီးခြင်း
- E10 (E11) .3 - မျက်စိပျက်စီးခြင်း
- E10 (E11) .4 - အာရုံကြောဆိုင်ရာရောဂါများနှင့်အတူ
- E10 (E11) .5 - အရံစောင်ရေရောဂါနှင့်အတူ
- E10 (E11) .6 - အခြားသတ်မှတ်ထားသောပြcomplနာများနှင့်အတူ
- E10 (E11) .7 - မျိုးစုံရှုပ်ထွေးမှုများနှင့်အတူ
- E10 (E11) .8 - မသတ်မှတ်ထားသောပြcomplနာများနှင့်အတူ
- E10 (E11) .9 - ရှုပ်ထွေးခြင်းမရှိဘဲ
- 024.4 ကိုယ်ဝန်ဆောင်အမျိုးသမီးဆီးချိုရောဂါ။
ရှုပ်ထွေးမှုများနှင့်အကျိုးဆက်များ
ကိုယ်ဝန်ဆီးချိုရောဂါအပြင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါအမျိုးအစား I သို့မဟုတ် II ကိုဆန့်ကျင်ခွဲထုတ်သည်။ မိခင်နှင့်သန္ဓေသားတွင်ဖြစ်ပေါ်သည့်ပြcomplနာများလျော့နည်းစေရန်ဤအစောပိုင်းကိုယ်ဝန်မှလူနာများသည်ဆီးချိုရောဂါအတွက်အများဆုံးလျော်ကြေးငွေလိုအပ်သည်။ ဒီအဆုံးမှာတော့ဆီးချိုရောဂါရှိသူတွေဟာဆီးချိုရောဂါကိုတည်ငြိမ်အောင်၊ စစ်ဆေးမှုနဲ့ကူးစက်ရောဂါတွေကိုဖယ်ရှားဖို့ကိုယ်ဝန်ကိုဖော်ထုတ်တဲ့အခါဆေးရုံတင်သင့်ပါတယ်။ပထမအကြိမ်အကြိမ်ဆေးရုံတင်ကုသမှုခံယူနေစဉ်အတွင်းရှိ Pyelonephritis ၏ရှေ့မှောက်တွင်အချိန်မီစစ်ဆေးခြင်းနှင့်ကုသခြင်းအတွက်ဆီးကိုယ်တွင်းအင်္ဂါများကိုစစ်ဆေးရန်အပြင်ဆီးချို nephropathy ကိုရှာဖွေရန်၊ glomerular filtration၊ နေ့စဉ် proteinuria နှင့်သွေးရည်ကြည် creatinine တို့ကိုအထူးဂရုပြုရန်လိုအပ်သည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုမျက်စိအထူးကုဆရာ ၀ န်မှစစ်ဆေးပြီးရန်ပုံငွေ၏အခြေအနေကိုစစ်ဆေးရန်နှင့် retinopathy ကိုရှာဖွေရန်။ သွေးလွှတ်ကြောသွေးတိုးရောဂါ, အထူးသဖြင့် 90 မီလီမီတာ Hg အားဖြင့် diastolic ဖိအားတိုးလာ၏ရှေ့မှောက်တွင်။ အနုပညာ။ , သွေးတိုးရောဂါအတွက်ကုထုံးတစ်ခုအရိပ်အယောင်ဖြစ်ပါတယ်။ သွေးလွှတ်ကြောသွေးတိုးရောဂါနှင့်အတူကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင် Diuretics ဆီး၏အသုံးပြုမှုကိုမပြပါ။ စစ်ဆေးမှုအပြီးတွင်သူတို့သည်ကိုယ်ဝန်ကိုထိန်းသိမ်းရန်ဖြစ်နိုင်ချေကိုဆုံးဖြတ်ကြသည်။ ကိုယ် ၀ န်ဆောင်မှုမတိုင်မီဖြစ်ပွားခဲ့သည့်ဆီးချိုရောဂါကိုအဆုံးသတ်ရန်လက္ခဏာများသည်သန္ဓေသားတွင်သေဆုံးမှုနှင့်သန္ဓေသားပွားများမှုကြောင့်ဆီးချိုရောဂါ၏ကြာရှည်မှုနှင့်ဆက်စပ်မှုများနှင့်ဆက်စပ်နေသည်။ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများအတွက်သန္ဓေသားသေဆုံးမှုနှုန်းသည်အသက်ရှူလမ်းကြောင်းဆိုင်ရာပျက်ကွက်ခြင်းလက္ခဏာနှင့်မွေးရာပါပုံပျက်ခြင်းများကြောင့်မွေးကင်းစကလေးများနှင့်မွေးကင်းစကလေးများသေဆုံးမှုနှစ်ခုလုံးကြောင့်ဖြစ်သည်။
ကိုယ်ဝန်ဆောင်စဉ်ဆီးချိုရောဂါကိုစစ်ဆေးခြင်း
ပြည်တွင်းနှင့်ပြည်ပမှကျွမ်းကျင်သူများကကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုစစ်ဆေးရန်အတွက်အောက်ပါနည်းလမ်းများကိုကမ်းလှမ်းထားသည်။ တစ်လှမ်းချဉ်းကပ်နည်းသည်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါအတွက်အန္တရာယ်မြင့်မားသောအမျိုးသမီးများအတွက်စီးပွားရေးအရအရအများဆုံးဖြစ်သည်။ ၎င်းသည် ၁၀၀ ဂလူးကို့စ်ဂလူးကို့စ်နှင့်အတူရောဂါရှာဖွေစမ်းသပ်မှုတစ်ခုပြုလုပ်ရာတွင်ပါဝင်သည်။ အလယ်အလတ်အန္တရာယ်အုပ်စုအတွက်အဆင့်နှစ်ဆင့်ပါသောနည်းလမ်းကိုအကြံပြုသည်။ ဤနည်းဖြင့်စမ်းသပ်စစ်ဆေးခြင်းကို ၅၀ ဂရမ်ဂလူးကို့စ်ဖြင့်ပထမဆုံးပြုလုပ်ပြီး၎င်းကိုချိုးဖောက်ပါက ၁၀၀ ဂရမ်စစ်ဆေးမှုကိုပြုလုပ်သည်။
စစ်ဆေးမှုပြုလုပ်ရန်နည်းစနစ်မှာအောက်ပါအတိုင်းဖြစ်သည်။ အမျိုးသမီးတစ် ဦး သည်ရေခွက်တစ်ခွက်တွင်ပျော်ဝင်နေသောဂလူးကို့စ် (၅၀ ဂရမ်) ကိုသောက်သည်။ တစ်နာရီကြာပြီးနောက်သွေးပြန်ကြောထဲရှိဂလူးကို့စ်ကိုဆုံးဖြတ်သည်။ တစ်နာရီအကြာတွင်ပလာစမာဂလူးကို့စသည် ၇.၂ မီလီမီတာ / L ထက်နည်းလျှင်စမ်းသပ်မှုသည်အနှုတ်လက္ခဏာဖြစ်ပြီးစစ်ဆေးမှုကိုရပ်ဆိုင်းလိုက်သည်။ (အချို့သောလမ်းညွှန်ချက်များအရအပြုသဘောဆောင်သောစိစစ်စစ်ဆေးမှုအတွက်စံသတ်မှတ်ချက်တစ်ခုအရ ၇.၈ မီလီမီတာ / လီတာကိုဂလီကိတ်ပမာဏသည်အကြံပြုသည်၊ သို့သော် ၇.၂ မီလီမီတာ / ဂလီကစ်မစ်ပမာဏသည်ကိုယ် ၀ န်ဆီးချိုရောဂါဖြစ်နိုင်ချေကိုပိုမိုထိခိုက်လွယ်သောအမှတ်အသားတစ်ခုဖြစ်ကြောင်းညွှန်ပြသည်။ ) Plasma glucose သည်သို့မဟုတ် ၇.၂ မီလီမီတာထက်ပိုသော ၁၀၀ ဂရမ်ဂလူးကို့စ်နှင့်စမ်းသပ်မှုတစ်ခုကိုဖော်ပြသည်။
ဂလူးကို့စ် (၁၀၀) ဂရမ်နှင့်စမ်းသပ်မှုလုပ်ထုံးလုပ်နည်းကပိုမိုတင်းကြပ်သော protocol ကိုပေးသည်။ ၈-၁၄ နာရီအစာရှောင်ပြီးနောက်ပုံမှန်အစားအစာ (တစ်နေ့လျှင်အနည်းဆုံး ၁၅၀ ဂရမ်ဘိုဟိုက်ဒရိတ်) နှင့်အကန့်အသတ်မရှိရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုတို့ဖြင့်အနည်းဆုံးလေ့လာမှုမတိုင်မီ ၃ ရက်အလိုတွင်စမ်းသပ်မှုကိုနံနက်ယံ၌ဗလာကျင်းခြင်းဖြင့်ပြုလုပ်သည်။ စစ်ဆေးမှုကာလအတွင်းသင်ထိုင်သင့်သည်၊ ဆေးလိပ်သောက်ခြင်းကိုတားမြစ်သည်။ လေ့ကျင့်ခန်းပြုလုပ်စဉ်၊ ဗိုက်ဆာလာဗိုက်ရှိသွေးကြောများအားသွေးထဲရှိသန္ဓေသားအားသွေးစစ်ခြင်းပြီးနောက် ၁ နာရီ၊ ၂ နာရီနှင့် ၃ နာရီအကြာတွင်ဆုံးဖြတ်သည်။ ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ၏လက္ခဏာကိုအောက်ပါကိန်းဂဏန်းများသည်နှစ်ခုသို့မဟုတ်နှစ်ခုထက်ပိုသောညီမျှလျှင်သို့မဟုတ်ပိုများလျှင် - အချည်းနှီးသောအစာအိမ်တွင် - ၅.၃ mmol / l၊ ၁ နာရီ - ၁၀ mmol / l၊ ၂ နာရီ - ၈.၆ mmol / l၊ ၃ နာရီ - 7,8 mmol / L. အခြားနည်းလမ်းတစ်ခုမှာ ၇၅ ဂရမ်ဂလူးကို့စ် (အလားတူလုပ်ထုံးလုပ်နည်း) နှင့် ၂ နာရီကြာစမ်းသပ်မှုကိုပြုလုပ်ရန်ဖြစ်သည်။ ဤအမှု၌ကိုယ်ဝန်ဆီးချိုရောဂါ၏ရောဂါတစ်ခုကိုဖော်ထုတ်နိုင်ရန်အတွက်အဓိပ္ပာယ် ၂ ခုသို့မဟုတ်ထို့ထက်ပိုသောအဓိပ္ပာယ်ဖွင့်ဆိုချက်များတွင်သွေးပြန်ကြောပလပ်စတစ် glycemia အဆင့်သည်ညီမျှခြင်းသို့မဟုတ်ကျော်လွန်ခြင်း - ဗလာဗိုက်ရှိ - ၅.၃ မီလီမီတာ / ၁ နာရီ၊ ၁ နာရီ - ၁၀ မီလီမီတာ / လီတာ၊ - 8.6 mmol / l ။ သို့သော်အမေရိကန်ဆီးချိုရောဂါအသင်းမှကျွမ်းကျင်သူများအဆိုအရဤချဉ်းကပ်မှုသည် ၁၀၀ ဂရမ်နမူနာ၏တရားဝင်မှုမရှိပါ။ ဂလူးကို့စ် (၁၀၀ ဂရမ်) နှင့်စမ်းသပ်မှုတစ်ခုကိုပြုလုပ်စဉ်စတုတ္ထ (၃ နာရီ) ဆုံးဖြတ်ချက်ကို သုံး၍ ခွဲခြမ်းစိတ်ဖြာခြင်းတွင်ကိုယ်ဝန်ဆောင်မိခင်တစ် ဦး ၌ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုအခြေအနေကို ပိုမို၍ စိတ်ချစွာစမ်းသပ်နိုင်သည်။အချို့သောအခြေအနေများတွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်နိုင်ချေရှိသောအမြိုးသမီးမြားတှငျအစာရှောငျသော glycemia ကိုပုံမှန်စောင့်ကြည့်လေ့လာခြင်းသည်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကိုလုံးဝမဖယ်ရှားနိုင်ကြောင်းသတိပြုသင့်သည်၊ ထို့ကြောင့်အစာရှောင် normoglycemia ကိုယ်ဝန်ဆီးချိုရောဂါတစ်ခုပေါ်ထွန်းခြင်းသည်နှင့်စိတ်ဖိစီးမှုစမ်းသပ်မှု၏ရလဒ်အဖြစ်သာတွေ့ရှိနိုင်ပါသည်သော postprandial glycemia ၏ရှေ့မှောက်တွင်ဖယ်ထုတ်မထားဘူး။ အကယ်၍ ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး သည်သွေးပြန်ကြောပလာစမာတွင်မြင့်မားသော glycemic ကိန်းဂဏန်းများကိုထုတ်ဖော်ပြလျှင် - ဗိုက်အောင့်တွင် ၇ မီလီမီတာထက်ပိုသောပမာဏနှင့်ကျပန်းသွေးနမူနာများတွင် - ၁၁.၁ ထက်ပိုသောရောဂါများကိုစစ်ဆေးခြင်း၏နောက်နေ့တွင်ဤတန်ဖိုးများကိုအတည်ပြုရန်မလိုအပ်ပါ။
ကိုယ်ဝန်အတွက်ကိုယ်ဝန်ဆီးချို
ကိုယ်ဝန်အားလုံး ၇% ခန့်သည်ကမ္ဘာပေါ်တွင်နှစ်စဉ်ရောဂါပေါင်း ၂၀၀,၀၀၀ ကျော်သော gestational diabetes mellitus (GDM) ကြောင့်ရှုပ်ထွေးသည်။ သွေးလွှတ်ကြောသွေးတိုးရောဂါနှင့်အချိန်မတန်မီမွေးဖွားခြင်းတို့နှင့်အတူ GDM သည်အများအားဖြင့်ကိုယ်ဝန်ဆောင်ခြင်းပြcomplနာတစ်ခုဖြစ်သည်။
- အဝလွန်ခြင်းသည်ကိုယ်ဝန်ဆောင်စဉ်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်နိုင်ချေကိုအနည်းဆုံးနှစ်ကြိမ်တိုးစေသည်။
- ကိုယ် ၀ န်ဆောင်အမျိုးသမီး ၂၄-၂၈ ရက်သတ္တပတ်၏ကိုယ်ဝန်ဆောင်စဉ်ဂလူးကို့စ်သည်းခံစိတ်ကိုစစ်ဆေးသင့်သည်။
- အကယ်၍ ဗိုက်ထဲရှိအချည်းနှီးသောပလာစမာဂလူးကို့စ်ပမာဏသည် ၇ မီလီမီတာ / လီတာထက်ကျော်လွန်ပါကသူတို့သည်ဆီးချိုရောဂါဖြစ်ပွားမှုကိုဖော်ပြသည်။
- GDM အတွက်ပါးစပ် hypoglycemic မူးယစ်ဆေးဝါးများ contraindicated နေကြသည်။
- GDM သည်ကြိုတင်စီစဉ်ထားသောကဲသာဇီဝကခွဲစိတ်ကုသမှုအတွက်ညွှန်ပြချက်တစ်ခုမဟုတ်ပါ။
ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါနှင့်သန္ဓေသားအပေါ်အကျိုးသက်ရောက်မှု၏ Pathophysiology
ကိုယ်ဝန်ဆောင်ခြင်းအစောပိုင်းကာလ မှစ၍ သန္ဓေသားနှင့်အချင်းချင်းစီသန္ဓေသားသည်သယ်ယူပို့ဆောင်ရေးပရိုတိန်းများကို အသုံးပြု၍ သန္ဓေသားထံအဆက်မပြတ်ထောက်ပံ့သောဂလူးကို့စ်ပမာဏများစွာလိုအပ်သည်။ ဤကိစ္စနှင့်စပ်လျဉ်း။ ကိုယ်ဝန်ဆောင်စဉ်ဂလူးကို့စ်အသုံးပြုမှုကိုသိသိသာသာအရှိန်မြှင့်ခြင်းဖြင့်သွေးထဲတွင်၎င်း၏အဆင့်ကိုလျှော့ချရန်ကူညီသည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်သန္ဓေသားသည်အမြဲတမ်းဂလူးကို့စ်ကိုလက်ခံသောကြောင့်အစာနှင့်အိပ်ချိန်ကြားတွင် hypoglycemia ဖွံ့ဖြိုးလေ့ရှိသည်။
ကလေးနှင့်မိခင်အတွက်ကိုယ်ဝန်ဆောင်စဉ်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါ၏အန္တရာယ်ကဘာလဲ။

ကိုယ်ဝန်တိုးတက်လာသည်နှင့်တစ်ပြိုင်နက်တစ်ရှူးများ၏အင်ဆူလင်ကိုသိသိသာသာလျော့နည်းကျဆင်းစေပြီးအင်ဆူလင်ဓာတ်များစုဆောင်းခြင်းကိုအစားထိုးပေးသည်။ ဤကိစ္စနှင့်စပ်လျဉ်း။ (ဗိုက်ဆာ။ ) အင်ဆူလင်၏အခြေခံအဆင့်မြင့်တက်လာပြီးဂလူးကို့စ်သည်းခံစိတ်စမ်းသပ်မှု (အင်ဆူလင်တုံ့ပြန်မှု၏ပထမနှင့်ဒုတိယအဆင့်) ကို အသုံးပြု၍ အင်ဆူလင်၏အာရုံစူးစိုက်မှုမြင့်တက်လာသည်။ ကိုယ်ဝန်အသက်အရွယ်တိုးလာသည်နှင့်အမျှသွေးစီးဆင်းရာမှအင်ဆူလင်ကိုဖယ်ထုတ်ခြင်းသည်လည်းမြင့်တက်လာသည်။
အင်ဆူလင်ထုတ်လုပ်မှုမလုံလောက်မှုနှင့်အတူကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်ပွားမှုကိုတိုးပွားလာသည်။ ထို့အပြင်သွေးထဲတွင် proinsulin ကိုတိုးပွားလာခြင်းသည် GDM ၏သွင်ပြင်လက္ခဏာဖြစ်သည်၊ ၎င်းသည်ပန်ကရိယ beta ဆဲလ်များ၏လုပ်ဆောင်မှုယိုယွင်းနေကြောင်းဖော်ပြသည်။

ကိုယ်ဝန်ဆီးချိုရောဂါ၏ရောဂါ: ညွှန်းကိန်းများနှင့်စံ
၂၀၁၂ ခုနှစ်တွင်ရုရှား endocrinologists အသင်းမှကျွမ်းကျင်သူများနှင့်ရုရှားသားဖွားမီးယပ်အထူးကုအသင်းမှကျွမ်းကျင်သူများက "Gestational Diabetes: Diagnosis, Treatment, Postpartum Monitoring" (နောက်ပိုင်းတွင်ရုရှားအမျိုးသားသဘောတူညီမှု) ကိုရုရှားအမျိုးသားသဘောတူညီမှုကိုလက်ခံခဲ့သည်။ ဤစာရွက်စာတမ်းအရ GDS ကိုအောက်ပါအတိုင်းဖော်ထုတ်သည် -


ကိုယ်ဝန်၏ပထမ ဦး ဆုံးကုသမှုမှာ
- အစာရှောင်ခြင်းပလာစမာဂလူးကို့စ, ဒါမှမဟုတ်
- glycated ဟေမိုဂလိုဘင် (National Glycohemoglobin Standartization Program NGSP အရအသိအမှတ်ပြုပြီး DCCT - ဆီးချိုရောဂါထိန်းချုပ်ရေးနှင့်ရှုပ်ထွေးမှုလေ့လာမှု) တွင်ဖော်ပြထားသောရည်ညွှန်းတန်ဖိုးများအရစံသတ်မှတ်ထားသောနည်းစနစ်) သို့မဟုတ်
- အစားအစာစားခြင်းမသက်ဆိုင်ဘဲမည်သည့်အချိန်တွင်မဆို Plasma glucose ။
ကိုယ်ဝန်၏ 24-28 ရက်သတ္တပတ်မှာ
- အစောပိုင်းအဆင့်များ၌ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်၌ပုံမှန်မဟုတ်သောအပြုအမူများမရှိသောသူများအပါအ ၀ င်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအားကိုယ်ဝန်ဆောင်ရက်သတ္တပတ် ၂၄ မှ ၂၈ ရက်အတွင်းပါးစပ်ဖြင့်ဂလူးကို့စ်ခံနိုင်ရည်စမ်းသပ်မှု (PHGT) ကိုပေးသည်။အကောင်းဆုံးကာလသည် ၂၄ မှ ၂၆ ရက်အထိဖြစ်သော်လည်း HRTT ကို ၃၂ ပတ်အထိကိုယ်ဝန်ဆောင်နိုင်သည်။
ကွဲပြားခြားနားသောနိုင်ငံများတွင်, PGTT ကွဲပြားခြားနားသောဂလူးကို့စဝန်နှင့်အတူထွက်သယ်ဆောင်သည်။ ရလဒ်များ၏အနက်ကိုလည်းအနည်းငယ်ကွဲပြားလိမ့်မည်။
ရုရှားတွင် PGTT ကို ၇၅ ဂရမ်ဂလူးကို့စ်ဖြင့်ပြုလုပ်သည်၊ ယူအက်စ်အေနှင့်ဥရောပနိုင်ငံများစွာတွင် ၁၀၀ ဂရမ်ဂလူးကို့စ်ဖြင့်စမ်းသပ်မှုကိုရောဂါရှာဖွေရေးစံအဖြစ်အသိအမှတ်ပြုသည်။ အမေရိကန်ဆီးချိုရောဂါအသင်းက PHTT ၏ပထမနှင့်ဒုတိယဗားရှင်းနှစ်ခုလုံးသည်တူညီသောရောဂါလက္ခဏာရှိကြောင်းအတည်ပြုသည်။
PGTT ၏အဓိပ္ပာယ်ကို endocrinologists, သားဖွားမီးယပ်အထူးကုဆရာဝန်များနှင့်ကုသသူများကလုပ်ဆောင်နိုင်သည်။ အကယ်၍ စမ်းသပ်မှုရလဒ်သည်ထင်ရှားသောဆီးချိုရောဂါဖြစ်ပွားမှုကိုဖော်ပြပါကကိုယ်ဝန်ဆောင်အမျိုးသမီးကို endocrinologist ထံသို့ချက်ချင်းပို့သည်။
GDM နှင့်အတူလူနာစီမံခန့်ခွဲမှု
ရောဂါလက္ခဏာပြပြီးနောက်ရက်သတ္တပတ် ၁-၂ ပတ်အကြာတွင်သားဖွားမီးယပ်အထူးကုဆရာဝန်များ၊ ကုထုံးပညာရှင်များ၊
- ပုံမှန်စစ်ဆေးမှုကိုနောက်ခံဖြင့်ပြုလုပ်သည်။ စမ်းသပ်မှုမတိုင်မီသုံးရက်အလိုတွင်အနည်းဆုံးတစ်နေ့လျှင်အနည်းဆုံး ၁၅၀ ဂရမ်ခန့်ဘိုဟိုက်ဒရိတ်ကိုသောက်သင့်သည်။
- လေ့လာမှုမတိုင်မီနောက်ဆုံးအစာတွင်အနည်းဆုံး ၃၀-၅၀ ဂရမ်တွင်ဘိုဟိုက်ဒရိတ်ပါဝင်သင့်သည်။
- စစ်ဆေးမှုကိုဗိုက်ဆာပြီး (၈-၁၄ နာရီအကြာတွင်) ပြုလုပ်သည်။
- ခွဲခြမ်းစိတ်ဖြာခြင်းမပြုမီသောက်ရေတားမြစ်ထားသည်။
- လေ့လာစဉ်သင်ဆေးလိပ်မသောက်နိုင်ပါ။
- စစ်ဆေးမှုကာလအတွင်းလူနာထိုင်သင့်သည်။
- ဖြစ်နိုင်လျှင်လေ့လာမှုမတိုင်မီနှင့်လေ့လာမှုမတိုင်မီတစ်ရက်အလိုရှိလျှင်သွေးထဲတွင်ဂလူးကို့စ်ပမာဏပြောင်းလဲစေနိုင်သောဆေးဝါးများအသုံးပြုခြင်းကိုဖယ်ထုတ်ရန်လိုအပ်သည်။ ဤရွေ့ကား multivitamins နှင့်ဘိုဟိုက်ဒရိတ်အဖြစ် corticosteroids, beta ကို blockers, beta ကို -adrenergic agonists ပါဝင်သောသံကြိုတင်ပြင်ဆင်မှုများပါဝင်သည်။
- PGTT ကိုမသုံးပါနှင့် -
- ကိုယ်ဝန်ဆောင်မိခင်များအဆိပ်အတောက်ဖြစ်စေခြင်း၊
- လိုအပ်လျှင်တင်းကျပ်သောအိပ်ယာခင်း၌၊
- စူးရှသောရောင်ရမ်းသောရောဂါနောက်ခံကြောင့်ဖြစ်သည်။
- နာတာရှည်ပန်ကရိယသို့မဟုတ် resected အစာအိမ်ရောဂါ၏ပိုမိုဆိုးရွားလာနှင့်အတူ။
ရုရှားအမျိုးသားသဘောတူညီမှုအရ GDS ပါ ၀ င်သည့်ကိုယ် ၀ န်ဆောင်အမျိုးသမီးအတွက်အကြံပြုချက်များ
အမျိုးသမီး၏ခန္ဓာကိုယ်အလေးချိန်နှင့်အမြင့်ပေါ် မူတည်၍ တစ် ဦး ချင်းစီအစာအာဟာရပြုပြင်ခြင်း။ အလွယ်တကူအစာကြေနိုင်သောဘိုဟိုက်ဒရိတ်ကိုဖယ်ရှားပြီးအဆီပမာဏကိုကန့်သတ်ရန်အကြံပြုသည်။ အစားအစာများကို ၄-၆ rece ည့်ခံပွဲများတွင်အညီအမျှဖြန့်ဝေသင့်သည်။ အာဟာရမဟုတ်သောအချိုဓာတ်ကိုအတန်အသင့်သုံးနိုင်သည်။
BMI> ၃၀ ကီလိုဂရမ် / m2 ရှိသောအမျိုးသမီးများအတွက်နေ့စဉ်ပုံမှန်ကယ်လိုရီစားသုံးမှုကို ၃၀-၃၃% (တစ်နေ့လျှင် ၂၅ kcal / kg) ခန့်လျှော့ချသင့်သည်။ ထိုကဲ့သို့သောအတိုင်းအတာ hyperglycemia နှင့်ပလာစမာ triglycerides လျှော့ချနိုင်သည်ကိုသက်သေပြခဲ့သည်။
- အစာမစားမီနှင့်တစ်နာရီအကြာတွင်အစာမစားမှီသွေးကြောသွေးကြောအတွင်းသွေးထဲရှိဂလူးကို့စကိုအစာရှောင်ခြင်း၊
- နံနက်ယံ၌ဗိုက်အောင့်တွင်ဆီးထဲတွင် ketone အလွှာများ၏ပမာဏ (အိပ်ရာမဝင်မီသို့မဟုတ်ညအချိန်တွင် ketonuria သို့မဟုတ် ketonemia များအတွက် ၁၅ ဂရမ်ခန့်တွင်ဘိုဟိုက်ဒရိတ်များကိုထပ်မံယူရန်အကြံပြုသည်),
- သွေးပေါင်ချိန်
- သန္ဓေသားလှုပ်ရှားမှု,
- ကိုယ်အလေးချိန်
ထို့အပြင်လူနာအားမိမိကိုယ်ကိုစောင့်ကြည့်စစ်ဆေးသောဒိုင်ယာရီနှင့်အစားအစာနေ့စဉ်မှတ်တမ်းများကိုသိမ်းဆည်းထားရန်အကြံပြုသည်။
အင်ဆူလင်ကုထုံးအတွက်ညွှန်ပြချက်များ, ရုရှားအမျိုးသားရေးသဘောတူညီမှု၏အကြံပြုချက်များ
- ပစ်မှတ်ပလာစမာဂလူးကို့စအဆင့်ကိုအောင်မြင်ရန်နိုင်ခြင်းမရှိခြင်း
- ultrasound အားဖြင့်ဆီးချို fetopathy လက္ခဏာများ (နာတာရှည် hyperglycemia သွယ်ဝိုက်သက်သေအထောက်အထား)
- သန္ဓေသားဆီးချို fetopathy ၏ ultrasound လက္ခဏာများ:
- အသီးကြီးများ (ဝမ်းဗိုက်အချင်းသည် ၇၅ ရာခိုင်နှုန်းထက်ကြီးသည်သို့မဟုတ်တန်းတူဖြစ်သည်),
- hepatosplenomegaly,
- cardiomegaly နှင့် / သို့မဟုတ် cardiopathy,
- ဦး ခေါင်းကိုရှောင်ကွင်း
- အရေပြားအောက်ဆုံးအဆီအလွှာကိုရောင်ရမ်းခြင်းနှင့်ထူခြင်း၊
- သားအိမ်ခေါင်းကင်ဆာ
- ပထမ ဦး ဆုံး GDM တစ်ခုထူထောင်ရောဂါနှင့်အတူ polyhydramnios ရှာဖွေတွေ့ရှိသို့မဟုတ်တိုးပွားလာ (အမှု၌အခြားအကြောင်းပြချက်ဖယ်ထုတ်ထားကြသည်) ။
အင်ဆူလင်ကုထုံးကိုညွှန်ကြားသည့်အခါကိုယ်ဝန်ဆောင်အမျိုးသမီးကို endocrinologist (therapist) နှင့်သားဖွားမီးယပ်အထူးကုတို့ကပူးတွဲ ဦး ဆောင်သည်။
ကိုယ်ဝန်ဆောင်မိခင်များတွင်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါကုသမှု: ဆေးဝါးကုထုံးရွေးချယ်ခြင်း
ကိုယ်ဝန်နှင့်နို့တိုက်နေစဉ်အတွင်းပါးစပ် hypoglycemic မူးယစ်ဆေးဝါးများ contraindicated ကြသည်!
အင်ဆူလင်ထုတ်ကုန်များအားလုံးကိုအမေရိကန်စားနပ်ရိက္ခာနှင့်ဆေးဝါးစီမံခန့်ခွဲမှု (FDA) ၏ထောက်ခံချက်များအရအုပ်စုနှစ်စုခွဲထားသည်။
- အမျိုးအစား B (တိရိစ္ဆာန်လေ့လာမှုများတွင်သန္ဓေသားအပေါ်ဆိုးရွားသောသက်ရောက်မှုများကိုမတွေ့ရပါ၊ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအားလုံလောက်စွာနှင့်ကောင်းစွာထိန်းချုပ်ထားသောလေ့လာမှုများကိုမပြုလုပ်ခဲ့ပါ),
- အမျိုးအစား C (သန္ဓေသားအပေါ်ဆိုးရွားသောသက်ရောက်မှုများကိုတိရိစ္ဆာန်လေ့လာမှုများတွင်တွေ့ရှိခဲ့သည်၊ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများနှင့် ပတ်သက်၍ လေ့လာမှုများမပြုလုပ်ရ)

ရုရှားအမျိုးသားသဘောတူညီမှု၏အကြံပြုချက်များနှင့်အညီ:
- ကိုယ်ဝန်ဆောင်မိခင်များအတွက်အင်ဆူလင်အတွက်ကြိုတင်ပြင်ဆင်မှုအားလုံးကိုကုန်အမှတ်တံဆိပ်၏မရှိမဖြစ်ညွှန်ပြချက်ဖြင့်သတ်မှတ်သင့်သည်။
- GDM ၏ရှာဖွေတွေ့ရှိမှုအတွက်ဆေးရုံတင်ရန်မလိုအပ်ပါ။
- GDM သည်ကြိုတင်စီစဉ်ထားသည့်ကဲသာဆေးသို့မဟုတ်စောစောစီးစီးမွေးဖွားခြင်းအတွက်ညွှန်ပြခြင်းမဟုတ်ပါ။
အတိုချုပ်ဖော်ပြချက်
ဆီးချိုရောဂါ (ဆီးချို) နာတာရှည် hyperglycemia ဖြင့်သွင်ပြင်လက္ခဏာရှိသောဇီဝဖြစ်စဉ် (ဇီဝဖြစ်စဉ်) ရောဂါများအုပ်စုတစ်ခုဖြစ်သည်။ ၎င်းသည်အင်ဆူလင်လျှို့ဝှက်ခြင်း၊ အင်ဆူလင်၏အကျိုးသက်ရောက်မှုသို့မဟုတ်ဤအချက်နှစ်မျိုးလုံး၏ရလဒ်ဖြစ်သည်။ ဆီးချိုရောဂါတွင်နာတာရှည် hyperglycemia သည်အထူးသဖြင့်မျက်စိ၊ ကျောက်ကပ်၊ အာရုံကြောများ၊ နှလုံးနှင့်သွေးကြောများပျက်စီးခြင်း၊ ကမောက်ကမဖြစ်မှုနှင့်မလုံလောက်ခြင်းတို့ပါ ၀ င်သည် (WHO, 1999, 2006) ။
ကိုယ်ဝန်ဆီးချိုရောဂါ (GDM) - ဤရောဂါသည် hyperglycemia ဖြင့်သန္ဓေတည်။ ပထမဆုံးကိုယ် ၀ န်တွင်တွေ့ရှိရသော်လည်း၊ “ ထင်ရှားသော” ဆီးချိုရောဂါ ၂ ၏စံနှုန်းများနှင့်မကိုက်ညီသောရောဂါဖြစ်သည်။ ၅ GDM သည်ပြင်းထန်သောကွဲပြားခြားနားသောဂလူးကို့စ်သည်းခံစိတ်၊
ဗြဲနိဒါန်း
Protocol အမည်: ကိုယ်ဝန်ဆောင်နေစဉ်ဆီးချိုရောဂါ
Protocol Code:
ICD-10 အရကုဒ်နံပါတ် (ကုဒ်များ):
အီး 10 အင်ဆူလင် - မှီခိုဆီးချိုရောဂါ
E ကို 11 Non- အင်ဆူလင် - မှီခိုဆီးချိုရောဂါ
O24 ကိုယ်ဝန်ဆောင်နေစဉ်ဆီးချိုရောဂါ
အင်ဆူလင် - မှီခိုဆီးချိုရောဂါ P24x O24.0
O24.1 ကြိုတင်ရှိနေသောဆီးချိုရောဂါ Non- အင်ဆူလင်မှီခို
မသတ်မှတ်ထားသောဆီးချိုရောဂါ၏ O24.3
O24.4 ကိုယ်ဝန်ဆောင်နေစဉ်ဆီးချိုရောဂါ
သတ်မှတ်ထားသောကိုယ်ဝန်အတွက် O24.9 ဆီးချိုရောဂါ
protocol ကိုအတွက်အသုံးပြုအတိုကောက်:
AH - သွေးလွှတ်ကြောသွေးတိုးရောဂါ
HELL - သွေးပေါင်ချိန်
GDM - ကိုယ်ဝန်ဆောင်ဆီးချို
DKA - ဆီးချိုရောဂါ ketoacidosis
IIT - ပိုမိုပြင်းထန်သောအင်ဆူလင်ကုထုံး
IR - အင်ဆူလင်ကိုခံနိုင်ရည်ရှိသည်
IRI - immunoreactive အင်ဆူလင်
BMI - ခန္ဓာကိုယ်အလေးချိန်ညွှန်းကိန်း
ယူအေအီး - microalbuminuria
NTG - ချို့ယွင်းသောဂလူးကို့စသည်းခံစိတ်
NGN - ချို့တဲ့နေသောအစာရှောင်ခြင်း glycemia
NMH - ဂလူးကို့စ်အားစဉ်ဆက်မပြတ်စောင့်ကြည့်လေ့လာခြင်း
NPII - စဉ်ဆက်မပြတ်အရေပြားအောက်ဆုံးအင်ဆူလင်ပြုတ်ရည် (အင်ဆူလင်စုပ်စက်)
PGTT - ခံတွင်းဂလူးကို့စသည်းခံစိတ်စမ်းသပ်မှု
PSD - ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီဆီးချိုရောဂါ
ဆီးချိုရောဂါ
ဆီးချိုရောဂါအမျိုးအစား (၂) - ဆီးချိုအမျိုးအစား (၂)
ဆီးချိုအမျိုးအစား ၁ - ဆီးချိုအမျိုးအစား ၁
SST - သကြားဓာတ်လျှော့ချသောကုထုံး
အက်ဖ်အေ - ကာယလှုပ်ရှားမှု
XE - ပေါင်မုန့်ယူနစ်
ECG - electrocardiogram
HbAlc - glycosylated (glycated) ဟေမိုဂလိုဘင်
Protocol ဖွံ့ဖြိုးရေးနေ့: ၂၀၁၄ ခုနှစ်၊
လူနာအမျိုးအစား: GDM နှင့်အတူဆီးချိုရောဂါ (DM) အမျိုးအစား 1 နှင့် 2 ရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများ။
Protocol အသုံးပြုသူများ - endocrinologists, အထွေထွေရောဂါကုဆရာဝန်များ, အထွေထွေရောဂါကုဆရာဝန်များ, သားဖွားမီးယပ်အထူးကု, အရေးပေါ်ဆေးဘက်ဆိုင်ရာဆရာဝန်များ။
Differential ကိုရောဂါ
differential ကိုရောဂါ
ဇယား ၇ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်ဆီးချိုရောဂါ၏ကွဲပြားခြားနားရောဂါ
| Prestigious ဆီးချိုရောဂါ | ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းထင်ရှားသောဆီးချိုရောဂါ | GDM (နောက်ဆက်တွဲ ၆) |
| ခန္ဓာကိုယ် | ||
| ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာကိုကိုယ်ဝန်မတိုင်မီသတ်မှတ်သည် | ကိုယ်ဝန်ဆောင်စဉ်အတွင်းဖော်ထုတ်ခဲ့သည် | ကိုယ်ဝန်ဆောင်စဉ်အတွင်းဖော်ထုတ်ခဲ့သည် |
| ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာများအတွက်သွေးပြန်ကြောပလပ်စတစ်ဂလူးကို့စနှင့် HbA1c | ||
| ရည်မှန်းချက်များအောင်မြင်ခြင်း | အစာရှောင်ခြင်းဂလူးကို့စ≥7.0 mmol / L HbA1c ≥6.5% ဂလူးကို့စ်သည်နေ့၏အချိန်ကာလနှင့်အမျှ ၁၁.၁ မီလီမီတာ / လဖြစ်သည် | အစာရှောင်ခြင်းဂလူးကို့စ≥5.1 |
| ရောဂါရှာဖွေရေးဝေါဟာရများ | ||
| ကိုယ်ဝန်မဆောင်မီ | မည်သည့်ကိုယ်ဝန်အသက်အရွယ်မှာ | ကိုယ်ဝန်၏ 24-28 ရက်သတ္တပတ်မှာ |
| PGT ကျင်းပခြင်း | ||
| ထွက်သယ်ဆောင်မ | ၎င်းသည်ကိုယ်ဝန်ဆောင်မိခင်ကိုအန္တရာယ်ရှိသည့်ပထမကုသမှုတွင်ပြုလုပ်သည် | ၎င်းကိုကိုယ်ဝန်ဆောင်အစောပိုင်း၌ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုမရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများအား ၂၄-၂၈ ရက်သတ္တပတ်တွင်ပြုလုပ်သည် |
| ကုသမှု | ||
| ထပ်ခါတလဲလဲအင်ဆူလင်သို့မဟုတ်စဉ်ဆက်မပြတ်အရေပြားအောက်ဆုံးပြုတ်ရည်ဖြင့်အင်ဆူလင်နိုတာရာ pium (pomp) | အင်ဆူလင်ကုထုံးသို့မဟုတ်အစားအသောက်ကုထုံး (T2DM နှင့်အတူ) | လိုအပ်ပါကအင်ဆူလင်ကုထုံး၊ |
နိုင်ငံခြားကုသမှုအပေါ်အခမဲ့တိုင်ပင်! အောက်ပါတောင်းဆိုချက်ကိုချန်ထားပါ
ဆေးကုသမှုခံယူပါ
ကုသမှုရည်မှန်းချက်များ:
ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်ဆီးချိုရောဂါကုသမှု၏ရည်မှန်းချက်မှာ normoglycemia အောင်မြင်ရန်၊ သွေးပေါင်ချိန်ပုံမှန်ဖြစ်ရန်၊ ဆီးချိုရောဂါဖြစ်ပွားမှုကိုကာကွယ်ရန်၊ ကိုယ် ၀ န်ဆောင်ခြင်း၊ ကလေးမွေးဖွားခြင်းနှင့်မွေးဖွားပြီးကာလနောက်ပိုင်းရောဂါများကိုလျှော့ချရန်၊
ဇယား ၈ ကိုယ်ဝန်ဆောင်စဉ်ဘိုဟိုက်ဒရိတ်အတွက်ရည်ရွယ်ထားတန်ဖိုးများ 2, 5
| လေ့လာချိန် | Glycemia |
| အချည်းနှီးသောအစာအိမ်တွင် / အစားအစာများမီ / အိပ်ရာဝင်ချိန် / 03.00 | 5.1 mmol / l အထိ |
| 1 နာရီအစာစားပြီးနောက် | 7.0 mmol / l အထိ |
| Hba1c | ≤6,0% |
| Hypoglycemia | မဟုတ်ဘူး |
| ဆီး Ketone အလောင်းများ | မဟုတ်ဘူး |
| ငရဲ |
ကုသနည်းဗျူဟာ 2, 5, 11, 12:
•အစားအသောက်ကုထုံး၊
•ကာယလှုပ်ရှားမှု၊
•လေ့ကျင့်ခြင်းနှင့်ချုပ်တည်းခြင်း၊
•သကြားဓာတ်လျှော့စေသောဆေးများ။
မူးယစ်ဆေးဝါးမဟုတ်သောကုသမှု
အစားအသောက်ကုထုံး
အမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်အတူလုံလောက်သောအစားအစာကိုအကြံပြုသည် - အစာငတ်ခြင်းအစာငတ်ခြင်းရောဂါကိုကာကွယ်ရန်ကာဗိုဟိုက်ဒရိတ်နှင့်လုံလောက်သောအာဟာရဖြစ်သည်။
GDM နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အတူအစားအသောက်ကုထုံးသည်အလွယ်တကူအစာကြေနိုင်သောဘိုဟိုက်ဒရိတ်နှင့်အဆီများကိုကန့်သတ်ခြင်းမှတစ်ပါး၊ နေ့စဉ်အစားအစာ ၄-၆ ခုအတွက်တစ်ပြေးညီဖြန့်ဖြူးခြင်းမှလွဲသည်။ အစားအသောက်ဖိုင်ဘာပါဝင်သောကာဗိုဟိုက်ဒရိတ်များသည်နေ့စဉ်ကယ်လိုရီစားသုံးမှု၏ ၃၈-၄၅% ထက်မပိုစေသင့်ပါ။ ပရိုတင်းများ - ၂၀-၂၅% (၁.၃ ဂရမ် / ကီလိုဂရမ်)၊ အဆီများ - ၃၀% အထိဖြစ်သင့်သည်။ ပုံမှန် BMI (၁၈-၂၅ ကီလိုဂရမ် / m2) ရှိသောအမျိုးသမီးများသည်နေ့စဉ်ကီလိုဂရမ် ၃၀ ကီလိုဂရမ် / ကီလိုဂရမ်ပိုလျှံသော (BMI ၂၅ မှ ၃၀ ကီလိုဂရမ် / m2) ၂၅ ကီလိုဂရမ် / ကီလိုဂရမ်နှင့်အဝလွန်ခြင်းကို (BMI ≥30ကီလိုဂရမ် / m2) ရှိရန်အကြံပြုထားပါသည်။ 12-15 kcal / ကီလိုဂရမ်။
ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု
ဆီးချိုရောဂါနှင့် GDM နှင့်အတူတစ်ပတ်လျှင်အနည်းဆုံးမိနစ် ၁၅၀ လမ်းလျှောက်ခြင်း၊ ရေကူးကန်ထဲ၌ရေကူးခြင်း၊ မိမိကိုယ်ကိုစစ်ဆေးခြင်းကိုလူနာမှပြုလုပ်သည့်အခါဆေးသောက်သောအေရိုးဗစ်လေ့ကျင့်ခန်းကိုအကြံပြုသည်။ သွေးပေါင်ချိန်တိုးခြင်းနှင့်သားအိမ် hypertonicity ဖြစ်စေနိုင်သောလေ့ကျင့်ခန်းများကိုရှောင်ကြဉ်ရန်လိုအပ်သည်။
လူနာပညာရေးနှင့်ချုပ်တည်းမှု
•လူနာပညာရေးသည်လူနာများကိုတိကျသောကုထုံးရည်မှန်းချက်များပြည့်မီစေရန်အထောက်အကူပြုသည့်ဗဟုသုတနှင့်ကျွမ်းကျင်မှုများကိုပေးသင့်သည်။
•ကိုယ်ဝန်ဆောင်ရန်စီစဉ်ထားသောအမျိုးသမီးများနှင့်လေ့ကျင့်သင်ကြားခြင်းမခံရသေးသောကိုယ် ၀ န်ဆောင်အမျိုးသမီးများ (သို့မဟုတ်ထပ်ခါတလဲလဲသံသရာအတွက်) လေ့ကျင့်သင်ကြားထားသောလူနာများအားသူတို့၏အသိပညာနှင့်လှုံ့ဆော်မှုကိုထိန်းသိမ်းရန်သို့မဟုတ်ကုထုံးရည်မှန်းချက်အသစ်များပေါ်လာသည့်အခါအင်ဆူလင်ကုထုံးသို့လွှဲပြောင်းပေးသည်။
ကိုယ်ပိုင်ထိန်းချုပ်မှုဌသည်အစာအိမ်အချည်းနှီးဖြစ်သောသွေးပေါင်ချိန်၊ သွေးဖိအား၊ သန္ဓေသားလှုပ်ရှားမှု၊ ကိုယ်အလေးချိန်၊ အစာစားချိန်၊ ketonuria သို့မဟုတ် ketonemia ပြီးနောက် ၁ နာရီမတိုင်မီနှင့် ၁ နာရီအလိုတွင်အိတ်ဆောင်ကိရိယာများ (glucometers) ကိုအချည်းနှီးသောအစာအိမ်တွင်သုံးခြင်းဖြင့် glycemia ကိုဆုံးဖြတ်ခြင်းပါဝင်သည်။
NMG စနစ် ၎င်းကိုလျှို့ဝှက် hypoglycemia သို့မဟုတ်မကြာခဏ hypoglycemic ဖြစ်စဉ်များ (နောက်ဆက်တွဲ ၃) နှင့်အတူရိုးရာမိမိကိုယ်ကိုစောင့်ကြည့်လေ့လာခြင်းအပြင်ထပ်မံအသုံးပြုသည်။
မူးယစ်ဆေးဝါးကုသမှု
ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်ကုသမှု
• metformin, glibenclamide အသုံးပြုခြင်းဖြင့်ကိုယ်ဝန်ရှိပါကကိုယ်ဝန်ကိုရှည်စေနိုင်သည်။ အခြားသောသကြားဓာတ်လျှော့ချနိုင်သောဆေးဝါးများကိုကိုယ်ဝန်မဆောင်မီဆိုင်းငံ့ထားပြီးအင်ဆူလင်ဖြင့်အစားထိုးသင့်သည်။
•တိုတောင်းသောနှင့်အလတ်စားလူ့အင်ဆူလင်ကြိုတင်ပြင်ဆင်မှုများကိုသာအမျိုးအစား B အောက်တွင်ခွင့်ပြုထားသည်၊
ဇယား ၉ ကိုယ်ဝန်အင်ဆူလင်ဆေးများ (စာရင်းခ)
| အင်ဆူလင်ပြင်ဆင်မှု | အုပ်ချုပ်ရေးလမ်းကြောင်း |
| ဗီဇအင်ဂျင်နီယာလူ့တိုတောင်းသောသရုပ်ဆောင်အင်ဆူလင် | ဆေးထိုး၊ |
| ဆေးထိုး၊ | |
| ဆေးထိုး၊ | |
| အလတ်စားကြာချိန်၏မျိုးရိုးဗီဇအင်ဂျင်နီယာလူ့အင်ဆူလင် | ဆီးချို |
| ဆီးချို | |
| ဆီးချို | |
| ကာကွယ်ဆေးအင်ဆူလင် analog | ဆေးထိုး၊ |
| ဆေးထိုး၊ | |
| Long ကသရုပ်ဆောင်အင်ဆူလင် analog | ဆီးချို |
•ကိုယ်ဝန်ဆောင်နေစဉ်မူးယစ်ဆေးဝါးမှတ်ပုံတင်ခြင်းနှင့်ကြိုတင်စာရင်းသွင်းခြင်းလုပ်ငန်းစဉ်အပြည့်အစုံမခံသော biosimilar အင်ဆူလင်ကြိုတင်ပြင်ဆင်မှုများကိုအသုံးပြုခြင်းအားတားမြစ်သည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်လက်တွေ့စမ်းသပ်မှုတွေ။
•အင်ဆူလင်ကိုကြိုတင်ပြင်ဆင်ထားသည့်ဆေးဝါးများအားလုံးကိုကိုယ်ဝန်ဆောင်အမျိုးသမီးများအားသတ်မှတ်ထားသည့်အပြည်ပြည်ဆိုင်ရာအမည်မဟုတ်သည့်အမည်နှင့်သတ်မှတ်ထားသင့်သည် ကုန်သွယ်ရေးအမည်။
•အင်ဆူလင်ကိုအကောင်းဆုံးစီမံသောနည်းမှာဂလူးကို့စ်ကိုစဉ်ဆက်မပြတ်စောင့်ကြည့်စစ်ဆေးသောအင်ဆူလင်ပန့်များဖြစ်သည်။
•ကိုယ်ဝန်ဒုတိယနှစ်ဝက်တွင်အင်ဆူလင်ကိုနေ့စဉ်လိုအပ်ချက်သည်ကိုယ်ဝန်မတိုင်မီကန ဦး လိုအပ်ချက်နှင့်နှိုင်းယှဉ်လျှင် ၂-၃ ဆအထိများပြားလာနိုင်သည်။
•ဖောလစ်အက်ဆစ်သည်တစ်ပတ်လျှင် ၅၀၀ mcg၊ ၁၂ ပတ်မတိုင်မီအထိ၊ အားလုံးပါ ၀ င်သောပိုတက်စီယမ်အိုင်အိုဒင်းတစ်နေ့လျှင် ၂၅၀ mcg - ဆန့်ကျင်သောလက္ခဏာများမရှိခြင်း။
•ဆီးလမ်းကြောင်းပိုးကူးစက်မှုကိုစစ်ဆေးရန်ပiိဇီဝဆေးကုထုံး (ပထမသုံးလပတ်တွင်ပင်နီဆီလင်၊ II သို့မဟုတ် III ထရီဇာရှိ Penicillins သို့မဟုတ် cephalosporins) ။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်အင်ဆူလင်ကုထုံး၏လက္ခဏာများ 8, 9
ပထမ ၁၂ ပတ် အမျိုးသမီးများအနေဖြင့်သန္ဓေသား၏ "hypoglycemic" အကျိုးသက်ရောက်မှုကြောင့် (၁) မိခင်၏သွေးကြောမှသန္ဓေသား၏သွေးစီးလမ်းကြောင်းသို့ဂလူးကို့စ်ကိုပြောင်းလဲခြင်း) သည်ဆီးချိုရောဂါ၏ "တိုးတက်မှု" နှင့်အတူလိုက်ပါလာခြင်းကြောင့်အင်ဆူလင်ကိုနေ့စဉ်အသုံးပြုရန်လိုအပ်မှုမှာကျဆင်းလာပြီး၊ Somoji ဖြစ်ရပ်ဆန်းနှင့်နောက်ဆက်တွဲပျက်စီးခြင်း။
အင်ဆူလင်ကုထုံးတွင်ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများ၊ အထူးသဖြင့်ပထမသုံးလပတ်တွင်ကိုယ်ဝန်ဆောင်စဉ် hypoglycemia နှင့်၎င်းကိုခက်ခဲသောအသိအမှတ်ပြုခြင်းအကြောင်းသတိပေးသင့်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုဂလူးကဂွန်သိုက်များထားသင့်သည်။
ရက်သတ္တပတ် ၁၃ မှ စ၍ hyperglycemia နှင့် glucosuria တိုးများလာခြင်း၊ အင်ဆူလင် ၀ ယ်လိုအားတိုးလာခြင်း (ပျမ်းမျှအားဖြင့်ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီ ၃၀-၁၀၀% ရာခိုင်နှုန်း) နှင့် ketoacidosis အန္တရာယ်၊ အထူးသဖြင့်ရက်သတ္တပတ် ၂၈ မှ ၃၀ အတွင်းဖြစ်သည်။ ၎င်းသည် placenta ၏မြင့်မားသောဟော်မုန်းလုပ်ဆောင်မှုကြောင့် chorionic somatomammatropin, progesterone, estrogens ကဲ့သို့သော contrainsular agent များထုတ်လုပ်ပေးသောကြောင့်ဖြစ်သည်။
သူတို့၏ပိုလျှံမှုသည်
•အင်ဆူလင်ကိုခံနိုင်ရည်ရှိခြင်း၊
•လူနာ၏ကိုယ်ခန္ဓာ၏ zcogenic အင်ဆူလင်ကိုထိခိုက်လွယ်မှုကိုလျှော့ချခြင်း၊
•နေ့စဉ်အင်ဆူလင်အင်ဆူလင်ကိုသုံးရန်လိုအပ်လာသည်။
•နံနက်စောစောအချိန်များ၌ဂလူးကို့စ်အမြင့်ဆုံးတိုးမြှင့်မှုနှင့်အတူ“ နံနက်အရုဏ်တက်ခြင်း” လက္ခဏာကိုသိသာစေသည်။
နံနက်ယံ hyperglycemia နှင့်အတူ, ညအချိန်တွင် hypoglycemia မြင့်မားသောကြောင့်, အချိန်ကြာမြင့်စွာအင်ဆူလင်၏အင်ဆူလင်၏ကြာမြင့်စွာဆေးထိုးတိုးမြှင့်လိုသောမဟုတ်ပါဘူး။ ထို့ကြောင့်, နံနက် hyperglycemia နှင့်အတူဤအမြိုးသမီးမြားအတွက်, အချိန်ကြာမြင့်စွာအင်ဆူလင်နှင့်အင်ဆူလင်၏တိုတောင်းသော / အလွန်တိုတောင်းသောအရေးယူမှု၏အပိုဆောင်းဆေးထိုးသို့မဟုတ်အင်ဆူလင်ကုထုံးစုပ်ဖို့လွှဲပြောင်းစီမံခန့်ခွဲရန်အကြံပြုသည်။
သန္ဓေသား၏အသက်ရှူလမ်းကြောင်းဆိုင်ရာစိတ်ဆင်းရဲမှုရောဂါကာကွယ်တားဆီးရေးအတွက်အင်ဆူလင်ကုထုံး၏အင်္ဂါရပ်များ: ၂ ရက်အတွက်တစ်နေ့လျှင် ၂ ကြိမ်၊ ၆ ကြိမ်မြောက် dexamethasone ကိုညွှန်းသောအခါ၊ တိုးချဲ့အင်ဆူလင်ဆေးပမာဏသည် dexamethasone ၏အုပ်ချုပ်မှုကာလအတွက်နှစ်ဆဖြစ်သည်။ Glycemia ထိန်းချုပ်မှုကို 06.00၊ အစားအစာမတိုင်မီနှင့်ပြီးနောက်၊ အိပ်ချိန်မတိုင်မီနှင့် 03.00 တွင်သတ်မှတ်သည်။ တိုတောင်းသောအင်ဆူလင်၏ထိုးညှိနှိုင်းမှုသည်။ ရေဆားဇီဝြဖစ်ပျက်မှုပြုပြင်ခြင်း။
၃၇ ပတ်အကြာတွင် ကိုယ်ဝန်ဆောင်ချိန်တွင်အင်ဆူလင်လိုအပ်ချက်သည်တဖန်ထပ်မံကျဆင်းသွားနိုင်ပြီးတစ်နေ့လျှင် 4-8 ယူနစ်ရှိသောအင်ဆူလင်ဆေးများကိုကျဆင်းစေပါသည်။ ဒါဟာဤအချက်မှာသန္ဓေသား၏ပန်ကရိယ၏βဆဲလ်ယန္တရား၏အင်ဆူလင် - synthesizing လှုပ်ရှားမှုကမိခင်ရဲ့သွေးကနေဂလူးကို့စ၏သိသိသာသာစားသုံးမှုကိုထောက်ပံ့ပေးနိုင်အောင်မြင့်မားသည်ယုံကြည်သည်။ glycemia သိသိသာသာကျဆင်းခြင်းနှင့်အတူ placental မလုံလောက်မှု၏နောက်ခံ pheoplacental ရှုပ်ထွေးသောဖြစ်နိုင်သောတားစီးနှင့်ဆက်စပ်။ သန္ဓေသား၏အခြေအနေအပေါ်ထိန်းချုပ်မှုကိုခိုင်ခံ့စေဖို့နှစ်လိုဖွယ်ဖြစ်ပါသည်။
ကလေးမွေးဖွားသည် သွေး၏ဂလူးကို့စ်ပမာဏသိသိသာသာအတက်အကျပေါ်ပေါက်ခြင်း၊ hyperglycemia နှင့် acidosis တို့သည်စိတ်ပိုင်းဆိုင်ရာလွှမ်းမိုးမှုများ (သို့) hypoglycemia ၏လွှမ်းမိုးမှုအောက်တွင်ဖြစ်ပွားနိုင်သည်။
ကလေးမွေးပြီးနောက် သွေးကိုဂလူးကို့စလျင်မြန်စွာလျော့ကျစေသည် (မွေးဖွားပြီးနောက် placental hormones အဆင့်ကျဆင်းမှုနောက်ခံကြောင့်) တစ်ချိန်တည်းမှာပင်၊ အင်ဆူလင်ကိုအချိန်တိုအတွင်း (၂-၄ ရက်အတွင်း) လိုအပ်ခြင်းသည်ကိုယ်ဝန်မဆောင်မီကထက်နည်းလာသည်။ ထို့နောက်တဖြည်းဖြည်းသွေး၏ဂလူးကို့စမြင့်တက်။ကိုယ်ဝန်ဆောင်ကာလ၏ ၇-၂၁ ရက်မြောက်နေ့ရောက်သောအခါ၎င်းသည်ကိုယ်ဝန်မတိုင်မီတွေ့ရှိခဲ့သောအဆင့်သို့ရောက်ရှိခဲ့သည်။
ketoacidosis နှင့်အတူကိုယ်ဝန်ဆောင်အမျိုးသမီးများ၏အစောပိုင်းအဆိပ်အပြင်း
ကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်တစ်နေ့လျှင် ၁.၅-၂.၅ ဒသမ ၅ လီတာနှုန်းဖြင့်ဆားဓာတ်ပါသောရေနှင့်ဓါတ်မတည့်သောရေနှင့်တစ်နေ့လျှင် ၂-၄ လီတာလိုအပ်သည် (ဖြည်းဖြည်းချင်းသေးငယ်သောစုပ်ယူမှုများ) ။ ကုသမှုကာလတစ်ခုလုံးအတွက်ကိုယ်ဝန်ဆောင်အမျိုးသမီး၏အစားအစာတွင်အဆီများမှလွဲလျှင်အပိုဆောင်းဆားငန်ခြင်းများနှင့်အတူအပိုဆောင်းဆားငန်ခြင်းနှင့်အတူကာဗွန်ဟိုက်ဒရိတ် (စီရီရယ်၊ ဖျော်ရည်၊ ဂျယ်လီ)၊ 14.0 mmol / L ထက်နည်းသော glycemia နှင့်အတူအင်ဆူလင်ကို ၅% သောဂလူးကို့စဖြေရှင်းချက်နောက်ခံဖြင့်ထိုးပေးသည်။
မွေးဖွားမှုစီမံခန့်ခွဲမှု 8, 9
စီစဉ်ထားသည့်ဆေးရုံတင်ကုသမှု -
•အကောင်းဆုံးပေးပို့ချိန်သည် ၃၈-၄၀ ပတ်ဖြစ်သည်။
မွေးဖွားခြင်း၏အကောင်းဆုံးနည်းလမ်း - သဘာဝမွေးဖွားသောတူးမြောင်းမှကလေးမွေးဖွားခြင်း (နာရီတိုင်း) နှင့်ကလေးမွေးဖွားပြီးနောက်ဂလီခရိမ်ကိုအနီးကပ်စောင့်ကြည့်စစ်ဆေးခြင်း။
cesarean အပိုင်းအဘို့အလက္ခဏာများ:
•စစ်ဆင်ရေးသယ်ဆောင်ရန်သားဖွားမီးယပ်လက္ခဏာများ (စီစဉ်ထား / အရေးပေါ်)၊
•ဆီးချိုရောဂါ၏ပြင်းထန်သောသို့မဟုတ်တိုးတက်သောပြprogressနာများရှိနေခြင်း။
ဆီးချိုရောဂါရှိသည့်ကိုယ် ၀ န်ဆောင်အမျိုးသမီးများအားရောဂါ၏ပြင်းထန်မှု၊ လျော်ကြေးပေးမှုအတိုင်းအတာ၊ သန္ဓေသား၏လည်ပတ်မှုအခြေအနေနှင့်သားဖွားမီးယပ်ဆိုင်ရာပြcomplနာများစသည်တို့ကိုထည့်သွင်းစဉ်းစားပြီးတစ် ဦး ချင်းဆုံးဖြတ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူနာများအတွက်ကလေးမွေးဖွားရန်စီစဉ်သောအခါ၎င်း၏သန္ဓေသားစနစ်၏နောက်ကျသောရင့်ကျက်မှုဖြစ်နိုင်သောကြောင့်သန္ဓေသား၏ရင့်ကျက်မှုအဆင့်ကိုအကဲဖြတ်ရန်လိုအပ်သည်။
ဆီးချိုရောဂါနှင့်သန္ဓေသား macrosomia ရှိသောကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုပုံမှန်အင်္ဂါဇာတ်မွေးခြင်း၊
သန္ဓေသားဖောက်ဖျက်မှုပုံစံ၊ မတည်ငြိမ်သောဂလူးကို့စ်အဆင့်၊ ဆီးချိုရောဂါ၏နောက်ဆက်တွဲဆိုးကျိုးများတိုးတက်မှု၊ အထူးသဖြင့် "မြင့်မားသောသားဖွားအန္တရာယ်" အုပ်စုရှိကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်စောစောစီးစီးမွေးဖွားခြင်းကိစ္စကိုဖြေရှင်းရန်လိုအပ်သည်။
ပေးပို့အင်ဆူလင်ကုထုံး 8, 9
သဘာဝမွေးဖွားမှုတွင် -
• ၄ င်း၏ ၄.၀ မှ ၇.၀ မီလီမီတာ / မလီကလီဂမ်အကြားဂလီကရိယအဆင့်ကိုထိန်းသိမ်းထားရပါမည်။ တိုးချဲ့အင်ဆူလင်၏အုပ်ချုပ်မှုကိုဆက်လက်။
•သားဖွားစဉ်တွင်အစာစားချိန်၌အင်ဆူလင်အတို၏အုပ်ချုပ်မှုသည်စားသုံးသော XE ပမာဏကိုဖုံးလွှမ်းသင့်သည် (နောက်ဆက်တွဲ ၅) ။
• ၂ နာရီတိုင်း Glycemic ထိန်းချုပ်မှု။
• ၃.၅ mmol / L ထက်နည်းသော glycemia နှင့်အတူ ၅ မီလီဂရမ်ပမာဏရှိသော ၅% ဂလူးကို့စ်ဖြေရှင်းချက်ကိုသွေးကြောသွင်းသည်။ glycemia သည် 5.0 mmol / L အောက်တွင်ရှိပြီးနောက်ထပ် ၁၀ ဂရမ်ဂလူးကို့စ် (ပါးစပ်အခေါင်းပေါက်တွင်ပျော်ဝင်ပါ) ။ 13.0-15.0 mmol / L -3 ယူနစ်မှာ 10.0-12.0 mmol / L 2 ယူနစ်မှာရိုးရှင်းသောအင်ဆူလင် 1 ယူနစ်၏သွေးကြောသွင်းဆေးထိုး 8.0-9.0 mmol / L ထက်သာ။ ကြီးမြတ် glycemia နှင့်အတူ။ , 4 ယူနစ် - 16.0 mmol / l ကျော် glycemia နှင့်အတူ။
•ရေဓာတ်ခန်းခြောက်ခြင်းလက္ခဏာများ၊
•အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသောအင်ဆူလင်လိုအပ်သောအင်ဆူလင် (တစ်နေ့လျှင် ၁၄ ယူနစ်အထိ) လိုအပ်သောကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်ကိုယ်ဝန်ဆောင်ချိန်တွင်အင်ဆူလင်မလိုအပ်ပါ။
စစ်ဆင်ရေးတွင်
•ခွဲစိတ်ကုသသည့်နေ့တွင်အင်ဆူလင်တိုးချဲ့ထားသောနံနက်ဆေးကို (normoglycemia နှင့်အတူ၊ ၁၀-၂၀% လျှော့ချသည်၊ hyperglycemia ဖြင့်တိုးချဲ့အင်ဆူလင်ဆေးပမာဏကိုပြင်ဆင်ခြင်းမရှိပဲအပိုအင်ဆူလင်၏ ၁-၄ ယူနစ်) ကိုစီမံသည်။
•ဆီးချိုရောဂါရှိသောအမျိုးသမီးများအတွက်ကလေးမွေးဖွားချိန်တွင်အထွေထွေမေ့ဆေးသုံးစွဲခြင်းကိစ္စတွင်သွေးထဲရှိဂလူးကို့စ်ပမာဏ (မိနစ် ၃၀ တိုင်း) ကိုပုံမှန်စစ်ဆေးခြင်းအားသန္ဓေတည်ချိန် မှစ၍ သန္ဓေသားမွေးဖွားသည်အထိနှင့်အမျိုးသမီးသည်အထွေထွေမေ့ဆေးမှလုံးဝပြန်လည်ထူထောင်သင့်သည်။
• hypoglycemic ကုထုံး၏နောက်ထပ်နည်းဗျူဟာများသည်သဘာဝမွေးဖွားခြင်းနှင့်ဆင်တူသည်။
•ခွဲစိတ်ကုသပြီးနောက်ဒုတိယနေ့တွင်၊ စားသုံးမှုအကန့်အသတ်ရှိသော၊ တိုးချဲ့ထားသောအင်ဆူလင်ဆေးပမာဏသည် (၅၀%) (အများအားဖြင့်နံနက်ယံတွင်အုပ်ချုပ်သည်) နှင့်အင်ဆူလင် ၂-၄ ယူနစ်တို့ကို ၆.၀ မီလီမီတာထက်ပိုသော glycemia နှင့်အတူအစားအစာများလျှော့ချသည်။
ဆီးချိုရောဂါအတွက်အလုပ်သမားစီမံခန့်ခွဲမှု၏အင်္ဂါရပ်များ
•စဉ်ဆက်မပြတ် cardiotogographic ထိန်းချုပ်မှု,
•နာကျင်မှုသက်သာခြင်း။
ဆီးချိုရောဂါအတွက်төрөтကာလစီမံခန့်ခွဲမှု
ကလေးမွေးဖွားပြီးနောက်နှင့်နို့စို့ခြင်းနှင့်အတူအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများတွင်အချိန်ကြာမြင့်စွာအင်ဆူလင်ဆေးပမာဏကို ၈၀ မှ ၉၀ ရာခိုင်နှုန်းအထိလျှော့ချနိုင်သည်။ အင်ဆူလင်အတိုပမာဏသည်များသောအားဖြင့်အစားအစာမတိုင်မီ ၂-၄ ယူနစ်ထက်ကျော်လွန်ခြင်းမရှိပေ (မွေးဖွားပြီး ၁-၃ ရက်အတွင်း) ။ တပတ်တဖြည်းဖြည်း ၁ ပတ်မှ ၃ ပတ်အတွင်း၌အင်ဆူလင်လိုအပ်မှုတိုးလာသည်နှင့်အင်ဆူလင်ဓာတ်ပမာဏသည်ကိုယ်ဝန်ဆောင်ခြင်းအကြိုအဆင့်သို့ရောက်သည်။ ထို့ကြောင့်:
•အင်ဆူလင်ဆေးထိုးခြင်းကိုလိုက်လျောညီထွေဖြစ်အောင်လုပ်ခြင်း၊ အဘွားမွေးသည့်အချိန်ကတည်းကမွေးဖွားပြီးပထမနေ့၌ ၀ ယ်လိုအားလျင်မြန်စွာကျဆင်းခြင်းကိုထည့်သွင်းစဉ်းစားခြင်း (၅၀% နှင့်အထက်၊ ကိုယ်ဝန်မတိုင်မီကန ဦး ဆေးထိုးသို့ပြန်သွားခြင်း)၊
•မိခင်နို့ရည်တိုက်ကျွေးရန်အကြံပြုပါ (မိခင်တွင် hypoglycemia ဖြစ်နိုင်ချေရှိမရှိသတိပေးပါ။ ),
•အနည်းဆုံး ၁.၅ နှစ်ထိထိရောက်သောသန္ဓေတားဆေး။
ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်အင်ဆူလင်ကုထုံး၏အားသာချက်များ
• NPIs ကိုသုံးသောအမျိုးသမီးများ (အင်ဆူလင်ပန့်) သည်၎င်းတို့၏ HbAlc အဆင့်သို့ရောက်ရှိရန်ပိုများသည်။ ဓာတ်ခွဲခန်းညွှန်းကိန်း
ဆီးချိုရောဂါ၏နာတာရှည်ပြsignsနာများ၊ တစ်ပြိုင်နက်တည်းရောဂါများထပ်တိုးလာခြင်း၊ အန္တာရာယ်အချက်များပေါ်ပေါက်လာခြင်းလက္ခဏာများရှိပါကစစ်ဆေးမှုအကြိမ်ရေနှင့် ပတ်သက်၍ တစ် ဦး ချင်းဆုံးဖြတ်သည်။
ဇယား ၁၆ ဆီးချိုရောဂါနှင့်အတူလူနာတက်ကြွစွာထိန်းချုပ်ဘို့လိုအပ်သောဆာပစာမေးပွဲများ၏စာရင်း * 3, 7
| ဆာပစာမေးပွဲ | စစ်တမ်းကြိမ်နှုန်း |
| ဂလူးကို့စ်အားစဉ်ဆက်မပြတ်စောင့်ကြည့်လေ့လာခြင်း (LMWH) | လက္ခဏာများအရလေးပုံတစ်ပုံလျှင် 1 ကြိမ် - ပိုမိုမကြာခဏ |
| သွေးပေါင်ချိန်ထိန်းချုပ်မှု | ဆရာဝန်ထံသွားတိုင်း |
| ခြေလျင်စာမေးပွဲနှင့်ခြေလျင် sensitivity ကိုအကဲဖြတ် | ဆရာဝန်ထံသွားတိုင်း |
| အောက်ပိုင်းခြေလက် neuromyography | တစ်နှစ်တစ်ကြိမ် |
| ECG | တစ်နှစ်တစ်ကြိမ် |
| ပစ္စည်းကိရိယာများစစ်ဆေးခြင်းနှင့်ဆေးထိုးသည့်နေရာများစစ်ဆေးခြင်း | ဆရာဝန်ထံသွားတိုင်း |
| ရင်ဘတ် x-Ray | တစ်နှစ်တစ်ကြိမ် |
| အနိမ့်စှနျးနှင့်ကျောက်ကပ်ရေယာဉ်များ၏ Ultrasound | တစ်နှစ်တစ်ကြိမ် |
| ဝမ်းဗိုက်လိုင်၏ ultrasound | တစ်နှစ်တစ်ကြိမ် |
ဆီးချိုရောဂါ၏နာတာရှည်ပြsignsနာများ၊ တစ်ပြိုင်နက်တည်းရောဂါများထပ်တိုးလာခြင်း၊ အန္တာရာယ်အချက်များပေါ်ပေါက်လာခြင်းလက္ခဏာများရှိပါကစစ်ဆေးမှုအကြိမ်ရေနှင့် ပတ်သက်၍ တစ် ဦး ချင်းဆုံးဖြတ်သည်။
• မွေးပြီး ၆-၁၂ ပတ်အကြာ GDM ရှိအမျိုးသမီးများအားလုံးသည် ၇၅ ဂရမ်ဂလူးကို့စ်ဖြင့် PHT ကိုခံယူကြပြီးချို့ယွင်းသောဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုအဆင့် (နောက်ဆက်တွဲ ၂)၊
•ကလေးငယ်များအနေဖြင့် GDM ခံစားခဲ့ရသောကလေးငယ်တွင်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုနှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါကိုကာကွယ်ရန်လိုအပ်ချက်နှင့် ပတ်သက်၍ ကလေးအထူးကုဆရာဝန်များနှင့်ဆရာဝန်များကိုအကြောင်းကြားရန်လိုအပ်သည် (နောက်ဆက်တွဲ ၆) ။
ပရိုတိုကောတွင်ဖော်ပြထားသည့်ကုသမှုထိရောက်မှုနှင့်ဘေးကင်းလုံခြုံမှုကိုပြသသည့်ရောဂါရှာဖွေကုသမှုနည်းလမ်းများ၏အညွှန်းကိန်းများ -
•ဘိုဟိုက်ဒရိတ်နှင့် lipid ဇီဝြဖစ်ပျက်မှုအဆင့်ကိုတတ်နိုင်သလောက်ပုံမှန်နီးကပ်အောင်လုပ်ခြင်း၊ ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး ၏သွေးပေါင်ချိန်ပုံမှန်ဖြစ်ခြင်း
•ချုပ်တည်းမှုရှိရန်လှုံ့ဆော်ပေးမှု၊
•ဆီးချိုရောဂါ၏တိကျသောရောဂါများကိုကာကွယ်ခြင်း၊
•ကိုယ်ဝန်ဆောင်စဉ်နှင့်ကလေးမွေးဖွားချိန်တွင်ကျန်းမာသန်စွမ်းသောသက်တမ်းပြည့်မွေးဖွားသောကလေးမွေးဖွားချိန်တွင်ပြcomplနာများမရှိခြင်း။
ဇယား ၁၇ GDM 2, 5 နှင့်အတူလူနာအတွက်ပစ်မှတ် glycemia
| အညွှန်းကိန်း (ဂလူးကို့စ) | ပစ်မှတ်အဆင့် (ပလာစမာချိန်ညှိရလဒ်) |
| အချည်းနှီးသောအစာအိမ်တွင် | |
| အစာစားခြင်းမပြုမီ | |
| အိပ်ရာမဝင်ခင် | |
| 03.00 မှာ | |
| 1 နာရီအစာစားပြီးနောက် |
ဆေးရုံတင်ရသည်
PSD နှင့်အတူလူနာဆေးရုံတင်ဘို့လက္ခဏာများ 1, 4 *
အရေးပေါ်ဆေးရုံတင်ကုသမှုအတွက်လက္ခဏာများ:
- ကိုယ်ဝန်ဆောင်ချိန်တွင်ဆီးချိုရောဂါ၏ပွဲ ဦး ထွက်၊
- hyper / hypoglycemic precoma / coma
- ketoacidotic precoma နှင့် coma၊
- ဆီးချိုရောဂါ (retinopathy, nephropathy) ၏သွေးကြောဆိုင်ရာရောဂါများတိုးတက်မှု၊
- ရောဂါကူးစက်ခြင်း၊
- အရေးပေါ်အခြေအနေလိုအပ်သောသားဖွားရောဂါများနှင့်ပါ ၀ င်ခြင်း။
စီစဉ်ထားဆေးရုံတင်ဘို့လက္ခဏာများ*:
- ကိုယ် ၀ န်ဆောင်အမျိုးသမီးများသည်ဆီးချိုရောဂါရှိပါကဆေးရုံတင်ကုသရန်လိုအပ်သည်။
- ကိုယ်ဝန်ဆောင်ခြင်းမတိုင်မီဆီးချိုရောဂါရှိသည့်အမျိုးသမီးများကိုအောက်ပါကိုယ် ၀ န်ဆောင်ကာလတွင်စီစဉ်ထားသည့်အတိုင်းဆေးရုံတင်ထားရသည်။
ပထမ ဦး ဆုံးဆေးရုံတက်ခြင်း အင်ဆူလင်အတွက်လိုအပ်ချက်လျော့နည်းသွားခြင်းနှင့် hypoglycemic အခြေအနေများအန္တရာယ်နှင့်ဆက်စပ်။ ဆေးရုံ endocrinological / ကုထုံးပရိုဖိုင်းကိုမှ 12 ပတ်မှကိုယ်ဝန်အတွက်ထွက်သယ်ဆောင်။
ဆေးရုံတင်ရခြင်း၏ရည်ရွယ်ချက်မှာ -
- ကိုယ် ၀ န်ကြီးထွားမှုဖြစ်နိုင်ခြေပြtheနာကိုဖြေရှင်းခြင်း၊
- ဆီးချိုရောဂါနှင့်ဆက်စပ်နေသော extragenital ရောဂါဗေဒ၏ဇီဝဖြစ်စဉ်နှင့် microcirculatory မမှန်များ၏ဖော်ထုတ်ခြင်းနှင့်ဆုံးမ, (ကိုယ်ဝန်ရှည်၏စဉ်အတွင်း) ဆီးချိုရောဂါကျောင်းမှာလေ့ကျင့်ရေး။
ဒုတိယဆေးရုံတက်ခြင်း တစ် ဦး အတွင်းလူနာ endocrinological / ကုထုံးပရိုဖိုင်းအတွက်ကိုယ်ဝန် 24-28 ရက်သတ္တပတ်၏ကာလ၌။
ဆေးရုံတင်ရခြင်း၏အဓိကရည်ရွယ်ချက်မှာဆီးချိုရောဂါ၏ဇီဝဖြစ်စဉ်နှင့် microcirculatory disorders ၏ဒိုင်းနမစ်ကိုပြင်ဆင်ခြင်းနှင့်ထိန်းချုပ်ခြင်း။
တတိယဆေးရုံတက်ခြင်း ကိုယ်ဝန်ဆောင်မီးဖွားအဖွဲ့အစည်းများ၏ရောဂါဗေဒဌာနတွင် perinatal စောင့်ရှောက်မှု၏ဒေသအဆင့် 2-3 အဆင့်ဆင့်:
- ကိုယ် ၀ န် ၃၆-၃၈ ပတ်အတွင်းဆီးချိုရောဂါအမျိုးအစား ၁ နှင့်အမျိုးအစား ၂၊
- GDM ဖြင့် - ၃၈-၃၉ ပတ်အတွင်းကိုယ် ၀ န်ဆောင်မှုကာလ။
ဆေးရုံတက်ရခြင်း၏ရည်ရွယ်ချက်မှာသန္ဓေသား၏အကဲဖြတ်ချက်၊ အင်ဆူလင်ကုထုံးကိုပြုပြင်တည့်မတ်ခြင်း၊
* ဆီးချိုရောဂါကိုလျော်ကြေးပေးပြီးလိုအပ်သောစာမေးပွဲများအားလုံးပြုလုပ်ပြီးပါက၊ ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများကိုပြင်ပလူနာအဖြစ်စိတ်ကျေနပ်ဖွယ်အခြေအနေဖြင့်စီမံခန့်ခွဲနိုင်သည်။
အရင်းအမြစ်များနှင့်စာပေ
- ကာဇက်စတန်သမ္မတနိုင်ငံကျန်းမာရေး ၀ န်ကြီးဌာန၏ကျန်းမာရေးစောင့်ရှောက်မှုဖွံ့ဖြိုးတိုးတက်မှုဆိုင်ရာကျွမ်းကျင်သူကော်မရှင်၏အစည်းအဝေးမှတ်တမ်းများ၊ ၂၀၁၄
- ၁။ ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့။ ဆီးချိုရောဂါနှင့်အဓိပ္ပာယ်သတ်မှတ်ချက်၊ ရောဂါရှာဖွေခြင်းနှင့်အမျိုးအစားခွဲခြားခြင်း - WHO ၏တိုင်ပင်ဆွေးနွေးမှုအစီရင်ခံစာ။ အပိုင်း 1: ဆီးချိုရောဂါ၏ရောဂါနှင့်အမျိုးအစားခွဲခြား။ ဂျီနီဗာ၊ ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့၊ ၁၉၉၉ (WHO / NCD / NCS / 99.2) 2 အမေရိကန်ဆီးချိုရောဂါညှိနှိုင်းမှု။ ဆီးချိုရောဂါ -2014 အတွက်ဆေးဘက်ဆိုင်ရာစောင့်ရှောက်မှု၏စံချိန်စံညွှန်း။ ဆီးချိုရောဂါစောင့်ရှောက်မှု, 2014, 37 (1) ။ ၃။ ဆီးချိုရောဂါရှိသူများကိုအထူးဆေးကုသမှုအတွက် Algorithms ။ Ed ။ I.I. Dedova, M.V. Shestakova ။ ၆ ကြိမ်မြောက်ပြissueနာ။ အမ်, 2013 ခုနှစ် 4. ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့။ ဆီးချိုရောဂါ၏ Diagnosis တွင် Glycated Hemoglobin (HbAlc) ကိုအသုံးပြုခြင်း။ WHO ၏တိုင်ပင်ဆွေးနွေးမှု၏အတိုကောက်အစီရင်ခံစာ။ ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့၊ ၂၀၁၁ (WHO / NMH / CHP / CPM / 11.1) ၅။ ရုရှားအမျိုးသားအများသဘောတူညီမှု "ကိုယ် ၀ န်ဆီးချိုရောဂါ: ရောဂါရှာဖွေခြင်း၊ ကုသခြင်း၊ သားစဉ်မြေးဆက်စောင့်ကြည့်ခြင်း" / Dedov II, Krasnopolsky VI, Sukhikh G.T. အလုပ်အဖွဲ့အုပ်စုကိုယ်စား // ဆီးချိုရောဂါ။ - 2012 ခုနှစ် - အမှတ် 4 ။ - အက်စ် 4-10 ။ 6. Nurbekova A.A. ဆီးချိုရောဂါ (ရောဂါ, ပြcomplနာများ, ကုသမှု) ။ ဖတ်စာအုပ် - Алматы။ - 2011 ခုနှစ် .-- 80 s ကို။ 7. Bazarbekova RB, Zeltser M.E. , Abubakirova Sh.S. ဆီးချိုရောဂါ၏ရောဂါနှင့်ကုသမှုအပေါ်သဘောတူညီမှု။ Almaty, 2011. perinatology ၏ 8. Selected ကိစ္စများ။ ပါမောက္ခ R.Y. Nadisauskene တည်းဖြတ်သည်။ ထုတ်ဝေသူ Lithuania ။ ၂၀၁၂ E.K Aylamazyan၊ အမ်၊ ၂၀၀၉၊ တည်းဖြတ်သည့် ၆၅၂ စ။ ၉။ အမျိုးသားမီးဖွားခြင်းစီမံခန့်ခွဲမှု၊ ကိုယ်ဝန်ဆောင်စဉ်ကာလအတွင်းဆီးချိုရောဂါနှင့်ပတ်သက်သောစာချုပ်၊ ၂၀၀၈။ ၁၁ ။ Pump-based အင်ဆူလင်ကုထုံးနှင့်စဉ်ဆက်မပြတ်ဂလူးကို့စစစ်ဆေးမှု။ John Pickup မှတည်းဖြတ်သည်။ OXFORD, UNIVERSITY စာနယ်ဇင်း, 2009 12.I. Blumer, အီး Hadar, D. Hadden, အယ်လ် Jovanovic, ဂျေ Mestman, အမ် Hass Murad, Y. Yogev ။ ဆီးချိုရောဂါနှင့်ကိုယ်ဝန် - Endocrine Society လက်တွေ့လက်တွေ့လမ်းညွှန်။ J ကို Clin Endocrinol Metab, နိုဝင်ဘာလ 2-13, 98 (11): 4227-4249 ။
သတင်းအချက်အလက်
၃ ။ ပရိုတိုကောအကောင်အထည်ဖော်မှု၏အဖွဲ့အစည်းဆိုင်ရာရှုထောင့်များ
ပရိုတိုကောလ်တီထွင်သူများစာရင်းတွင်အရည်အချင်းပြည့်မှီသောအချက်အလက်များပါဝင်သည်။
1. Nurbekova AA, MD, KazNMU ၏ Endocrinology ဌာန၏ပါမောက္ခ
2. Doschanova A.M. - ပါမောက္ခ၊ ပါရဂူဘွဲ့၊ အမြင့်ဆုံးအမျိုးအစားဆရာဝန်၊ သားဖွားမီးယပ်အထူးကုဌာန၏ MIA အလုပ်သင်အတတ်ပညာဆိုင်ရာဌာနမှူး၊
၃။ Sadybekova G.T.- ဆေးဘက်ဆိုင်ရာသိပ္ပံမှကိုယ်စားလှယ်လောင်း၊ တွဲဖက်ပါမောက္ခ၊ အမြင့်ဆုံးအမျိုးအစား endocrinologist ၏ဆရာဝန်, "MIA" JSC ၏ပြည်တွင်းရောဂါများ ဦး စီးဌာန၏တွဲဖက်ပါမောက္ခ။
4. Ahmadyar N.S. , MD၊ Senior Clinic Pharmacologist, JSC "NNCMD"
အကျိုးစီးပွားပconflictိပက္ခမရှိညွှန်ပြ: မဟုတ်ဘူး
သုံးသပ်သူများ:
Kosenko Tatyana Frantsevna, ဆေးပညာသိပ္ပံပညာရှင်, endocrinology ဌာန၏ပါမောက္ခ
protocol ကိုပြန်လည်ပြင်ဆင်ရန်အတွက်အခြေအနေများ၏ညွှန်ပြချက်: 3 နှစ်ကြာပြီးနောက် protocol ကိုပြန်လည်ပြင်ဆင်ခြင်းနှင့် / သို့မဟုတ်ပိုမိုမြင့်မားသောသက်သေအထောက်အထားများဖြင့်ရောဂါရှာဖွေခြင်း / ကုသခြင်းနည်းလမ်းအသစ်များပေါ်ပေါက်လာခြင်းနှင့်အတူ။
နောက်ဆက်တွဲ ၁
ကိုယ် ၀ န်ဆောင်အမျိုးသမီးများတွင်ဆီးချိုရောဂါကိုစစ်ဆေးမှုကိုသွေးပြန်ကြောပလာစမာ၏ဂလူးကို့စ်အဆင့်ဓာတ်ခွဲခန်းဆုံးဖြတ်ချက်အပေါ် အခြေခံ၍ သာပြုလုပ်သည်။
စမ်းသပ်မှုရလဒ်များကိုစကားပြန်သားဖွားမီးယပ်အထူးကုဆရာဝန်များ၊ အထွေထွေရောဂါကုဆရာဝန်များ၊ အထွေထွေရောဂါကုဆရာဝန်များမှပြုလုပ်သည်။ ကိုယ်ဝန်ဆောင်နေစဉ်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုဖြစ်ရပ်မှန်ကိုသိရှိရန် endocrinologist ၏အထူးတိုင်ပင်ဆွေးနွေးမှုမလိုအပ်ပါ။
ကိုယ်ဝန်ဆောင်စဉ်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်ခြင်း၏ရောဂါရှာဖွေခြင်း 2 အဆင့်တွင်ထွက်သယ်ဆောင်။
၁ အဆင့်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး သည်အထူးပြုဆရာဝန်တစ် ဦး အား ၂၄ ပတ်အထိပထမဆုံးအကြိမ်လာရောက်လျှင်၊ အောက်ပါလေ့လာမှုတစ်ခုမှာမဖြစ်မနေလိုအပ်သည်။
- အစာရှောင်ခြင်းသွေးပြန်ကြောပလပ်စတစ်ဂလူးကို့စ (သွေးပြန်ကြောပလာစမာဂလူးကို့စကအနည်းဆုံး ၈ နာရီကြာအစာရှောင်ပြီးနောက် ၁၄ နာရီထက်မပို)
- HbA1c သည် National Glycohemoglobin Standartization Program (NGSP) အရအသိအမှတ်ပြုပြီး DCCT (Diabetes Control and Complications Study) တွင်ဖော်ပြထားသောရည်ညွှန်းတန်ဖိုးများအရစံသတ်မှတ်ထားသောဆုံးဖြတ်ချက်ချနည်းလမ်းကိုအသုံးပြုသည်။
- အစားအစာစားခြင်းမသက်ဆိုင်ဘဲမည်သည့်အချိန်တွင်မဆိုသွေးပြန်ကြောပလပ်စတစ်ဂလူးကို့စ်။
ဇယား 2 ကိုယ်ဝန် 2, 5 ကာလအတွင်းသရုပ် (ပထမ ဦး ဆုံးတွေ့ရှိ) ဆီးချိုရောဂါ၏ရောဂါအဘို့အသွေးပြန်ကြောပလပ်စတစ်ဂလူးကို့စတံခါးခုံ
| ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင်ထင်ရှားသော (ပထမဆုံးတွေ့ရှိရသော) ဆီးချိုရောဂါ ၁ | |
| သွေးပြန်ကြောပလာစမာဂလူးကို့စအစာရှောင်ခြင်း | .07.0 mmol / L ကို |
| HbA1c 2 | ≥6,5% |
| သွေးပေါင်ချိန်ဂလူးကို့စ် (hyperglycemia) ၏လက္ခဏာများနှင့်အတူနေ့တစ်နေ့တာသို့မဟုတ်အစာစားချိန်မည်သို့ပင်ဖြစ်ပါစေ၊ | .111.1 mmol / L ကို |
1 ပုံမှန်မဟုတ်သောတန်ဖိုးများကိုပထမဆုံးအကြိမ်ရရှိပြီး၊ hyperglycemia လက္ခဏာမပြပါကကိုယ်ဝန်ဆောင်စဉ်သိသာသောဆီးချိုရောဂါကိုပဏာမရောဂါလက္ခဏာများကိုသွေးပေါင်နှံသည့်သွေးရည်ကြည်ဂလူးကို့စ (သို့) HbA1c သည်စံချိန်စံညွှန်းမီစမ်းသပ်မှုများကို အသုံးပြု၍ အတည်ပြုသင့်သည်။ အကယ်၍ hyperglycemia လက္ခဏာများရှိပါကဆီးချိုရောဂါအမျိုးအစား (glycemia or HbA1c) တွင်ဆီးချိုရောဂါလက္ခဏာပြရန်ဆုံးဖြတ်ချက်တစ်ခုတည်းကလုံလောက်သည်။ အကယ်၍ ထင်ရှားသောဆီးချိုရောဂါတွေ့ရှိပါကလက်ရှိ WHO ၏ခွဲခြားသတ်မှတ်ချက်အရ၊ ဥပမာဆီးချိုရောဂါ၊ အမျိုးအစား ၂ ဆီးချိုရောဂါစသည်တို့နှင့်အညီမည်သည့်ရောဂါလက္ခဏာအမျိုးအစားတွင်မဆိုအမြန်ဆုံးအရည်အချင်းပြည့်မီသင့်သည်။
2 HbA1c သည် National Glycohemoglobin Standartization Program (NGSP) အရအသိအမှတ်ပြုပြီး DCCT (Diabetes Control and Complications Study) တွင်ဖော်ပြထားသောရည်ညွှန်းတန်ဖိုးများအရစံသတ်မှတ်ထားသောဆုံးဖြတ်ချက်ချနည်းလမ်းကိုအသုံးပြုသည်။
လေ့လာမှု၏ရလဒ်သည်ထင်ရှားသော (ပထမဆုံးတွေ့ရှိခဲ့သည့်) ဆီးချိုအမျိုးအစားအမျိုးအစားနှင့်ကိုက်ညီပါက၎င်း၏အမျိုးအစားကိုသတ်မှတ်ပြီးလူနာအားစီမံခန့်ခွဲမှုအတွက် endocrinologist ထံသို့ချက်ချင်းလွှဲပြောင်းပေးသည်။
HbA1c ၏အဆင့်ပါ ပထမ ဦး ဆုံးအချိန် GDM
1 သွေးပြန်ကြောထဲရှိသွေးရည်ကြည်ဂလူးကို့စ်ကိုသာစမ်းသပ်သည်။ မြေတပြင်လုံးသွေးကြောမျှင်သွေးကြောနမူနာများအသုံးပြုရန်အကြံပြုသည်မဟုတ်။
၂ ကိုယ်ဝန်ဆောင်သည့်မည်သည့်အဆင့်တွင် (သွေးပြန်ကြောပလာစမာ၏ဂလူးကို့စ်ပမာဏကိုတိုင်းတာရန်ပုံမှန်မဟုတ်သောတန်ဖိုးတစ်ခုလုံလောက်သည်) ။
နှင့်အတူကိုယ်ဝန်ဆောင်အမျိုးသမီးများကအသုံးပြုတဲ့အခါ BMI ≥25ကီလိုဂရမ် / m2 နှင့်အောက်ပါရှိခြင်း အန္တရာယ်အချက်များ 2, 5 ကောက်ယူခဲ့သည် လျှို့ဝှက်အမျိုးအစား 2 ဆီးချိုရောဂါရှာဖွေတွေ့ရှိရန် HRT (ဇယား ၂) -
•အထိုင်များသည့်လူနေမှုပုံစံ
•ဆီးချိုရောဂါရှိသည့်ပထမဆွေမျိုးများ
•ကြီးမားသောသန္ဓေသား (၄၀၀၀ ဂရမ်ကျော်) မွေးဖွားသောသမိုင်းရှိသည့်အမျိုးသမီးများ၊ မွေးသေးသောမိခင်သို့မဟုတ်ကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါထူထောင်ခြင်းရှိသည့်အမျိုးသမီးများ။
•သွေးတိုးရောဂါ (≥140 / 90 mm Hg (သို့) သွေးတိုးရောဂါကုသနည်း)
• HDL အဆင့် 0.9 mmol / L (သို့မဟုတ် 35 mg / dl) နှင့် / သို့မဟုတ် triglyceride အဆင့် 2.82 mmol / L (250 mg / dl)
•ချို့ယွင်းသောဂလူးကို့စသည်းခံစိတ်သို့မဟုတ်ချို့ယွင်းသောအစာရှောင်ဂလူးကို့စမတိုင်မီ H ၅.၇% HbAlc the ရှိနေခြင်း။
•နှလုံးသွေးကြောဆိုင်ရာရောဂါ၏သမိုင်း
•အင်ဆူလင်ကိုခံနိုင်ရည်ရှိခြင်းနှင့်ဆက်စပ်သောအခြားလက်တွေ့အခြေအနေများ (ပြင်းထန်သောအဝလွန်ခြင်း၊ acanthosis nigrikans)
• polycystic Ovary syndrome ရောဂါ
၂ အဆင့် - ၎င်းကိုကိုယ်ဝန် ၂၄-၂၈ ရက်သတ္တပတ်တွင်ပြုလုပ်သည်။
အမျိုးသမီးအားလုံး, GDM ၏ရောဂါအဘို့, အစောပိုင်းကိုယ်ဝန်အတွက်ဆီးချိုရောဂါမတွေ့ရှိရသော, ၌, ဂလူးကို့စ 75 ဂရမ်နှင့်အတူ PGTT ထွက်သယ်ဆောင် (နောက်ဆက်တွဲ 2) ။
ဇယား 4 GDM 2, 5 ၏ရောဂါများအတွက်သွေးပြန်ကြောပလာစမာဂလူးကို့စတံခါးခုံ
| GDM, 75 ဂရမ်ဂလူးကို့စနှင့်အတူပါးစပ်ဂလူးကို့စသည်းခံစိတ်စမ်းသပ်မှု (PGTT) | |
| သွေးပြန်ကြော Plasma ဂလူးကို့စ 1,2,3 | mmol / l |
| အချည်းနှီးသောအစာအိမ်တွင် | ≥ 5.1, ဒါပေမယ့် |
| 1 နာရီပြီးနောက် | ≥10,0 |
| 2 နာရီပြီးနောက် | ≥8,5 |
1 သွေးပြန်ကြောထဲရှိသွေးရည်ကြည်ဂလူးကို့စ်ကိုသာစမ်းသပ်သည်။ မြေတပြင်လုံးသွေးကြောမျှင်သွေးကြောနမူနာများအသုံးပြုရန်အကြံပြုသည်မဟုတ်။
၂ ကိုယ်ဝန်ဆောင်သည့်မည်သည့်အဆင့်တွင် (သွေးပြန်ကြောပလာစမာ၏ဂလူးကို့စ်ပမာဏကိုတိုင်းတာရန်ပုံမှန်မဟုတ်သောတန်ဖိုးတစ်ခုလုံလောက်သည်) ။
3 PHTT ၏ရလဒ်အရ ၇၅ ဂရမ်ဂလူးကို့စ်နှင့်အညီသုံးမျိုးထဲမှသွေးပြန်ကြောပလာစမာဂလူးကို့စ်အဆင့်အနည်းဆုံးတန်ဖိုးသည် GDM ၏ရောဂါကိုဖော်ထုတ်ရန်လုံလောက်သည်။ ကန ဦး တိုင်းတာခြင်းတွင်ပုံမှန်မဟုတ်သောတန်ဖိုးများကိုလက်ခံရရှိသည့်အခါဂလူးကို့စ်ပမာဏသည်မလုပ်ဆောင်နိုင်ပါ၊ ဒုတိယအချက်တွင်ပုံမှန်မဟုတ်သောတန်ဖိုးများကိုလက်ခံရရှိပြီးနောက်တတိယတိုင်းတာရန်မလိုအပ်ပါ။
ဂလူးကို့စ်ကိုအစာရှောင်ခြင်း၊ သင်၏သွေးဂလူးကို့စ်ကိုသွေးထဲရှိဂလူးကို့စ်ဖြင့်တိုင်းတာ။ ကျဉ်းမြောင်းစွာဆုံးဖြတ်ခြင်းနှင့်ဆီးဂလူးကို့စ် (litmus test) ကို GDM ကိုစစ်ဆေးရန်အတွက်စမ်းသပ်ရန်မလိုအပ်ပါ။
နောက်ဆက်တွဲ ၂
PGTT ၏အကောင်အထည်ဖော်မှုအတွက်စည်းမျဉ်းများ
၇၅ ဂလူးကို့စ်ဂလူးကို့စ်ဖြင့် PGTT သည်ကိုယ်ဝန်ဆောင်စဉ်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုများကိုရှာဖွေရန်လုံခြုံသောရောဂါရှာဖွေစစ်ဆေးမှုဖြစ်သည်။
PHT ၏ရလဒ်များကိုအဓိပ္ပါယ်ဖွင့်ဆိုချက်ကိုဆရာ ၀ န်တစ် ဦး မှဆောင်ရွက်ပေးနိုင်သည် - သားဖွားမီးယပ်အထူးကု၊ မီးယပ်အထူးကုဆရာဝန်၊ အထွေထွေဆရာဝန်၊
လေ့လာမှုမပြုလုပ်မီ (၃) ရက်အလိုတွင်ပုံမှန်အစာအာဟာရ (တစ်နေ့လျှင်အနည်းဆုံး ၁၅၀ ဂရမ်ဘိုဟိုက်ဒရိတ်) ဖြင့်ပြုလုပ်သည်။ ၈-၁၄ နာရီအစာရှောင်ပြီးနောက်အဖြေကိုနံနက်ခင်းဗိုက်တွင်ပြုလုပ်သည်။ နောက်ဆုံးမုန့်ညက်သည် ၃၀-၅၀ ဂရမ်တွင်ဘိုဟိုက်ဒရိတ်ပါဝင်သင့်သည်။ သောက်သုံးရေကိုတားမြစ်ထားသည်မဟုတ်။ စစ်ဆေးမှုကာလအတွင်းလူနာထိုင်သင့်သည်။ စစ်ဆေးမှုပြီးဆုံးသည်အထိဆေးလိပ်သောက်ခြင်းကိုတားမြစ်သည်။ သွေးစစ်ဆေးမှုပြီးဆုံးသွားပါကသွေးထဲရှိဂလူးကို့စ်ပမာဏ (multivitamins နှင့် carbohydrates, glucocorticoids, β-blockers, β-adrenergic agonists) ပါ ၀ င်သည့်ဆေးဝါးများကိုသောက်သင့်သည်။
PGTT ကိုမပြုလုပ်ပါ။
- ကိုယ်ဝန်ဆောင်အမျိုးသမီးများ၏အစောပိုင်းအဆိပ်အတောက်ဖြစ်စေမှု (အော့အန်ခြင်း၊ ပျို့ချင်ခြင်း) နှင့်အတူ၊
- လိုအပ်ပါကတင်းကြပ်သောအိပ်ရာခင်းခြင်းနှင့်ကိုက်ညီခြင်း (မော်တာစစ်အစိုးရတိုးချဲ့ခြင်းမတိုင်မီစစ်ဆေးမှုကိုပြုလုပ်မည်မဟုတ်),
- စူးရှသောရောင်ရမ်းခြင်းသို့မဟုတ်ကူးစက်တတ်သောရောဂါနောက်ခံကြောင့်ဖြစ်သည်။
- နာတာရှည်ပန်ကရိယသို့မဟုတ်ပိုမိုဆိုးရွားလာခြင်း (စွန့်ပစ်သောရောဂါလက္ခဏာများ) (resected အစာအိမ်ရောဂါလက္ခဏာ) ။
သွေးပြန်ကြော Plasma ဂလူးကို့စစမ်းသပ်မှု သာဓာတ်ခွဲခန်းထဲမှာဖျော်ဖြေခဲ့ပါတယ် ထဲကဓာတုပစ်စညျးဆန်းစစ်သို့မဟုတ်ဂလူးကို့စခွဲခြမ်းစိတ်ဖြာပေါ်မှာ။
စစ်ဆေးမှုအတွက်သယ်ဆောင်နိုင်သောမိမိကိုယ်ကိုစောင့်ကြည့်စစ်ဆေးသောကိရိယာများ (glucometers) ကိုအသုံးပြုခြင်းအားတားမြစ်သည်။
သွေးနမူနာကိုရေအေးစမ်းသပ်ပြွန် (လေပိုကောင်းလေလေ) တွင်တာရှည်ခံသောဂလိုက်ကိုးလိုင်းစ်ဆစ် (glycolysis) ဖြစ်စဉ်ကိုတားဆီးရန်အတွက်အက်တီတီသို့မဟုတ်ဆိုဒီယမ်စီထရိတ်ကဲ့သို့သောအက်စစ်သို့မဟုတ်ဆိုဒီယမ်စီထရိတ်ကဲ့သို့သောတာရှည်ခံဆေးများပါရှိသည်။ စမ်းသပ်ပြွန်ကိုရေခဲထဲထည့်သည်။ ထို့နောက်ချက်ချင်း (နောက်မိနစ် ၃၀ ထက်နောက်မကျဘဲ) သွေးသည်ပလာစမာနှင့်ဖွဲ့စည်းထားသည့်ဒြပ်စင်များကိုခွဲထုတ်ရန်အတွက် ဗဟိုပြု၍ ပြုလုပ်ထားသည်။ ပလာစမာကိုအခြားပလတ်စတစ်ပြွန်သို့ပြောင်းသည်။ ဒီဇီဝအရည်ထဲမှာဂလူးကို့စ်ကိုတိုင်းတာတယ်။
စမ်းသပ်အဆင့်များ
ပထမအဆင့်။ ပထမအစာရှောင်ခြင်းသွေးပြန်ကြောပလာစမာနမူနာကိုယူပြီးနောက်ဂလူးကို့စ်ပမာဏကိုချက်ချင်းတိုင်းတာသည် သန္ဓေသား (ပထမ ဦး ဆုံးတွေ့ရှိရသည့်) ဆီးချိုရောဂါ (သို့) GDM ကိုပြသသောရလဒ်များကိုလက်ခံရရှိသည့်အခါနောက်ထပ်ဂလူးကို့စ်ပမာဏထပ်မံမပြုလုပ်ပါ၊ အကယ်၍ ဂလူးကို့စ်၏ပမာဏကိုအတိအကျဆုံးဖြတ်ရန်မဖြစ်နိုင်ပါကစမ်းသပ်မှုသည် ဆက်လက်၍ အဆုံးသတ်သွားသည်။
ဒုတိယအဆင့်။ စစ်ဆေးမှုကိုဆက်လက်ပြုလုပ်သောအခါလူနာသည် ၂၅၀-၃၀၀ မီလီမီတာအပူရှိန် (၃၇-၄၀ ဒီဂရီစင်တီဂရိတ်) ရှိရေပူ (၃၇-၄၀ ဒီဂရီစင်တီဂရိတ်) တွင်ပျော်ဝင်ခြောက်သွေ့သော (anhydrite သို့မဟုတ် anhydrous) ဂလူးကို့စ် (၃၅-၄၀ ဒီဂရီစင်တီဂရိတ်) ရှိဂလူးကို့စ်အဖြေကိုသောက်သင့်သည်။ အကယ်၍ ဂလူးကို့စ် monohydrate ကိုအသုံးပြုပါကစမ်းသပ်မှုအတွက်ပစ္စည်း၏ ၈၂.၅ ဂရမ်လိုအပ်သည်။ ဂလူးကို့စ် (glucose) ဖြေရှင်းချက်ကိုစတင်စမ်းသပ်ခြင်းရဲ့အစလို့သတ်မှတ်ပါတယ်။
တတိယအဆင့်။ သွေးပြန်ကြောပလပ်စတစ်၏ဂလူးကို့စ်အဆင့်ကိုဆုံးဖြတ်ရန်အောက်ပါသွေးနမူနာဂလူးကို့စတင်ပြီးနောက် 1 နှင့် 2 နာရီယူနေကြသည်။ ဒုတိယအကြိမ်သွေးနမူနာပြီးနောက် GDM ကိုညွှန်ပြသည့်ရလဒ်များရရှိလျှင်၊
နောက်ဆက်တွဲ ၃
LMWH စနစ်သည်ခေတ်မီသောနည်းလမ်းတစ်ခုအနေဖြင့် glycemia ပြောင်းလဲမှုများကိုဖော်ထုတ်ခြင်း၊ ပုံစံများနှင့်ထပ်တလဲလဲခေတ်ရေစီးကြောင်းများကိုဖော်ထုတ်ခြင်း၊ hypoglycemia ကိုဖော်ထုတ်ခြင်း၊ ကုသမှုကိုပြင်ဆင်ခြင်းများနှင့် hypoglycemic ကုထုံးကိုရွေးချယ်ခြင်း၊ လူနာများကိုပညာပေးခြင်းနှင့်သူတို့၏ကုသမှုတွင်ပါ ၀ င်ခြင်းတို့တွင်ကူညီရန်အသုံးပြုသည်။
NMH သည်အိမ်၌မိမိကိုယ်ကိုစောင့်ကြည့်ခြင်းနှင့်နှိုင်းယှဉ်လျှင်ပိုမိုခေတ်မီ။ တိကျသောချဉ်းကပ်မှုဖြစ်သည်။ NMH သည်သင့်အား intercellular အရည်အတွင်းရှိဂလူးကို့စ်ပမာဏကိုတိုင်းတာရန် ၅ မိနစ် (တစ်နေ့လျှင် ၂၈၈ တိုင်းတာ) တိုင်းတာခြင်း၊ ဆရာ ၀ န်နှင့်လူနာအားဂလူးကို့စ်အဆင့်နှင့်၎င်း၏အာရုံစူးစိုက်မှုအခြေအနေများအကြောင်းအသေးစိတ်အချက်အလက်များနှင့် Hypo- နှင့် hyperglycemia အတွက်စိုးရိမ်ဖွယ်ရာအချက်ပြမှုများကိုတိုင်းတာရန်ခွင့်ပြုသည်။
NMH အတွက်ရည်ညွှန်းချက်များ -
- HbA1c အဆင့်ရှိလူနာများသတ်မှတ်ထားသောသတ်မှတ်ချက်များအထက်တွင်ရှိသည်။
- HbA1c အဆင့်နှင့်ဒိုင်ယာရီမှတ်တမ်းတွင်ဖော်ပြထားသောညွှန်ကိန်းများအကြားမတူညီသောလူနာများ၊
- hypoglycemia ရှိသူများသို့မဟုတ် hypoglycemia စတင်ခြင်းသို့အာရုံမခံစားနိုင်ခြင်းကိုသံသယဖြစ်ခြင်းရှိပါက။
- ကုသမှု၏ပြင်ဆင်မှုနှင့်အတူဝင်ရောက်စွက်ဖက်သော hypoglycemia ကြောက်ရွံ့သောလူနာများ,
- glycemia အမျိုးမျိုးပြောင်းလဲမှုရှိသည့်ကလေးများ၊
- ကိုယ်ဝန်ဆောင်အမျိုးသမီးများ
- လူနာ၏ပညာရေးနှင့်ကုသမှုတွင်ပါ ၀ င်မှု၊
- glycemia ၏ Self- monitoring ကိုဖြစ်ပေါ်နိုင်မဟုတ်သောလူနာများတွင်အပြုအမူဆိုင်ရာသဘောထားများပြောင်းလဲမှု။
နောကျဆကျတှဲ 4
ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်မီးမဖွားမှီအထူးစောင့်ရှောက်မှု