ကလေးများနှင့်ဆယ်ကျော်သက်များတွင်ဆီးချိုရောဂါ
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်မျိုးရိုးလိုက်ရောဂါဖြစ်ပြီးနာတာရှည်ပုံစံဖြင့်ကလေးဘဝတွင်ဖြစ်ပွားနိုင်သည်။ ရောဂါသည်ပန်ကရိယသည်အင်ဆူလင်ကိုထုတ်လုပ်နိုင်ခြင်းမရှိခြင်းကြောင့်ဖြစ်သည်။
အင်ဆူလင်သည်ဇီဝဖြစ်စဉ်ဖြစ်စဉ်များတွင်အဓိကပါဝင်သူဖြစ်သည်။ ဂလူးကို့စ်ကိုဆဲလ်တွေလိုအပ်တဲ့စွမ်းအင်အဖြစ်ပြောင်းလဲပေးတယ်။ ရလဒ်အနေဖြင့်သကြားသည်ခန္ဓာကိုယ်မှမစုပ်ယူနိုင်သော်လည်း၎င်းကိုသွေးထဲတွင်များပြားစွာတွေ့ရှိရပြီးတစ်စိတ်တစ်ပိုင်းကိုသာထုတ်လွှတ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်ကလေးသူငယ်များတွင်ဖြစ်လေ့မရှိဘဲရောဂါဖြစ်ပွားမှုအားလုံး၏ ၁၀% အထိရှိသည်။ ပထမဆုံးဆိုင်းဘုတ်များကိုအလွန်ငယ်ရွယ်စဉ်ကတွေ့ရှိနိုင်သည်။
ဆီးချိုရောဂါအမျိုးအစား ၁
 အမျိုးအစား ၁ ဆီးချိုရောဂါတွင်ရောဂါလက္ခဏာများသည်အလျင်အမြန်ပေါ်လာသည်။ ရက်သတ္တပတ်အနည်းငယ်အတွင်းကလေး၏အခြေအနေသိသိသာသာပိုမိုဆိုးရွားလာပြီးသူသည်ဆေးဘက်ဆိုင်ရာအဆောက်အအုံတစ်ခုသို့ရောက်ရှိသွားသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါလက္ခဏာများကိုအချိန်မီအသိအမှတ်ပြုရမည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါတွင်ရောဂါလက္ခဏာများသည်အလျင်အမြန်ပေါ်လာသည်။ ရက်သတ္တပတ်အနည်းငယ်အတွင်းကလေး၏အခြေအနေသိသိသာသာပိုမိုဆိုးရွားလာပြီးသူသည်ဆေးဘက်ဆိုင်ရာအဆောက်အအုံတစ်ခုသို့ရောက်ရှိသွားသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါလက္ခဏာများကိုအချိန်မီအသိအမှတ်ပြုရမည်။
ခန္ဓာကိုယ်အနေဖြင့်သွေးထဲတွင်သကြားဓာတ်ကိုရေနှင့်မရောစေနိုင်သောကြောင့်ခန္ဓာကိုယ်၏ရေဓာတ်ခန်းခြောက်မှုကြောင့်အမြဲတမ်းရေငတ်ပါသည်။ ကလေးသည်အဆက်မပြတ်နှင့်ပမာဏများစွာဖြင့်ရေသို့မဟုတ်အခြားအချိုရည်များတောင်းခံသည်။
မိဘများသည်ကလေးသည်ဆီးသွားရန်အိမ်သာသို့သွားရန်အကြောင်းပိုများကြောင်းသတိပြုမိလာသည်။ ၎င်းသည်အထူးသဖြင့်ညတွင်ပုံမှန်ဖြစ်သည်။
စွမ်းအင်အရင်းအမြစ်အဖြစ်ဂလူးကို့စထို့ကြောင့်ကလေး၏ခန္ဓာကိုယ်၏ဆဲလ်များထဲသို့ဝင်စဲထို့ကြောင့်ပရိုတိန်းတစ်သျှူးနှင့်အဆီများ၏စားသုံးမှုတိုးပွားလာသည်။ ရလဒ်အနေနှင့်လူတစ် ဦး သည်ကိုယ်အလေးချိန်ကျသွားပြီးမကြာခဏလျှင်မြန်စွာကိုယ်အလေးချိန်ကျလာသည်။
ကလေးများနှင့်ဆယ်ကျော်သက်များတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါသည်နောက်ထပ်လက္ခဏာလက္ခဏာတစ်ခု - ပင်ပန်းနွမ်းနယ်ခြင်း။ မိဘများကကလေးတွင်စွမ်းအင်နှင့်စွမ်းအားလုံလောက်မှုမရှိကြောင်းသတိပြုမိသည်။ ငတ်မွတ်ခေါင်းပါးမှုကိုလည်းပိုမိုပြင်းထန်လာသည်။ စဉ်ဆက်မပြတ်အစားအစာမရှိခြင်းအပေါ်တိုင်တန်းမှုများရှိသည်။
၎င်းတွင်တစ်ရှူးများတွင်ဂလူးကို့စ်နှင့်အစားအစာအမြောက်အများပါဝင်ခြင်းကြောင့်ဖြစ်သည်။ ထို့အပြင်တစ်စုံတစ်ခုသောပန်းကန်သည်လူတစ် ဦး အားအပြည့်အဝခံစားရရန်ခွင့်မပြုပါ။ ကလေးတစ် ဦး ၏အခြေအနေသိသိသာသာပိုမိုဆိုးရွားလာပြီး ketoacidosis ဖွံ့ဖြိုးလာသောအခါအစာစားချင်စိတ်အဆင့်သည်လျင်မြန်စွာကျဆင်းလာသည်။
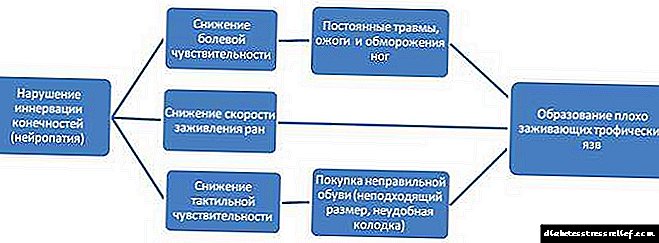
ကလေးများတွင်ဆီးချိုရောဂါသည်အမြင်အာရုံပြproblemsနာအမျိုးမျိုးကိုဖြစ်စေသည်။ မှန်ဘီလူးရေခန်းခြောက်ခြင်းကြောင့်လူတစ် ဦး သည်သူ၏မျက်လုံးများရှေ့တွင်မြူများနှင့်အခြားအမြင်အာရုံချို့ယွင်းမှုများရှိသည်။ ဆရာဝန်များကဆီးချိုရောဂါကြောင့်ဖန်းဂတ်စ်ကူးစက်မှုများဖြစ်ပွားနိုင်သည်ဟုဆိုသည်။ ကလေးငယ်များတွင်ကုသရန်ခက်ခဲသောအနှီးအဖုပုံစံများရှိသည်။ မိန်းကလေးများသည်စိတ်ပျက်စရာကောင်းနိုင်သည်။
အကယ်၍ သင်သည်ရောဂါလက္ခဏာများကိုသတိပြုမိပါက ketoacidosis ဖြစ်ပေါ်လာသည်။
- ဆူညံသောအသက်ရှူခြင်း
- ပျို့ချင်သည်
- သေမင်း
- ဝမ်းဗိုက်နာကျင်မှု
- ခံတွင်းမှ acetone ၏အနံ့။
ကလေးတစ် ဦး ရုတ်တရက်အားနည်းသွားနိုင်သည်။ Ketoacidosis သည်လည်းသေစေနိုင်သည်။
Hypoglycemia ပလာစမာဂလူးကို့စ်သည်ပုံမှန်ထက်နိမ့်ကျသောအခါဖြစ်ပေါ်ပါသည်။ စည်းကမ်းအရအောက်ပါရောဂါလက္ခဏာများပေါ်လာသည် -
- ငတ်မွတ်
- တုန်လှုပ်
- ချစ်ခြင်းမေတ္တာ
- ဝိညာဏ်ချို့တဲ့။
အထက်ဖော်ပြပါရောဂါလက္ခဏာများကိုသိရှိထားခြင်းကမေ့မြောခြင်းနှင့်သေခြင်းသို့ ဦး တည်စေသောအန္တရာယ်ရှိသောအခြေအနေများကိုရှောင်ရှားရန်ဖြစ်သည်။
ဂလူးကို့စ်ပါဝင်သည့်တက်ဘလက်များ၊ အဆိပ်များ၊ သဘာဝဖျော်ရည်များ၊ သကြားများနှင့်ထိုးဆေးများအတွက်ဂလူးကagonအစုံတို့သည် hypoglycemic တိုက်ခိုက်မှုများကိုဖယ်ရှားပေးသည်။
ကလေးတစ် ဦး တွင်ဆီးချိုရောဂါဖြစ်နိုင်ခြေရှိသည်။ ကလေးများအတွက်ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာများနှင့်ကုသမှု
ကျွန်ုပ်တို့သည်တစ်ချိန်လုံးလျင်မြန်စွာရောက်ရှိနေသည်။ စိတ်ဖိစီးမှုများကိုကျော်လွှားနိုင်သည်။ ပြီးတော့ဘာဆက်ဖြစ်ခဲ့သလဲ။ ဥပမာအားဖြင့်ဆီးချိုရောဂါ (DM)၊ အဝလွန်ခြင်း၊ ကံမကောင်းစွာဖြင့်ရောဂါများစွာသည်ကလေးသူငယ်များနှင့်ဆယ်ကျော်သက်များအားမသက်သာစေပါ။

ဆီးချိုရောဂါသည်ကြီးထွားလာပြီးနုပျိုလာသည်
ကမ္ဘာပေါ်တွင်ဆီးချိုရောဂါရှိသူ (ပထမနှင့်ဒုတိယအမျိုးအစား) လူ ဦး ရေသည်သန်း ၁၅၀ ကျော်။ လူကြီးများအကြားလူနာ ၂.၅ သန်းကိုရုရှားတွင်တရားဝင်မှတ်ပုံတင်ထားသည်။ လူ ဦး ရေနှင့်နှိုင်းယှဉ်လျှင်ဆီးချိုရောဂါဖြစ်ပွားမှုအဆင့်ရောက်နေပြီဖြစ်သည်။ သို့သော်အမှန်စင်စစ်လူနာအရေအတွက်သည်တရားဝင်ကိန်းဂဏန်းများထက် ၂ ဆမှ ၃ ဆအထိပိုများသည်။ နှစ်စဉ်လူနာအရေအတွက် ၅-၇% တိုးပြီးနှစ်စဉ်နှစ်ဆတိုးလာသည်။ ကလေးများ၏ကိန်းဂဏန်းများမှာဝမ်းနည်းဖွယ်ကောင်းနေဆဲဖြစ်သည် - နှစ်များတစ်လျှောက်ရောဂါဖြစ်ပွားမှုနှုန်းသည် ၄% ထက်မပိုသောကြောင့်ဖြစ်သည်။ ၂၀၀၀ ပြည့်နှစ်နောက်ပိုင်းတွင်တစ်နှစ်လျှင်ရောဂါအသစ် ၄၆% အထိရှိသည်။ ပြီးခဲ့သည့်ဆယ်စုနှစ်အတွင်းဆယ်ကျော်သက် ၁၀၀၀၀၀ တွင်ဆီးချိုရောဂါဖြစ်ပွားမှု ၀.၇ မှ ၇.၂ အထိတိုးများလာခဲ့သည်။
ဘာလဲ၊
ဆီးချိုရောဂါသည်ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့၏အဓိပ္ပါယ်ဖွင့်ဆိုချက်အရ endocrine စနစ်၏ရောဂါဖြစ်သည်၊ ၎င်းသည်နာတာရှည်မြင့်မားသောသွေးဂလူးကို့စ် (hyperglycemia) ၏အခြေအနေကိုတွေ့ရှိပြီး၎င်းသည်မျိုးရိုးဗီဇ၊ exogenous နှင့်အခြားအချက်များများစွာ၏လုပ်ဆောင်မှုကြောင့်ဖြစ်ပေါ်လာနိုင်သည်။ Hyperglycemia သည်အင်ဆူလင်မရှိခြင်း - ပန်ကရိယ၏ဟော်မုန်း (သို့) ၄ င်း၏လုပ်ဆောင်မှုကိုတန်ပြန်စေသောအချက်များပိုများခြင်းကြောင့်ဖြစ်စေနိုင်သည်။ ဤရောဂါသည်ဘိုဟိုက်ဒရိတ်၊ အဆီနှင့်ပရိုတိန်းဇီဝြဖစ်ပျက်မှုနက်ရှိုင်းသောရောဂါများနှင့်အမျိုးမျိုးသောကိုယ်တွင်းအင်္ဂါများနှင့်စနစ်များအထူးသဖြင့်မျက်လုံးများ၊ ကျောက်ကပ်များ၊ အာရုံကြောများ၊ နှလုံးနှင့်သွေးကြောများနှင့်အတူလိုက်ပါလာသည်။
ခေတ်သစ်အယူအဆများအရ၊ ငယ်ရွယ်စဉ်နှင့်မြီးကောင်ပေါက်အရွယ် (အနှစ် ၃၀ အထိ) တွင်ဖွံ့ဖြိုးလာသည့်အင်ဆူလင်ကိုမှီခိုသည့်ဆီးချိုရောဂါ (IDDM) အမျိုးအစား ၁ သည်သဘာဝပတ်ဝန်းကျင်ဆိုင်ရာအချက်များနှင့်ထိတွေ့သောအခါမျိုးရိုးဗီဇ (မျိုးရိုးလိုက်) ခန့်မှန်းချက်နောက်ခံတွင်ဖြစ်ပွားသောရောဂါဖြစ်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ရသည့်အကြောင်းရင်းများမှာဥပမာအားဖြင့်ဗိုင်းရပ်စ်ကူးစက်မှု၊ အစားအစာတွင်အဆိပ်အတောက်ဖြစ်စေသောအက်တမ်များဖြစ်သည့် nitrosoamine၊ စိတ်ဖိစီးမှုနှင့်အခြားအချက်များကြောင့်အင်ဆူလင်ထုတ်လုပ်မှုသည်ပန်ကရိယ beta ဆဲလ်များ (Langerhans ဆဲလ်များ) သေဆုံးခြင်းကြောင့်အင်ဆူလင်ထုတ်လုပ်မှုကိုလျှော့ချခြင်းသို့မဟုတ်လုံးဝရပ်တန့်ခြင်းဖြစ်သည်။
သက်ကြီးရွယ်အိုများအနေဖြင့်အဓိကသက်ရောက်မှုရှိသောအမျိုးအစား ၂ ဆီးချိုရောဂါသည်အမျိုးအစား ၁ ဆီးချိုရောဂါထက် ၄ ဆပိုများသည်။ ဤကိစ္စတွင် beta ဆဲလ်များသည်ကန ဦး ပုံမှန်အားဖြင့်များသောအားဖြင့်အင်ဆူလင်ကိုထုတ်လွှတ်သည်။ သို့သော်ယင်း၏လုပ်ဆောင်မှုကိုလျှော့ချသည် (များသောအားဖြင့် adipose တစ်ရှူးများ၏မလိုအပ်သောအရာကြောင့်ဖြစ်သော receptors များသည်အင်ဆူလင်ကိုထိခိုက်လွယ်သောကြောင့်) အနာဂတ်၌, အင်ဆူလင်ဖွဲ့စည်းခြင်းအတွက်ကျဆင်းခြင်းဖြစ်ပေါ်လိမ့်မည်။ ဆီးချိုအမျိုးအစားဖွံ့ဖြိုးမှု၏အကြောင်းပြချက်များမှာမျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းခြင်း၊ အဝလွန်ခြင်း၊ မကြာခဏအစာစားခြင်းနှင့်ဆက်စပ်သော endocrine system ရောဂါ (pituitary gland ၏ရောဂါဗေဒ၊ သိုင်းရွိုက်ဂလင်း (hypo- နှင့် hyperfunction), adrenal cortex) တို့ဖြစ်သည်။ ဆီးချိုရောဂါနှင့်သွေးတိုးရောဂါ၊ ပန်ကရိယရောဂါနှင့်ပန်ကရိယကင်ဆာတို့တွင်ပိုမိုရှားပါးသောဖြစ်ရပ်များတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါသည်ဗိုင်းရပ်စ်ကူးစက်ရောဂါများ (တုပ်ကွေး၊ ဗိုင်းရပ်စ်အသည်းရောင်အသားဝါဝါ၊ ဗိုင်းရပ်စ်စသဖြင့်) တွင်ပိုမိုရှုပ်ထွေးနိုင်သည်။
ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုအကဲဖြတ်ပါ
သင့်မိသားစုရှိတစ်စုံတစ် ဦး သည်ဆီးချိုရောဂါရှိသူသို့မဟုတ်ဖျားနာလျှင်ဆီးချိုရောဂါဖြစ်နိုင်ချေပိုများသည်ဟု Endocrinologists ကယုံကြည်ပါသည်။ သို့သော်မတူညီသောရင်းမြစ်များသည်ရောဂါဖြစ်နိုင်ခြေကိုဆုံးဖြတ်သည့်နံပါတ်များကိုပေးသည်။ ဆီးချိုရောဂါအမျိုးအစား ၁ ကိုအမေ၏ ၃ မှ ၇% နှင့်အဖဘက်မှ ၁၀% ဖြစ်နိုင်ခြေရှိသည်ဟုလေ့လာတွေ့ရှိချက်များရှိသည်။ အကယ်၍ မိဘနှစ် ဦး စလုံးဖျားနာလျှင်ရောဂါ ၇၀% အထိ - အကြိမ်ပေါင်းများစွာတိုးပွားသည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါကိုမိခင်ရောအဖဘက်နှစ်ဖက်စလုံးတွင် ၈၀% ဖြစ်နိုင်ခြေ ရှိ၍ အမွေဆက်ခံပြီး၊ အမျိုးအစား ၂ ဆီးချိုရောဂါသည်မိဘနှစ်ပါးကိုအကျိုးသက်ရောက်ပါကကလေးသူငယ်များတွင်၎င်း၏ပေါ်လွင်ထင်ရှားမှု၏ဖြစ်နိုင်ခြေသည် ၁၀၀% နီးပါးရှိသည်။
ထို့ကြောင့်သွေးဆွေမျိုးများတွင်ဆီးချိုရောဂါဖြစ်ပွားနေသောမိသားစုတစ်စုသည်ကလေးငယ်သည် "စွန့်စားရသည့်အုပ်စု" တွင်ပါဝင်သည်ကိုဆိုလိုသည်။ ဆိုလိုသည်မှာသင်သည်ဤပြင်းထန်သောရောဂါ (ကူးစက်မှုကိုကာကွယ်ခြင်း၊ ကျန်းမာသောလူနေမှုပုံစံနှင့်အာဟာရစသည်တို့) ကိုဖွံ့ဖြိုးရန်အန္တရာယ်ကိုလျှော့ချရန်လိုအပ်သည်။
ဆီးချိုရောဂါ၏ဒုတိယအရေးအကြီးဆုံးအကြောင်းရင်းမှာအဝလွန်ခြင်း (သို့) အဝလွန်ခြင်းဖြစ်သည်။ ဤလက္ခဏာသည်လူကြီးများနှင့်ကလေးဘဝတွင်အရေးပါသည်။ ရှည်လျားသောလေ့ကျင့်ခန်းများနှင့်လေ့လာမှုများအရ endocrinologists သည်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူ ၉၀% နီးပါးသည်အ ၀ လွန်သူများဖြစ်ပြီးပြင်းထန်သောအဝလွန်မှုသည်လူ ၁၀၀% တွင်ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုတိုးစေနိုင်သည်ဟုတွေ့ရှိခဲ့သည်။ တစ်ခါတစ်ရံအပိုကီလိုဂရမ်တိုင်းတွင်အမျိုးမျိုးသောရောဂါများဖြစ်ပေါ်နိုင်သည် ထိုကဲ့သို့သော myocardial infarction နှင့်နှောက်လေဖြတ်, ပူးတွဲရောဂါများနှင့်, သင်တန်း, ဆီးချိုရောဂါအဖြစ်နှလုံးသွေးကြောဆိုင်ရာ။
အထူးသဖြင့်ကလေးဘဝတွင်ဆီးချိုရောဂါဖွံ့ဖြိုးတိုးတက်မှုတွင်အဓိကအခန်းကဏ္ reason မှပါ ၀ င်သောဗိုင်းရပ်စ်ကူးစက်မှုများ (ရူဘီလာ၊ ရေကျောက်၊ ကပ်ရောဂါအသည်းရောင်ရောဂါနှင့်အခြားရောဂါများအပါအ ၀ င်) ဖြစ်သည်။ ဤကူးစက်ရောဂါများသည်ကိုယ်ခံအားစနစ်ပြwithနာများရှိသည့်ကလေးငယ်များ (auto-immunmune process) ကိုအစပျိုးစေသောယန္တရား၏အခန်းကဏ္ play မှပါ ၀ င်သည် (မကြာခဏရောဂါမဖြစ်မီ) ။ လူအများစုတွင်တုပ်ကွေးသို့မဟုတ်ရေကျောက်သည်ဆီးချိုရောဂါ၏အစမဟုတ်ပါ။ အဖေသို့မဟုတ်အမေသည်ဆီးချိုရှိသောမိသားစုမှအ ၀ လွန်ကလေးဖြစ်လျှင်၊ တုပ်ကွေးသည်သူ့အားခြိမ်းခြောက်နိုင်သည်။
ဆီးချိုရောဂါ၏နောက်အကြောင်းရင်းတစ်ခုမှာပန်ကရိယရောဂါ (ဘီတာဆဲလ်) ပျက်စီးခြင်း၊ ပန်ကရိယ (ပန်ကရိယရောင်ခြင်း)၊ ပန်ကရိယကင်ဆာ၊ ဤရောဂါများသည်အသက်ကြီးသောအခါအဓိကအားဖြင့်ဖွံ့ဖြိုးသည်။ အရွယ်ရောက်သူများတွင်နာတာရှည်စိတ်ဖိစီးမှုနှင့်စိတ်ဖိစီးမှုအလွန်အကျွံရောဂါတို့သည်ဆီးချိုရောဂါစတင်ခြင်းတွင်အထူးသဖြင့်မိသားစုတွင်အဝလွန်နေပြီးမိသားစုတွင်ဖျားနာလျှင်အရေးကြီးသောအခန်းကဏ္ play မှပါ ၀ င်သည်။
ငါဆယ်ကျော်သက်အရွယ်မှာဆီးချိုအမျိုးအစား 2 ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အန္တရာယ်အချက်များဖြစ်ကြောင်းသတိပြုပါချင်:
- အဝလွန်ခြင်း
- ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုလျော့နည်းသွားသည်
- ဝန်ထုပ်ဝန်ပိုးဝန်
- အပျိုဖော်ဝင်ခြင်း
- မိန်းကလေးများအတွက် polycystic Ovary syndrome ရောဂါ
လက်ရှိတွင်ကလေးအထူးကုဆရာဝန်များနှင့်ကလေးအထူးကုဆရာဝန်များသည်ဆယ်ကျော်သက်များတွင် "ဇီဝဖြစ်စဉ် syndrome" ဟုခေါ်သည့်အဝလွန်ခြင်း + အင်ဆူလင်ကိုခံနိုင်ရည် (တစ်ရှူးဂလူးကို့စ်သည်ပုံမှန်ဂလူးကို့စ်အာရုံစူးစိုက်မှုလျော့နည်းသွားသည့်အခြေအနေ) ၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်စိုးရိမ်နေသည်။ တစ်သျှူးများကဂလူးကို့စ်ကိုလုံလောက်စွာမစားသုံးမှုသည် Langerhans ဆဲလ်များ၊ အင်ဆူလင်ဓာတ်တိုးပွားမှုနှင့် hyperinsulinemia ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုတိုးပွားစေပြီး၊ dyslipidemia (တိုးမြှင့် / သွေးအုပ်စု lipids) နှင့်သွေးလွှတ်ကြောသွေးတိုးရောဂါတို့ကိုဖြစ်ပေါ်စေသည်။
ယူနိုက်တက်စတိတ်တွင် (၁၉၈၈ - ၁၉၉၄ ခုနှစ်လေ့လာမှုများ) သည်ဆယ်ကျော်သက်လူ ဦး ရေ၏ ၄.၂% တွင်ဇီဝဖြစ်ပျက်မှုဆိုင်ရာရောဂါလက္ခဏာကိုရှာဖွေတွေ့ရှိခဲ့ပြီးလူငယ်များသည်မိန်းကလေးများထက်ဤရောဂါကိုပိုမိုဖြစ်ပေါ်နိုင်သည်။ ထို့အပြင်အဝလွန်ခြင်းနှင့်အတူဆယ်ကျော်သက်များ၏ ၂၁% တွင်ချို့ယွင်းသောဂလူးကို့စသည်းခံနိုင်မှုကိုတွေ့ရှိရကြောင်းတွေ့ရှိရသည်။ ရုရှား၌ပြည့်စုံသောစာရင်းဇယားများမရှိသော်လည်း ၁၉၉၄ ခုနှစ်တွင်ဆီးချိုရောဂါ၏ပြည်နယ်မှတ်ပုံတင်သည်မော်စကိုတွင်နေထိုင်သောဆီးချိုရောဂါလူနာမှတ်ပုံတင်ကိုဖန်တီးခဲ့သည်။ ၁၉၉၄ ခုနှစ်တွင်ကလေးများတွင် IDDM ဖြစ်ပွားမှုနှုန်းမှာ ၁၁.၇ ယောက်ဖြစ်သည်။ ကလေး ၁၀၀၀၀၀ နှုန်းနှင့် ၁၉၉၅ ခုနှစ်တွင်တစ်သိန်းလျှင် ၁၂.၁ ရှိပြီးဖြစ်သည်။
အချိန်အတွက်အသိအမှတ်ပြုပါ
ဆီးချိုရောဂါသည်“ မျက်နှာဖုံးများ” များစွာရှိသောရောဂါများအနက်တစ်ခုဖြစ်သည်။ အကယ်၍ ရောဂါ (အမျိုးအစား ၁ ဆီးချိုရောဂါ) သည်ငယ်စဉ်ကလေးဘဝတွင်အထူးသဖြင့်ငယ်ငယ်ကတည်းကဖြစ်ခဲ့လျှင်ငုပ်လျှိုးနေသည့် (ငုပ်လျှိုးနေသည့်) ကာလသည်တိုတောင်းသည်။ မိဘများသည်ညဘက်တွင်အပါအ ၀ င်ကလေးငယ်သည်ရုတ်တရက်သောက်ခြင်းနှင့်ဆီးသွားခြင်းကိုသာအာရုံစိုက်နိုင်သည်။ enuresis ၏အသွင်အပြင်ဖြစ်နိုင်ပါတယ်။ ကလေး၏အစာစားချင်စိတ်သည်ပြောင်းလဲနိုင်သည် - အစဉ်မပြတ်အစာစားလိုသောဆန္ဒရှိသည်၊ သို့မဟုတ်အပြန်အလှန်အားဖြင့်၊ ကလေးသည်ကိုယ်အလေးချိန်မြန်ဆန်စွာပိန်ချုံးလာပြီးကစားခြင်းနှင့်လမ်းလျှောက်ခြင်းမပြုလုပ်လိုပါ။ မိဘများနှင့်ကလေးအထူးကုဆရာဝန်များသည်ဤရောဂါလက္ခဏာများကိုသတိမပြုမိကြပါ။ အဘယ်ကြောင့်ဆိုသော်ရောဂါ၏ထင်ရှားပြသမှုမရှိခြင်း (အဖျား၊ ချောင်းဆိုးခြင်းနှင့်နှာရည်ယိုခြင်းစသည်) တို့ဖြစ်သည်။ ဆီးချိုရောဂါ၏အစောပိုင်းအဆင့်များတွင်အချို့သောအရေပြားရောဂါများဖြစ်နိုင်သည်။ နှင်းခူ၊ အနာစိမ်း၊ ဖန်းဂတ်စ်ရောဂါများ၊
အကယ်၍ ရောဂါကိုအချိန်မီမသတ်မှတ်ပါက၊ ကလေး၏အခြေအနေသိသိသာသာပိုမိုဆိုးရွားလာသည် - ဆီးချိုရောဂါ ketoacidosis ဖြစ်ပေါ်လာသည်။ ရေငတ်ခြင်း၊ ချွဲအမြှေးပါးများခြောက်သွေ့ခြင်းနှင့်အရေပြားတိုးလာခြင်း၊ ကလေးများသည်အားနည်းခြင်း၊ ခေါင်းကိုက်ခြင်း၊ မကြာခဏပိုမိုမကြာခဏဖြစ်လာသည်သောပျို့ခြင်းနှင့်အန်ပေါ်လာပါသည်။ ketoacidosis ပိုမိုပြင်းထန်လာသည်နှင့်အမျှအသက်ရှူကျပ်ခြင်း၊ ဆူညံခြင်းနှင့်နက်ရှိုင်းခြင်းတို့ဖြစ်လာသည်နှင့်အမျှကလေးငယ်သည် acetone ကိုအနံ့ခံနိုင်သည်။ သတိသည်သတိတစ်မျိုးမျိုးကိုဖြစ်ပေါ်စေနိုင်သည်။ လူနာအားအရေးပေါ်အကူအညီမပေးလျှင်သူသေနိုင်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါ၏လက္ခဏာများနှင့်ကလေးများနှင့်ဆယ်ကျော်သက်များတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါ:
| ဆီးချိုရောဂါအမျိုးအစား ၁ | ဆီးချိုရောဂါအမျိုးအစား ၂ |
| ခဲအဝလွန် | 85% အဝလွန် |
| ရောဂါလက္ခဏာများလျင်မြန်စွာဖွံ့ဖြိုးတိုးတက်မှု | ရောဂါလက္ခဏာများ၏ဖွံ့ဖြိုးမှုနှေးကွေး |
| ketoacidosis ၏မကြာခဏရှိနေခြင်း | ၃၃% တွင် ketonuria (များသောအားဖြင့်ဆီးထဲတွင် ketone body ရှိနေခြင်း၊ ပုံမှန်အားဖြင့်တော့မဟုတ်ပါ) နှင့် ketoacidosis အပျော့စား |
| ၅ ရာခိုင်နှုန်းကိုအမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်မျိုးရိုးလိုက်ခြင်းဖြစ်သည်။ | ၇၄-၁၀၀% တွင်မျိုးရိုးလိုက်သည်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်ဆွေမျိုးတော်စပ်ခြင်းကြောင့်ဝန်ထုပ်ဝန်ပိုးဖြစ်သည်။ |
| အခြားကိုယ်ခံစွမ်းအားရောဂါများရှိနေခြင်း | မိန်းကလေးများတွင်အင်ဆူလင်ကိုခုခံနိုင်မှု၊ သွေးလွှတ်ကြောသွေးတိုးရောဂါ၊ dyslipidemia၊ |
မြီးကောင်ပေါက်အရွယ်တွင်ဆီးချိုအမျိုးအစား ၂ ပေါ်ပေါက်လာမှုနှင့်အတူလက်တွေ့မြင်ကွင်းသည်တဖြည်းဖြည်းကြီးထွားလာသည်။ ရောဂါ၏ပထမဆုံးရောဂါလက္ခဏာများမှာရေငတ်ခြင်း (ပိုလစ်ဒီးရှီးယား)၊ ဆီးသွားသည့်ပမာဏနှင့်ကြိမ်နှုန်းတိုးလာခြင်း၊ ညအချိန်တွင် enuresis ၏အသွင်အပြင်၊ အရေပြားနှင့်လိင်အင်္ဂါယားယံခြင်း၊
ဆီးချိုရောဂါကိုရှာပါ
- ရောဂါရှာဖွေတွေ့ရှိမှုသို့မဟုတ်ချို့ယွင်းသောဂလူးကို့စသည်းခံမှုအတွက်သင်၏အရိုးရှင်းဆုံးနည်းမှာသင်၏သွေးဂလူးကို့စ်ကိုဆုံးဖြတ်ရန်ဖြစ်သည်။ ကျန်းမာသန်စွမ်းသောလူများတွင်ပုံမှန်အစာရှောင်ခြင်းအသှေးဂလူးကို့စ်အဆင့်များသည်ခြားနားသည်
- နံနက်ခင်းဆီးသောက်ခြင်း၊ ဂလူးကို့စ်ရီယာ (ဆီးထဲတွင်ဂလူးကို့စ်ရှိနေခြင်း)၊ အက်တထရူရီယာ (ဆီးတွင်အက်တတွန်အလောင်းများရှိနေခြင်း)၊ ketonuria (ဆီး၌ ketone အလောင်းများရှိနေခြင်း) သို့မဟုတ်မြင့်မားသောသွေးထဲရှိဂလူးကို့စ်အဆင့်ကိုရှာဖွေတွေ့ရှိပါကအထူးကုဆရာဝန်နှင့်တိုင်ပင်ဆွေးနွေးပြီးအထူးစစ်ဆေးခြင်း - ဂလူးကို့စ်သည်းခံစိတ်ကိုစစ်ဆေးသည်။ ။
- ဂလူးကို့စသည်းခံစိတ်စမ်းသပ်မှု (သကြားကွေး) ။
စစ်ဆေးမှုမပြုမီ၊ ၃ ရက်အတွင်းကလေးအားကာဗိုဟိုက်ဒရိတ်များကိုကန့်သတ်ခြင်းမရှိဘဲပုံမှန်အစားအစာကိုသတ်မှတ်ရန်လိုအပ်သည်။ စစ်ဆေးမှုကိုနံနက်ခင်းဗိုက်တွင်ဗိုက်ပေါ်သည်။ ကလေးအားဂလူးကို့စ်ရည်ရည်ကိုသောက်ရန်ပေးထားသည်။ ဂလူးကို့စ်ကို ၁.၇၅ ဂရမ်နှုန်းနှင့်အလေးချိန် ၁ ကီလိုဂရမ်နှုန်းဖြင့်သတ်မှတ်သော်လည်း ၇၅ ဂရမ်ထက်မပိုပါ။ ဂလူးကို့စ်စားသုံးပြီးနောက်မိနစ် ၆၀ နှင့် ၁၂၀ မိနစ်အကြာ၌သကြားဓာတ်စစ်ဆေးမှုကိုပြုလုပ်သည်။
ပုံမှန်အားဖြင့် ၁ နာရီအကြာတွင်သွေးပမာဏသည် ၈.၈ mmol / l ထက်မမြင့်သင့်ပါ။ ၂ နာရီအကြာတွင် ၇.၈ mmol / l ထက်မပိုသင့်ပါ။
သွေးပြန်ကြော၏သွေးကြောထဲရှိသွေးထဲရှိသန္ဓေသားအထဲ၌သန္ဓေသား၏ပမာဏသည် ၁၅ မီလီမီတာ / L ထက်ကျော်လွန်လျှင် (သို့မဟုတ်ဗလာနို့ဗူးတွင်အကြိမ်ပေါင်း ၇.၈ မီလီမီတာ / L ထက်ကျော်လွန်ပါက) ဆီးချိုရောဂါကိုစစ်ဆေးရန်ဂလူးကို့စ်ကိုသည်းခံနိုင်စွမ်းကိုစစ်ဆေးရန်မလိုအပ်ပါ။
နောက်ထပ် 2 အချက်နှစ်ချက်ရှိသောအဝလွန်သည့်ကလေးများ - အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အင်ဆူလင်ကိုခံနိုင်ရည်ရှိခြင်းလက္ခဏာများကိုအလေးမထားခြင်း - အနည်းဆုံး ၂ နှစ်လျှင်တစ်ကြိမ်သွေးတွင်းသကြားဓာတ်ကိုစစ်ဆေးရန် ၁၀ နှစ်အရွယ်မှစတင်သင့်သည်။ - အထူးကုဆရာ ၀ န်များနှင့်ညှိနှိုင်းတိုင်ပင်ဆွေးနွေးခြင်း - endocrinologist၊ မျက်စိအထူးကုဆရာဝန်ကြီး၊ neurologist၊ nephrologist, အရိုးအထူးကုဆရာ ၀ န်။
- အပိုဆောင်းအထူးစစ်ဆေးနည်းစနစ်များပြုလုပ်နိုင်သည် - သွေးထဲရှိ glycated hemoglobin (HbA1c)၊ proinsulin, C-peptide, glucagon, ultrasound အတွင်းပိုင်းကိုယ်တွင်းအင်္ဂါများနှင့်ကျောက်ကပ်များကိုစစ်ဆေးခြင်း၊ Fundus ကိုစစ်ဆေးခြင်း၊ microalbuminuria အဆင့်ကိုဆုံးဖြတ်ခြင်းစသည်တို့ဖြစ်သည်။
- အကယ်၍ မိသားစုတွင်ဆီးချိုရောဂါဖြစ်ပွားမှုထပ်ခါတလဲလဲရှိလျှင်အထူးသဖြင့်ကလေး၏မိဘများအကြား၊ မျိုးရိုးဗီဇဆိုင်ရာလေ့လာမှုကိုရောဂါစောစောစီးစီးသို့မဟုတ်ကြိုတင်ဖော်ထုတ်ရန်လုပ်ဆောင်နိုင်သည်။
ဆီးချိုရောဂါကိုကုသရန်နည်းလမ်းများစွာရှိသည်။ ဆီးချိုရောဂါကုသမှု၏အရေးကြီးဆုံးရည်မှန်းချက်မှာရောဂါလက္ခဏာများကိုဖယ်ရှားခြင်း၊ ဇီဝဖြစ်စဉ်ကိုထိန်းချုပ်ခြင်း၊ စူးရှသောနှင့်နာတာရှည်ရောဂါများကိုကာကွယ်ခြင်းနှင့်လူနာများအတွက်အသက်အမြင့်ဆုံးအရည်အသွေးကိုရရှိခြင်းဖြစ်သည်။
ကုသမှု၏အဓိကစည်းမျဉ်းစည်းကမ်းများမှာဆီးချိုရောဂါ၊ အစားအစာ၊ ကာယလှုပ်ရှားမှု၊ သွေးထဲရှိဂလူးကို့စ်အဆင့်ကိုကိုယ်တိုင်စစ်ဆေးခြင်းစသည်တို့ဖြစ်သည်။ ဆီးချိုရောဂါကျောင်းများတွင်သင်ကြား။ အခုအဲဒီလိုကျောင်းတွေအများကြီးရှိတယ်။ ကမ္ဘာတစ်ဝှမ်းလုံးရှိဆီးချိုရောဂါရှိသောကလေးများနှင့်သူတို့၏မိဘများသည်သူတို့၏ရောဂါအကြောင်းဗဟုသုတများရရှိရန်အခွင့်အရေးရှိပြီး၎င်းသည်၎င်းတို့အားလူ့အဖွဲ့အစည်းတွင်အပြည့်အ ၀ ပါဝင်ရန်ကူညီသည်။
ပထမဆုံးဆီးချိုရောဂါကျောင်းသည်မော်စကိုတွင်တစ်နှစ်ခန့်ကျောင်းတက်ခဲ့ရသည်။ကန ဦး လေ့ကျင့်သင်ကြားပြီးနောက်၊ လိုအပ်ပါကတစ်နှစ်အကြာတွင်ဖျားနာသောကလေးငယ်များ၏မြီးကောင်ပေါက်များသို့မဟုတ်ဆွေမျိုးများကသူတို့၏ဆီးချိုရောဂါနှင့်ပတ်သက်သောအသိပညာများကိုပိုမိုခိုင်မာစေရန်နှင့်အဆင့်မြှင့်ရန်ဒုတိယအကြိမ်သင်တန်းတက်နိုင်သည်။
ဆီးချိုရောဂါအတွက်ဆေးဝါးမဟုတ်သောကုသမှု
ဆီးချိုရောဂါအတွက်အစားအသောက်ကုထုံးသည်အောက်ပါလိုအပ်ချက်များနှင့်ကိုက်ညီသင့်သည် - အလွယ်တကူစားနိုင်သောကာဗိုဟိုက်ဒရိတ် (သကြား၊ ချောကလက်၊ ပျားရည်၊ ယိုစသည်ဖြင့်) နှင့်ပြည့်နှက်နေသောအဆီများကိုဖယ်ထုတ်ခြင်း။ ကာဗိုဟိုက်ဒရိတ်အားလုံးသည်နေ့စဉ်အစားအစာ၏ကယ်လိုရီပါဝင်မှု၏ ၅၀ မှ ၆၀%၊ ပရိုတင်းများကို ၁၅% ထက်မပိုစေသင့်ပါ။ စုစုပေါင်းအဆီပါဝင်မှုသည်နေ့စဉ်စွမ်းအင်လိုအပ်ချက်၏ ၃၀-၃၅% ထက်မပိုသင့်ပါ။ ၁ နှစ်အောက်ကလေးငယ်များနှင့်ကလေးငယ်များကိုနို့တိုက်ကျွေးခြင်းအမျိုးအစား (အတု၊ အရောအနှော၊ သဘာဝ) အရတွက်ချက်သည်။ သတိပြုသင့်သည်မှာ ၁.၅ နှစ်အထိမိခင်နို့တိုက်ကျွေးခြင်းသည်အကောင်းဆုံးဖြစ်သည်။
မဖြစ်မနေကိုယ်အလေးချိန်လျှော့ချခြင်းသည်ဆီးချိုရောဂါကာကွယ်ခြင်းနှင့်ကုသခြင်းအတွက်ပထမခြေလှမ်းဖြစ်သည်။
ကိုယ့်ကိုယ်ကိုစောင့်ကြည့်စစ်ဆေးရန်လိုအပ်ကြောင်းကိုလည်းဖျားနာနေသောကလေးအားရှင်းပြပြီးစမ်းသပ်မှုအစ (သွေးနှင့်ဆီး၌ဂလူးကို့စ်ပမာဏကိုဆုံးဖြတ်ခြင်း) ဖြင့်အိမ်တွင်မည်သို့ပြုလုပ်ရမည်ကိုသင်ကြားသင့်သည်။
ဆီးချိုရောဂါသည် ၅ နှစ်ကျော်ကြာလျှင်သွေးပေါင်ချိန်ကိုဂရုတစိုက်စောင့်ကြည့်ခြင်း၊ albuminuria အတွက်ဆီးသွားခြင်း၊ retinopathy ကိုရှာဖွေရန်မျက်စိဆေးခန်းရှိသွေးကြောဆိုင်ရာရောဂါရှာဖွေခန်းတွင်လူနာများအားနှစ်စဉ်တိုင်ပင်ဆွေးနွေးရန်လိုအပ်သည်။ တစ်နှစ်လျှင်နှစ်ကြိမ်၊ ကလေးကိုသွားဆရာဝန်နှင့် ENT ဆရာဝန်တို့ကစစ်ဆေးသင့်သည်။
ငယ်ရွယ်သောလူနာများသည်စိတ်ပိုင်းဆိုင်ရာအကူအညီနှင့်လူကြီးများအတွက်အထောက်အပံ့လိုအပ်သည်။ ဆီးချိုရောဂါရှိသောကျောင်းများစွာ၏ဆောင်ပုဒ် -“ ဆီးချိုရောဂါသည်ဘဝလမ်းစဉ်တစ်ခုဖြစ်သည်” သည်အချည်းနှီးမဟုတ်ပါ။ သို့သော်မိဘများအနေဖြင့် ၄ င်း၏ကလေးကိုစဉ်ဆက်မပြတ်ကြောက်ရွံ့ခြင်းနှင့်အရာခပ်သိမ်းမှအကာအကွယ်ပေးလိုသောဆန္ဒကကလေးငယ်သည်သူ့ပတ် ၀ န်းကျင်ရှိကမ္ဘာကိုအန္တရာယ်နှင့်ခြိမ်းခြောက်မှုများကိုသယ်ဆောင်လာသည့်ကမ္ဘာကြီးအဖြစ်စတင်စတင်ခံစားနိုင်မည်ကိုသတိရစေလိုသည်။

ဆီးချိုရောဂါအတွက်ဆေးဝါးကုသမှု
- အမျိုးအစား ၂ ဆီးချိုရောဂါကိုကုသခြင်းဖြင့်သကြားဓာတ်လျှော့ချနိုင်သောဆေးများကိုဆေးပြားပုံစံဖြင့်စတင်သည်။
- အင်ဆူလင်ကုထုံး။
အင်ဆူလင်သည်သကြားဓာတ်ကိုထိန်းညှိပေးပြီးသကြားပိုလျှံမှုကိုခန္ဓာကိုယ်ထဲသို့ဂလိုင်ကူဂျင်သို့ပြောင်းလဲစေနိုင်သည်။ အင်ဆူလင်ကိုလက်ခံသောအရာများသည်“ သော့ခလောက်” အဖြစ်လုပ်ဆောင်သည်။ အင်ဆူလင်ကိုသော့များဖွင့်ပြီးဂလူးကို့စ်ကိုဆဲလ်ထဲသို့ ၀ င်ခွင့်ပြုသည့်သော့နှင့်နှိုင်းယှဉ်နိုင်သည်။ ထို့ကြောင့် IDDM ဖြင့်ကုသမှုကိုအင်ဆူလင်ကုထုံးဖြင့်စတင်သည်။
ရောဂါဖြစ်ပွားမှုရှည်လျားသောအရွယ်ရောက်ပြီးသူလူနာများတွင်ဆေးပြားပုံစံသကြားဓာတ်လျှော့ချဆေးများကိုစွဲလမ်းလေ့ရှိပြီးရောဂါကူးစက်ပြီးနှစ်အနည်းငယ်အကြာတွင်ဆီးချိုအမျိုးအစား ၂ မှ ၁၅ မှ ၁၅% အထိသည်အင်ဆူလင်ကုသမှုကိုခံယူရသည်။
ဆီးချိုရောဂါတွင်အင်ဆူလင်ကိုအရေပြားအောက်စီဂျင်ပေးသည်။ အူအတွင်း၌အင်ဆူလင်ကိုသောက်။ မရပါ၊ ဆေးထိုးရန်လွယ်ကူစေရန် semi-automatic injectors - pen pines များအသုံးပြုပါ။
အချိန်ကြာလာသည်နှင့်အမျှအင်ဆူလင်လိုအပ်မှုတိုးလာသည်။ ထို့ကြောင့်သွေးဂလူးကို့စ်နှင့်ဆီးဂလူးကို့စ်နှင့်အက်တတွန်တို့ကိုဂရုတစိုက်စောင့်ကြည့်ရမည်။
ရောဂါ၏သင်တန်းအင်္ဂါရပ်များ
IDDM ရှိကလေးများအနေဖြင့်ရောဂါလက္ခဏာပြမှုနှင့်မှန်ကန်စွာကုသမှုခံယူပြီးမှရက်သတ္တပတ်အနည်းငယ်အတွင်းစတင်သည်။ အင်ဆူလင်လိုအပ်ချက်ကိုသိသိသာသာလျှော့ချသည့်အခါယာယီလွှတ်ခြင်းပင်ဖြစ်နိုင်သည်။ ဤအဆင့်သည်လပေါင်းများစွာအထိကြာနိုင်သည်။ ကံမကောင်းစွာပဲ, အင်ဆူလင်လိုအပ်ချက်ပြန်မြင့်တက်ခြင်းနှင့်ရောဂါစတင်ကတည်းကနှစ်များတွင်ခန္ဓာကိုယ်အလေးချိန်ရောက်ရှိသည်။ အပျိုဖော်ဝင်ချိန်တွင်ကြီးထွားလာခြင်းနှင့်ခန္ဓာကိုယ်အလေးချိန်တိုးလာသည်နှင့်အမျှဆီးချိုရောဂါလမ်းကြောင်းသည် lability ဖြင့်သွင်ပြင်လက္ခဏာရှိပြီးအလွန်သတိထားစောင့်ကြည့်စစ်ဆေးရန်လိုအပ်သည်။ ဆယ်ကျော်သက်အရွယ်ပြီးဆုံးပြီးနောက်ဆီးချိုရောဂါသည်တဖန်တည်ငြိမ်လာသည်။
များသောအားဖြင့်ဆီးချိုရောဂါသည် endocrine စနစ်တစ်ခုလုံး၏ရောဂါဗေဒ၏ပထမဆုံးဖော်ပြချက်ဖြစ်သည်။ နောက်ပိုင်းတွင်ကလေးများသည်အခြား endocrine gland များအထူးသဖြင့်သိုင်းရွိုက်ဂလင်း၏ autoimmune ရောဂါများဖြစ်ပေါ်လိမ့်မည်။ ဆီးချိုရောဂါကိုလျော်ကန်စွာလျော်ကြေးပေးခြင်းသည်ဇီဝြဖစ်ပျက်မှုအားလုံးနှင့်အထူးသဖြင့်ပရိုတင်းဓာတ်များကိုချိုးဖောက်ရာရောက်သည်။ ရလဒ်အနေဖြင့်အရေပြားနှင့်ချွဲသောအမြှေးပါးများကူးစက်ပြန့်ပွားမှုဖြစ်ပွားခြင်းကို pyoderma နှင့်မှိုရောဂါကူးစက်မှုများဖြစ်ပေါ်လာသည့်အခါကုသမှုလုပ်ငန်းစဉ်သည်ခက်ခဲပါသည်။
ငယ်စဉ်ကလေးဘဝတွင်ဆီးချိုရောဂါ၏စူးရှရှုပ်ထွေးမှုများတွင် ketoacitosis, ketoacidotic coma, hypoklemic အခြေအနေများနှင့် hypoklemic မေ့မြော, hyperosmolar မေ့မြော။
အခြားကလေးများတွင်အခြားပြcomplနာများမှာတဖြည်းဖြည်းဖွံ့ဖြိုးလာသည်။ ၎င်းတို့သည်သွေးကြောဆိုင်ရာရောဂါများဖြစ်သော microangiopathies များပေါ်တွင်အခြေခံသည်။ ယင်း၏ဖွံ့ဖြိုးမှုသည်ကလေး၏မျိုးရိုးဗီဇလက္ခဏာများနှင့်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်၏လျော်ကြေးအပေါ်မူတည်သည်။ များသောအားဖြင့် microangiopathies များသည်ရောဂါစတင်ဖြစ်ပေါ်ပြီးနောက်နှစ်များကြာလာသည်။ ရှုပ်ထွေးမှုများကိုအောက်ပါပုံစံဖြင့်တွေ့ရှိနိုင်သည် -
- ကျောက်ကပ်ပျက်စီးခြင်း (ဆီးချို nephropathy)၊
- အာရုံကြောစနစ်ပျက်စီးခြင်း (ဆီးချိုဆိုင်ရာ neuropathy၊ encephalopathy)၊
- မျက်စိပျက်စီးခြင်း (ဆီးချိုသွေးလွှတ်ကြောရောဂါ)၊
လူနာများတွင်ကူးစက်တတ်သောရောဂါများကိုမကြာခဏတွေ့ရှိနိုင်သည် တီဘီ။
ဆီးချိုရောဂါရှိသောကလေးငယ်၏ရောဂါသည်မိသားစုတစ်ခုလုံးအတွက်စိတ်ဖိစီးမှုဖြစ်သည်။ သို့သော်မိသားစုနှင့်ဆရာ ၀ န်တို့၏ခိုင်မာသောပေါင်းစည်းမှုဖြင့်ကျွန်ုပ်တို့သည်ကလေးအားမှန်ကန်သောရုပ်ပိုင်းဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာဖွံ့ဖြိုးတိုးတက်မှုအပြင်လုံလောက်သောလူမှုရေးဆိုင်ရာတွန်းအားပေးနိုင်မည်ဖြစ်သည်။ ဤရောဂါခံစားနေရသောကလေးများသည်ကျောင်း၏ဘ ၀ တွင်တက်ကြွစွာပါ ၀ င်နိုင်သည်။ လုံလောက်သောကြိုတင်ပြင်ဆင်ထားမှုဖြင့်မိဘများနှင့်အတူခရီးသွားနိုင်သည်။ တောင်တက်နိုင်သည်၊ ကားမောင်းနိုင်သည်။ ရင့်ကျက်လာသည်နှင့်အမျှသူတို့သည်ပြည့်စုံသောမိသားစုများပိုင်ဆိုင်နိုင်ကြလိမ့်မည်။ ဆီးချိုရောဂါကုထုံးကိုမှန်ကန်စွာလိုက်နာစောင့်ထိန်းခြင်းသည်ရောဂါများကိုနောက်ကျတတ်နိုင်သမျှသေချာစေပါလိမ့်မည်။
ဘယ်အချိန်မှာဆရာဝန်နဲ့တွေ့မလဲ
အမျိုးအစား 1 ဆီးချိုရောဂါ၏လက္ခဏာများသို့မဟုတ်လက္ခဏာများကိုသင်သတိပြုမိပါကသင့်ကလေး၏ဆရာဝန်နှင့်တိုင်ပင်ပါ။
အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုအတိအကျမသိရသေးပါ။ သို့သော်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူအများစုတွင်များသောအားဖြင့်အန္တရာယ်ရှိသောဘက်တီးရီးယားများနှင့်ဗိုင်းရပ်စ်များကိုတိုက်ဖျက်သောကိုယ်ခန္ဓာ၏ကိုယ်ခံအားစနစ်ကပန်ကရိယအတွင်းရှိအင်ဆူလင်ထုတ်လုပ်သော (islet) ဆဲလ်များကိုမှားယွင်းစွာဖျက်ဆီးပစ်သည်။ ဤလုပ်ငန်းစဉ်တွင်မျိုးရိုးဗီဇနှင့်သဘာဝပတ်ဝန်းကျင်ဆိုင်ရာအချက်များပါဝင်သည်။
အင်ဆူလင်သည်သွေးမှသကြားဓာတ် (ခန္ဓာကိုယ်ရှိဆဲလ်များ) သို့သကြား (ဂလူးကို့စ်) ကိုရွေ့လျားစေသည့်အဓိကအလုပ်ဖြစ်သည်။ အစားအစာကိုအစာကြေနေသည့်အခါသကြားသည်သွေးထဲသို့ ၀ င်ပါသည်။
ပန်ကရိယ islet ဆဲလ်ဖျက်ဆီးခံရသည်နှင့်တပြိုင်နက်သင့်ကလေးသည်အင်ဆူလင်အနည်းငယ်သာသို့မဟုတ်လုံးဝမထုတ်လုပ်ပါ။ ရလဒ်အနေဖြင့်ဂလူးကို့စ်သည်သင့်ကလေး၏သွေးထဲတွင်စုဆောင်းပြီး၎င်းသည်အသက်အန္တရာယ်ဖြစ်စေသောရောဂါများဖြစ်စေနိုင်သည်။
အန္တရာယ်အချက်များ
ကလေးငယ်များတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားနိုင်ခြေတွင်ပါဝင်သောအချက်များမှာ -
- မိသားစုသမိုင်း။ ၁။ ဆီးချိုရောဂါရှိသည့်မိဘများ၊ မွေးချင်းများနှင့်မည်သူမဆိုဤအခြေအနေကိုဖွံ့ဖြိုးရန်အနည်းငယ်တိုးလာသည်။
- မျိုးဗီဇလွယ်ကူစွာထိခိုက်။ အချို့သောမျိုးဗီဇများရှိနေခြင်းကဆီးချိုအမျိုးအစား ၁ ကိုတိုးပွားလာနိုင်ကြောင်းဖော်ပြသည်။
- လူမျိုး။ ယူနိုက်တက်စတိတ်တွင်အမျိုးအစား ၁ ဆီးချိုရောဂါသည်ဟစ်စပန်းနစ်မဟုတ်သောအခြားလူဖြူများထက်လူဖြူများ၌ ပို၍ ဖြစ်သည်။
သဘာဝပတ်ဝန်းကျင်အန္တရာယ်အချက်များပါဝင်နိုင်သည်
- ဗိုင်းရပ်စ်အချို့။ ဗိုင်းရပ်စ်အမျိုးမျိုးနှင့်ထိတွေ့ခြင်းက islet ဆဲလ်များကိုအလိုအလျောက်ဖျက်ဆီးခြင်းကိုဖြစ်စေသည်။
- အစားအသောက် ဆီးချိုသွေးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) သည်ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) တွင်ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) ဆီးချိုသွေးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်း (၁) ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုလျော့နည်းစေသည်။ ကလေးတစ် ဦး ၏အစားအစာအတွက်သီးနှံအုပ်ချုပ်ရေး၏အချိန်ကိုက်လည်းကလေးတစ် ဦး အတွက်အမျိုးအစား 1 ဆီးချိုရောဂါဖွံ့ဖြိုး၏အန္တရာယ်ကိုထိခိုက်စေနိုင်ပါတယ်။
ရှုပ်ထွေးမှုများ
အမျိုးအစား ၁ ဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများသည်တဖြည်းဖြည်းဖွံ့ဖြိုးလာသည် အကယ်၍ သွေးတွင်းသကြားဓာတ်ပမာဏကိုအချိန်ကြာမြင့်စွာမထိန်းချုပ်နိုင်ပါကဆီးချိုရောဂါဖြစ်ပွားမှုကိုနောက်ဆုံးတွင်ဖြတ်ပစ်နိုင်သည်သို့မဟုတ်အသက်အန္တရာယ်ဖြစ်စေနိုင်သည်။
ပြနာများတွင်ပါဝင်နိုင်သည် -
- နှလုံးနှင့်သွေးကြောဆိုင်ရာရောဂါ။ နှလုံးရောဂါ၊ လေဖြတ်ခြင်း၊ သွေးလွှတ်ကြောကျဉ်းခြင်း (atherosclerosis) နှင့်နောက်ပိုင်းတွင်အသက်တာတွင်မြင့်မားသောသွေးပေါင်ချိန်စသည့်သွေးကြောဆိုင်ရာသွေးကြောရောဂါကဲ့သို့သောနှလုံးရောဂါသည်ဆီးချိုရောဂါသည်သိသိသာသာမြင့်တက်စေသည်။
- အာရုံကြောပျက်စီးခြင်း။ သကြားပိုလျှံခြင်းသည်သင့်ကလေး၏အာရုံကြောများအထူးသဖြင့်ခြေထောက်များကိုကျွေးစေသောအလွန်သေးငယ်သောသွေးကြောနံရံများကိုပျက်စီးစေနိုင်သည်။ ထုံခြင်း၊ လောင်ခြင်း၊ နာကျင်ခြင်းများကိုဖြစ်စေနိုင်သည်။ များသောအားဖြင့်အာရုံကြောပျက်စီးခြင်းကိုတဖြည်းဖြည်းဖြစ်ပေါ်လေ့ရှိသည်။
- ကျောက်ကပ်ပျက်စီးခြင်း။ ဆီးချိုရောဂါသည်သင့်ကလေး၏သွေးဖြူများကိုစစ်ထုတ်သည့်သွေးကြောများအစုအဝေးများစွာကိုပျက်စီးစေနိုင်သည်။ အကြီးအကျယ်ပျက်စီးခြင်းသည်ကျောက်ကပ်ပျက်စီးခြင်းသို့ရောက်ခြင်း (သို့) ကျောက်ကပ်အစားထိုး။ မရသောကျောက်ကပ်ရောဂါဖြစ်ပေါ်စေနိုင်သည်။
- မျက်လုံးပျက်စီးခြင်း ဆီးချိုရောဂါသည်မြင်လွှာ၏သွေးကြောများကိုပျက်စီးစေနိုင်သည်။ ၎င်းသည်အမြင်အာရုံချို့တဲ့ခြင်းနှင့်မျက်စိကွယ်ခြင်းကိုဖြစ်စေနိုင်သည်။ ဆီးချိုရောဂါသည်မျက်စိအတွင်းတိမ်နှင့်ဂလူးcomaအန္တရာယ်ပိုများနိုင်သည်။
- အရေပြားရောဂါများ။ ဆီးချိုရောဂါသည်သင့်ကလေးအားဘက်တီးရီးယားကူးစက်မှုများ၊ ဖန်းဂတ်စ်ကူးစက်မှုများနှင့်ယားယံခြင်းအပါအဝင်အရေပြားပြproblemsနာများပိုမိုဖြစ်ပွားစေနိုင်သည်။
- အရိုးပွရောဂါ ဆီးချိုရောဂါသည်ပုံမှန်အရိုးတွင်းထွက်ဓာတ်သတ္တုသိပ်သည်းဆကိုလျော့နည်းစေသည်။ ၎င်းသည်အရွယ်ရောက်သူအဖြစ်သင့်ကလေးတွင်အရိုးပွရောဂါဖြစ်နိုင်ခြေကိုတိုးစေသည်။
ကာကွယ်တားဆီးရေး
အမျိုးအစား ၁ ဆီးချိုရောဂါကိုကာကွယ်ရန်နည်းလမ်းမရှိသေးပါ။
အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်နိုင်ခြေမြင့်မားသောကလေးများသည်ရောဂါနှင့်ဆက်စပ်သည့်ပantibိပစ္စည်းများကိုစစ်ဆေးနိုင်သည်။ ဒါပေမယ့်ဒီပantibိပစ္စည်းတွေရှိနေခြင်းကဆီးချိုရောဂါမဖြစ်အောင်မဖြစ်စေပါဘူး။ ထို့အပြင်ပantibိပစ္စည်းများကိုရှာဖွေတွေ့ရှိပါကအမျိုးအစား ၁ ဆီးချိုရောဂါကိုကာကွယ်ရန်နည်းလမ်းမရှိသေးပါ။
သုတေသီများသည်ရောဂါဖြစ်ပွားမှုနှုန်းမြင့်မားသောလူများတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုကာကွယ်ရန်လုပ်ဆောင်နေကြသည်။ အခြားလေ့လာမှုအသစ်များအရအသစ်တွေ့ရှိသောလူများတွင် islet ဆဲလ်များထပ်မံပျက်စီးခြင်းကိုကာကွယ်ရန်ရည်ရွယ်သည်။
သင့်ကလေး၏ 1 အမျိုးအစားဆီးချိုရောဂါကိုကာကွယ်ရန်သင်ဘာမှမလုပ်နိုင်သော်လည်းသင့်ကလေးသည်သူ၏ရှုပ်ထွေးမှုများကိုကာကွယ်ရန်သင်ကူညီနိုင်သည်။
- သင့်ကလေးအားတတ်နိုင်သမျှသွေးတွင်းသကြားဓာတ်ထိန်းချုပ်မှုကိုထိန်းသိမ်းရန်ကူညီခြင်း
- ကျန်းမာသောအစားအစာကိုစားခြင်းနှင့်ပုံမှန်ကာယလှုပ်ရှားမှုများတွင်ပါ ၀ င်ခြင်း၏အရေးကြီးမှုကိုသင့်ကလေးအားသင်ကြားပေးခြင်း
- သင့်ကလေး၏ဆီးချိုရောဂါဆရာဝန်နှင့်နှစ်စဉ်မျက်စိစစ်ဆေးမှုကိုကန ဦး ရောဂါလက္ခဏာပြပြီးနောက်ငါးနှစ်ထက်မပိုသောပုံမှန်လည်ပတ်မှုများပြုလုပ်ပါ။
- ကလေးများတွင်ဆီးချိုအမျိုးအစား ၁ အတွက်သွေးစစ်ဆေးမှုများစွာရှိသည်။
- ကျပန်းသွေးသကြားစစ်ဆေးမှု။ ဤသည်အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်စစ်ဆေးခြင်းဖြစ်သည်။ သွေးနမူနာကိုအချိန်မရွေးယူသည်။ သင့်ကလေးစားခဲ့သည့်နောက်ဆုံးအကြိမ်မည်သို့ပင်ဖြစ်စေ၊ ကျပန်းသကြားဓာတ်ပမာဏသည် deciliter နှုန်း 200 မီလီဂရမ် (mg / dl) သို့မဟုတ်လီတာလျှင် ၁၁.၁ မီလီမီတာ (mmol / l) နှင့်အထက်ရှိသောဆီးချိုရောဂါကိုဖော်ပြသည်။
- Glycidal ဟေမိုဂလိုဘင် (A1C) ။ ဤစမ်းသပ်မှုသည်လွန်ခဲ့သောနှစ်လမှသုံးလအတွင်းသင့်ကလေး၏ပျမ်းမျှသွေးသကြားဓာတ်ကိုပြသသည်။ အထူးသဖြင့်စမ်းသပ်မှုသည်သွေးနီဥများ (ဟေမိုဂလိုဘင်) တွင်အောက်စီဂျင်ပါဝင်သောပရိုတိန်းနှင့်တွဲနေသောသွေးသကြားပမာဏကိုတိုင်းတာသည်။ သီးခြားစမ်းသပ်မှုနှစ်ခုတွင် A1C အဆင့် ၆.၅ ရာခိုင်နှုန်းနှင့်အထက်သည်ဆီးချိုရောဂါကိုပြသည်။
- အစာရှောင်ခြင်းသွေးသကြားဓာတ်စမ်းသပ်မှု။ သင့်ကလေးလျင်မြန်စွာပြန်လည်ကျန်းမာလာပြီးနောက်သွေးနမူနာကိုယူသည်။ 126 mg / dl (7.0 mmol / L) သို့မဟုတ်ထိုထက်မြင့်သောသွေးသကြားကိုအစာရှောင်ခြင်းသည်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုပြသည်။
အပိုဆောင်းစမ်းသပ်မှု
သင့်ကလေးတွင်ရှိသည့်ဆီးချိုအမျိုးအစားကိုအတည်ပြုရန်သင့်ဆရာဝန်ကနောက်ထပ်စစ်ဆေးမှုများကိုအကြံပြုလိမ့်မည်။ ကုသမှုနည်းဗျူဟာများကွဲပြားသောကြောင့်, အမျိုးအစား 1 ဆီးချိုရောဂါနှင့်အမျိုးအစား 2 ဆီးချိုရောဂါခွဲခြားရန်အရေးကြီးပါသည်။
ဤအပိုဆောင်းစမ်းသပ်မှုများပါဝင်သည်:
- အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်ပspecificိပစ္စည်းများကိုစစ်ဆေးရန်သွေးစစ်ဆေးမှု
- ဆီးချိုရောဂါစစ်ဆေးခြင်းသည် ketones စစ်ဆေးရန်စစ်ဆေးခြင်း၊ ဆီးချိုအမျိုးအစား ၁ ကိုအမျိုးအစားမဟုတ်ဘဲဆီးချိုရောဂါအမျိုးအစား ၁ ကိုအကြံပြုသည်
ရောဂါရှာဖွေပြီးနောက်
ကောင်းမွန်သောဆီးချိုရောဂါကိုကာကွယ်ရန်နှင့် A1C အဆင့်ကိုစစ်ဆေးရန်သင့်ကလေး၏ပုံမှန်နောက်ဆက်တွဲအစည်းအဝေးများလိုအပ်လိမ့်မည်။ အမေရိကန်ဆီးချိုရောဂါအသင်းက A1C 7.5 (သို့) ကလေးအားလုံးကိုကလေးတိုင်းအတွက်အကြံပြုနိူင်သည်။
သင်၏ကလေးကိုစစ်ဆေးရန်သင့်ဆရာဝန်သည်အခါအားလျော်စွာသွေးနှင့်ဆီးစစ်ဆေးမှုကိုပြုလုပ်လိမ့်မည်။
- ကိုလက်စထရောအဆင့်
- သိုင်းရွိုက် function ကို
- ကျောက်ကပ်ဆိုင်ရာလုပ်ဆောင်ချက်
ထို့အပြင်သင်၏ဆရာဝန်သည်ပုံမှန် -
- သင့်ကလေး၏သွေးပေါင်ချိန်နှင့်အမြင့်ကိုတိုင်းတာပါ
- သင့်ကလေးသည်သွေးသကြားဓာတ်စစ်ဆေးမှုနှင့်အင်ဆူလင်ဓာတ်ပေးသည့်နေရာများကိုစစ်ဆေးပါ
သင့်ကလေးသည်ပုံမှန်မျက်စိစစ်ဆေးမှုများလိုအပ်သည်။ သင့်ကလေး၏အသက်အရွယ်နှင့်ရောဂါလက္ခဏာများပေါ် မူတည်၍ ဆီးချိုရောဂါကိုရှာဖွေတွေ့ရှိချိန်နှင့်ပုံမှန်အချိန်ကာလတွင် celiac ရောဂါစစ်ဆေးရန်သင့်ကလေးအားစစ်ဆေးနိုင်သည်။
ဆီးချိုရောဂါအတွက်တစ်သက်တာကုသမှုတွင်သကြားဓာတ်၊ အင်ဆူလင်ကုထုံး၊ ကျန်းမာသောအစားအစာနှင့်ပုံမှန်လေ့ကျင့်ခန်းတို့ပါ ၀ င်သည်။ သင့်ကလေးကြီးထွားလာသည်နှင့်အမျှဆီးချိုရောဂါကုသမှုအစီအစဉ်လည်းရှိလာလိမ့်မည်။
အကယ်၍ သင့်ကလေး၏ဆီးချိုရောဂါကိုကိုင်တွယ်ခြင်းသည်အလွန်အမင်းခက်ခဲပုံရသည်ဆိုပါကတစ်ကြိမ်လျှင်တစ်ကြိမ်သောက်ပါ။ အချို့သောနေ့များတွင်သင်သည်သင်၏ကလေး၏သကြားနှင့်များစွာအလုပ်လုပ်နိုင်သည်၊ အခြားရက်များ၌ဘာမျှအလုပ်မဖြစ်ဟုထင်ရနိုင်သည်။ သင်တစ်ယောက်တည်းမဟုတ်ကြောင်းမမေ့ပါနှင့်
သင့်ကလေး၏သကြားဓာတ်ပမာဏကိုပုံမှန်ဖြစ်နိုင်သမျှပုံမှန်ဖြစ်ရန်သင့်ကလေး၏ဆီးချိုရောဂါအဖွဲ့ - ဆရာဝန်၊
သွေးသကြားထိန်းချုပ်မှု
သင့်ကလေး၏သွေးသကြားဓာတ်ကိုတစ်နေ့လျှင်လေးကြိမ်စစ်ဆေးရန်နှင့်မှတ်တမ်းတင်ရန်လိုအပ်လိမ့်မည်၊ သို့သော်ဖြစ်ကောင်းဖြစ်နိုင်သည်။ ဒါကမကြာခဏတုတ်များလိုအပ်သည်။ အချို့သောသွေးဂလူးကို့စမီတာများသည်လက်ချောင်းထိပ်မဟုတ်သောအခြားနေရာများတွင်စစ်ဆေးခြင်းကိုခွင့်ပြုသည်။
မကြာခဏစမ်းသပ်ခြင်းသည်သင်၏ကလေး၏သကြားဓာတ်သည် ၄ င်း၏သတ်မှတ်ထားသည့်အတိုင်းအတာအတွင်းတွင်ရှိနေစေရန်သေချာစေရန်တစ်ခုတည်းသောနည်းလမ်းဖြစ်သည်။ သင့်ကလေးကြီးထွားလာသည်နှင့်အမျှပြောင်းလဲနိုင်သည်။ သင့်ကလေး၏ဆရာ ၀ န်ကသင့်ကလေးအတွက်သင့်ရည်မှန်းချက်သည်မည်မျှရှိသည်ကိုပြောပြလိမ့်မည်။
စဉ်ဆက်မပြတ်ဂလူးကို့စစောင့်ကြည့်လေ့လာရေး (CGM)
စဉ်ဆက်မပြတ်ဂလူးကို့စစောင့်ကြည့်ခြင်း (CGM) သည်သင်၏သွေးသကြားဓာတ်ကိုထိန်းချုပ်ရန်နောက်ဆုံးနည်းဖြစ်သည်။ ၎င်းသည်ပုံမှန်အတိုင်း hypoglycemia သတိပေးလက္ခဏာများကိုမခံစားရသူများအတွက်အကျိုးအရှိဆုံးဖြစ်လိမ့်မည်။
CGM သည်အရေပြားအောက်တွင်ထိုးသွင်းထားသောပါးလွှာသောအပ်ကိုအသုံးပြုသည်။ မိနစ်အနည်းငယ်တိုင်းသွေးဂလူးကို့စ်ပမာဏကိုစစ်ဆေးသည်။ CGM သည်ပုံမှန်သကြားဓာတ်ထိန်းချုပ်မှုကဲ့သို့တိကျမှုမရှိသေးပါ။ ၎င်းသည်အပိုဆောင်းကိရိယာတစ်ခုဖြစ်နိုင်သည်၊ သို့သော်များသောအားဖြင့်ပုံမှန်အားဖြင့်သွေးသကြားဓာတ်ကိုပုံမှန်စောင့်ကြည့်စစ်ဆေးခြင်းကိုမလုပ်နိုင်ပါ။
အင်ဆူလင်နှင့်အခြားမူးယစ်ဆေးဝါးများ
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူသည်ရှင်သန်ရန်အင်ဆူလင်ကုသမှုလိုအပ်သည်။ များစွာသောအင်ဆူလင်အမျိုးအစားများကိုရရှိနိုင်ပါသည်။
- အစာရှောင်ခြင်းသရုပ်ဆောင်အင်ဆူလင်။ lispro (Humalog)၊ aspart (NovoLog) နှင့် glulisin (Apidra) စသည့်အင်ဆူလင်ကုထုံးသည် ၁၅ မိနစ်အတွင်းတွင်စတင်အလုပ်လုပ်သည်။ တစ်နာရီခန့်အကြာနှင့်နောက်ဆုံးလေးနာရီအကြာတွင်ဖြစ်သည်။
- တိုတောင်းသောသရုပ်ဆောင်အင်ဆူလင်။ လူ့အင်ဆူလင် (Humulin R) ကဲ့သို့သောကုထုံးများကိုအစာမစားမီမိနစ် ၂၀ မှ ၃၀ အထိသောက်သင့်သည်။ ၁.၅ မှ ၂ နာရီမှလေးနာရီမှခြောက်နာရီအထိသောက်သင့်သည်။
- အလယ်အလတ်သရုပ်ဆောင်အင်ဆူလင်။ ထိုကဲ့သို့သောအင်ဆူလင် NPH (Humulin N) စသည့်ကုထုံးများသည်တစ်နာရီခန့်အကြာတွင်စတင်စတင်သည်။ ၆ နာရီခန့်အကြာနှင့်နောက်ဆုံး ၁၂-၂၄ နာရီအကြာတွင်စတင်အလုပ်လုပ်သည်။
- Long- သရုပ်ဆောင်အင်ဆူလင်။ အင်ဆူလင် glargine (Lantus) နှင့်အင်ဆူလင် detemir (Levemir) ကဲ့သို့သောကုထုံးများသည်အမြင့်ဆုံးမရှိသလောက်ဖြစ်ပြီး ၂၀-၂၆ နာရီအထိလွှမ်းခြုံနိုင်သည်။
သင့်ကလေး၏အသက်အရွယ်နှင့်လိုအပ်ချက်ပေါ် မူတည်၍ သင်၏ဆရာဝန်ကနေ့ရောညပါအသုံးပြုရန်အတွက်အင်ဆူလင်အမျိုးအစားများကိုညွှန်းနိုင်သည်။
အင်ဆူလင်ဖြန့်ဝေ options များ
အင်ဆူလင်ဖြန့်ဝေရန်အတွက်ရွေးချယ်စရာများစွာရှိပါသည်။
- ပါးလွှာသောအပ်နှင့်ဆေးထိုးပြွန်။ ဆေးထိုးအပ်နှင့်ဆေးထိုးအပ်၏အားသာချက်မှာအင်ဆူလင်အမျိုးအစားအချို့ကိုဆေးတစ်မျိုးတည်းဖြင့်ရောနှော။ ဆေးပမာဏကိုလျှော့ချနိုင်သည်။
- အင်ဆူလင်ကလောင်။ ဒီပစ္စည်းပစ္စယသည်အင်ဆူလင်နှင့်ပြည့်နှက်နေသည် မှလွဲ၍ မှင်တံဖြင့်တူသည်။ ရောနှောထားသောအင်ဆူလင်ခြံများရရှိနိုင်သည်၊ သို့သော်၎င်းအရောအနှောများကိုများသောအားဖြင့်ကလေးများအတွက်မရည်ရွယ်ပါ။
- အင်ဆူလင်စုပ်စက်။ ၎င်းကိရိယာသည်ခန္ဓာကိုယ်ပြင်ပတွင် ၀ တ်ဆင်ထားသောဆဲလ်ဖုန်းအရွယ်အစားဖြစ်သည်။ တစ် ဦး ကပြွန်တစ် ဦး အင်ဆူလင်ရေလှောင်ကန်ကိုဝမ်းဗိုက်၏အရေပြားအောက်မှာဖြည့်စွက်တဲ့ပြွန်နှင့်ချိတ်ဆက်။ စုပ်စက်ကို CGM နှင့်တွဲသုံးနိုင်သည်။
ကျန်းမာသောအစားအစာ
သင့်ကလေးသည်တသက်လုံးပျော့ပျောင်းသောပျော့ပျောင်းသောအစားအစာများ၏“ ဆီးချိုရောဂါအစာ” ကိုကန့်သတ်ထားမည်မဟုတ်ပါ။ အစား၊ သင့်ကလေးသည်အသီးများ၊ ဟင်းသီးဟင်းရွက်များနှင့်အစေ့အဆန်များစွာလိုအပ်သည်။ အစားအစာများများစားစားနှင့်အဆီနည်းပြီးကယ်လိုရီနည်းသည်။ အကောင်းဆုံးကတော့၊ သင့်ကလေး၏ဘိုဟိုက်ဒရိတ်များစားသုံးမှုသည်တသမတ်တည်းဖြစ်သင့်သည်။
သင့်ကလေး၏အာဟာရပြည့်ဝသူသည်သင့်ကလေးနှင့်ကျန်မိသားစုသည်တိရိစ္ဆာန်ထုတ်ကုန်များနှင့်သကြားလုံးများစားသုံးရန်အကြံပြုလိမ့်မည်။ ဤမုန့်ညက်အစီအစဉ်သည်မိသားစုတစ်စုလုံးအတွက်အကောင်းဆုံးဖြစ်သည်။ ချိုမြသောအစားအစာများသည်သင့်ကလေး၏အာဟာရအစီအစဉ်တွင်ပါ ၀ င်နေသမျှကာလပတ်လုံးပုံမှန်ဖြစ်သည်။
သင်၏ကလေးကိုမည်ကဲ့သို့နှင့်မည်မျှကျွေးမွေးမည်ကိုနားလည်ခြင်းသည်ပြproblemနာတစ်ခုဖြစ်နိုင်သည်။ အာဟာရပညာရှင်တစ် ဦး သည်သင့်ကလေး၏ကျန်းမာရေးပန်းတိုင်များ၊
သကြားသို့မဟုတ်အဆီများသောအစားအစာများဖြစ်သောအချို့သောအစားအစာများသည်ပိုမိုကောင်းမွန်သောရွေးချယ်မှုထက်သင့်ကလေး၏အာဟာရအစီအစဉ်တွင်ထည့်ရန် ပို၍ ခက်ခဲနိုင်သည်။ ဥပမာအားဖြင့်၊ အဆီအစာသည်သင့်ကလေးကိုစားပြီးနောက်နာရီအနည်းငယ်အကြာတွင်သကြားဓာတ်ခန်ဓာကိုယ်ခန်ဓာကိုယ်တိုးပွားလာသည်။ အဆီသည်အစာခြေခြင်းကိုနှေးစေသည်။
ကံမကောင်းစွာဖြင့်၊ သင့်ကလေး၏ခန္ဓာကိုယ်သည်မတူညီသောအစားအစာများကိုမည်သို့မည်ပုံလုပ်ဆောင်မည်ကိုသင့်အားပြောပြရန်သတ်မှတ်ထားသောပုံသေနည်းမရှိပါ။ သို့သော်အချိန်ကုန်လွန်လာသည်နှင့်အမျှသင်ချစ်မြတ်နိုးရသူတစ် ဦး သည်သူသို့မဟုတ်သူမ၏သွေးသကြားအပေါ်မည်သို့အကျိုးသက်ရောက်သည်ကိုပိုမိုသိရှိလာပြီးနောက်၎င်းတို့အားလျော်ကြေးပေးရန်သင်ယူနိုင်သည်။
ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု
လူတိုင်းပုံမှန်အေရိုးဗစ်လေ့ကျင့်ခန်းလုပ်ဖို့လိုပြီး၊ ဆီးချိုရောဂါရှိသည့်ကလေးများမှာမူမတူပါ။ သင့်ခလေးအားပုံမှန်လေ့ကျင့်ခန်းလုပ်ရန်နှင့်သင့်ကလေးနှင့်ပိုမိုလေ့ကျင့်ခန်းလုပ်ရန်အားပေးပါ။ ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုကိုသင့်ကလေး၏နေ့စဉ်ဘဝ၏အစိတ်အပိုင်းတစ်ခုဖြစ်စေပါ။
လေ့ကျင့်ခန်းလုပ်ပြီးနောက် ၁၂ နာရီအထိသွေးသကြားဓာတ်ကိုထိခိုက်စေနိုင်ကြောင်း၊ သတိပြုပါ။ အကယ်၍ သင်၏ကလေးသည်လှုပ်ရှားမှုအသစ်တစ်ခုကိုစတင်ပါကသူသို့မဟုတ်သူမ၏ခန္ဓာကိုယ်ကဤလုပ်ဆောင်မှုကိုမည်သို့တုန့်ပြန်သည်ကိုသင်သိသည်အထိသင်၏ကလေး၏သကြားဓာတ်ကိုပုံမှန်ထက်မကြာခဏစစ်ဆေးပါ။ လှုပ်ရှားမှုတိုးတက်စေရန်အတွက်သင့်ကလေး၏အစီအစဉ်သို့မဟုတ်အင်ဆူလင်ပမာဏကိုချိန်ညှိရန်လိုအပ်နိုင်သည်။
သင့်ကလေးသည်အင်ဆူလင်ကိုသောက်ပြီးတင်းကျပ်စွာသတ်မှတ်ထားသောအချိန်တွင်စားလျှင်ပင်သူသို့မဟုတ်သူမ၏သွေးထဲတွင်သကြားပမာဏသည်ကြိုတင်ခန့်မှန်းတွက်ဆမှုမရှိနိုင်ပါ။ သင့်ကလေး၏ဆီးချိုရောဂါစောင့်ရှောက်မှုအဖွဲ့နှင့်သင်တုန့်ပြန်ရာတွင်သင့်ကလေး၏သွေးသကြားဓာတ်ပြောင်းလဲပုံကိုသင်လေ့လာလိမ့်မည်။
- အစားအစာထုတ်ကုန်များ။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်ငယ်ရွယ်သောကလေးများအတွက်အစားအစာသည်ပြaနာတစ်ခုဖြစ်နိုင်သည်၊ အဘယ်ကြောင့်ဆိုသော်သူတို့သည်မကြာခဏသူတို့ပန်းကန်များပေါ်တွင်အပြီးမပြီးနိုင်သောကြောင့်။ အကယ်၍ သင်သည်သင်၏ကလေးအားသူသို့မဟုတ်သူမထက် ပို၍ အစားအစာကိုဖုံးလွှမ်းရန်သင့်ကလေးအားအင်ဆူလင်ဆေးထိုးပေးလျှင်ပြifနာဖြစ်သည်။ အကယ်၍ ဤအရာသည်သင်၏ကလေးအတွက်ပြaနာဖြစ်လျှင်သင့်ဆရာဝန်ကိုပြောပါ၊ ထို့ကြောင့်သင်နှင့်သင့်ဆရာဝန်ကသင့်မိသားစုအတွက်အလုပ်လုပ်သောအင်ဆူလင်နည်းစနစ်တစ်ခုကိုတီထွင်နိုင်သည်။
- ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု။ သင့်ကလေး ပို၍ တက်ကြွလေလေသွေးတွင်းသကြားဓာတ်နည်းလေလေဖြစ်သည်။ လျော်ကြေးပေးရန်၊ သင်သည်သင့်ကလေး၏အင်ဆူလင်ဆေးကိုပုံမှန်မဟုတ်သည့်ကာယလှုပ်ရှားမှုသို့လျှော့ချရန်လိုအပ်နိုင်သည်။ သို့မဟုတ်လေ့ကျင့်ခန်းမလုပ်မီသင့်ကလေးသည်ရေစာလိုအပ်ပေမည်။
- ရောဂါ။ ဤရောဂါသည်သင့်ကလေး၏အင်ဆူလင်ဓာတ်လိုအပ်မှုအပေါ်ကွဲပြားသောအကျိုးသက်ရောက်မှုရှိသည်။ နာမကျန်းဖြစ်စဉ်အတွင်းထုတ်လုပ်သောဟော်မုန်းများသည်သွေးသကြားဓာတ်တိုးစေသော်လည်းအစာစားချင်စိတ်သို့မဟုတ်အော့အန်ခြင်းကြောင့်ကာဗိုဟိုက်ဒရိတ်စားသုံးမှုလျော့ကျခြင်းသည်အင်ဆူလင်လိုအပ်မှုကိုလျော့နည်းစေသည်။ နေမကောင်းသည့်နေ့စီမံခန့်ခွဲမှုအစီအစဉ်အကြောင်းသင့်ဆရာဝန်အားမေးမြန်းပါ။
- ကြီးထွားမှုဖြန်းခြင်းနှင့်အပျိုဖော်ဝင်။ ရိုးရိုးရှင်းရှင်းအနေဖြင့်သင်သည်ကလေးတစ် ဦး ၏အင်ဆူလင်လိုအပ်ချက်ကိုကျွမ်းကျင်လာသောအခါသူသို့မဟုတ်သူမအပင်ပေါက်လာသည်၊ ညတွင်းချင်းနှင့်အင်ဆူလင်ကိုအလုံအလောက်မရရှိနိုင်ဟုထင်ရသည်။ ဟော်မုန်းများသည်အင်ဆူလင်လိုအပ်ချက်ကိုလည်းအကျိုးသက်ရောက်နိုင်သည်။
- အိပ်ရန် ညအချိန်တွင်သကြားဓာတ်နည်းသောပြproblemsနာများကိုရှောင်ရှားရန်သင့်ကလေး၏အင်ဆူလင်လုပ်ရိုးလုပ်စဉ်ကိုပြုပြင်ရန်လိုအပ်နိုင်သည်။ အိပ်ရာမဝင်ခင်သွေးထဲသကြားကောင်းအောင်သင့်ဆရာဝန်ကိုမေးပါ။
ပြofနာ၏လက္ခဏာများ
သင်၏ကြိုးစားမှုများရှိသော်လည်းတစ်ခါတစ်ရံပြproblemsနာများပေါ်ပေါက်တတ်သည်။ ဆီးချိုသွေးချိုရောဂါကဲ့သို့သော ၁ ရေတိုကာလတိုရောဂါများ၊ ဥပမာအားဖြင့်သွေးထဲတွင်သကြားဓာတ်နည်းခြင်း၊ သကြားဓာတ်မြင့်မားခြင်းနှင့် ketoacidosis စသည်တို့သည်များသောအားဖြင့်ဆီးထဲတွင် ketone များကိုရှာဖွေတွေ့ရှိခြင်းအားဖြင့်ရောဂါရှာဖွေတွေ့ရှိရန်လိုအပ်သည်။ အကယ်၍ ကုသမှုမခံရပါကဤအခြေအနေများသည်ဖမ်းဆီးခြင်းနှင့်သတိဆုံးရှုံးခြင်းကိုဖြစ်စေနိုင်သည်။
Hypoglycemia
Hypoglycemia - သကြားဓာတ်သည်သင့်ကလေး၏သတ်မှတ်ထားသည့်အတိုင်းအတာအောက်တွင်ရှိသည်။ အစားအစာများကိုခုန်ကျော်ခြင်း၊ ပုံမှန်လေ့ကျင့်ခန်းလုပ်ခြင်းထက်ကိုယ်လက်လှုပ်ရှားမှုပိုလုပ်ခြင်းသို့မဟုတ်အင်ဆူလင်အလွန်အကျွံထိုးခြင်းစသည့်အကြောင်းရင်းများစွာကြောင့်သွေးတွင်းသကြားဓာတ်ကျဆင်းနိုင်သည်။
သကြားဓာတ်နည်းသောလက္ခဏာများကိုသင့်ကလေးအားသင်ပေးပါ။ သံသယဖြစ်လျှင်သူသို့မဟုတ်သူမသည်အမြဲတမ်းသွေးသကြားဓာတ်ကိုစစ်ဆေးသင့်သည်။ သွေးထဲရှိသကြားဓာတ်နည်းသောအစောပိုင်းလက္ခဏာများနှင့်လက္ခဏာများတွင် -
- အသားအရေဖြူ
- ချွေး
- မင်္ဂလာပါ
- ငတ်မွတ်ခေါင်းပါးခြင်း
- စိတ်တို
- အာရုံကြောသို့မဟုတ်စိုးရိမ်ပူပန်မှု
- ခေါင်းကိုက်ခြင်း
နောက်ပိုင်းတွင်ဆယ်ကျော်သက်များနှင့်လူကြီးများအတွက်မူးယစ်ဆေးဝါးများအတွက်တစ်ခါတစ်ရံမှားယွင်းနေသောသွေးနိမ့်သကြားဓာတ်၏လက္ခဏာများနှင့်လက္ခဏာများတွင် -
- သေမင်း
- ရှုပ်ထွေးမှုများသို့မဟုတ်လှုံ့ဆော်မှု
- အိပ်ငိုက်
- မှုန်ဝါးစကား
- ညှိနှိုင်းမှုဆုံးရှုံးမှု
- ထူးဆန်းသောအပြုအမူ
- ဝိညာဏ်ဆုံးရှုံးမှု
အကယ်၍ သင့်ကလေးသည်သကြားဓာတ်နည်းပါက
- သင့်ကလေးကိုသစ်သီးဖျော်ရည်၊ ဂလူးကို့စ်ဆေးပြား၊ ကရမေလ၊ ပုံမှန် (အစားအစာမဟုတ်သော) ဆိုဒါသို့မဟုတ်အခြားသကြားဓာတ်အရင်းအမြစ်များကိုပေးပါ
- သင်၏သွေးသကြားပမာဏကိုပုံမှန်အကွာအဝေးသို့ရောက်အောင် ၁၅ မိနစ်ခန့်တွင်ပြန်လည်စစ်ဆေးပါ။
- သင်၏သွေးတွင်သကြားဓာတ်နည်းနေသေးပါကကုသမှုကိုသကြားများများနှင့်ထပ်မံသောက်ပါ၊ ထို့နောက်နောက်ထပ် ၁၅ မိနစ်အကြာတွင်စစ်ဆေးမှုကိုထပ်လုပ်ပါ
အကယ်၍ သင်မကုသပါကသကြားဓာတ်နည်းခြင်းသည်သင့်ကလေးအားသတိမေ့သွားစေနိုင်သည်။ ဒီလိုဖြစ်ရင်ကလေးကသကြားဓာတ်ကိုဂလူးကဂွန် (glucagon) ကိုထုတ်လွှတ်ဖို့လှုံ့ဆော်ပေးတဲ့ဟော်မုန်းကိုချက်ချင်းဆေးထိုးရန်လိုအပ်နိုင်သည်။ သင့်ကလေးသည်အမြဲတမ်းမြန်ဆန်သောသကြားဓာတ်အရင်းအမြစ်တစ်ခုသယ်ဆောင်ထားကြောင်းသေချာစေပါ။
Hyperglycemia
Hyperglycemia - သင်၏သွေးသကြားသည်သင့်ကလေး၏သတ်မှတ်ထားသည့်ပမာဏထက်ကျော်လွန်နေသည်။ သွေးတွင်းသကြားဓာတ်ပမာဏသည်ဖျားနာခြင်း၊ အလွန်အကျွံစားခြင်း၊ မှားယွင်းသောအစားအစာများစားခြင်းနှင့်အင်ဆူလင်မလုံလောက်ခြင်းစသည့်အကြောင်းများစွာကြောင့်မြင့်တက်နိုင်သည်။
သွေးတွင်းသကြားဓာတ်၏လက္ခဏာများနှင့်လက္ခဏာများတွင် -
- မကြာခဏဆီးသွားခြင်း
- ရေငတ်ခြင်းသို့မဟုတ်ခြောက်သွေ့သောပါးစပ်
- မှုန်ဝါး
- ပင်ပန်းနွမ်းနယ်
- ပျို့ချင်သည်
သင် hyperglycemia သံသယရှိပါက:
- သင့်ကလေး၏သကြားဓာတ်ကိုစစ်ဆေးပါ
- အကယ်၍ သင်၏သွေးသကြားသည်သင့်ကလေး၏သတ်မှတ်ထားသည့်အတိုင်းအတာထက်ကျော်လွန်ပါကသင်အင်ဆူလင်အပိုထိုးသွင်းရန်လိုအပ်နိုင်သည်။
- ၁၅ မိနစ်ခန့်စောင့်ပါ။ ထို့နောက်သင့်ကလေး၏သကြားဓာတ်ကိုနှစ်ကြိမ်စစ်ဆေးပါ
- အနာဂတ်တွင်မြင့်မားသောသွေးထဲရှိသကြားဓာတ်ကိုကာကွယ်ရန်သင်၏အစားအစာသို့မဟုတ်ဆေးဝါးအစီအစဉ်ကိုချိန်ညှိပါ
အကယ်၍ သင့်ကလေးသည်သွေး၌သကြားဓာတ်ပါဝင်မှုပမာဏသည် ၂၄၀ မီလီဂရမ် / dl (13.3 mmol / L) ထက်ပိုမိုမြင့်မားပါကသင်၏ကလေးသည် ketones စစ်ဆေးရန်ဆီးစမ်းသပ်စစ်ဆေးမှုကိုသုံးသင့်သည်။ သင်၏သွေးတွင်သကြားဓာတ်မြင့်မားပါကသို့မဟုတ် ketone များပါပါကသင့်ကလေးအားလေ့ကျင့်ခိုင်းခြင်းမပြုပါနှင့်။
ဆီးချိုရောဂါ ketoacidosis
အင်ဆူလင်ကိုပြင်းထန်စွာမရရှိခြင်းကသင့်ကလေး၏ကိုယ်ခန္ဓာကို ketones ဖြစ်စေသည်။ အလွန်အကျွံ ketones များသည်သင့်ကလေး၏သွေးထဲတွင်စုဆောင်းပြီးဆီးထဲ၌ယိုဖိတ်မှုဖြစ်သည်။ ဆီးချိုရောဂါ ketoacidosis (DKA) ဟုခေါ်သည်။ ကုသမှုမပြုပါက DKA သည်အသက်အန္တရာယ်ရှိသည်။
DKA ၏လက္ခဏာများနှင့်လက္ခဏာများတွင် -
- ရေငတ်သို့မဟုတ်ခြောက်သွေ့သောပါးစပ်
- ဆီးသွားခြင်း
- မောပန်း
- အရေပြားခြောက်သွေ့သို့မဟုတ်ဆေးကြောပြီးလျှင်
- အန်ခြင်း၊ ဝမ်းဗိုက်နာခြင်း
- သင့်ကလေး၏အသက်ရှူမှုအပေါ်ချိုမြိန်သောအာနိသင်ရှိသည်
- ရှုပ်ထွေးမှုများ
အကယ်၍ သင်သည် DKA ကိုသံသယဖြစ်ပါကသင့်ကလေး၏ဆီးကိုပိုလျှံသော Ketone များအတွက်ကြိုတင်ပြင်ဆင်ထားသော Ketone စစ်ဆေးမှုကိရိယာဖြင့်စစ်ဆေးပါ။ ketone အဆင့်မြင့်ပါကသင့်ကလေး၏ဆရာဝန်နှင့်တိုင်ပင်ပါသို့မဟုတ်အရေးပေါ်ဆေးကုသမှုခံယူပါ။
လူနေမှုပုံစံစတဲ့ & နေအိမ်ကုသမှု
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်ပြင်းထန်သောရောဂါတစ်ခုဖြစ်သည်။ သင့်ကလေးအားသူ၏ဆီးချိုရောဂါကုသမှုအစီအစဉ်ကိုလိုက်နာရန်ကူညီခြင်းသည် ၂၄ နာရီတာ ၀ န်ယူမှုဖြစ်ပြီးအစပိုင်းတွင်သိသာသောလူနေမှုပုံစံစတဲ့ပြောင်းလဲမှုများပြုလုပ်ရန်လိုအပ်သည်။
သို့သော်သင်၏ကြိုးပမ်းမှုများသည်ဂရုပြုသင့်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်သေချာစွာကုသခြင်းကသင့်ကလေး၏အသက်အန္တရာယ်ခြိမ်းခြောက်မှုများကိုပင်လျှင်ကြီးထွားစေနိုင်သည်။
သင့်ကလေးကြီးလာတာနဲ့အမျှ
- ဆီးချိုရောဂါကာကွယ်ရေးတွင်တက်ကြွစွာပါ ၀ င်ရန်သူ့ကိုအားပေးပါ
- ရာသက်ပန်ဆီးချိုရောဂါစောင့်ရှောက်မှုကိုမီးမောင်းထိုးပြ
- သူ / သူမ၏သွေးသကြားကိုမည်သို့စစ်ဆေးနိုင်ပြီးအင်ဆူလင်ကိုမည်သို့ထိုးရမည်ကိုသင်၏ကလေးအားသင်ပေးပါ
- ပညာရှိအစားအစာရွေးချယ်မှုများရွေးချယ်ရန်သင့်ကလေးအားကူညီပါ
- ရုပ်ပိုင်းဆိုင်ရာတက်ကြွစွာနေရန်သင့်ကလေးအားတိုက်တွန်းပါ
- သင့်ကလေးနှင့်သူသို့မဟုတ်သူမ၏ဆီးချိုရောဂါစောင့်ရှောက်မှုအဖွဲ့ကြားဆက်ဆံရေးကိုမြှင့်တင်ပါ
- သင့်ကလေးသည်ဆေးဘက်ဆိုင်ရာမှတ်ပုံတင်တံဆိပ်တုံးကိုသေချာစွာတပ်ထားပါ။
အရေးအကြီးဆုံးကတော့အကောင်းမြင်ပါ။ ယနေ့သင့်ကလေးကိုသင်ကြားပေးသောအကျင့်များသည်ဆီးချိုရောဂါအမျိုးအစား ၁ ကိုတက်ကြွ။ ကျန်းမာစွာနေထိုင်နိုင်ရန်ကူညီလိမ့်မည်။
ကျောင်းနှင့်ဆီးချိုရောဂါ
သင်ကမြင့်မားသောနှင့်အနိမ့်သကြားဓာတ်၏လက္ခဏာတွေကိုသိသေချာစေရန်ကျောင်းသူနာပြုနှင့်သင်၏ကလေး၏ဆရာ, ဆရာမနှင့်အတူအလုပ်လုပ်ရန်လိုအပ်ပါလိမ့်မယ်။ သင်၏ကျောင်းသူနာပြုသည်အင်ဆူလင်ကိုထိုးရန်သို့မဟုတ်သင့်ကလေး၏သကြားဓာတ်ကိုစစ်ဆေးရန်လိုအပ်နိုင်သည်။ ဖက်ဒရယ်ဥပဒေကဆီးချိုရောဂါရှိသည့်ကလေးများကိုကာကွယ်ပေးသည်။ ကလေးများအားလုံးမှန်ကန်သောပညာရေးရရှိရန်သေချာစေရန်ကျောင်းများကသင့်တော်သောအဆင့်များကိုလုပ်ဆောင်သင့်သည်။
သင့်ကလေး၏ခံစားချက်များ
ဆီးချိုရောဂါသည်သင့်ကလေး၏စိတ်ခံစားမှုကိုတိုက်ရိုက်ဖြစ်စေ၊ သွယ်ဝိုက်ဖြစ်စေနိုင်သည်။ ညံ့ဖျင်းသောထိန်းချုပ်ထားသောသကြားဓာတ်သည်အပြုအမူဆိုင်ရာပြောင်းလဲမှုများကိုဖြစ်ပေါ်စေနိုင်သည်။ မွေးနေ့ပါတီပွဲမှာဒီလိုဖြစ်ရင်ကလေးကကိတ်မုန့်တစ်ခွက်မတိုင်ခင်အင်ဆူလင်ကိုသောက်ဖို့မေ့နေလို့ဖြစ်ရင်သူသို့မဟုတ်သူမသူငယ်ချင်းတွေနဲ့တွေ့မှာပါ။
ဆီးချိုရောဂါသည်သင့်ကလေးကိုအခြားကလေးများနှင့်လည်းခြားနားစေနိုင်သည်။ သွေးဆွဲခြင်းနှင့်သူတို့ကိုယ်သူတို့ရိုက်ချက်များပေးခြင်းစွမ်းရည်ရှိခြင်း၊ သူတို့၏ရွယ်တူများအပြင်ဆီးချိုရောဂါရှိသောကလေးများ။ သင့်ကလေးကိုအခြားဆီးချိုရောဂါရှိသူများနှင့်ဆက်ဆံခြင်းသည်သင့်ကလေးအားတစ် ဦး တည်းမဖြစ်အောင်ကူညီနိုင်သည်။
စိတ်ကျန်းမာရေးနှင့်ပစ္စည်းဥစ္စာအလွဲသုံးစားမှု
ဆီးချိုရောဂါရှိသူများသည်စိတ်ဓာတ်ကျခြင်းနှင့်စိုးရိမ်ပူပန်ခြင်းများမြင့်တက်လာခြင်းကြောင့်ဆီးချိုရောဂါအထူးကုအဖွဲ့ ၀ င်များတွင်လူမှုရေးလုပ်သားသို့မဟုတ်စိတ်ပညာရှင်များအနေဖြင့်ပုံမှန်ပါဝင်လေ့ရှိသည်။
အထူးသဖြင့်ဆယ်ကျော်သက်များသည်ဆီးချိုရောဂါနှင့် ပတ်သက်၍ အထူးခက်ခဲသည်။ မိမိ၏ဆီးချိုရောဂါကုသမှုကိုကောင်းစွာလိုက်နာသောကလေးတစ် ဦး သည်သူသို့မဟုတ်သူမ၏ဆီးချိုရောဂါကုသမှုကိုလျစ်လျူရှုပြီးဆယ်ကျော်သက်အရွယ်တွင်တက်နိုင်သည်။
ဆယ်ကျော်သက်များအနေဖြင့်၎င်းတို့နှင့်လိုက်ဖက်လိုသောကြောင့်ဆီးချိုရောဂါရှိသည်ဟုသူငယ်ချင်းများကိုပြောရန်ခက်ခဲနိုင်သည်။ သူတို့သည်မူးယစ်ဆေးဝါး၊ အရက်နှင့်ဆေးလိပ်သောက်ခြင်း၊ ဆီးချိုရောဂါရှိသူများအတွက် ပို၍ ပင်အန္တရာယ်ရှိနိုင်သောအပြုအမူများကိုစမ်းသပ်နိုင်သည်။ အစာမစားခြင်းနှင့်ကိုယ်အလေးချိန်ကျခြင်းအတွက်အင်ဆူလင်ကိုငြင်းခြင်းသည်အခြားပြproblemsနာများဖြစ်ပြီးမြီးကောင်ပေါက်အရွယ်တွင်ဖြစ်ပွားလေ့ရှိသည်။
သင်၏ဆယ်ကျော်သက်ကလေးနှင့်စကားပြောပါ (သို့) ဆီးချိုရောဂါရှိသူတစ် ဦး အပေါ်မူးယစ်ဆေးဝါး၊
သင်၏ကလေးသို့မဟုတ်ဆယ်ကျော်သက်သည်အမြဲတစေဝမ်းနည်းနေသို့မဟုတ်အဆိုးမြင်နေသည်ဟုသူတို့သတိပြုမိပါကသို့မဟုတ်သူတို့၏အိပ်စက်ခြင်းအလေ့အထများ၊ သူငယ်ချင်းများသို့မဟုတ်ကျောင်းစွမ်းဆောင်ရည်အပြောင်းအလဲများကိုကြုံတွေ့နေရပါကသင့်ကလေးအားစိတ်ဓာတ်ကျမှုကိုအကဲဖြတ်ရန်ပြောပါ။ သင်၏သားသို့မဟုတ်သမီးသည်ကိုယ်အလေးချိန်ကျနေခြင်းသို့မဟုတ်အစာမစားပုံမပေါ်ခြင်းဖြစ်ကြောင်းသတိပြုမိပါကသင့်ကလေး၏ဆရာဝန်ကိုလည်းပြောပြပါ။
ပံ့ပိုးမှုအဖွဲ့များ
တိုင်ပင်သူသို့မဟုတ်ကုထုံးပညာရှင်တစ် ဦး နှင့်စကားပြောခြင်းသည်သင့်ကလေးအားကူညီနိုင်သည်သို့မဟုတ်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုရှာဖွေတွေ့ရှိသောအံ့သြဖွယ်ကောင်းသောလူနေမှုပုံစံစသည့်ပြောင်းလဲမှုများနှင့်သင်ရင်ဆိုင်နိုင်သည်။ သင့်ကလေးသည်ပံ့ပိုးမှုနှင့်နားလည်မှုကိုကလေးများအတွက်အမျိုးအစား ၁ ဆီးချိုရောဂါအထောက်အကူပြုအုပ်စုတွင်တွေ့ရှိနိုင်သည်။ မိဘများအတွက်အထောက်အကူပြုအဖွဲ့များလည်းရရှိနိုင်ပါသည်။
အထောက်အကူပြုအဖွဲ့များသည်လူတိုင်းအတွက်မဟုတ်သော်လည်း၎င်းတို့သည်သတင်းအချက်အလက်ကောင်းများဖြစ်နိုင်သည်။ အဖွဲ့ ၀ င်များသည်နောက်ဆုံးပေါ်ကုသမှုနည်းလမ်းများကိုမကြာခဏသတိပြုမိတတ်ပြီးသင့်အတွေ့အကြုံများသို့မဟုတ်အသုံးဝင်သောသတင်းအချက်အလက်များကိုမျှဝေလေ့ရှိသည်။ ဥပမာအားဖြင့်သင့်ကလေး၏အကြိုက်ဆုံးစားသောက်ဆိုင်အတွက်ဘိုဟိုက်ဒရိတ်ပမာဏကိုမည်သည့်နေရာတွင်ရှာရမည်နည်း။ သင်စိတ်ဝင်စားပါကသင့်ဆရာဝန်ကသင့်ဒေသရှိအုပ်စုတစ်ခုကိုအကြံပြုလိမ့်မည်။
အထောက်အကူပြု ၀ က်ဘ်ဆိုက်များတွင် -
- အမေရိကန်ဆီးချိုရောဂါအသင်း (ADA) ။ ADA သည်ဆီးချိုရောဂါရှိသည့်ကလေးများနှင့်ဆယ်ကျော်သက်များအတွက်ပညာရေးနှင့်ပံ့ပိုးမှုပေးသောဆီးချိုရောဂါအစီအစဉ်များကိုလည်းထောက်ပံ့ပေးသည်။
- JDRF ။
- ဆီးချိုရောဂါရှိကလေးများ။
အခြေအနေတွင်သတင်းအချက်အလက်တင်ခြင်း
ညံ့ဖျင်းသောထိန်းချုပ်ထားသောဆီးချိုရောဂါကြောင့်ဖြစ်ပေါ်လာသောရောဂါများကိုခြိမ်းခြောက်နိုင်သည်။ ဆီးချိုရောဂါကုသရာတွင်အောင်မြင်မှုများစွာမတိုင်မီလေ့လာမှုများစွာနှင့်သင်ဖတ်ရှုနိုင်သောစာပေများစွာသည်ပြီးမြောက်ကြောင်းသတိရရန်အရေးကြီးသည်။ သင်နှင့်သင့်ကလေးသည်သင့်ကလေး၏ဆရာဝန်နှင့်အလုပ်လုပ်ပြီးသင်၏သွေးသကြားဓာတ်ကိုထိန်းချုပ်ရန်သင်တတ်နိုင်သမျှပြုလုပ်ပါကသင့်ကလေးသည်အသက်ရှည်ပြီးသာမန်ဘ ၀ ဖြင့်နေထိုင်နိုင်ဖွယ်ရှိသည်။
ရက်ချိန်းအတွက်ပြင်ဆင်နေ
သင့်ကလေး၏အဓိကစောင့်ရှောက်မှုပေးသည့်ဆရာဝန်သည်ဆီးချိုအမျိုးအစား ၁ ကိုကန ဦး ရောဂါလက္ခဏာပြနိုင်သည်။ သင့်ကလေး၏သကြားဓာတ်ကိုတည်ငြိမ်စေရန်ဆေးရုံတက်ရန်လိုအပ်နိုင်သည်။
သင့်ကလေး၏ရေရှည်ဆီးချိုရောဂါစောင့်ရှောက်မှုကိုကလေးသူငယ်များတွင်ဇီဝဖြစ်ပျက်မှုဆိုင်ရာရောဂါများ (အထူးကု endocrinologist) တွင်အထူးပြုလုပ်သောဆရာဝန်တစ် ဦး ကလုပ်ဆောင်လိမ့်မည်။ သင့်ကလေး၏ကျန်းမာရေးစင်တာတွင်အာဟာရဓာတ်ပါ ၀ င်သူ၊ အသိအမှတ်ပြုထားသောဆီးချိုရောဂါပညာရှင်နှင့်မျက်စိစောင့်ရှောက်မှုအထူးကု (မျက်စိအထူးကုဆရာဝန်ကြီး) လည်းပါ ၀ င်သည်။
အစည်းအဝေးအတွက်အဆင်သင့်ဖြစ်အောင်ကူညီရန်အချက်အလက်အချို့ကိုဤတွင်ဖော်ပြထားသည်။
သင်ဘာလုပ်နိုင်လဲ
ချိန်းဆိုခြင်းမပြုမီ၊
- သင့်ကလေး၏သုခချမ်းသာနှင့် ပတ်သက်၍ စိုးရိမ်ပူပန်မှုများအားလုံးကိုချရေးပါ။
- မိသားစု ၀ င်တစ် ဦး ဦး သို့မဟုတ်သူငယ်ချင်းတစ် ဦး အားသင့်အားဆက်သွယ်ရန်ပြောပါ။ ဆီးချိုရောဂါကိုကာကွယ်ရန်သင်အချက်အလက်များစွာကိုသတိရရန်လိုအပ်သည်။ သင်နှင့်အတူလိုက်ပါလာသူတစ် ဦး ဦး ကသင်မေ့သွားတာ (သို့) မေ့သွားတာကိုမှတ်မိနေလိမ့်မည်။
- မေးရန်မေးခွန်းများကိုချရေးပါ သင့်ဆရာဝန် သင်၏ဆရာဝန်နှင့်သင်၏အချိန်အကန့်အသတ်ရှိသဖြင့်သင့်ကလေးနှင့်ပတ်သက်သောမေးခွန်းများကိုစာရင်းပြုစုရန်အထောက်အကူဖြစ်နိုင်သည်။ သင်ဖြေရှင်းနိုင်သည့်ပြproblemsနာများရှိပါကသင့်ဆရာ ၀ န်အားသင်၏အာဟာရပညာရှင်သို့မဟုတ်ဆီးချိုရောဂါသူနာပြုဆရာမအားဆက်သွယ်ပါ။
သင်၏ဆရာဝန်၊ အာဟာရပညာရှင်၊ သို့မဟုတ်ဆီးချိုရောဂါဆရာနှင့်ဆွေးနွေးနိုင်သည့်ခေါင်းစဉ်များမှာ -
- သွေးနှင့်ဂလူးကို့စ်ကိုစောင့်ကြည့်လေ့လာသည့်အချိန်နှင့်အချိန်
- အင်ဆူလင်ကုထုံး - အသုံးပြုသောအင်ဆူလင်အမျိုးအစားများ၊ ဆေးထိုးချိန်နှင့်ပမာဏပမာဏ
- အင်ဆူလင်စီမံခန့်ခွဲမှု - Pumps ဆန့်ကျင်ရိုက်ချက်များ
- အနိမ့်သကြားဓာတ် (hypoglycemia) - ဘယ်လိုအသိအမှတ်ပြုရန်နှင့်ကုသရန်
- မြင့်မားသောသွေးသကြား (hyperglycemia) - ဘယ်လိုအသိအမှတ်ပြုရန်နှင့်ကုသရန်
- Ketones - စမ်းသပ်ခြင်းနှင့်ကုသခြင်း
- အာဟာရ - အစားအစာအမျိုးအစားများနှင့်သွေးသကြားအပေါ်အကျိုးသက်ရောက်မှု
- Carbohydrate counting
- လေ့ကျင့်ခန်း - အင်ဆူလင်နှင့်အစာစားခြင်းအတွက်လှုပ်ရှားမှုအတွက်စည်းမျဉ်း
- ကျောင်းတွင်သို့မဟုတ်နွေရာသီစခန်း၌အထူးသဖြင့်နေ့ချင်းညချင်းလိုမျိုးဆီးချိုရောဂါနှင့်အလုပ်လုပ်ပါ
- ဆေးဘက်ဆိုင်ရာစီမံခန့်ခွဲမှု - သင်ဆရာဝန်နှင့်အခြားဆီးချိုရောဂါစောင့်ရှောက်မှုပညာရှင်များကိုသင်မည်မျှတွေ့နိုင်သည်
သင့်ဆရာဝန်ထံမှဘာမျှော်လင့်ရမလဲ
သင့်ဆရာဝန်ကသင့်အားမေးခွန်းများမေးနိုင်သည်။
- သင့်ကလေး၏ဆီးချိုရောဂါကိုစီမံခန့်ခွဲရာတွင်သင်မည်မျှသက်သာသနည်း။
- သင့်ကလေးတွင်သကြားဓာတ်နည်းပါးမှုဖြစ်စဉ်ရှိပါသလား။
- ပုံမှန်နေ့စဉ်အစားအစာကဘာလဲ။
- သင့်ကလေးသည်လေ့ကျင့်ခန်းလုပ်နေပါသလား။ သို့ဆိုလျှင်မည်မျှမကြာခဏနည်း။
- ပျမ်းမျှအားဖြင့်သင်နေ့စဉ်အင်ဆူလင်ဓာတ်မည်မျှအသုံးပြုသနည်း။
သင့်ကလေး၏သွေးသကြားကိုမထိန်းချုပ်နိုင်လျှင်သို့မဟုတ်အခြေအနေတစ်ခုတွင်သင်ဘာလုပ်ရမည်ကိုမသိလျှင်အစည်းအဝေးများအကြားသင့်ကလေး၏ဆရာဝန်သို့မဟုတ်ဆီးချိုရောဂါဆရာကိုဆက်သွယ်ပါ။