သွေးအင်ဆူလင်နှုန်းနှင့်ဆီးချိုရောဂါ
ဆီးချိုရောဂါ (DM) ရှိသူလူ ဦး ရေ၊ အဓိကအားဖြင့်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်နာတာရှည်ရောဂါများအထူးသဖြင့်နှလုံးသွေးကြောဆိုင်ရာစနစ်နှင့်ကျောက်ကပ်များမှလူ ဦး ရေတိုးလာခြင်းသည်ယနေ့အချိန်တွင်ကျန်းမာရေးပြpressingနာများထဲမှတစ်ခုဖြစ်သည်။ ဆီးချိုရောဂါ၏ micro- နှင့် macrovascular ပြpresentsနာများ၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့်တိုးတက်မှုတားဆီးနိုင်ရန်အတွက် glycemic ထိန်းချုပ်မှုများအတွက်အမျိုးမျိုးသောရွေးချယ်မှုလေ့လာခဲ့ကြသောအပြည်ပြည်ဆိုင်ရာလေ့လာမှုများအနေဖြင့်ဒေတာကိုတင်ပြသည်။ အသက်၊ အရွယ်၊ အရွယ်အစားပေါ် မူတည်၍ တစ် ဦး ချင်းကုသမှုရည်မှန်းချက်ကိုရွေးချယ်ခြင်း၏အရေးပါမှု၊ အမျိုးအစား 2 ဆီးချိုရောဂါများအတွက်အင်ဆူလင်ကုထုံးများအတွက်ညွှန်ပြချက်အဖြစ်ပြည်တွင်းဗီဇအင်ဂျင်နီယာအင်ဆူလင်ကိုအသုံးပြု။ ဖြစ်နိုင်ခြေ။
ဆီးချိုရောဂါ (DM) ရှိသူလူ ဦး ရေ၊ အဓိကအားဖြင့်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်နာတာရှည်ရောဂါများအထူးသဖြင့်နှလုံးသွေးကြောဆိုင်ရာစနစ်နှင့်ကျောက်ကပ်များမှလူ ဦး ရေတိုးလာခြင်းသည်ယနေ့အချိန်တွင်ကျန်းမာရေးပြpressingနာများထဲမှတစ်ခုဖြစ်သည်။ ဆီးချိုရောဂါ၏ micro- နှင့် macrovascular ပြpresentsနာများ၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့်တိုးတက်မှုတားဆီးနိုင်ရန်အတွက် glycemic ထိန်းချုပ်မှုများအတွက်အမျိုးမျိုးသောရွေးချယ်မှုလေ့လာခဲ့ကြသောအပြည်ပြည်ဆိုင်ရာလေ့လာမှုများအနေဖြင့်ဒေတာကိုတင်ပြသည်။ အသက်၊ အရွယ်၊ အရွယ်အစားပေါ် မူတည်၍ တစ် ဦး ချင်းကုသမှုရည်မှန်းချက်ကိုရွေးချယ်ခြင်း၏အရေးပါမှု၊ အမျိုးအစား 2 ဆီးချိုရောဂါများအတွက်အင်ဆူလင်ကုထုံးများအတွက်ညွှန်ပြချက်အဖြစ်ပြည်တွင်းဗီဇအင်ဂျင်နီယာအင်ဆူလင်ကိုအသုံးပြု။ ဖြစ်နိုင်ခြေ။
လွန်ခဲ့သောဆယ်စုနှစ်နှစ်ခုအတွင်းကမ္ဘာလုံးဆိုင်ရာအသိုင်းအဝိုင်းသည်ဆီးချိုရောဂါ (ဆီးချို)၊ နှလုံးရောဂါ၊ အဆုတ်ရောဂါ၊ ကျောက်ကပ်သို့မဟုတ်အမျိုးမျိုးသောပေါင်းစပ်မှုများကဲ့သို့သောနာတာရှည်ရောဂါများနှင့်ရင်ဆိုင်ခဲ့ရသည်။ ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့ (WHO) ၏အဆိုအရ ၂၀၀၈ ခုနှစ်တွင်မကူးစက်နိုင်သောရောဂါများကြောင့်သေဆုံးသူ ၃၆ သန်းရှိသည်။ ၂၀၁၁ ခုနှစ်တွင်လူ ဦး ရေ ၁.၄ သန်း (၂.၆%) သည်ဆီးချိုရောဂါကြောင့်သေဆုံးခဲ့ရပြီး ၂၀၀၀ ပြည့်နှစ်ထက် ၄၀၀၀၀၀ ပိုများသည်။
အပြည်ပြည်ဆိုင်ရာဆီးချိုရောဂါအဖွဲ့ချုပ် (IDF) ၏အဆိုအရ ၂၀၁၃ ခုနှစ်တွင်ဆီးချိုရောဂါရှိသူ ၃၈၂ သန်းရှိခဲ့သည်။ အကယ်၍ ကမ္ဘာပေါ်တွင်အသက် ၂၀-၇၉ နှစ်အရွယ်အုပ်စုတွင်ရောဂါပျံ့နှံ့မှုသည် ၈.၃၅%၊ ရုရှား၌ ၁၀.၉% ရှိလျှင်။ ရလဒ်အနေနှင့်ရုရှားသည်ဆီးချိုရောဂါရှိသောလူနာအများဆုံးရှိသောထိပ်ဆုံး ၁၀ နိုင်ငံသို့ ၀ င်ရောက်ခဲ့သည်။
၂၀၃၅ ခုနှစ်တွင် IDF ကျွမ်းကျင်သူများကလူနာအရေအတွက် ၅၅ ရာခိုင်နှုန်းတိုးလာပြီး ၅၉၂ သန်းအထိခန့်မှန်းကြသည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါသည်ကြီးလေးသောတိုးတက်သောရောဂါတစ်ခုဖြစ်သည်၊ ၎င်းသည်လက်တွေ့သရုပ်များနှင့်နာတာရှည် hyperglycemia ကြောင့်ဖြစ်ရသည်။ ဒါကြောင့်အမ် Coutinho et al အား meta-analysis သည်။ , နှလုံးသွေးကြောဆိုင်ရာရောဂါများ (CVD) ၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့် postprandial glycemia ၏မြင့်မားသောအဆင့်, ဒါပေမယ့်လည်းအစာရှောင်ခြင်း glycemia (= = 95,000, နောက်ဆက်တွဲကာလပျမ်းမျှ 12.4 နှစ်ပေါင်း) အကြားဆက်နွယ်မှုပြသခဲ့သည်။ လေ့လာမှုကာလအတွင်း CVD ဖွံ့ဖြိုးမှုအန္တရာယ်သည်အစာရှောင်ခြင်း glycemia> 6.1 mmol / L. နှင့်အတူ ၁.၃၃ ဆတိုးတက်ခဲ့သည်။
ရောဂါတစ်ခုကိုရှာဖွေတွေ့ရှိသောအခါလူနာ ၅၀% ကျော်သည် micro- နှင့် macrovascular သက်ရောက်မှုများရှိနေပြီးလူနာများ၏ကုသမှုကုန်ကျစရိတ်သည် ၃-၁၃ ကြိမ်အထိမြင့်တက်နေသည်ဟုလူသိများသည်။
သိသာထင်ရှားတဲ့အချက်ကတော့ hypoglycemia အန္တရာယ်ကိုတိုးမြှင့်ခြင်းမရှိဘဲစောစောစီးစီးရောဂါစစ်ဆေးခြင်းနှင့်တင်းကျပ်သော glycemic ထိန်းချုပ်မှုကိုခံခြင်းကဆီးချိုရောဂါ၏ပြင်းထန်သောရှုပ်ထွေးမှုများ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုကြိုတင်ကာကွယ်နိုင်ပါတယ်။
Glycemic ထိန်းချုပ်မှုနှင့်ဆီးချိုရောဂါ၏ဆိုးကျိုးများ
micro- နှင့် macrovascular ရှုပ်ထွေးမှုများတိုးတက်ခြင်းနှင့်တိုးတက်ခြင်းကိုတားဆီးရာ၌ glycemic ထိန်းချုပ်မှု၏အခန်းကဏ္largeကို DCCT, EDIC, UKPDS, ADVANCE, VADT, ACCORD နှင့် ORIGIN စသည့်ကြီးမားသောလေ့လာမှုများတွင်ပြသခဲ့သည်။
ထို့ကြောင့် ACCORD လေ့လာမှုတွင်ပြင်းထန်သော hypoglycemic ကုထုံးသည်နှလုံးသွေးကြောဆိုင်ရာနှင့်အခြားအကြောင်းရင်းများမှ hypoglycemia နှင့်သေဆုံးနိုင်ခြေမြင့်မားသောအန္တရာယ်နှင့်ဆက်စပ်နေသည်။ ၎င်းသည်လေ့လာမှု၏ hypoglycemic ဌာန၏အစောပိုင်းရပ်စဲခြင်းကိုဖြစ်စေခဲ့သည်။ ADVANCE လေ့လာမှုတွင်ဆန့်ကျင်ဘက်အားဖြင့်ပုံမှန်ကုသမှုနှင့်နှိုင်းယှဉ်လျှင်အထူးကြပ်မတ်စောင့်ရှောက်မှုနှင့်အတူ micro- နှင့် macrovascular ရှုပ်ထွေးမှုများ (၁၀%) သည်သိသိသာသာနိမ့်သည်။ ရလဒ်များအတွက်ကွာခြားချက်ပထမ ဦး စွာ glycated ဟေမိုဂလိုဘင် (HbA1c) ၏အဆင့်လျော့ကျမှုနှုန်းကြောင့်ဖြစ်လိမ့်မည်။ အကယ်၍ ပထမခြောက်လတွင် ADVANCE လေ့လာမှုတွင်၎င်းသည် ၀.၅% လျော့ကျသွားပြီး ၃၆ လအကြာတွင်ရည်မှန်းချက်အဆင့် (၆.၅%) သို့ရောက်ရှိပြီးလေ့လာမှုအဆုံးအထိကျန်ခဲ့ပါကပထမခြောက်လအတွင်း ACCORD လေ့လာမှုတွင် HbA1c အဆင့်လျော့သွားသည်။ % နှင့် ၁၂ လအကြာတွင် - ၈.၁ မှ ၆.၄% အထိ။ ဒုတိယအချက်မှာကုထုံးနှင့်အတူ ACCORD လေ့လာမှုတွင် thiazolidinediones နှင့်အင်ဆူလင်ကို ADVANCE လေ့လာမှုတွင် gliclazide တွင်ပိုမိုအသုံးပြုလေ့ရှိသည်။ တတိယအနေဖြင့်ကုထုံးစဉ်အတွင်းကိုယ်အလေးချိန်တိုးခြင်းသည် ၃.၅ နှင့် ၀.၇ ကီလိုဂရမ်အသီးသီးဖြစ်သည်။
တစ်ချိန်တည်းမှာပင်, နှစ် ဦး စလုံးလေ့လာမှုများ HbA1c သိသိသာသာလျော့နည်းအန္တရာယ်မြင့်မားနှင့်အတူဆီးချိုရောဂါနှင့်အတူလူနာအတွက် CVD ၏အန္တရာယ်ကိုလျှော့ချမထားဘူးကြောင်းပြသခဲ့သည်။ သို့သော်ဤလေ့လာမှုများကိုမပြုလုပ်ရသေးသောကြောင့်အန္တရာယ်နိမ့်ကျသည့်လူနာများအတွက်အထူးကြပ်မတ်ကုသမှု၏အကျိုးသက်ရောက်မှုကိုဖယ်ထုတ်ရန်မဖြစ်နိုင်ပါ။ ထို့အပြင် CVD မပါဘဲသို့မဟုတ် HbA1c အဆင့် ၉% ရှိသည့် ACCORD လေ့လာမှုတွင်ပါ ၀ င်သောအုပ်စုငယ်များတွင်ပါ ၀ င်သည်။
ဤသည်လမ်းကြောင်းသစ်အဓိကအားကြောင့်စတင်နှင့် hypoglycemic ကုထုံး၏ပြင်းထန်မှုအတွက်နှစ် ဦး စလုံးကန့်သတ်ထားတဲ့အင်ဆူလင်ကုထုံး၏မလိုလားအပ်သောသက်ရောက်မှုများကြောင့်ဖြစ်သည်။
အင်ဆူလင်ကုထုံး၏ပထမ ဦး ဆုံးမလိုလားအပ်သောအကျိုးသက်ရောက်မှုသည်ကိုယ်ခန္ဓာအလေးချိန်တိုးလာသည်။ ဤဘေးထွက်ဆိုးကျိုးသည်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အဝလွန်ခြင်းရှိသည့်လူနာများအတွက်အင်ဆူလင်ကုထုံးကိုနှောင့်နှေးစေလေ့ရှိသည်။
ကျပန်းလက်တွေ့စမ်းသပ်မှုတစ်ခု Meta- ခွဲခြမ်းစိတ်ဖြာ၏ရလဒ်များကိုတစ်နေ့လျှင် Basal အင်ဆူလင်တစ် ဦး ဆေးထိုးယူပြီးလူနာအတွက်ကိုယ်ခန္ဓာအလေးချိန် (နောက်ဆုံးနှစ်ခု regimens အကြားသိသိသာသာကွဲပြားခြားနားမှုမရှိဘဲ) Basal သို့မဟုတ် prandial အင်ဆူလင်အတော်ကြာထိုးနှစ်ခုလက်ခံရရှိလူနာထက်လျော့နည်းအတိုင်းအတာအထိတိုးမြှင့်ကြောင်းပြသခဲ့သည်။
ORIGIN လေ့လာမှုတွင်အင်ဆူလင်ကုထုံးနောက်ခံ၌လူနာများသည်ကိုယ်ခန္ဓာအလေးချိန် ၁.၅ ကီလိုဂရမ်တိုးလာကြောင်း၊ သကြားဓာတ်လျှော့ချသည့်ဆေးဝါးများနောက်ခံတွင် ၀.၅ ကီလိုဂရမ်လျှော့ချခဲ့သည်။
လေးနှစ်တာ ၀ င်မဟုတ်သော CREDIT လေ့လာမှုတွင်လူနာများသည်ကိုယ်အလေးချိန်ပျမ်းမျှ ၁.၇၈ ကီလိုဂရမ်တိုးလာကြောင်း၊ ၂၄% တွင် ၅.၀ ကီလိုဂရမ်ကျော်ပိုမိုများပြားလာသည်။ ထိုသို့သောရလဒ်များသည်အင်ဆူလင်ပမာဏပိုမိုမြင့်မားသောပမာဏ (အင်ဆူလင်ကုထုံး၏နည်းစနစ်)၊ ပိုမိုမြင့်မားသောအခြေခံ HbA1c အဆင့်နှင့်ကိုယ်ခန္ဓာအစုလိုက်အပြုံလိုက်ညွှန်းကိန်းများနှင့်ဆက်စပ်ခဲ့သည်။ ထို့ကြောင့်ဤမလိုလားအပ်သောဖြစ်ရပ်ကိုကာကွယ်နိုင်ရန်၊ မြင့်မားသော HbA1c တန်ဖိုးများမရောက်ရှိမှီတိုင်အောင်နှင့်အင်ဆူလင်ကုထုံးကိုစတင်ရန်လိုအပ်သည်။ beta-cell function သည်တဖြည်းဖြည်းလျော့နည်းလာသောကြောင့်အင်ဆူလင်ကိုစောစီးစွာဆေးညွှန်းအနေဖြင့်၎င်း၏ပမာဏသည်သေးငယ်ဖွယ်ရှိပြီး၎င်းသည်ကိုယ်အလေးချိန်တိုးခြင်းကိုလည်းလျော့နည်းစေသည်။
ဒါဟာလက်တွေ့အလေ့အကျင့်အတွက်, အင်ဆူလင်ကုထုံးနီးပါးအမြဲခန္ဓာကိုယ်အလေးချိန်တစ်ခုတိုးခြင်းဖြင့်လိုက်ပါသွားကြောင်းသတိပြုသင့်ပါတယ်။ အာဟာရနှင့်ပကတိလှုပ်ရှားမှုအဆင့်ကိုပြုပြင်ခြင်းကြောင့်ဤမလိုလားအပ်သောအကျိုးသက်ရောက်မှုကိုလျော့ချနိုင်သည်။
ဒုတိယမလိုလားအပ်သောအကျိုးသက်ရောက်မှုမှာ hypoglycemia ဖြစ်ပေါ်ခြင်းဖြစ်သည်။ ကြီးမားသောလေ့လာမှုအားလုံးနီးပါးတွင်ပြင်းထန်သော hypoglycemia ဖြစ်စဉ်များသည်ပုံမှန်ထိန်းချုပ်မှုအုပ်စုနှင့်နှိုင်းယှဉ်လျှင်ပုံမှန်ထိန်းချုပ်မှုအုပ်စုတွင်သိသိသာသာပိုမိုများပြားသည်။ ACCORD - ၁၆.၂ နှင့် ၅.၁%၊ VADT - ၂၁.၂ နှင့် ၉.၉%၊ ADVANCE - ၂.၇ နှင့်နှိုင်းယှဉ်လျှင် 0.7% ဆန့်ကျင် 1.5%, UKPDS 1.0 ။ အထူးသဖြင့်အင်ဆူလင်ကုထုံး၏နောက်ခံပေါ်လွင်ထင်ရှားသောအမျိုးအစား ၂ ဆီးချိုရောဂါရှိသည့်လူနာများနှင့်နှိုင်းယှဉ်ပါက glycemia အဆင့်ကိုရရှိသောအခါဤလေ့လာမှုများတွင်ပြင်းထန်သော hypoglycemic ဖြစ်စဉ်များသည် ORIGIN လေ့လာမှုထက်များစွာပိုမိုမြင့်မားခဲ့သည်။ အကြွင်းမဲ့စွန့်စားရမှုခြားနားချက်မှာ ACCORD လေ့လာမှုတွင် ၂.၁%၊ UKPDS လေ့လာမှုတွင် ၁.၄%၊ VADT လေ့လာမှုတွင် ၂.၀% နှင့် ORIGIN လေ့လာမှုတွင် 0.7% ဖြစ်သည်။ hypoglycemia ၏နိမ့်ကျသောရောဂါသည်အင်ဆူလင်ကုထုံးစတင်သည်နှင့်အမျှပိုမိုပျော့ပျောင်းသောသင်တန်းနှင့်ရောဂါ၏တိုတောင်းသောကြာချိန်နှင့် HbA1c အဆင့်နိမ့်တို့နှင့်ဆက်စပ်နေသည်။ ACCORD လေ့လာမှု၏ရလဒ်များသည်ပြင်းထန်သော glycemic ထိန်းချုပ်မှုကိုစွန့်လွှတ်ရန်အကြောင်းပြချက်မဟုတ်ကြောင်း၊ ၎င်းတို့သည်လူနာများ၏ပစ်မှတ်အမျိုးအစားဖွဲ့စည်းခြင်းနှင့်အခြေအနေ၏ပြင်းထန်မှုအပေါ် မူတည်၍ ကုသမှုရည်မှန်းချက်များကိုတစ် ဦး ချင်းစီအတွက်ပိုမိုကျိုးကြောင်းဆီလျော်သောချဉ်းကပ်မှုလိုအပ်ချက်ကိုညွှန်ပြရန်အရေးကြီးသည်။
ရောဂါဗေဒ။
မကြာခဏအချိန်မရွေးအင်ဆူလင်ကုထုံးနှင့်၎င်း၏နောက်ခံဆန့်ကျင်အမျိုးအစား 2 ဆီးချိုရောဂါ၏ဇီဝဖြစ်စဉ်လျော်ကြေးငွေလျော်ကြေးငွေဒီကုသမှု option ကိုမှလူနာများ၏အပျက်သဘောဆောင်သောအကျိုးဆက်၏အကျိုးဆက်များဖြစ်ကြသည်။ ထို့ကြောင့်အင်ဆူလင်ကိုခံယူနေသောဆီးချိုရောဂါရှိသည့်လူနာများအကြား ၅၀% ကျော်သည်ထိုးဆေးများကိုစိတ်မရှည်စွာစောင့်ဆိုင်းနေကြပြီး ၂၀% ခန့်သည်ပုံမှန်ဆေးထိုးကြသည်။ သို့သော်အင်ဆူလင်ကိုအသုံးပြုခြင်းဖြင့်ကုထုံးအပေါ်အပျက်သဘောဆောင်သောသဘောထားများလျော့နည်းသွားသည်။ ထို့ကြောင့်, လူနာပညာရေးအတွက်အရေးပေါ်လိုအပ်ချက်ရှိပါတယ်, သူတို့ရဲ့အရည်အချင်းကိုတိုးမြှင့်အင်ဆူလင်ကုထုံး၏ထိရောက်မှုကိုအထောက်အကူပြုပါလိမ့်မယ်။
အမျိုးအစား 2 ဆီးချိုရောဂါများအတွက်အင်ဆူလင်ကုထုံးများအတွက်လက္ခဏာများ
ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ခြင်းနှင့်သွေးကြောဆိုင်ရာပြdevelopmentနာများဖြစ်ပေါ်မှု၏ကြိမ်နှုန်း၊ beta ဆဲလ်များအား proapoptotic လှုံ့ဆော်မှုများ၏အကျိုးသက်ရောက်မှုများမှကာကွယ်ခြင်း၊ အင်ဆူလင်ကိုအသုံးပြုခြင်းသည်ဆီးချိုရောဂါကိုကုသရန်အထိရောက်ဆုံးနည်းလမ်းဖြစ်ပြီးဆီးချိုရောဂါကိုကုသရန်တစ်ခုတည်းသောရောဂါဖြစ်ပွားမှုမှာအရေးပါသည်။ ဆီးချိုရောဂါကုသမှုနည်းလမ်းအမျိုးမျိုး၏ထိရောက်မှု၊ ခံနိုင်ရည်နှင့်ကုန်ကျစရိတ်ကိုခွဲခြမ်းစိတ်ဖြာခြင်းကအင်ဆူလင်ကုထုံးသည်အင်အားအကြီးဆုံးသာမကကုန်ကျစရိတ်လည်းသက်သာကြောင်းဖော်ပြသည်။
ယနေ့တွင်အမျိုးအစား ၂ ဆီးချိုရောဂါတွင်အင်ဆူလင်ကိုအသုံးပြုရန်ညွှန်ပြချက်များသည်သိသိသာသာတိုးပွားလာသည်။ အမေရိကန်ဆီးချိုရောဂါအသင်း (ADA) နှင့်ဆီးချိုရောဂါလေ့လာမှုဆိုင်ရာဥရောပအသင်း (EASD) ၏သဘောတူညီမှုအရ Basal အင်ဆူလင်ကုထုံးသည်ပထမအဆင့်ကုထုံးအဖြစ်အမျိုးအစား ၂ ဆီးချိုရောဂါကိုလူနေမှုပုံစံစတဲ့ပြောင်းလဲမှုနှင့် metformin စားသုံးမှုကြောင့်ရလဒ်အဖြစ်အသိအမှတ်ပြုထားပါတယ်။ အဆိုပါ glycemic ထိန်းချုပ်မှုပစ်မှတ်အောင်မြင်ကြသည်မဟုတ်သို့မဟုတ်သူတို့ကကုထုံး၏နောက်ခံဆန့်ကျင်ထိန်းသိမ်းထားမရနိုင်တဲ့အခါ, prandial အင်ဆူလင်ထည့်သွင်းဖို့အကြံပြုသည်။ အဆင်သင့်ဖြစ်သောအရောအနှောများဖြင့်ကုထုံးကိုအင်ဆူလင်ကုထုံးစတင်ခြင်းနှင့်တိုးမြှင့်ခြင်းတို့တွင်ရွေးချယ်စရာတစ်ခုအဖြစ်စဉ်းစားသည်။ ရုရှားစံသတ်မှတ်ချက်များအရပါးစပ်သကြားဓာတ်လျှော့စေသောဆေးများသည်ရောဂါ၏အစောပိုင်းအဆင့်များတွင်ထိရောက်မှုမရှိပါကအခြေခံအင်ဆူလင်ဓာတ်ဖြည့်တင်းခြင်းကိုပိုမိုနှစ်သက်သည်။ ရုရှားအကြံပြုချက်များတွင် ADA / EASD ၏ထောက်ခံချက်များနှင့်မတူသည်မှာအင်ဆူလင်ကုထုံး (နှင့် Basal insulin) စတင်ခြင်းနှင့် prandial အင်ဆူလင်နှင့်ပေါင်းစပ်။ ပိုမိုပြင်းထန်သောအရောအနှောများကိုအသင့်ပြင်ထားသည့်အရောအနှောများကိုဖော်ပြထားသည်။
HbA1c အဆင့် ၆.၅ မှ ၇.၅% နှင့် ၇.၆-၉.၀% တွင်သုံးပိုင်းပေါင်းစပ်ကုထုံး၏စွမ်းဆောင်ရည်နိမ့်မှုတွင်အင်ဆူလင်ကုထုံးကိုအစပြုရန်သို့မဟုတ်ပိုမိုအားကောင်းစေရန်အကြံပြုသည်။ ဤအညွှန်းကိန်း၏မူလတန်ဖိုး> ၉.၀% နှင့်အင်ဆူလင်ကုထုံးသည်ဂလူးကို့စ်အဆိပ်အတောက်ကိုဖယ်ရှားရန်လည်းလိုအပ်ပါသည်။
ပန်ကရိယ beta ဆဲလ်များ၏လည်ပတ်မှုပေါ် မူတည်၍ အင်ဆူလင်ကိုသောက်သုံးခြင်းသည်ယာယီသို့မဟုတ်အမြဲတမ်းဖြစ်နိုင်သည်။
ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့၏အကြံပြုချက်အရလူ ဦး ရေသန်း ၅၀ ကျော်သောနိုင်ငံများရှိလူနာများအတွက်တည်ငြိမ်သောအင်ဆူလင်ကိုထောက်ပံ့ရန် ၄ င်းတို့၏ကိုယ်ပိုင်ထုတ်လုပ်မှုကိုဖန်တီးသင့်သည်။
ရုရှားရှိဆေးဘက်ဆိုင်ရာမျိုးရိုးဗီဇဆိုင်ရာအင်ဂျင်နီယာဆေးဝါးများထုတ်လုပ်ခြင်းနှင့်ထုတ်လုပ်ခြင်းတွင်ခေါင်းဆောင်တစ် ဦး မှာ Geropharm LLC ဖြစ်သည်။ ထို့အပြင်၊ ကုမ္ပဏီသည်ရုရှားအရည်အသွေးမြင့်မျိုးရိုးဗီဇဆိုင်ရာအင်ဂျင်နီယာလူသားအင်ဆူလင်ကို (ပစ္စည်းမှသည်ပြီးပြည့်စုံစွာသောက်သုံးသောပုံစံသို့) ထုတ်လုပ်သည့်တစ်ခုတည်းသောကုမ္ပဏီဖြစ်သည်။ လက်ရှိတွင်ကုမ္ပဏီအနေဖြင့်ရေတိုနှင့်အလယ်အလတ်သက်ရောက်မှုရှိသောအင်ဆူလင် - Rinsulin R နှင့် Rinsulin NPH တို့ကိုထုတ်လုပ်သည်။
WHO နှင့် IDF အပြင်ဆီးချိုရောဂါရှိသည့်ကလေးသူငယ်များ၊ ဆယ်ကျော်သက်များနှင့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအားကုသမှုအတွက်ရုရှားကျန်းမာရေး ၀ န်ကြီးဌာန၏ဆေးဝါးဗေဒကော်မတီသည်အင်တီဂျင်အင်ဆူလင်၏ဇီဝကမ္မအကျိုးသက်ရောက်မှုနှင့်အပြည့်အ ၀ ကိုက်ညီစေရန်မျိုးရိုးဗီဇပြုပြင်ထားသောလူ့အင်ဆူလင်ကိုအသုံးပြုရန်အကြံပြုသည်။ ထို့ကြောင့်ဘဏ္financialာရေးအပါအ ၀ င်ရုရှား၌ဆီးချိုရောဂါဆိုင်ရာပြproblemsနာများစွာကိုဖြေရှင်းရန်အခွင့်အလမ်းသစ်များပေါ်ပေါက်လာသည်။
သုတေသန M.I. Balabolkina et al ။ ကောင်းမွန်သော hypoglycemic အကျိုးသက်ရောက်မှုနှင့်အိမ်တွင်းမျိုးရိုးဗီဇအင်ဂျင်နီယာလူ့အင်ဆူလင်များနှင့်ကြာရှည်ကုထုံးစဉ်အတွင်း antigenic လုပ်ဆောင်မှုတိုးပွားမှုမရှိခြင်းကိုပြသခဲ့သည်။ လေ့လာတွေ့ရှိချက်အရ ၂၅ နှစ်မှ ၅၈ နှစ်အတွင်းလူ ၂၅ ယောက် (အမျိုးသမီး ၉ ယောက်နှင့်ယောက်ျား ၁၆ ယောက်) သည်ဆီးချိုအမျိုးအစား ၁ ကိုခံစားနေရသည်။ သူတို့ထဲမှ ၂၁ ဦး သည်ပြင်းထန်သောရောဂါဖြစ်ပွားခဲ့သည်။ လူနာအားလုံးသည်လူ့အင်ဆူလင်ကိုရရှိသည်။ Actrapid NM, Monotard NM, Protafan NM သို့မဟုတ် Humulin R နှင့် Humulin NPH ၄၃.၂ ± ၁၀.၈ U (ပျမ်းမျှ ၄၂ U)၊ သို့မဟုတ် ၀.၆ ± ၀.၁၂ ဦး / ကီလိုဂရမ်ကိုယ်အလေးချိန်၊ တစ်နေ့တစ်ကြိမ် Glycemia နှင့် HbA1c သည်နိုင်ငံခြားထုတ်လုပ်သူများ၏အင်ဆူလင်ကုထုံးဖြင့်ရရှိသောသူများနှင့်နှိုင်းယှဉ်နိုင်သည်။ စာရေးသူများကအိမ်တွင်းအင်ဆူလင်သို့ပantibိပစ္စည်းများ၏အချုပ်အခြာအာဏာသည်လုံးဝမပြောင်းလဲဘဲရှိနေသည်ဟုပြောကြားခဲ့သည်။ အိမ်တွင်းအင်ဆူလင်ကိုမလွှဲပြောင်းမီလူနာများတွင်သွေးရည်ကြည်၌အင်ဆူလင်ပimိပစ္စည်း (radioimmunological method ကိုအသုံးပြုခဲ့သည်) ရှိလျှင် ၁၉.၀၄၈.၆.၇၇% (ပျမ်းမျှ - ၁၅.၃%) ဖြစ်ပါကလေ့လာမှုအဆုံးတွင် ၁၈.၇၇ မှ ၆.၉၁% (ပျမ်းမျှ - 15.5%) ။ ketoacidosis၊ မတည့်သည့်တုံ့ပြန်မှုများနှင့်အပိုကုထုံးဆိုင်ရာအစီအမံများလိုအပ်သော hypoglycemia ဖြစ်စဉ်များမရှိပါ။ ဤကိစ္စတွင်အင်ဆူလင်၏နေ့စဉ်ဆေးပမာဏသည်လေ့လာမှုမစခင်ရရှိသောအင်ဆူလင်၏နေ့စဉ်ဆေးပမာဏ၊ ၄၁.၁၆ - ၈.၅၁ ယူနစ် (ပျမ်းမျှ - ၄၄ ယူနစ်) သို့မဟုတ် ၀.၀၉ ± ၀.၇၇ ယူနစ် / ကီလိုဂရမ်အလေးချိန်ရှိသည်။
အကျိုးစီးပွား A.A. အားဖြင့်ကောက်ယူလက်တွေ့အလေ့အကျင့်အတွက်အမျိုးအစား 2 ဆီးချိုရောဂါနှင့်အတူလူနာ 18 အတွက် Rinsulin R နှင့် Actrapid, Rinsulin NPH နှင့် Protafan ၏သကြားလျှော့ချအကျိုးသက်ရောက်မှုများ၏နှိုင်းယှဉ်အပေါ်လေ့လာမှုဖြစ်ပါတယ် Kalinnikova et al ။ ။ အဆိုပါလေ့လာမှုဒီဇိုင်းတစ်ခုတည်း, အလားအလာတက်ကြွစွာထိန်းချုပ်ထားသည်။ တစ် ဦး ဝင်ရောက်စွက်ဖက်မှုအဖြစ်, စံတွက်ချက်ဆေးများအတွက် Rinsulin R နှင့် Rinsulin NPH တစ်ခုတည်းအရေပြားအောက်ဆုံးဆေးထိုးအကဲဖြတ်ခဲ့သည်။ ထိန်းချုပ်မှုအနေဖြင့် Actrapid နှင့် Protafan တို့ကိုအလားတူဆေးများနှင့်အုပ်ချုပ်မှုပုံစံတွင်မိတ်ဆက်ပေးခဲ့သည်။ နှိုင်းယှဉ်မှုအတွက်စံမှာအခြေခံတန်ဖိုးများနှင့်နှိုင်းယှဉ်လျှင်ဆေးထိုးပြီးနောက် glycemia ပြောင်းလဲခြင်းဖြစ်သည်။ အင်ဆူလင်၏လုပ်ဆောင်မှုကိုလူနာတိုင်းတွင်အကဲဖြတ်ခဲ့ပြီးနှစ် ဦး နှစ်ဖက်နှိုင်းယှဉ်ခြင်းနည်းလမ်းအားခွဲခြမ်းစိတ်ဖြာခြင်းအားဖြင့်လူနာများ၏ကန ဦး လက္ခဏာများသည်အင်ဆူလင်တစ်ခုစီအတွက်တူညီပြီးသူတို့၏ထိရောက်မှုကိုမထိခိုက်နိုင်ပါ။ တစ်ခုတည်းသောအရေပြားအောက်ဆုံးအုပ်ချုပ်ရေးနှင့်အတူအင်ဆူလင်၏သကြားလျှော့ချအကျိုးသက်ရောက်မှုအတွက်သိသာထင်ရှားသောကွဲပြားခြားနားမှုကိုမသတ်မှတ်နိုင်ပါ။ စာရေးသူများကနိဂုံးချုပ်သည် - Rinsulin NPH နှင့် Rinsulin R သို့အခြားအင်ဆူလင်အမျိုးအစားများမှပြောင်းရွှေ့သောအခါ၊ တူညီသောဆေးများနှင့်အုပ်ချုပ်မှုပုံစံများသည်မိမိကိုယ်ကိုလေ့လာခြင်း၏ရလဒ်အရနောက်ဆက်တွဲအမှားပြင်ဆင်ခြင်းနှင့်အသုံးပြုနိုင်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါကိုစောစောစီးစီးရှာဖွေတွေ့ရှိခြင်းနှင့်အင်ဆူလင်ကုထုံးကိုအချိန်မီအုပ်ချုပ်ခြင်းသည် glycemic ထိန်းချုပ်မှုနှင့်ရလဒ်အနေဖြင့်ပန်ကရိယ beta ဆဲလ်များ၏လုပ်ငန်းလည်ပတ်မှုကိုထိန်းသိမ်းခြင်းကိုသိသာထင်ရှားစေသည်။ ပြင်းထန်သော glycemic ထိန်းချုပ်မှု၏အကျိုးရှိသောသက်ရောက်မှုများသည်ကြာရှည်စွာစုဆောင်းပြီးတည်ရှိနေသည်။ ဆီးချိုရောဂါ၏ပြင်းထန်သောသွေးကြောဆိုင်ရာပြdevelopmentနာများ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုကာကွယ်ရန်သို့မဟုတ်နှောင့်နှေးရန်တစ်ခုတည်းသောနည်းလမ်းမှာ hypoglycemia ၏အန္တရာယ်ကိုတိုးမြှင့်ခြင်းမရှိဘဲတင်းကျပ်သော glycemic ထိန်းချုပ်မှုဖြစ်သည်။ ထို့အပြင်သကြားဓာတ်လျှော့ချသောကုထုံး၏ရွေးချယ်မှုသည်တစ် ဦး ချင်းချဉ်းကပ်မှုနှင့် HbA1c ၏တစ် ဦး ချင်းရည်မှန်းချက်အဆင့်အပေါ်အခြေခံသင့်သည်။ ပထမတစ်ခုအနေဖြင့်လူနာ၏အသက်၊ သက်တမ်း၊ ပြင်းထန်သောပြ,နာများရှိနေခြင်း၊ ပြင်းထန်သော hypoglycemia ဖွံ့ဖြိုးမှုအန္တရာယ်ကိုထည့်သွင်းစဉ်းစားသင့်သည်။ သုတေသနရလဒ်များအရအိမ်တွင်းအင်ဆူလင်များသည်အလွန်ထိရောက်မှုရှိပြီးလုံခြုံစိတ်ချရသည်။
ဆီးချိုရောဂါအင်ဆူလင်အဆင့်
 ဆီးချိုရောဂါ၏အသုံးအများဆုံးအမျိုးအစားများမှာ
ဆီးချိုရောဂါ၏အသုံးအများဆုံးအမျိုးအစားများမှာ
- 1st
- ဒုတိယ
- ကိုယ်ဝန်တားဆေး (ကိုယ်ဝန်ဆောင်စဉ်ဖွံ့ဖြိုးလာသည့် hyperglycemia အခြေအနေသည်အများအားဖြင့်ကလေးမွေးပြီးနောက်) ဖြစ်သည်။
ပန်ကရိယသည်ပထမအမျိုးအစားရောဂါနှင့်အတူအင်ဆူလင်ထုတ်လုပ်မှုကိုခန္ဓာကိုယ်အတွက်လုံလောက်သောပမာဏ (၂၀ ရာခိုင်နှုန်းအောက်) တွင်မရပ်နိုင်တော့ပါ။ ရလဒ်အနေဖြင့်ဂလူးကို့စ်သည်စုပ်ယူခြင်းနှင့်စုဆောင်းခြင်းမရှိပါ။ ၎င်းသည် hyperglycemia အခြေအနေကိုဖြစ်ပေါ်စေသည်။
သိသာထင်ရှားတဲ့ကဤအမှု၌တစ် ဦး အင်ဆူလင်သွေးစစ်ဆေးမှုလိုအပ်သောရောဂါရှာဖွေအဆင့်။ ၎င်းသည်ရောဂါကိုခွဲခြားသိမြင်ရန်သာမကခန္ဓာကိုယ်အတွင်းရှိချို့တဲ့သောဟော်မုန်းပမာဏကိုလူနာအားသတ်မှတ်ရန်ကူညီပေးသည်။ ဒီအချက်ကိုစိတ်ထဲထားပြီးထားပါကအင်ဆူလင်ဆေးပြွတ်ကိုရွေးချယ်သည်၊ နေ့စဉ်အစီအစဉ်နှင့်အစားအစာများကိုပြုစုထားပြီးအခြားအရေးကြီးသောကုသမှုရှုထောင့်များကိုလည်းဆုံးဖြတ်ထားပါသည်။
ဆီးချိုရောဂါအမျိုးအစား ၂ တွင်အင်ဆူလင်ကိုလုံလောက်စွာထုတ်လုပ်ပေးသည်။ သို့သော်အကြောင်းပြချက်တစ်ခုကြောင့်အခြားဆဲလ်များသည်၎င်းကိုခုခံနိုင်စွမ်းရှိသည်။ ရလဒ် - သကြားကိုအစာကြေနိုင်ခြင်းမရှိသေးပါ၊ အင်ဆူလင်ကိုခုခံနိုင်စွမ်းကိုကျော်လွှားရန်အတွက်ပန်ကရိယသည် ပို၍ အရေးကြီးသောဟော်မုန်းကိုစတင်ထုတ်လွှတ်သည်။ ဤအဆင့်တွင်ဂလူးကို့စ်အလွန်အကျွံသုံးစွဲမှုလက္ခဏာမရှိသေးပါ။ ထို့ကြောင့်ဟော်မုန်းစစ်ဆေးမှုသည်အလွန်အရေးကြီးသည်။
အချိန်ကြာလာသည်နှင့်အမျှပြင်းထန်သောအလုပ်များသည်ဂလင်းဆဲလ်များကိုပျက်ဆီးစေပြီးရောဂါအဆင့်သစ်တစ်ခုစတင်သည်။ ၎င်းမှထုတ်လုပ်သောပစ္စည်းသည်မလုံလောက်ပါ။ စည်းကမ်းအနေဖြင့်ထိုသို့သောအခြေအနေများတွင်အင်ဆူလင်ကိုမမှီခိုသော endocrine ရောဂါရှိသည့်လူနာအားဟော်မုန်းထိုးရန်သတ်မှတ်ထားသည်။
ယခုသတ်မှတ်ထားသောဓာတ်ခွဲခန်းသွေးစစ်ဆေးမှု၏အရေးပါမှုသည်ရှင်းလင်းနေသည်။ ၎င်း၏ရလဒ်သည်အဘယ်သို့ဖြစ်နိုင်သည်ကိုဆက်လက်ရှာဖွေကြပါစို့။
အသုံးပြုရန်ညွှန်းကိန်း
ဆေးသောက်ခြင်း၏အဓိကနှင့်တစ်ခုတည်းသောလက္ခဏာမှာသကြားဓာတ်စုပ်ယူမှုအားနည်းခြင်းနှင့်နောက်ပိုင်းတွင် hyperglycemia ဖြစ်ပေါ်ခြင်းနှင့်ဆက်စပ်သော endocrine ရောဂါဗေဒအဖွဲ့ဖြစ်သည်။
Rinsulin R အင်ဆူလင်ကိုအမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများအတွက်သတ်မှတ်သည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါသည်အပင်သို့မဟုတ်ဓာတုဂလူးကို့စ်ကိုလျှော့ချသောဆေးများကိုခုခံနိုင်သည့်အဆင့်ရောက်နေလျှင်သတ်မှတ်ထားသည်။
ပေါင်းစပ်ကုသမှုပြုလုပ်သည့်အခါဤဆေးများကိုခုခံတွန်းလှန်နိုင်သည့်ဆေးကိုသုံးစွဲခြင်းသည်ကျိုးကြောင်းဆီလျော်ပါသည်။ ၎င်းသည်မတော်တဆပူးပေါင်းမိသည့်ရောဂါတစ်ခုအတွက်ဆီးချိုရောဂါကုသမှုကိုပိုမိုရှုပ်ထွေးစေသည်။
Rinsulin P ကိုအမျိုးအစား ၂ ဆီးချိုရောဂါရှိသည့်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်သတ်မှတ်ထားပြီး၎င်းရောဂါသည်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှု၏နစ်နာကြေးနှင့်အတူလိုက်ပါလာသောအခါ။
မည်သည့်ကိုယ် ၀ န်ဆောင်မှုသုံးမျိုးတွင်မဆိုဆေးဝါးကိုခွင့်ပြုသည်။ ၎င်းဒြပ်စင်သည် placental barrier ကိုမထိုးဖောက်ပါ။ မိခင်နို့နှင့်အတူကလေးငယ်ကိုမသွားပါ၊ ထို့ကြောင့်မိခင်နို့တိုက်ကျွေးသောအမျိုးသမီးများကဆေးကိုသောက်ရန်ခွင့်ပြုသည်။
ဖြန့်ချိပုံစံနှင့်ဖွဲ့စည်းမှု
Rinsulin R ကို - ဆေးထိုး။ RinAstra ဆေးထိုးတံဖြင့်ရနိုင်သည်။ အထုပ်ထဲမှာ 5 အပိုင်းပိုင်းရှိပါတယ်။ တ ဦး တည်းကလောင်အမည် - ထုတ်ကုန်၏ 3 ml ကို။

ဆေးကိုဖန်ပုလင်းထဲသို့သွန်းလောင်းသည်။ အမည်ခံပမာဏ - 10 ml ။
တတိယမြောက်ထုတ်လွှတ်မှုပုံစံမှာ ၃ မီလီမီတာရှိသောခိုင်မာသည့်ဖန်လုံးတစ်ခုဖြစ်သည်။
အဓိကတက်ကြွစေသည့်အရာမှာလူ့အင်ဆူလင်ဖြစ်သည်။ မူးယစ်ဆေးဝါးကိုမည်သည့်ပုံစံဖြင့် ၀ ယ်ယူသည်၊ ၁၀၀ မီလီမီတာတွင် ၁ မီလီမီတာဖြေရှင်းချက်ပါ ၀ င်သည်။
Rinsulin P ၏စျေးနှုန်းကနည်းသည်။ ဆေးညွှန်းဖြင့်ရောင်းချခဲ့သည်။
အသုံးပြုရန်အတွက်ညွှန်ကြားချက်များ
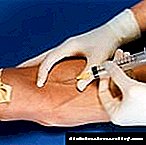
ဆေးထိုးနည်းလမ်းသုံးမျိုးဖြစ်နိုင်ပါတယ်။ Injection ကိုသွေးကြောသွင်းခြင်း၊ အဆုံးစွန်သော option ကိုဆီးချိုရောဂါဖြင့်ပိုမိုလေ့ကျင့်သည်။
ပခုံး၊ ဝမ်းဗိုက်သို့မဟုတ်တင်ပါးသို့ထိုးသွင်းသည်။ မူးယစ်ဆေးဝါးစီမံခန့်ခွဲမှုအတွက်နေရာများကိုပြောင်းလဲသင့်သည်။

Rinsulin P အသုံးပြုခြင်း၏ဤအစီအစဉ်သည်ဖက်တီးယိုယွင်းခြင်းကိုရှောင်ရှားသည်။ ၎င်းသည်oneရိယာတစ်ခုအတွင်းမူးယစ်ဆေးဝါးကိုမကြာခဏအသုံးပြုခြင်းဖြင့်ဖြစ်ပေါ်လာသည်။
အရေပြားအောက်ဆုံးထိုးဆေးဖြင့်အလွန်အမင်းသတိထားပါ။ သွေးကြောထဲ ၀ င်ရောက်ခြင်း၏ကြီးမားသောအန္တရာယ်။
Rinsulin R ဆေးကိုအသုံးပြုရန်ညွှန်ကြားချက်များ -
- ဘိုဟိုက်ဒရိတ်အစာမစားမီနာရီဝက်ခန့်ဆေးထိုးသည်။
- ဆေးထိုးမထိုးမီ၊
- သာသူ့ကိုကုသမှုအတွက်မူးယစ်ဆေးဝါးသုံးစွဲခြင်း၏မျိုးစုံ - 3 r / နေ့။ ဆရာဝန်များအနေဖြင့်မူးယစ်ဆေးဝါးသုံးစွဲမှုကို ၅-၆ ကြိမ်အထိသတ်မှတ်သည်။ ၀.၆ ယူ / ကီလိုဂရမ်ထက်ပိုသောနေ့စဉ်သောက်သုံးသောအခါမကြာခဏအသုံးပြုရန်အကြံပြုသည်။
- Rinsulin NPH နှင့် တွဲ၍ မကြာခဏဆေးညွှန်းသည်ပထမဆေးသည်ရေတိုအင်ဆူလင်ဖြစ်သောကြောင့်ဖြစ်သည်။ ဥပမာအားဖြင့်ညတွင်ဒုတိယဆေးကိုအသုံးပြုခြင်းသည်ပိုကောင်းသည်။
- အသုံးမပြုခင်ဖလားများနှင့်ပြွတ်များကိုလှုပ်ခါပါ။ အဖြူရောင်အမှုန်များကိုကွန်တိန်နာတွင်မတွေ့ရပါ။
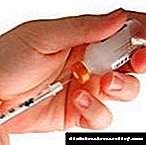
- အပ်မထိုးမီအရေပြား၏နေရာကိုပိုးသတ်ရန်။ ဘယ်ဘက်လက်မနှင့်လက်ညှိုးထိုးခြင်းဖြင့်အရေပြားခွံကိုစုဆောင်းပါ။ လက်ျာလက်ဖြင့်အင်ဆူလင်အပ်ကိုအပ် ၄၅ ဒီဂရီထောင့်တွင်ထည့်ပါ။ ဒီဆေးကိုချက်ချင်းဆွဲထုတ်မထားပါနဲ့။ ဆေးကိုအပြည့်အဝမိတ်ဆက်နိုင်ရန်အတွက်အပ်ကို ၆ စက္ကန့်အတွင်းထားရန်လိုအပ်သည်။
ထိုးဆေးကိုအထူးအင်ဆူလင်ဆေးထိုးမှုဖြင့်ပြုလုပ်သည်။ သင်အဲဒါကိုပြန်သုံးလို့မရဘူး သာမန်ဆေးထိုးအပ်ကိုမသုံးနိုင်ပါ၊ အဘယ်ကြောင့်ဆိုသော်ထိုးသွင်းအရည်သည်တစ်နေရာတည်းတွင်စုပြုံ။ ဆေးထိုးသည့်နေရာကိုနှိပ်ရန်မဖြစ်နိုင်ပါ။
အင်ဆူလင်အပ်တစ်လုံးသည်မူးယစ်ဆေးအားအရေပြားအောက်ဆုံးတစ်သျှူးအတွင်းသို့နက်ရှိုင်းစွာထိုးဖောက်ဝင်ရောက်နိုင်ပြီးတစ်နေရာတည်းတွင်စုပြုံ။ မရပေ။
ဘေးထွက်ဆိုးကျိုးများ
Rinsulin P သည်ဆရာ ၀ န်တစ် ဦး ထံမှသတ်မှတ်ထားသောဆေးညွှန်းနှင့်အညီသောက်လျှင်အန္တရာယ်ကင်းသောဆေးဖြစ်သည်။
မူးယစ်ဆေး ၀ ယ်သည့်လူနာအများစုသည်ဘေးထွက်ဆိုးကျိုးများရှိသည်ဟုတိုင်တန်းကြသည်။ သူတို့ထဲကတချို့ကကုသမှုမလိုအပ်ပါ။ ဆိုးရွားသောတုံ့ပြန်မှုများသည်အချိန်ကြာလာသည်နှင့်အမျှပျောက်ကွယ်သွားသည်။

ဤရွေ့ကားအနုတ်လက္ခဏာတုံ့ပြန်မှုများပါဝင်သည်:
- ခေါင်းတစ်ခြမ်းကိုက်ခြင်း
- မူးဝြေခင်း
- အမြင်အာရုံချို့တဲ့မှု (ဒုတိယလူနာတိုင်းတွင်ကုသမှု၏အစတွင်ကြည့်ရှုစစ်ဆေးသည်),
- hyperhidrosis
- ပြင်းထန်သောငတ်မွတ်ခေါင်းပါးမှု
- (ပင်ပူသောရာသီဥတုမှာ) ချမ်းတုန်။
အန္တရာယ်မရှိသောတုံ့ပြန်မှုများအနက်သွေးကြောတစ်ခုသည်သွေးနှင့်ပြည့်နှက်နေသည့်အခါတွင်နီခြင်းဖြစ်ကြောင်းတွေ့ရှိရသည်။ ၈-၁၂ နာရီအကြာတွင်ပျောက်သွားသောဆေးထိုးသည့်နေရာ၌ယားယံနိုင်သည်။
သို့သော်အချို့ဘေးထွက်ဆိုးကျိုးများကိုလျစ်လျူရှု။ မရပါ။ သူတို့ကပိုပြီးလေးနက်ရှုပ်ထွေးမှုများဖို့ ဦး ဆောင်လမ်းပြပေးနိုင်သည်။
ဥပမာအားဖြင့်၊ ၎င်းသည်အရေခွံနှင့်စတင်သည်။ စင်စစ်အားဖြင့်၎င်းသည်ပိုင်ရှင်အားဗေဒင် မှလွဲ၍ မည်သည့်ပြproblemsနာမျှမယူဆောင်လာပါ။ ဆေးကိုဆက်သောက်လျှင်ပုံမှန်အဖုသည်urရာမ urticaria အဖြစ်သို့ပြောင်းလဲသွားသည်။ Quincke ဖောကြီးထွားလာသည်။ အရေပြား၊ adipose တစ်ရှူးနှင့်ချွဲသောအမြှေးပါးများများပြားလာခြင်း။
မူးယစ်ဆေးဝါးသုံးစွဲမှုအဆုံးသတ်ပြီးနောက်ရောဂါလက္ခဏာများပြန်လည်ကျဆင်းရန်စောင့်ဆိုင်းပြီးနောက်ကုသမှုဆက်လုပ်ပြီးနောက် anaphylactic shock ကိုဖြစ်ပေါ်စေနိုင်သည်။ ဤအခြေအနေသည်ဓာတ်မတည့်ခြင်းနှင့်အကြိမ်ကြိမ်ထိတွေ့ခြင်းမှသာဖြစ်ပွားပါသည်။

အဆိုပါ hypoglycemic ပြည်နယ်၏အလေးနက်ဆုံးပြicationsနာများတုန်ခါ, နှလုံးတုန်လှုပ်ခြင်းနှင့် hypoglycemic မေ့မြော၏ဖွံ့ဖြိုးတိုးတက်ရေးအတွက်ဖြစ်ကြသည်။
မည်သည့်ဘေးထွက်ဆိုးကျိုးကိုမဆိုစစ်ဆေးခြင်းသည်ဆရာဝန်နှင့်တွေ့ရန်အခါသမယဖြစ်သည်။ သတိဆုံးရှုံးခြင်းဖြစ်စဉ်များမကြာခဏနှင့်အတူ - လူနာတင်ကားကိုခေါ်, အားလုံးဆေးဝါးများစုဆောင်းနှင့်ဆရာဝန်များကသူတို့ရောက်ရှိသည့်အချိန်တွင်လူနာနောက်တဖန်စိတ်ပျက်လျှင်, ပြtheနာကဘာလဲဆိုတာနားလည်ရန်ဆရာဝန်များကိုနားလည်စေရန်။
ဆီးချိုရောဂါဝေဒနာရှင်များ၏သုံးသပ်ချက်အရ Rinsulin P သည်ကောင်းစွာအလုပ်လုပ်သော်လည်းဆေးကိုပထမဆုံးအသုံးပြုပြီးနောက်ဘေးထွက်ဆိုးကျိုးများပေါ်ထွက်လာသည်။
Rinsulin R နှင့် analogues: Actrapid, Biosulin R, Vozulim R, Gansulin R, Gensulin R, Humodar R 100 Rivers, Insukar R, Recombinant လူ့အင်ဆူလင်။
ယခင်ဆရာ ၀ န်ကသတ်မှတ်ထားသောဆေးသည်ဘေးထွက်ဆိုးကျိုးကိုမဖြစ်စေ၊ မူးယစ်ဆေးဝါးများတွင်မတူညီသောသောက်သုံးသောပုံစံနှင့်အသုံးပြုမှုဆိုင်ရာအင်္ဂါရပ်များရှိသည်။ အချက်အလက်များကိုညွှန်ကြားချက်တွင်ဖော်ပြထားသည်။
Analogs ဆိုသည်မှာခန္ဓာကိုယ်နှင့်ဆင်တူပြီးတက်ကြွသောအစိတ်အပိုင်းများပါ ၀ င်သောဆေးများဖြစ်သည်။
ဆန့်ကျင်
ဆေးဝါးသုံးစွဲခြင်းကိုဆန့်ကျင်မှုအနည်းငယ်သာရှိသည်။ အင်ဆူလင်သို့မဟုတ်အခြားအစိတ်အပိုင်းများကိုတစ် ဦး ချင်းသည်းမခံသောလူနာများအတွက်ဤဆေးကိုတားမြစ်ထားသည်။

hypoglycemia ရှိသည့်လူနာများကိုမညွှန်ကြားပါနှင့်။ ဤသည်သွေးသကြားဓာတ် 3.5.5 mmol / L. ကိုလျှော့ချရသောအခြေအနေတစ်ခုဖြစ်ပါသည် Hypoglycemia သည်ရှားရှားပါးပါးလက်တွေ့ရောဂါဖြစ်ပြီးစာနာစိတ်ဖြင့်အာရုံကြောစနစ်ကိုလည်ပတ်ခြင်းနှင့်ဗဟိုအာရုံကြောစနစ်ကမောက်ကမဖြစ်မှု။
ဤအခြေအနေသည်မော်တော်ယာဉ်များမောင်းနှင်နိုင်ခြင်းနှင့်အခြားသောယန္တရားများနှင့်အလုပ်လုပ်နိုင်စွမ်းအပေါ်သက်ရောက်မှုရှိသည်။ ၎င်းသည် ၀ င်ခွင့်ကိုတားမြစ်သည့်နောက်ဆက်တွဲဆိုးကျိုးမဟုတ်သော်လည်းအလယ်တန်းလည်းဖြစ်နိုင်သည်။ ဒါက - အလွန်အကျွံသုံးစွဲ။
အထူးညွှန်ကြားချက်
မူးယစ်ဆေးဝါးအတွက်ညွှန်ကြားချက်အထူးညွှန်ကြားချက်ဖော်ပြသည်။ ၎င်းတို့သည်သက်ကြီးရွယ်အိုများလူနာများ၊ ကလေးများနှင့်ချို့ယွင်းသောကျောက်ကပ်ဆိုင်ရာနှင့်အသည်းဆိုင်ရာလုပ်ငန်းဆောင်တာများနှင့်သက်ဆိုင်သည်။
ထိုကဲ့သို့သောသူများသည်ဆရာ ၀ န်မှသတ်မှတ်ထားသောဆေးပမာဏကိုတိတိကျကျလိုက်နာရမည်။ သငျသညျကုသမှု၏လမ်းမှသွေဖည်နိုင်မဟုတ်လျှင်, မဟုတ်ရင်ရှုပ်ထွေးမှုများကိုရှောင်ရှားနိုင်မှာမဟုတ်ဘူး။

အသက်ကြီးသောလူနာများသည်သူတို့၏ကျန်းမာရေးအခြေအနေကိုအနီးကပ်စောင့်ကြည့်သင့်ပြီး၊ မည်သည့်ဆိုးရွားသည့်တုံ့ပြန်မှုမျိုးမဆိုတွင်ဆရာဝန်နှင့်တိုင်ပင်သင့်သည်။ ပင်ခေါင်းကိုက်ခြင်းနှင့်ချမ်းတုန်နှင့်အတူ။ ဆရာဝန်သည်ကုထုံး၏လမ်းကြောင်းကိုထိန်းချုပ်ပြီးလူနာနှင့်ဖြစ်ပျက်သမျှကိုသတိပြုရမည်။
သက်ကြီးရွယ်အိုများလူနာများသည် hypoglycemia ပိုမိုဖြစ်ပွားနိုင်သဖြင့်သကြားဓာတ်ပမာဏကိုတစ်နေ့ ၂ ကြိမ်မှ ၄ ကြိမ်အထိစစ်ဆေးသင့်သည်။ အခြားဆေးဝါးများသောက်သုံးပါကကုသမှုကိုချိန်ညှိရန်အရေးကြီးသည်။
အသည်းနှင့်ကျောက်ကပ်လည်ပတ်မှုအားနည်းခြင်းကြောင့်လူနာများသည်သောက်သုံးသောဆေးများကိုမကြာခဏချိန်ညှိရသည်။ လူတစ် ဦး စားသည်နှင့်အမျှသွေးဂလူးကို့စ်တိုင်းတာမှုအကြိမ်အရေအတွက်တိုးများလာသည်။
အချို့သောဆေးများသည်အင်ဆူလင်လိုအပ်မှုကိုအကျိုးသက်ရောက်ကြောင်းသင်သတိပြုသင့်သည်။ ဆရာဝန်နှင့်ချိန်းဆိုသည့်အချိန်တွင်ဆေးသောက်ခဲ့သည့်ဆေးဝါးများ၊ ကုသမှုပမာဏနှင့်ကြာချိန်အကြောင်းပြောဆိုရန်အရေးကြီးသည်။ ဤအချက်ကို အခြေခံ၍ ဆရာဝန်သည်အကောင်းဆုံးကုထုံးကိုရွေးချယ်လိမ့်မည်။
အင်ဆူလင်ကိုတိုးမြှင့်စေသောဆေးဝါးများ - ကာဗွန်နိုက်ဒရစ်ဒ်ဟန့်တားနိုင်သည့်အင်ဇိုင်းများ၊ clofibrate၊ အီသနောပါ ၀ င်သောပစ္စည်းများ၊ လီသီယမ်အခြေပြုဆေးများ၊
hypoglycemic အကျိုးသက်ရောက်မှုကိုအားနည်းစေသောဆေးဝါးများ - estrogens, Heparin, Danazole, Morphine, nikotine, iodine ပါဝင်သောသိုင်းရွိုက်ဟော်မုန်းများ။
တိုတောင်းသောလုပ်ဆောင်မှုရှိသည့်လူ့အင်ဆူလင်သည်သောက်သုံးသောပမာဏကိုတွေ့ရှိပါကသကြားဓာတ်ကိုလျော့နည်းစေသည်။ ဆေးကိုညွှန်ကြားချက်အရတင်းကြပ်စွာသုံးပါ၊ အကျိုးသက်ရောက်မှုမရှိပါကဆရာဝန်နှင့်တိုင်ပင်ပါ။
သွေးထဲမှာအင်ဆူလင်နှုန်း
 ပထမ ဦး ဆုံးလုပ်ရမှာကဒီပစ္စည်းကိုသိဖို့ပါ။ အင်ဆူလင်သည်ငါတို့သိနှင့်ပြီးဖြစ်သောကြောင့်ပန်ကရိယတွင်ထုတ်လုပ်သောဟော်မုန်းတစ်ခုဖြစ်သည်။ Langerhans ၏ islet ယန္တရားတွင်တည်ရှိသော Beta cells သည် ၄ င်း၏ထုတ်လုပ်မှုအတွက်တာဝန်ရှိသည်။ ၎င်းဒြပ်စင်သည်ခန္ဓာကိုယ်၏စွမ်းအင်နှင့်ပြည့်နှက်မှုအတွက်ဓာတ်ကူပစ္စည်းဖြစ်သည်။
ပထမ ဦး ဆုံးလုပ်ရမှာကဒီပစ္စည်းကိုသိဖို့ပါ။ အင်ဆူလင်သည်ငါတို့သိနှင့်ပြီးဖြစ်သောကြောင့်ပန်ကရိယတွင်ထုတ်လုပ်သောဟော်မုန်းတစ်ခုဖြစ်သည်။ Langerhans ၏ islet ယန္တရားတွင်တည်ရှိသော Beta cells သည် ၄ င်း၏ထုတ်လုပ်မှုအတွက်တာဝန်ရှိသည်။ ၎င်းဒြပ်စင်သည်ခန္ဓာကိုယ်၏စွမ်းအင်နှင့်ပြည့်နှက်မှုအတွက်ဓာတ်ကူပစ္စည်းဖြစ်သည်။
ဆဲလ်များတွင်ဟော်မုန်းတုံ့ပြန်မှုရှိသည့် receptors များရှိသည်။ အချက်ပြချက်လက်ခံရရှိပြီးနောက်သူတို့သည်ဂလူးကို့စ်အတွက်လမ်းကြောင်းများဖွင့်သည်။ ဤနည်းအားဖြင့်အရေးကြီးသောစွမ်းအင်အရင်းအမြစ်ကိုစုပ်ယူသည်။
ခန္ဓာကိုယ်ထဲမှာအင်ဆူလင်အာရုံစူးစိုက်မှုအဆက်မပြတ်ပြောင်းလဲနေပါတယ်။ ဤသည်ကွဲပြားခြားနားသောအချိန်များတွင်ကွဲပြားခြားနားသောအရေအတွက်လိုအပ်သောအချက်ကိုကြောင့်ဖြစ်သည်။ အစားအစာများအကြားအိပ်စက်နေစဉ်ကာလအတွင်းဤကိန်းဂဏန်းသည်သေးငယ်သည်။ ၎င်းသည်နောက်ခံဟော်မုန်းထုတ်လုပ်မှုဟုခေါ်သည်။ ၎င်းသည် insular ယန္တရား၏အခြားသောဟော်မုန်းဖြစ်သော glucagon သည်သွေးထဲတွင်ဂလူးကို့စ်ပမာဏကိုမြင့်တက်စေသည်။
ငါတို့အစားအစာတွေ့ရင်အနံ့ခံလိုက်ရင်အင်ဆူလင်လျှို့ဝှက်ချက်ကကြီးထွားလာတယ်။ အစားအစာသည်ခန္ဓာကိုယ်ထဲသို့ဝင်ရောက်သောအခါဂလူးကို့စ်သည်မြင့်တက်လာသောအခါ၎င်းသည်ဘီတာဆဲလ်များမှ၎င်းဒြပ်စင်အားပိုမိုတက်ကြွစေရန်ပြုလုပ်သောအချက်ဖြစ်သည်။ အစာစားပြီးလျှင်အမြင့်ဆုံး (အထွတ်အထိပ်) ဖြစ်သည်။
လူနာရဲ့ biomaterial အတွက်အင်ဆူလင်အဆင့်ဓာတ်ခွဲခန်းစမ်းသပ်မှုတစ် ဦး အချည်းနှီးသောအစာအိမ်အပေါ်ဖျော်ဖြေနေကြသည်။ ထို့ကြောင့်အစာရှောင်ခြင်းစံချိန်စံညွှန်းကိုလည်းလက်ခံခဲ့သည်။ ကျန်းမာသူတစ် ဦး တွင်၎င်းတို့သည်အောက်ပါအတိုင်းဖြစ်သည် -
- အရွယ်ရောက်ပြီးသူများတွင်တစ်မီလီမီတာလျှင် ၃ မှ ၂၅ မိုက်ခရိုယူနစ်အထိရှိသည်။
- ကလေးများ (၁၂ နှစ်အထိ) တွင်အထက်နယ်နိမိတ်အညွှန်းကိန်းသည် ၂၀ μU / ml ဖြစ်သည်။
ကျွန်ုပ်တို့မြင်တွေ့ရသည့်အတိုင်းကလေးများ၏စံနှုန်းများသည်များစွာနိမ့်ကျသည်။ ဤသည်ကြောင့်အပျိုဖော်ဝင်ခြင်းမတိုင်မီအင်ဆူလင်ကိုအညွှန်းကိန်းသည်စားသုံးမှုအပေါ်မူတည်ခြင်းမရှိခြင်းကြောင့်ဖြစ်သည်။
ထို့အပြင်ကိုယ်ဝန်ဆောင်နှင့်သက်ကြီးရွယ်အိုများလူနာများ (အသက် ၆၀ ကျော်) ကိုစစ်ဆေးသည့်အခါကျွမ်းကျင်သူများသည်အထူးစံညွှန်းကိန်းများဖြင့်လမ်းညွှန်သည်။ သူတို့အတွက်ပုံမှန်ရလဒ်များသည်ယေဘုယျအားဖြင့်လက်ခံထားသောရလဒ်များထက်ကျော်လွန်နိုင်သည်။ ကိုယ်ဝန်ဆောင်မိခင်များအတွက်အနိမ့်ဆုံးကန့်သတ်ချက်မှာ ၆ ဖြစ်ပြီးအထက် ၂၇ သည်အသက် ၆ နှစ်နှင့် ၃၅ နှစ်ရှိသူများအတွက်အသီးသီးဖြစ်သည်။ ဓာတ်ခွဲခန်းအမျိုးမျိုးရှိစံညွှန်းကိန်းများသည်ကွဲပြားနိုင်သည်။
အလုပ်၏ဖွဲ့စည်းမှုနှင့်ဖွဲ့စည်းမှု
“ Rosinsulin” သည်“ hypoglycemic agent” အုပ်စု၏ဆေးများကိုရည်ညွှန်းသည်။ လုပ်ဆောင်ချက်၏အမြန်နှုန်းနှင့်ကြာချိန်ပေါ် မူတည်၍၊
- ပျမ်းမျှလုပ်ဆောင်မှုကြာချိန်နှင့်အတူ Rosinsulin S "
- "Rosinsulin R" - တိုတောင်းသောအတူ
- “ Rosinsulin M” သည်ပေါင်းစပ်အေးဂျင့်ဖြစ်ပြီးပျော်ဝင်နိုင်သည့်အင်ဆူလင် ၃၀% နှင့်အင်ဆူလင် isophan ၇၀% ပါဝင်သည်။
ဒီအင်အေကိုပြောင်းလဲခြင်းအားဖြင့်လူ့ခန္ဓာကိုယ်မှရရှိသောအင်ဆူလင်ကိုဆေးဆိုသည်မှာဆေးဖြစ်သည်။ အဆိုပါညွှန်ကြားချက်လုပ်ဆောင်ချက်၏နိယာမဆဲလ်နှင့်အတူမူးယစ်ဆေးဝါး၏အဓိကအစိတ်အပိုင်းများ၏အပြန်အလှန်နှင့်အင်ဆူလင်ရှုပ်ထွေးသော၏နောက်ဆက်တွဲဖွဲ့စည်းခြင်းအပေါ်အခြေခံပြီးကြောင်းညွှန်ပြ။
ရလဒ်အနေနှင့်ခန္ဓာကိုယ်၏ကောင်းမွန်သောလည်ပတ်မှုအတွက်လိုအပ်သောအင်ဇိုင်းများပေါင်းစပ်မှုဖြစ်ပေါ်သည်။ သကြားဓာတ်အဆင့်ကိုပုံမှန်ပုံမှန်ဖြစ်အောင်လုပ်ခြင်းသည်ဆဲလ်အတွင်းရှိဇီဝြဖစ်ပျက်မှုနှင့်လုံလောက်စွာစုပ်ယူနိုင်မှုတို့ကြောင့်ဖြစ်သည်။
ကျွမ်းကျင်သူများအဆိုအရအရေပြားအောက်မှာဆေးထိုးပြီး ၁-၂ နာရီအကြာမှာဒီဆေးရဲ့ရလဒ်ကိုတွေ့မြင်ရပါတယ်။
"Rosinsulin" သည်အရေပြားအောက်တွင်ဆေးကြောရန်ဆိုင်းငံ့ထားသည်။ ဒီလုပ်ဆောင်မှုကအင်ဆူလင် - isophan ပါဝင်မှုကြောင့်ဖြစ်သည်။
| ပစ္စည်း | လုပ်ဆောင်ချက် function ကို |
|---|---|
| ပရိုတိန်းဆာလဖိတ် | heparin ၏အကျိုးသက်ရောက်မှုနှင့်ပမာဏကိုပုံမှန် |
| ဆိုဒီယမ် dihydrogen ဖော့စဖိတ် | ခန္ဓာကိုယ်အတွင်းရှိဓာတ်သတ္တုများမျှတမှုကိုထိန်းသိမ်းသည် |
| Phenol | ၎င်းသည်ပacterိဇီဝဆေးဖြစ်သည် |
| Metacresol | antifungal နှင့် hemostatic သက်ရောက်မှုများရှိသည်။ |
| ဂလိုက်cerin | တ္ထုများပျော်ဝင်ရန်အသုံးပြုသည် |
| သန့်စင်သောရေ | ၎င်းသည်လိုအပ်သောအစိတ်အပိုင်းများ၏အာရုံစူးစိုက်မှုအောင်မြင်ရန်အသုံးပြုသည်။ |
မူးယစ်ဆေးဝါးအပြန်အလှန်
သကြားဓာတ်လျှော့ချသောဆေးများကိုအပြည့်အဝသို့မဟုတ်တစ်စိတ်တစ်ပိုင်းခုခံနိုင်သည့်အခြေအနေတွင်၎င်းဆေးကိုမည်သည့်အမျိုးအစားမဆိုဆီးချိုရောဂါအတွက်ညွှန်ပြသည်။ ၎င်းကိုအရေးပေါ်အခြေအနေများတွင်ဆီးချိုရောဂါတွင်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှု၏နောက်ခံနှင့်အပြန်အလှန်စီးဆင်းနေသောရောဂါများတွင်အသုံးပြုသည်။ သို့သော်ဤဆေးကို hypoglycemia နှင့်၎င်း၏အစိတ်အပိုင်းများကိုတစ် ဦး ချင်းသည်းမခံခြင်းအတွက်သတ်မှတ်ထားခြင်းမရှိပါ။
ဤဆေးသည် iv၊ v / m, s / c စီမံအုပ်ချုပ်ရန်အတွက်ဖြစ်သည်။ လူနာ၏ဝိသေသလက္ခဏာများပေါ် မူတည်၍ အုပ်ချုပ်မှုနှင့်သောက်သုံးသောလမ်းကြောင်းကို endocrinologist မှသတ်မှတ်ထားသည်။ မူးယစ်ဆေးဝါး၏ပျမ်းမျှပမာဏမှာအလေးချိန် ၀.၅ မှ ၁ ယူ / ကီလိုဂရမ်ဖြစ်သည်။
တိုတောင်းသော - အင်ဆူလင်ဆေးများကိုမိနစ် ၃၀ အတွင်းပေးသည်။ ဘိုဟိုက်ဒရိတ်အစားအစာများကိုမယူမီ။ သို့သော်ပထမ ဦး စွာဆိုင်းငံ့ထားသည့်အပူချိန်သည်အနည်းဆုံး ၁၅ ဒီဂရီအထိမြင့်တက်သည်အထိစောင့်ဆိုင်းသင့်သည်။
monotherapy ဆေးကိုတစ်နေ့ ၃ ကြိမ်မှ ၆ ကြိမ်အထိထိုးပေးသည်။ အကယ်၍ နေ့စဉ်ဆေးထိုးသည် ၀.၆ IU / kg ထက်ပိုလျှင်၊ သင်သည်နေရာနှစ်ခုတွင်ထိုးဆေးနှစ်ခုသို့မဟုတ်နှစ်ခုထက် ပို၍ ထည့်ရန်လိုအပ်သည်။
စည်းကမ်းအဖြစ်, အေးဂျင့်ကိုဝမ်းဗိုက်မြို့ရိုးသို့ sc ထိုးသွင်းသည်။ ပခုံး၊ တင်ပါးနှင့်ပေါင်တို့တွင်ထိုးဆေးထိုးနိုင်သည်။
အခါအားလျော်စွာ, ဆေးထိုးmustရိယာ lipodystrophy ၏ရုပ်ဆင်းသဏ္ဌာန်ကိုတားဆီးလိမ့်မည်ဟုပြောင်းလဲပစ်ရမည်ဖြစ်သည်။ ဟော်မုန်းကိုအရေပြားအောက်ဆုံးသို့ရောက်သောအခါသွေးကြောထဲသို့ ၀ င်ရောက်လာသောအရည်ကိုသေချာစွာဂရုစိုက်ပါ။ ထို့အပြင်ဆေးထိုးပြီးနောက်, ထိုးareaရိယာ massaged မရနိုင်ပါ။
ဆေးဘက်ဆိုင်ရာကြီးကြပ်မှုအောက်တွင်သာလျှင် / in နှင့် / m ကိုစီမံခန့်ခွဲနိုင်သည်။ အရည်တွင်အညစ်အကြေးမရှိဘဲပွင့်လင်းမြင်သာသောအရောင်ရှိမှသာ cartridges ကိုအသုံးပြုသည်။ ထို့ကြောင့်မိုးရွာသွန်းမှုပေါ်လာသည့်အခါဖြေရှင်းချက်ကိုအသုံးမပြုသင့်ပါ။
သတိရသင့်သည်မှာအရာတစ်ခုတွင်၎င်းတို့ပါဝင်သောအရာများကိုအခြားအင်ဆူလင်အမျိုးအစားများနှင့်ရောနှောခြင်းကိုခွင့်မပြုသည့်သီးခြားစက်တစ်ခုရှိသည်။ သို့သော်၎င်းတို့သည်အမှားများကိုမှန်ကန်စွာဖြည့်သွင်း။ ပြန်လည်အသုံးပြုနိုင်သည်။

ထည့်သွင်းပြီးနောက်ဆေးထိုးအပ်ကို၎င်း၏အဖုံးနှင့်ဖွင့်ပါ။ ထို့နောက်စွန့်ပစ်ပါ။ ထို့ကြောင့်ယိုစိမ့်ခြင်းကိုတားဆီးနိုင်သည်၊ မြုံနိုင်မှုကိုသေချာစေနိုင်သည်၊ လေသည်အပ်ထဲသို့မဝင်ရောက်နိုင်အောင်ပိတ်ဆို့နိုင်သည်။
ဘေးထွက်ဆိုးကျိုးများမှာဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုတစ်ခုဖြစ်သည်။ ထို့ကြောင့်ဆရာဝန်များနှင့်လူနာများ၏ပြန်လည်သုံးသပ်မှုများသည် Rinsulin P ၏အုပ်ချုပ်မှုအပြီး hypoglycemia ဖြစ်ပေါ်လာနိုင်သည်ဟူသောအချက်ကိုတွေ့ရသည်။ ခေါင်းကိုက်ခြင်း၊ တုန်ခါခြင်း၊ တုန်ခါခြင်း၊ ငတ်မွတ်ခေါင်းပါးခြင်း၊ hyperhidrosis၊ မူးဝြေခင်းနှင့်ပြင်းထန်သောရောဂါများတွင်ဆီးချိုရောဂါတွင် hypoglycemic coma ဖြစ်ပေါ်သည်။
Quincke ၏ဖော၊ အရေပြားအဖုအပိန့်များဖြစ်သည့်ဓာတ်မတည့်သည့်တုံ့ပြန်မှုများလည်းဖြစ်နိုင်သည်။ သေစေနိုင်သည့် anaphylactic shock သည်ရံဖန်ရံခါဖြစ်ပေါ်တတ်သည်။
Rosinsulin သည်အခြားဆေးဝါးများနှင့် တွဲဖက်၍ ရှုပ်ထွေးသောအသုံးပြုရန်သင့်လျော်သည်။ပေါင်းစပ်ကုသမှုမပြုမီဆရာဝန်နှင့်တိုင်ပင်ဆွေးနွေးရမည်။
ဆရာ ၀ န်သည်ဆေးပမာဏကိုတွက်ချက်ခြင်းနှင့်တွက်ချက်ခြင်းပြုသည်။ သတိထားစွာဖြင့် Rosinsulin သည်သွေးကိုဂလူးကို့စ်ကိုပုံမှန်ဖြစ်စေရန်အခြားဆေးများနှင့်တွဲဖက်သုံးစွဲသင့်သည်။
သန္ဓေတားဆေး၊ Diuretics and anti-depressants တွေနဲ့သောက်နေချိန်မှာလိုချင်တဲ့အကျိုးသက်ရောက်မှုကိုအားနည်းစေပါတယ်။
အစားထိုးလိုအပ်ချက်ကိုဆရာဝန်ကဆုံးဖြတ်သည်။ analogue တစ်ခုအားရှာဖွေရခြင်း၏အကြောင်းအရင်းမှာအရောင်းမ ၀ င်ခြင်းသို့မဟုတ် contraindications ၏ရှိနေခြင်းကြောင့်ဖြစ်သည်။ Rosinsulin များအတွက်ညွှန်ကြားချက်အစားထိုးများအတွက်အသင့်တော်ဆုံးနည်းလမ်းဖော်ပြသည်။ ၎င်းတွင် Biosulin, Gansulin, Protafan, Rinsulin, Humodar နှင့် Humulin တို့ပါဝင်သည်။ လွတ်လပ်စွာအစားထိုးရှာဖွေ။ analogues များကို အသုံးပြု၍ ကုသမှုကိုစတင်ရန်တားမြစ်သည်။
စာမေးပွဲဘယ်လိုလုပ်သလဲ
 စည်းကမ်းအနေဖြင့်ဆေးစစ်ခြင်းသည်ဗိုက်အောင့်ခြင်းကိုစစ်ဆေးရန်သာမဟုတ်ပါ။ အများဆုံးစမ်းသပ်မှုနှစ်ခုကိုပြုလုပ်လေ့ရှိသည်။
စည်းကမ်းအနေဖြင့်ဆေးစစ်ခြင်းသည်ဗိုက်အောင့်ခြင်းကိုစစ်ဆေးရန်သာမဟုတ်ပါ။ အများဆုံးစမ်းသပ်မှုနှစ်ခုကိုပြုလုပ်လေ့ရှိသည်။
- အချည်းနှီးသောအစာအိမ်ပေါ်မှာ
- အစာစားပြီးနောက် 1.5-2 နာရီ (ဂလူးကို့စဝန်) ။
အစားအစာစားပြီးနောက်အင်ဆူလင်နှုန်းသည် ၃ မှ ၃၅ ယူနစ်အတွင်းတွင်ရှိသည်။ အလေးအနက်စိုးရိမ်ရသည့်အကြောင်းရင်းမှာအစာရှောင်ခြင်းဆန်းစစ်ခြင်း၏သုံးဆထက်ပိုသောအညွှန်းကိန်းဖြစ်သည်။
ထို့အပြင် provocative စစ်ဆေးမှုဟုခေါ်သည့်ရောဂါရှာဖွေရေးအလေ့အကျင့်တွင်လူနာသည် ၆ နာရီလျှင်တစ်မိနစ်လျှင် ၈၄ မိနစ်လျှင်စစ်ဆေးမှုခံယူခြင်းဖြင့်အစာရှောင်သည်။ ၎င်း၏သဘာဝမဟုတ်သောအမြင့် / နိမ့်သောတန်ဖိုးသည်ပန်ကရိယနှင့်အတူပြproblemsနာများကိုပြသသည်။ အထူးသဖြင့်ဆီးချိုရောဂါကြောင့်ဖြစ်နိုင်သည်။
အင်ဆူလင်ကိုစစ်ဆေးခြင်းနှင့်တစ်ချိန်တည်းတွင်သွေးသကြားဓာတ်ပါဝင်မှုကိုလေ့လာမှုပြုလုပ်နေသည်။ ဤစစ်ဆေးမှု၏ရလဒ်များအရဆရာဝန်များသည်လူနာ၏အခြေအနေနှင့်ပတ်သက်ပြီးကောက်ချက်ဆွဲနိုင်သည်။
အနိမ့်အင်ဆူလင်၏ရောဂါလက္ခဏာများ
ဓာတ်ခွဲခန်းစစ်ဆေးမှုများအပြင်လူသားများတွင်ပုံမှန်မဟုတ်သောအနိမ့်အင်ဆူလင်ကိုစစ်ဆေးရန်အခြားနည်းလမ်းများရှိသည်။ ဟော်မုန်းရောဂါလက္ခဏာပြသည့်ရောဂါလက္ခဏာများစွာရှိသည်။

ကိုယ်ခန္ဓာတွင်ပစ္စည်းဥစ္စာမရှိခြင်းလက္ခဏာများတွင်အောက်ပါအခြေအနေများပါဝင်သည်။
- အစာစားချင်စိတ်တိုးပွားလာခြင်း၊
- ပြင်းထန်မှုမရှိသောရေငတ်ခြင်း၊ ပြင်းထန်ပြီးမကြာခဏဆီးသွားခြင်း၊
- တုန်လှုပ်ခြေလက်အင်္ဂါ
- နှလုံးခုန်ခြင်း,
- သိသာ pallor
- လက်ချောင်းများ၏ထုံခြင်း၊ ပါးစပ်၊ nasopharynx၊
- ပျို့ချင်သည်
- ချွေးများတိုးလာသည်
- သတိလစ်
- စိတ်ဓာတ်ကျစိတ်ဓါတ်များ, ယားယံ။
ဝိရောဓိအားဖြင့်, အင်ဆူလင်ပိုလျှံ၏နိမိတ်လက္ခဏာများကိုမလုံလောက်ပမာဏ၏လက္ခဏာတွေဆင်တူသည်။ ၎င်းသည်မမျှော်လင့်သောငတ်မွတ်ခေါင်းပါးခြင်း၊ အားနည်းခြင်း၊ ပင်ပန်းနွမ်းနယ်ခြင်း၊ အသက်ရှူကျပ်ခြင်း၊ ကြွက်တက်ခြင်း၊
ဤလက္ခဏာများမဆိုရောဂါနှင့်ဆက်စပ်မှုမရှိသောဇီဝကမ္မဆိုင်ရာအကြောင်းပြချက်ရှိနိုင်သည်။ သို့သော်ရောဂါစတင်ဖြစ်ပေါ်ခြင်းထက်တစ်ကြိမ်စစ်ဆေးခြင်းသည် ပို၍ ကောင်းသည်။
အင်ဆူလင်ဆီးချိုရောဂါကုသမှု
 အကယ်၍ ပထမအမျိုးအစားဆီးချိုရောဂါတွင်လူနာအားစစ်ဆေးပြီးနောက်ချက်ချင်းဆိုသလိုအမျိုးမျိုးသောဆေးများဖြင့်ဟော်မုန်းထိုးရန်သတ်မှတ်ထားပါကဒုတိယဆီးချိုရောဂါနှင့်အတူအခြေအနေမှာအနည်းငယ်ကွဲပြားသည်။ ဖော်ပြထားသည့်အတိုင်းကန ဦး အဆင့်များတွင်ပန်ကရိယသည်ပုံမှန်အားဖြင့်ပုံမှန်အလုပ်လုပ်သည်။ ဘာဖြစ်လို့လဲဆိုတော့သွေးထဲမှာအင်ဆူလင်ပါဝင်မှုဟာပုံမှန်ကန့်သတ်ချက်ထက် (သို့မဟုတ်) မြင့်တယ်။ ဤအဆင့်တွင်အင်ဆူလင်ကုထုံးမလိုအပ်ပါ။ အချိန်ကြာလာသည်နှင့်အမျှသံသည်လျော့နည်းသွားပြီးကုသမှုအသစ်တစ်ခုလိုအပ်လာသည်။
အကယ်၍ ပထမအမျိုးအစားဆီးချိုရောဂါတွင်လူနာအားစစ်ဆေးပြီးနောက်ချက်ချင်းဆိုသလိုအမျိုးမျိုးသောဆေးများဖြင့်ဟော်မုန်းထိုးရန်သတ်မှတ်ထားပါကဒုတိယဆီးချိုရောဂါနှင့်အတူအခြေအနေမှာအနည်းငယ်ကွဲပြားသည်။ ဖော်ပြထားသည့်အတိုင်းကန ဦး အဆင့်များတွင်ပန်ကရိယသည်ပုံမှန်အားဖြင့်ပုံမှန်အလုပ်လုပ်သည်။ ဘာဖြစ်လို့လဲဆိုတော့သွေးထဲမှာအင်ဆူလင်ပါဝင်မှုဟာပုံမှန်ကန့်သတ်ချက်ထက် (သို့မဟုတ်) မြင့်တယ်။ ဤအဆင့်တွင်အင်ဆူလင်ကုထုံးမလိုအပ်ပါ။ အချိန်ကြာလာသည်နှင့်အမျှသံသည်လျော့နည်းသွားပြီးကုသမှုအသစ်တစ်ခုလိုအပ်လာသည်။
ဆီးချိုရောဂါရှိသူအများစုသည်ပုံမှန်ဆေးထိုးရန်အလားအလာရှိသဖြင့်ကြောက်ကြသည်။ အချို့သူတို့သည်အင်ဆူလင်ကုထုံးကိုပင်ငြင်းဆန်ကြသည်။ hyperglycemia အဆက်မပြတ်အခြေအနေနောက်ကြောင်းပြန်မလှည်အကျိုးဆက်များကြောင့်ဤဆုံးဖြတ်ချက်, အန္တရာယ်ထက်ပိုပါတယ်။
အမျိုးမျိုးသောအင်ဆူလင်အမျိုးအစားများကိုဆီးချိုလူနာများကုသရာတွင်အသုံးပြုသည်။
အမည်ဖြင့်သင်ကုထုံးသည်မည်မျှလျင်မြန်စွာလုပ်ဆောင်မည်ကိုဆုံးဖြတ်နိုင်သည်၊ ၅ မိနစ်၊ ၂၀ အကြာသို့မဟုတ်နာရီအနည်းငယ်အကြာတွင်။ ထိုကဲ့သို့သောဆေးဝါးအမျိုးမျိုးကို၎င်းတို့၏လုပ်ဆောင်မှုတွင်အသုံးပြုခြင်းသည်ပန်ကရိယ၏ပုံမှန်လုပ်ငန်းဆောင်တာကိုတုပရန်ဖြစ်နိုင်သည်။ အလယ်အလတ်သို့မဟုတ်ကြာရှည်ခံသောဆေးသည် (အစာစားပြီးနောက်) တိုတိုသို့မဟုတ်အလွန်တိုတောင်းသောအင်ဆူလင်၏နောက်ခံလျှို့ဝှက်ချက်ကိုပြန်လည်ဖော်ထုတ်ပေးသည်။