အမျိုးအစား 1 ဆီးချိုရောဂါ၏မျိုးရိုးဗီဇ
ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အကြောင်းပြချက်များထဲမှတစ်ခုမှာဆီးချိုရောဂါအားမျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းချက်ဖြစ်သည်။ ထို့အပြင်၎င်း၏ပေါ်ထွန်းခြင်း၏အန္တရာယ်ကိုတိုးမြှင့်ကြောင်း exogenous အချက်များများစွာရှိပါတယ်။
ယနေ့ဆီးချိုရောဂါသည်လုံးဝကုသမရနိုင်သောရောဂါဗေဒတစ်ခုဖြစ်သည်။
ထို့ကြောင့်ရောဂါရှာဖွေတွေ့ရှိထားသည့်လူနာသည်ရောဂါတစ်ခုလုံးကိုပျောက်ကင်းအောင်ကုသရန်မဖြစ်နိုင်သောကြောင့်တစ်သက်တာလုံးဆရာ ၀ န်များ၏အကြံပြုချက်များနှင့်လမ်းညွှန်ချက်များကိုလိုက်နာရမည်။
ဘာရောဂါလဲ
ဆီးချိုရောဂါသည် endocrine စနစ်၏ရောဂါများကြောင့်ဖြစ်ပေါ်သောရောဂါတစ်ခုဖြစ်သည်။ ၎င်း၏ဖွံ့ဖြိုးတိုးတက်မှုကာလအတွင်း, ခန္ဓာကိုယ်ထဲမှာအားလုံးဇီဝဖြစ်စဉ်ဖြစ်စဉ်များကိုချိုးဖောက်တွေ့ရှိနိုင်ပါသည်။
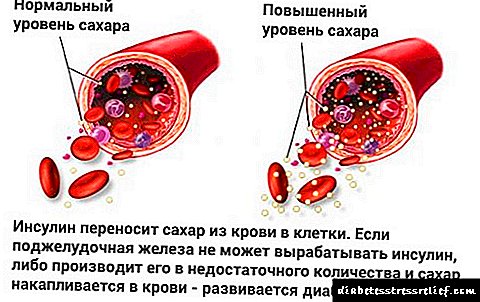
အင်ဆူလင်ဟော်မုန်းထုတ်လုပ်မှုမလုံလောက်ခြင်း (သို့) ကိုယ်ခန္ဓာဆဲလ်များကငြင်းပယ်ခြင်းသည်သွေးထဲတွင်ဂလူးကို့စ်ပမာဏများစွာစုဆောင်းခြင်းကိုဖြစ်စေသည်။ ထို့အပြင်ရေဇီဝြဖစ်ပျက်မှု၏အလုပ်တွင်ချွတ်ယွင်းမှုတစ်ခုရှိသည်။
ယနေ့အချိန်တွင်ရောဂါဖြစ်ပွားမှု၏အဓိကအမျိုးအစားနှစ်မျိုးရှိသည်။
- ဆီးချိုရောဂါအမျိုးအစား ၁ ပန်ကရိယမှအင်ဆူလင်ကိုထုတ်လုပ်ခြင်း (သို့မဟုတ်မလုံလောက်သောပမာဏဖြင့်ထုတ်လုပ်ခြင်း) မှထုတ်လုပ်ခြင်းမပြုခြင်း၏ရလဒ်အနေဖြင့်ဖြစ်ပေါ်သည်။ ဒီရောဂါဗေဒအမျိုးအစားကိုအင်ဆူလင်ကိုမှီခိုနေတယ်။ ဤကဲ့သို့သောဆီးချိုရောဂါရှိသူများသည် ၄ င်းတို့၏ဘ ၀ တစ်လျှောက်လုံးတွင်ဟော်မုန်းအဆက်မပြတ်ထိုးသွင်းခြင်းအပေါ်မူတည်သည်။
- အမျိုးအစား ၂ ဆီးချိုရောဂါသည်အင်ဆူလင်ကိုမမှီခိုသောရောဂါဗေဒပုံစံတစ်ခုဖြစ်သည်။ ၎င်းသည်ခန္ဓာကိုယ်ရှိဆဲလ်များကပန်ကရိယမှထုတ်လုပ်သောအင်ဆူလင်ကိုရိပ် မိ၍ မရသည့်အချက်ကြောင့်ဖြစ်ပေါ်လာသည်။ ထို့ကြောင့်သွေးထဲတွင်ဂလူးကို့စ်သည်တဖြည်းဖြည်းစုဆောင်းနေပါသည်။
ရှားပါးကိစ္စများတွင်ဆရာဝန်များကကိုယ်ဝန်ဆောင်ဆီးချိုရောဂါဖြစ်သောအခြားရောဂါဗေဒကိုရှာဖွေတွေ့ရှိနိုင်သည်။
ရောဂါဗေဒပုံစံပေါ်မူတည်။ ၎င်း၏ဖွံ့ဖြိုးတိုးတက်မှု၏အကြောင်းရင်းများကွဲပြားလိမ့်မည်။ ဤကိစ္စတွင်ဤရောဂါကိုယေဘူယျအားဖြင့်အချက်များအမြဲရှိသည်။
ဆီးချိုရောဂါ၏မျိုးရိုးဗီဇသဘောသဘာဝနှင့်ယင်း၏မျိုးရိုးဗီဇအရသိသိသာသာအခန်းကဏ္ play မှပါဝင်သည်။
ရောဂါဗေဒ၏ပေါ်ထွန်းခြင်းအပေါ်မျိုးရိုးလိုက်အချက်များ၏သြဇာလွှမ်းမိုးမှု
 မျိုးရိုးလိုက်အချက်တစ်ခုရှိလျှင်ဆီးချိုရောဂါကိုကြိုတင်ခန့်မှန်းနိုင်သည်။ ဤကိစ္စတွင်ခုနှစ်, ရောဂါ၏သရုပ်၏ပုံစံအရေးပါသောအခန်းကဏ္ plays မှပါဝင်သည်။
မျိုးရိုးလိုက်အချက်တစ်ခုရှိလျှင်ဆီးချိုရောဂါကိုကြိုတင်ခန့်မှန်းနိုင်သည်။ ဤကိစ္စတွင်ခုနှစ်, ရောဂါ၏သရုပ်၏ပုံစံအရေးပါသောအခန်းကဏ္ plays မှပါဝင်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါ၏မျိုးရိုးဗီဇကိုမိဘနှစ်ပါးစလုံးမှရယူသင့်သည်။ ကိန်းဂဏန်းများအရမိခင်မှအင်ဆူလင်ကိုမှီခိုသောရောဂါပုံစံအတွက်မွေးဖွားသောကလေးသုံးရာခိုင်နှုန်းခန့်သာရှိသည်။ တစ်ချိန်တည်းမှာပင်ဖခင်၏ဘေးထွက်ဆိုးကျိုးမှာဆီးချိုရောဂါအမျိုးအစား ၁ ကိုမျိုးရိုးလိုက်ခြင်းသည်အနည်းငယ်တိုးများလာပြီး ၁၀ ရာခိုင်နှုန်းသို့ရောက်ရှိသည်။ မိဘနှစ် ဦး စလုံး၏ရောဂါဗေဒဖွံ့ဖြိုးလာနိုင်သည်။ ဤကိစ္စတွင်ကလေးငယ်သည်ဆီးချိုရောဂါဖြစ်နိုင်ချေပိုများပြီး ၇၀ ရာခိုင်နှုန်းအထိရောက်ရှိနိုင်သည်။
အင်ဆူလင်ကိုမမှီခိုသောရောဂါအမျိုးအစားတစ်ခုသည်မျိုးရိုးလိုက်အချက်များ၏သြဇာလွှမ်းမိုးမှုမြင့်မားခြင်းဖြင့်သွင်ပြင်လက္ခဏာရှိသည်။ ၎င်းသည်လူတစ် ဦး တွင်ဆီးချိုရောဂါနှင့် ပတ်သက်၍ မျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းမှုရှိခြင်းကြောင့်ဖြစ်သည်။ ဆေးဘက်ဆိုင်ရာကိန်းဂဏန်းများအရ၊ အကယ်၍ မိဘတစ် ဦး သည်ရောဂါဗေဒသယ်ဆောင်သူဖြစ်ပါက၊ ကလေးတစ် ဦး ၌ဆီးချိုရောဂါမျိုးဗီဇပေါ်ထွက်လာနိုင်သည့်အန္တရာယ်သည်ခန့်မှန်းခြေအားဖြင့် ၈၀% ရှိသည်။ တစ်ချိန်တည်းမှာပင်၊ ဆီးချိုအမျိုးအစား ၂ သည်မျိုးရိုးလိုက်ခြင်းသည်မိခင်နှင့်ဖခင်နှစ်မျိုးလုံးအပေါ်သက်ရောက်ပါက ၁၀၀ ရာခိုင်နှုန်းနီးပါးအထိတိုးပွားလာသည်။
မိဘတစ် ဦး တွင်ဆီးချိုရောဂါရှိနေလျှင်မိခင်ဘဝကိုစီစဉ်ရာတွင်ဆီးချိုရောဂါ၏မျိုးရိုးဗီဇကိုအထူးဂရုပြုသင့်သည်။
ထို့ကြောင့်မျိုးရိုးဗီဇကုထုံးသည်အနည်းဆုံးအမျိုးအစား ၂ ဆီးချိုရောဂါရှိသည့်ကလေးငယ်များအတွက်အန္တရာယ်များကိုဖယ်ရှားရန်ရည်ရွယ်သင့်သည်။ ယနေ့အထိ, မျိုးရိုးလိုက် predisposition ၏ကုသမှုကိုထောက်ပံ့မယ်လို့မျှထိုကဲ့သို့သော technique ကိုမရှိ။
အကယ်၍ သူသည်ဆီးချိုရောဂါဖြစ်နိုင်ခြေရှိပါကအန္တရာယ်လျော့နည်းစေမည့်အထူးအစီအမံများနှင့်ဆေးဘက်ဆိုင်ရာအကြံပြုချက်များကိုသင်လိုက်နာနိုင်သည်။
အခြားအဘယ်အန္တရာယ်အချက်များတည်ရှိသနည်း။
 Exogenous အကြောင်းတရားများလည်းဆီးချိုရောဂါ၏ပေါ်ထွန်းခြင်းမှ predispose နိုင်ပါတယ်။
Exogenous အကြောင်းတရားများလည်းဆီးချိုရောဂါ၏ပေါ်ထွန်းခြင်းမှ predispose နိုင်ပါတယ်။
မျိုးရိုးလိုက်သောအချက်တစ်ချက်ကြောင့်ဆီးချိုရောဂါဖြစ်နိုင်ခြေသည်အကြိမ်ပေါင်းများစွာများပြားလာသည်ကိုသတိရသင့်သည်။
အဝလွန်ခြင်းသည်ရောဂါဗေဒဖွံ့ဖြိုးမှု၏ဒုတိယအချက်ဖြစ်သည်၊ အထူးသဖြင့်အမျိုးအစား ၂ ဆီးချိုရောဂါ။ ခါးနှင့်ဝမ်းဗိုက်တွင်ခန္ဓာကိုယ်အဆီတိုးများလာသည့်ထိုအမျိုးအစားများအတွက်သင့်အလေးချိန်ကိုသေချာစွာစစ်ဆေးရန်လိုအပ်သည်။ ဤကိစ္စတွင်နေ့စဉ်အစားအစာကိုအပြည့်အဝထိန်းချုပ်ရန်နှင့်ကိုယ်အလေးချိန်ကိုပုံမှန်အဆင့်သို့တဖြည်းဖြည်းလျှော့ချရန်လိုအပ်သည်။
ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှုကိုအထောက်အကူပြုသောအဓိကအချက်များမှာအောက်ပါအတိုင်းဖြစ်သည် -
- အဝလွန်ခြင်းနှင့်အဝလွန်ခြင်း။
- ပြင်းထန်သောစိတ်ဖိစီးမှုနှင့်အနုတ်လက္ခဏာစိတ်ပိုင်းဆိုင်ရာမငြိမ်သက်မှု။
- မလှုပ်မရှားနေထိုင်သည့်ဘဝပုံစံကိုထားခြင်း၊ ကာယလှုပ်ရှားမှုကင်းမဲ့ခြင်း။
- ယခင်ကကူးစက်တတ်သောသဘာဝကူးစက်တတ်သောရောဂါများ။
- သွေးကြောကျဉ်းရောဂါသည်ကိုယ်တွင်းအင်္ဂါများအားလုံးကိုပုံမှန်သွေးထောက်ပံ့မှုဖြင့်အပြည့်အဝမပေးနိုင်သဖြင့်သွေးပေါင်ချိန်တက်ခြင်းသည်သွေးကြောကျဉ်းခြင်းရောဂါလက္ခဏာကိုပြခြင်းဖြစ်သည်။ ဤကိစ္စတွင်ပန်ကရိယသည်အများအားဖြင့်ဆီးချိုရောဂါဖြစ်စေသည်။
- မူးယစ်ဆေးဝါးအချို့အုပ်စုများကိုယူပြီး။ အထူးအန္တရာယ်ရှိမှုမှာ thiazides အမျိုးအစား၊ အချို့သောဟော်မုန်းအမျိုးအစားများနှင့် Diuretics ဆေးများ၊ ထို့ကြောင့်ဆရာ ၀ န်ညွှန်ကြားသည့်အတိုင်းမိမိကိုယ်ကိုဆေးဝါးမသောက်ရန်နှင့်မည်သည့်ဆေးကိုမသောက်ရန်အလွန်အရေးကြီးသည်။ ဒီလိုမှမဟုတ်ရင်လူနာကရောဂါတစ်ခုကိုကုသပေးပြီးရလဒ်အနေနဲ့ဆီးချိုရောဂါဖြစ်နိုင်တယ်။
- အမျိုးသမီးများအတွက်မီးယပ်ရောဂါဗေဒ၏ရှေ့မှောက်တွင်။ များသောအားဖြင့်ဆီးချိုရောဂါသည်ကိုယ်ဝန်ဆောင်စဉ်ကာလအတွင်း polycystic Ovary, gestosis စသောရောဂါများကြောင့်ဖြစ်ပွားနိုင်သည်။ ထို့အပြင် အကယ်၍ မိန်းကလေးတစ် ဦး သည်လေးကီလိုဂရမ်အလေးချိန်ရှိသောကလေးကိုမွေးဖွားလျှင်၎င်းသည်ရောဂါဗေဒဖွံ့ဖြိုးတိုးတက်မှုအတွက်အန္တရာယ်ရှိနိုင်သည်။
ဆီးချိုအတွက်မှန်ကန်သောအစားအစာကုထုံးနှင့်မျှတသောအစားအစာသာလျှင်ရောဂါဖြစ်ပွားမှုကိုလျော့နည်းစေနိုင်သည်။ အစားအစာမှရရှိသောပိုလျှံသောစွမ်းအင်ကိုဖြုန်းတီးရန်နှင့်သွေးတွင်းသကြားဓာတ်ကိုပုံမှန်ဖြစ်အောင်အကျိုးဖြစ်ထွန်းစေမည့်နေ့စဉ်ကာယလေ့ကျင့်ခန်းကိုအထူးအခန်းကဏ္ must မှထားရှိရမည်။
Autoimmune ရောဂါများသည်သိုင်းရွိုက်စ်နှင့်နာတာရှည် corticosteroid ဟော်မုန်းချို့တဲ့ခြင်းကဲ့သို့သောပထမအမျိုးအစားဆီးချိုရောဂါကိုလည်းဖြစ်ပွားစေနိုင်သည်။
ရောဂါဖွံ့ဖြိုးတိုးတက်မှု၏ဖြစ်နိုင်ခြေကိုလျှော့ချရန်အစီအမံ?
 မျိုးရိုးလိုက်အချက်တစ်ချက်၏ရှေ့မှောက်တွင်အကောင်းဆုံးကြိုတင်ကာကွယ်မှုသည်ရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုဖြစ်သည်။ လူတစ် ဦး သည်သူနှစ်သက်ရာကိုရွေးချယ်သည် - နေ့စဉ်လတ်ဆတ်သောလေထဲတွင်လမ်းလျှောက်ခြင်း၊ ရေကူးခြင်း၊ အားကစားရုံ၌လေ့ကျင့်ခြင်း။
မျိုးရိုးလိုက်အချက်တစ်ချက်၏ရှေ့မှောက်တွင်အကောင်းဆုံးကြိုတင်ကာကွယ်မှုသည်ရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုဖြစ်သည်။ လူတစ် ဦး သည်သူနှစ်သက်ရာကိုရွေးချယ်သည် - နေ့စဉ်လတ်ဆတ်သောလေထဲတွင်လမ်းလျှောက်ခြင်း၊ ရေကူးခြင်း၊ အားကစားရုံ၌လေ့ကျင့်ခြင်း။
ယောဂသည်အကောင်းဆုံးလက်ထောက်ဖြစ်လာနိုင်ပြီး၎င်းသည်ရုပ်ပိုင်းဆိုင်ရာအခြေအနေကိုတိုးတက်စေရုံသာမကစိတ်ပိုင်းဆိုင်ရာဟန်ချက်ကိုပါတိုးတက်စေနိုင်သည်။ ထို့အပြင်ဤအစီအမံများကသင့်အားအဆီစုဆောင်းခြင်းကိုဖယ်ရှားပစ်နိုင်သည်။
ကံမကောင်းစွာပဲ, ကဆီးချိုရောဂါစတင်ဖြစ်ပေါ်စေနိုင်သောမျိုးရိုးလိုက်အချက်ကိုဖယ်ရှားပစ်ရန်မဖြစ်နိုင်ပါ။ ထို့ကြောင့်အထက်ပါအကြောင်းပြချက်များကိုပျက်ပြယ်စေရန်လိုအပ်သည်။
- စိတ်ဖိစီးမှုကိုရှောင်ကြဉ်ပါနှင့် ဦး နှောက်ကိုမကျပါစေနှင့်
- သင့်ရဲ့အစားအစာကိုပုံမှန်စောင့်ကြည့်ပြီးလေ့ကျင့်ခန်းလုပ်ပါ။
- အခြားရောဂါများကိုကုသရန်ဆေးဝါးများကိုဂရုတစိုက်ရွေးချယ်ပါ။
- ကူးစက်တတ်သောရောဂါလက္ခဏာပြခြင်းကိုရှောင်ရှားရန်ကိုယ်ခံစွမ်းအားကိုစဉ်ဆက်မပြတ်အားဖြည့်ပေးသည်။
- အချိန်မီလိုအပ်သောဆေးဘက်ဆိုင်ရာသုတေသနခံယူ။
အာဟာရနှင့် ပတ်သက်၍ သကြားနှင့်ချိုသောအစားအစာများကိုဖယ်ထုတ်ပြီးစားသုံးသည့်ပမာဏနှင့်အရည်အသွေးကိုစစ်ဆေးရန်လိုအပ်သည်။ အလွယ်တကူအစာကြေနိုင်သောဘိုဟိုက်ဒရိတ်နှင့်ချက်ပြုတ်အစားအစာများကိုအလွဲသုံးစားမပြုသင့်ပါ။
ထို့အပြင်ရောဂါရှိမှုနှင့်ဖြစ်နိုင်ချေကိုဆုံးဖြတ်ရန်အထူးဆေးစစ်ချက်များစွာကိုပြုလုပ်နိုင်သည်။ ၎င်းသည်ပထမ ဦး ဆုံးအနေဖြင့်ပန်ကရိယ၏ beta cell များအတွက် antagonistic cells ရှိနေခြင်းကိုခွဲခြမ်းစိတ်ဖြာခြင်းဖြစ်သည်။
သကြားဓာတ်အတွက်သွေးစစ်မှုနှင့်မျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းချက်များအတွက်မည်သို့ပြင်ဆင်ရမည်ကိုသင်၏ဆရာဝန်အားသေချာစွာစစ်ဆေးပါ။ ခန္ဓာကိုယ်၏ပုံမှန်အခြေအနေတွင်လေ့လာမှုမှရလဒ်များသည် ၄ င်းတို့မရှိခြင်းကိုပြသသင့်သည်။ မျက်မှောက်ခေတ်ဆေးပညာသည်အထူးစမ်းသပ်စနစ်များဖြင့်ဓာတ်ခွဲခန်းများတွင်ထိုကဲ့သို့သောပdetectိပစ္စည်းများကိုရှာဖွေတွေ့ရှိနိုင်သည်။ ၎င်းအတွက်လူတစ် ဦး သည်သွေးပြန်ကြောကိုလှူဒါန်းရမည်။
ဤဆောင်းပါးပါဗီဒီယိုတွင်ဆရာဝန်ကဆီးချိုရောဂါကိုအမွေဆက်ခံခြင်းရှိမရှိကိုပြောပြလိမ့်မည်။
ငါဆီးချိုရောဂါအမျိုးအစား
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်အောက်ဖော်ပြပါလက်တွေ့လက္ခဏာများဖြင့်သွင်ပြင်လက္ခဏာပြသည့် autoimmune ရောဂါဖြစ်သည်။ မြင့်မားသော hyperglycemia၊ hypoklycemia နှင့် ketoacidosis ရှိနေခြင်း၊ dicompensation နှင့်အင်ဆူလင်ချို့တဲ့မှုလျင်မြန်စွာဖွံ့ဖြိုးမှု (ရောဂါစတင်ဖြစ်ပေါ်ပြီးနောက် (၁ ပတ်မှ ၁ ပတ်အတွင်း)) ။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိအင်ဆူလင်ချို့တဲ့မှုသည်လူ့ခန္ဓာကိုယ်အတွင်းရှိအင်ဆူလင်ဓာတ်ပေါင်းစပ်မှုအတွက်တာဝန်ယူထားသောပန်ကရိယβ-cell များလုံးဝပျက်စီးခြင်းကြောင့်ဖြစ်သည်။ ဤဒေသတွင်လေ့လာမှုများစွာပြုလုပ်ခဲ့သော်လည်းဆီးချိုရောဂါအမျိုးအစား ၁ ကိုဖော်ထုတ်ရန်ယန္တရားသည်မရှင်းလင်းသေးပါ။ ဆီးချိုရောဂါအမျိုးအစား ၁ ကိုဖြစ်ပေါ်စေခြင်းသည်ပန်ကရိယရှိβ-ဆဲလ်များကိုပျက်စီးစေခြင်းသို့မဟုတ်သဘာ ၀ ပတ် ၀ န်းကျင်ဆိုင်ရာအကြောင်းအချက်များကြောင့်ဖြစ်သည်။ ယင်းအချက်များတွင်ဗိုင်းရပ်စ်အချို့၊ အဆိပ်အတောက်ဖြစ်စေပစ္စည်းများ၊ ဆေးလိပ်သောက်သည့်အစားအစာများ၊ စိတ်ဖိစီးမှုများပါဝင်သည်။ သုတေသီအများစုကခန္ဓာကိုယ်အတွင်းရှိ autoimmune ဖြစ်စဉ်များ၏သက်သေအထောက်အထားဖြစ်ကြောင်းနှင့်β-ဆဲလ်ပျက်စီးခြင်း၏ယန္တရားများတွင်တိုက်ရိုက်ပါဝင်ပတ်သက်ခြင်းမရှိသောပန်ကရိယ islet antigen များသို့ autoantibodies များရှိနေခြင်းကိုအတည်ပြုသည်။ ထို့အပြင်၊ I အမျိုးအစားဆီးချိုရောဂါစတင်ဖြစ်ပွားချိန်မှ စ၍ autoantibodies အရေအတွက်သဘာဝကျဆင်းမှုရှိသည်။ ရောဂါစတင်ခြင်းမှပထမလများတွင်ပantibိပစ္စည်းများကိုဆန်းစစ်မှု၏ ၇၀-၉၀% တွင်တွေ့ရှိပြီးနောက်၊ ရောဂါစတင်ခြင်းမှ ၁-၂ နှစ်အကြာတွင် - ၂၀% တွင်သာ၊ အလိုအလျောက်ကိုယ်တီဘော်ဒီများကိုအမျိုးအစား ၁ ဆီးချိုရောဂါလက္ခဏာမပြမီရှာဖွေတွေ့ရှိခဲ့လျှင်၊ များသောအားဖြင့်လူနာများ၏ဆွေမျိုးများတွင်အများဆုံး၊ တူညီ HLA စနစ်များနှင့်အတူဆွေမျိုးသားချင်းများ။ ပန်ကရိယ islet antigen သို့အလိုအလျောက်သန္ဓေတားခြင်းများသည် class G immunoglobulins များဖြစ်သည်။ I အမျိုးအစားဆီးချိုရောဂါအတွက် IgM သို့မဟုတ် IgA ပantibိပစ္စည်းများကိုစူးရှသောရောဂါဖြစ်ပွားမှုများ၌ပင်ရှာဖွေတွေ့ရှိခြင်းမရှိပါ။ β-cells ပျက်စီးခြင်း၏ရလဒ်အနေဖြင့် autoimmune ဖြစ်စဉ်ကိုဖြစ်ပေါ်စေသော antigen များကိုထုတ်လွှတ်သည်။ များစွာသောမတူညီသော autoantigens များသည် autoreactive T-Lymphocytes များဖြစ်သည့် preproinsulin (PPI)၊ glutamate decarboxylase (GAD)၊ အင်ဆူလင်နှင့်ဆက်စပ်သော antigen 2 (I-A2) နှင့်သွပ်သယ်ယူပို့ဆောင်ရေး (ZnT8) 30, 32 တို့ဖြစ်သည်။
ပုံ ၁ - အမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးမှုအတွက်ယူဆထားသည့်ပုံစံ၊ မျိုးရိုးဗီဇနှင့်ပြင်ပအချက်များထည့်သွင်းစဉ်းစားခြင်း
β-ဆဲလ်ပျက်စီးခြင်းပြီးနောက်၊ class 2 HLA မော်လီကျူးများသည်၎င်းတို့မျက်နှာပြင်ပေါ်တွင်ဖော်ပြခြင်းခံရသည်။ များသောအားဖြင့်ကိုယ်ခံအားမရှိသည့်ဆဲလ်များ၏မျက်နှာပြင်ပေါ်တွင်မရှိခြင်း။ ခုခံအားမဟုတ်သောဆဲလ်များမှ class 2 HLA antigen များအားထုတ်ဖော်ပြောဆိုခြင်းအားဖြင့်၎င်းအား antigen တင်ပြသည့်ဆဲလ်များအဖြစ်ပြောင်းလဲစေပြီး ၄ င်းတို့၏တည်ရှိမှုကိုအကြီးအကျယ်အန္တရာယ်ပြုသည် somatic ဆဲလ်များကလူတန်းစား 2 ၏ MHC ပရိုတိန်း၏ရုတ်တရက်စကားရပ်များအတွက်အကြောင်းပြချက်အပြည့်အဝနားလည်သဘောပေါက်ခြင်းမရှိပါ။ သို့သော်ထိုသို့γ-interferon နှင့်အတူβဆဲလ်များ၏ကြာရှည် in vitro ထိတွေ့မှုနှင့်အတူ, ထိုကဲ့သို့သောစကားရပ်ဖြစ်နိုင်ကြောင်းပြသခဲ့သည်။ ယင်း၏အစွန်းရောက်နေရာများတွင်အိုင်အိုဒင်းကိုအသုံးပြုခြင်းသည် thyrocytes ရှိ class 2 ရှိ MHC ပရိုတိန်းများနှင့်အလားတူဖော်ပြချက်ဖြစ်သည်။ ၎င်းသည်ဤဒေသများရှိ autoimmune သိုင်းရွိုက်ဒိုက်နှင့်အတူလူနာအရေအတွက်တိုးပွားစေသည်။ ဤအချက်ကိုလည်းβ-ဆဲလ်အပေါ်လူတန်းစား 2 MHC ပရိုတိန်း၏ထစ်အငေါ့စကားရပ်၏ဖြစ်ပျက်မှုအတွက်သဘာဝပတ်ဝန်းကျင်အချက်များ၏အခန်းကဏ္proကိုထေူ၏။ ထည့်သွင်းစဉ်းစားထားသည့်အချက်အလက်များသည် HLA မျိုးဗီဇ၏ allelic polymorphic ၏ဝိသေသလက္ခဏာများသည်βဆဲလ်များ၏အတန်း (၂) ၏ MHC ပရိုတိန်းများကိုဖော်ပြနိုင်သောစွမ်းရည်ကိုသက်ရောက်စေနိုင်သည်။ ထို့ကြောင့်ဆီးချိုရောဂါအမျိုးအစား ၁ ကိုကြိုတင်ခန့်မှန်းနိုင်သည်။
ထို့အပြင်ခုနှစ်, အတော်လေးမကြာသေးမီကအင်ဆူလင်ထုတ်လုပ်βဆဲလ် cytotoxic CD8 + T က lymphocytes မှ peptides တင်ပြသူတို့၏မျက်နှာပြင်လူတန်းစား 1 MHC ပရိုတိန်းကိုဖော်ပြကြောင်းတွေ့ရှိခဲ့သည်။
အမျိုးအစား 1 ဆီးချိုရောဂါ၏ pathogenesis အတွက် T-Lymphocytes ၏အခန်းကဏ္.ကို
အခြားတစ်ဖက်တွင်, HLA စနစ်၏မျိုးဗီဇ polymorphic thymus အတွက်ရင့်ကျက်အပေါ်သို့ T-Lymphocytes ၏ရွေးချယ်ရေးဆုံးဖြတ်သည်။ HLA စနစ်၏မျိုးရိုးဗီဇအချို့ alleles များရှိနေခြင်းတွင်ပန်ကရိယβ-cell များ၏ autoantigen (s) အတွက် receptors သယ်ဆောင်သော T-Lymphocytes များကိုဖျက်သိမ်းခြင်းမရှိသော်လည်းရင့်ကျက်သောအဆင့်တွင်ကျန်းမာသောကိုယ်ခန္ဓာတွင်ထိုကဲ့သို့သော T-Lymphocytes များကိုဖျက်ဆီးပစ်သည်။ ။ ထို့ကြောင့်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုကြိုတင်ခန့်မှန်းထားခြင်းရှိလျှင်သွေးထဲတွင်အလိုအလျောက်တုံ့ပြန်သော T-Lymphocytes အချို့ပမာဏသည်သွေးထဲတွင်ပျံ့နှံ့သွားသည်။ ၎င်းသည်သွေးအတွင်းရှိ autoantigen (s) ၏အချို့သောအဆင့်တွင်လှုပ်ရှားသည်။ တစ်ချိန်တည်းမှာပင် autoantigen (s) အဆင့်သည်β-cell များ (ဓာတုပစ္စည်းများ၊ ဗိုင်းရပ်စ်များ) ကိုတိုက်ရိုက်ဖျက်ဆီးခြင်းသို့မဟုတ်ပန်ကရိယβ-cell antigen နှင့်ပက်သက်မှုမရှိသောသွေးထဲတွင်ဗိုင်းရပ်စ်များရှိနေခြင်းကြောင့်အမြင့်ဆုံးအဆင့်သို့တက်နိုင်သည်။
T-regulation cells (Treg) သည် autoreactive T-Lymphocytes များ၏လုပ်ဆောင်မှုကိုတိုက်ရိုက်ပါဝင်ပတ်သက်စေပြီး homeostasis နှင့် auto-tolerance 16, 29. တို့ကို Treg ဆဲလ်များကအလိုအလျောက်ရောဂါပိုးမွှားမှကာကွယ်ပေးသည်။ စည်းမျဉ်းစည်းကမ်းများ T ဆဲလ်များ (Tregs) သည် auto-tolerance၊ ကိုယ်ခံစွမ်းအား homeostasis နှင့် antitumor immunity ကိုထိန်းသိမ်းရန်တက်ကြွစွာပါ ၀ င်သည်။ သူတို့ကကင်ဆာ၏တိုးတက်မှုအတွက်အရေးပါသောအခန်းကဏ္ play မှယုံကြည်နေကြသည်။ ၎င်းတို့၏အရေအတွက်သည် ပိုမို၍ ရန်လိုသောရောဂါအခြေအနေနှင့်ဆက်နွယ်နေပြီးကုသမှုအချိန်ကိုကြိုတင်ခန့်မှန်းနိုင်သည်။ ထို့အပြင် Treg ဆဲလ်များ၏လုပ်ငန်းလည်ပတ်မှု (သို့) ကြိမ်နှုန်းကိုစည်းမျဉ်းသတ်မှတ်ခြင်းသည်ဆီးချိုရောဂါအပါအ ၀ င်အော်တိုမွန်ရောဂါများကိုဖြစ်ပေါ်စေနိုင်သည်။
Treg ဆဲလ်များသည်သူတို့၏မျက်နှာပြင်တွင် interleukin 2 receptors ကိုဖော်ပြသော T-Lymphocytes များ (ဆိုလိုသည်မှာ၎င်းတို့သည် CD25 +) ဖြစ်သည်။ effector T Lymphocytes မျက်နှာပြင်ပေါ်ရှိဖော်ပြချက်သည် activation ပြီးနောက်ဖြစ်ပေါ်သောကြောင့်သို့သော် CD25 သည် Treg ဆဲလ်များ၏သီးသန့်တိကျသောအမှတ်အသားမဟုတ်ပါ။ T-Regulation Lymphocytes ၏အဓိကအမှတ်အသားမှာဆဲလ်မျက်နှာပြင်ပေါ်ရှိ FoxP3 ကိုထုတ်ဖော်ထားသောဆဲလ်မျက်နှာပြင်ပေါ်တွင်ထုတ်ဖော်ပြောကြားသော intracellular ကူးယူခြင်းအချက်ဖြစ်သည်။ ၎င်းသည် IPEX သို့မဟုတ် XPID 9, 14, 26 ဟူ၍လည်း လူသိများသည်။ ၎င်းသည် T-regulating cells အတွက်အရေးကြီးဆုံးသောစည်းမျဉ်းစည်းကမ်းအချက်ဖြစ်သည်။ ထို့အပြင် exogenous IL-2 နှင့်ယင်း၏ receptor သည် Treg ဆဲလ်များ၏အရံပစ္စည်းရှင်သန်မှုတွင်အဓိကအခန်းကဏ္ play မှပါ ၀ င်သည်။
autoimmune ဖြစ်စဉ်ကိုβ-ဆဲလ်များ၏ပျက်စီးခြင်းအားဖြင့်, ဒါပေမယ့်ထိုကဲ့သို့သောဖျက်ဆီးခြင်းကြောင့်သူတို့ရဲ့သစ်များအစားထိုးစိုက်ပျိုးခြင်းဖြင့်အစပျိုးသည်ဟုယူဆချက်လည်းရှိပါတယ်။
ဆီးချိုမှမျိုးရိုးဗီဇ predisposition
ထို့ကြောင့်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုကြိုတင်ခန့်မှန်းတွက်ချက်ရန်အဓိကမျိုးရိုးဗီဇဆိုင်ရာပံ့ပိုးမှုများကို HLA စနစ်၏မျိုးဗီဇများမှလူတစ် ဦး ၏အဓိက histocompatibility complex ၏ class 2 ၏မော်လီကျူးများကို encoding genes များကပြုလုပ်သည်။ လက်ရှိတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုသိသိသာသာထိခိုက်စေသည့် HLA ဒေသ ၅၀ ထက်မကသောနေရာများရှိသည်။ ဤဒေသများစွာတွင်စိတ်ဝင်စားဖွယ်ဖြစ်သော်လည်းယခင်ကမသိသေးသောမျိုးရိုးဗီဇများပါဝင်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုနှင့်ဆက်နွှယ်သောမျိုးရိုးဗီဇဒေသများကိုများသောအားဖြင့် IDDM အသင်းအဖွဲ့ loci ကရည်ညွှန်းသည်။ HLA စနစ် (IDDM1 locus) ၏မျိုးဗီဇများအပြင်၊ 11p15 (IDDM2 locus)၊ 11q (IDDM4 locus), 6q နှင့်အင်ခရိုဂျင်ဒေသရှိအင်ဆူလင်ဗီဇများအပြင် ၁ ဒေသရှိဆီးချိုရောဂါနှင့်သိသိသာသာဆက်စပ်မှုရှိသည်။ (အင်ဇိုင်း glutamate decarboxylase ကို encode လုပ်သော GAD1 နှင့် GAD2, နှင့် superoxide dismutase ကို encode လုပ်သည့် SOD2 နှင့် Kidd သွေးအုပ်စုတည်နေရာ) သည်အရေးကြီးသောအခန်းကဏ္ play မှပါ ၀ င်နိုင်သည်။
T1DM နှင့်ဆက်စပ်သောအခြားအရေးကြီးသောနေရာများမှာ 1p13 PTPN22 ဗီဇ CTLA4 2q31၊ interleukin-2α receptor (IL2RA မှ encoded CD25)၊ 10p15 locus, IFIH1 (MDA5 ဟုလည်းလူသိများ) 2q24 ရှိနှင့်မကြာသေးမီကရှာဖွေတွေ့ရှိခဲ့သော CLEC16A (KIAA0350) တို့ဖြစ်သည်။ 16p13, 18p11 မှာ PTPN2 နှင့် 12q13 မှာ CYP27B1 ။
PTPN22 မျိုးရိုးဗီဇသည် LYP ဟုလည်းခေါ်သည့် lymphoid tyrosine phosphatase ပရိုတိန်းကို encode လုပ်သည်။ PTPN22 သည် T ဆဲလ်ဖွင့်ခြင်းနှင့်တိုက်ရိုက်သက်ဆိုင်သည်။ LYP သည် T-cell receptor (TCR) ၏ signal ကိုဖိနှိပ်သည်။ ဤသည်ဗီဇက TCR အချက်ပြတားဆီး၏ function ကိုလုပ်ဆောင်ကတည်းက T ဆဲလ်များ၏ function ကိုထိန်းညှိများအတွက်ပစ်မှတ်အဖြစ်အသုံးပြုနိုင်ပါသည်။
အဆိုပါ CTLA4 ဗီဇကို T-Lymphocyte ဆဲလ်ရဲ့မျက်နှာပြင်ပေါ်မှာ Co- receptors encoding ။ ၎င်းသည်အမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးမှုကိုသြဇာသက်ရောက်ရန်အတွက်ကောင်းမွန်သောကိုယ်စားလှယ်တစ် ဦး ဖြစ်သည်။
interleukin 2α receptor gene (IL2RA) တွင် exons ရှစ်မျိုးပါဝင်ပြီး (CD25 ဟုလည်းလူသိများသည်) IL-2 receptor ရှုပ်ထွေးသောαကွင်းဆက်ကို encode လုပ်သည်။ IL2RA သည်ကိုယ်ခံစွမ်းအားစည်းမျဉ်းဥပဒေတွင်အရေးကြီးသောအခန်းကဏ္ plays မှပါ ၀ င်သည်။ IL2RA သည်အထက်တွင်ဖော်ပြခဲ့သည့်အတိုင်း T-ဆဲလ်ကိုယ်ခံအားတုန့်ပြန်မှုနှင့် autoimmune ရောဂါများကိုဖိနှိပ်ရာတွင်သူတို့၏လုပ်ဆောင်မှုများအတွက်အရေးကြီးသောစည်းမျဉ်းစည်းကမ်း T ဆဲလ်များပေါ်တွင်ဖော်ပြသည်။ အဆိုပါ IL2RA ဗီဇ၏ဤ function ကိုဖြစ်ကောင်းစည်းမျဉ်း T ကဆဲလ်များ၏ပါဝင်မှုနှင့်အတူ, T1DM ၏ pathogenesis အတွက်၎င်း၏အလားအလာအခန်းကဏ္ indicates ဖော်ပြသည်။
အဆိုပါ CYP27B1 ဗီဇဗီတာမင် D ကို1α-hydroxylase encoding ။ ကိုယ်ခံစွမ်းအားကိုထိန်းညှိရာတွင်ဗီတာမင်ဒီ၏အရေးကြီးသောလုပ်ဆောင်မှုကြောင့်၎င်းကိုဗီဇပြောင်းလဲရန်ဗီဒီယိုအဖြစ်သတ်မှတ်သည်။ Elina Hipponen နှင့်လုပ်ဖော်ကိုင်ဖက်များသည် CYP27B1 မျိုးဗီဇသည်ဆီးချိုရောဂါအမျိုးအစား ၁ နှင့်ဆက်စပ်ကြောင်းတွေ့ရှိခဲ့သည်။ အဆိုပါမျိုးဗီဇဖြစ်ကောင်းကူးယူလွှမ်းမိုးများအတွက်ယန္တရားပါဝင်သည်။ လေ့လာမှုရလဒ်အရဗီတာမင် D သည်ပန်ကရိယβ-cell များသို့ ဦး တည်သော autoimmune တုံ့ပြန်မှုများကိုတစ်နည်းနည်းဖြင့်နှိမ်နင်းနိုင်သည်ဟုပြသခဲ့သည်။ ကူးစက်ရောဂါဆိုင်ရာအထောက်အထားများအရဗီတာမင် D ဖြည့်စွက်ခြင်းသည်ဆီးချိုအမျိုးအစား ၁ ကိုဖြစ်ပေါ်လာစေနိုင်သည်။
CLEC16A မျိုးဗီဇ (ယခင် KIAA0350) သည်ကိုယ်ခံအားဆဲလ်များ၌သီးသန့်ထုတ်ဖော်ပြသခြင်းနှင့်အမျိုးအစား C lectin ဒေသပရိုတိန်းအစီအစဉ်များကို encode လုပ်သည်။ Lymphocytes တွင်အထူး APCs (antigen-presenting cells) အဖြစ်ဖော်ပြသည်။ အထူးသဖြင့် C အမျိုးအစား lectins များသည် antigen ၏စုပ်ယူမှုနှင့်βဆဲလ်များတင်ပြမှုတွင်အရေးကြီးသောအလုပ်လုပ်သောအခန်းကဏ္ known မှပါ ၀ င်ကြောင်းလူသိများသည်။
ကြွက်များအတွက်အဓိက histocompatibility ရှုပ်ထွေးသောနှင့်ဆက်စပ်အင်ဆူလင် - မှီခိုဆီးချို၏မော်ဒယ်တစ် ဦး ကမျိုးရိုးဗီဇခွဲခြမ်းစိတ်ဖြာသည့်မျိုးရိုးဗီဇ၏ကွဲပြားခြားနားသောနေရာများရှိ 10 ကိုအခြားခန့်မှန်း loci နှင့်အတူအပြန်အလှန်အတွက်ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အဓိက histocompatibility ရှုပ်ထွေးသောပြသခဲ့သည်။
HLA စနစ်သည်မျိုးရိုးဗီဇဆိုင်ရာဆုံးဖြတ်ချက်ဖြစ်သည်ဟုယုံကြည်ရသည်မှာပန်ကရိယβ-ဆဲလ်များ၏ဗိုင်းရပ်စ်ပigိဇီဝဆေးများကိုကြိုတင်တွက်ချက်ခြင်းသို့မဟုတ်ဗိုင်းရပ်စ်ကာကွယ်ဆေး၏ပြင်းထန်မှုကိုထင်ဟပ်စေသည်။ အင်ဆူလင်ကိုမှီခိုသည့်ဆီးချိုရောဂါနှင့်အတူအင်တီဂျင် B8၊ Bwl5, B18, Dw3, Dw4, DRw3, DRw4 နှင့်မကြာခဏတွေ့ရသည်။ လူနာများတွင် B8 သို့မဟုတ် B15 HLA antigen များရှိနေခြင်းသည်ဆီးချိုရောဂါဖြစ်နိုင်ချေကို ၂ ဆမှ ၃ ဆနှင့် B8 နှင့် B15 တို့တစ်ပြိုင်တည်းရှိနေခြင်းဖြင့် ၁၀ ကြိမ်တိုးပွားစေကြောင်းပြသခဲ့သည်။ Dw3 / DRw3 haplotypes များကိုဆုံးဖြတ်ရာတွင်ဆီးချိုရောဂါဖြစ်နိုင်ခြေကို ၃.၇ ဆ၊ Dw4 / DRw4 - ၄.၉ နှင့် Dw3 / DRw4 - ၉.၄ ဆတိုးလာသညျ။
အမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးတိုးတက်မှုနှင့်ဆက်စပ်သော HLA စနစ်၏အဓိကမျိုးဗီဇများမှာ HLA-DQA1, HLA-DQA, HLA-DQB1, HLA-DQB, HLA-DRB1, HLA-DRA နှင့် HLA-DRB5 ဖြစ်သည်။ ရုရှားနှင့်ကမ္ဘာတဝှမ်းကျယ်ကျယ်ပြန့်ပြန့်သုတေသနပြုလုပ်ထားခြင်းကြောင့်ကွဲပြားခြားနားသော HLA gene alleles ပေါင်းစပ်မှုကအမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်နိုင်ခြေကိုမတူညီသောအကျိုးသက်ရောက်မှုများရှိကြောင်းတွေ့ရှိခဲ့သည်။ အန္တရာယ်မြင့်မားသော haplotypes DR3 (DRB1 * 0301-DQA1 * 0501-DQB * 0201) နှင့် DR4 (DRB1 * 0401,02,05-DQA1 * 0301-DQB1 * 0302) နဲ့ဆက်စပ်နေပါတယ်။ အလယ်အလတ်အန္တရာယ်ကို haplotypes DR1 (DRB1 * 01-DQA1 * 0101-DQB1 * 0501), DR8 (DR1 * 0801-DQA1 * 0401-DQB1 * 0402), DR9 (DRB1 * 0902-DQA1 * 0301-DQB1 * 0302) နဲ့ပေါင်းစပ်ထားသည်။ နှင့် DR10 (DRB2 * 0101-DQA1 * 0301-DQB1 * 0501) ထို့အပြင်အချို့သော allelic ပေါင်းစပ်မှုများသည်ဆီးချိုရောဂါဖြစ်ပွားမှုနှင့် ပတ်သက်၍ ကာကွယ်မှုသက်ရောက်မှုရှိသည်ကိုတွေ့ရှိခဲ့သည်။ ဤရွေ့ကား haplotypes DR2 (DRB1 * 1501-DQA1 * 0102-DQB1 * 0602), DR5 (DRB1 * 1101-DQA1 * 0102-DQB1 * 0301) - မြင့်မားသောကာကွယ်မှုကာကွယ်မှု၊ DR4 (DRB1 * 0401-DQA1 * 0301-DQB1 * ပါဝင်သည်) 0301), DR4 (DRB1 * 0403-DQA1 * 0301-DQB1 * 0302) နှင့် DR7 (DRB1 * 0701-DQA1 * 0201-DQB1 * 0201) - ကာကွယ်မှုရဲ့အလယ်အလတ်ဒီဂရီ။ ဆီးချိုရောဂါအမျိုးအစား ၁ ကိုဖြစ်ပေါ်စေခြင်းသည်လူ ဦး ရေပေါ်တွင်မူတည်ကြောင်းသတိပြုသင့်သည်။ ထို့ကြောင့်လူ ဦး ရေတစ်မျိုးတည်းတွင်အချို့သော haplotypes များသည်သိသာထင်ရှားသောအကာအကွယ်သက်ရောက်မှုရှိသည် (ဂျပန်)၊ နောက်တစ်ခုတွင်သူတို့သည်စကင်ဒီနေးဗီးယားနိုင်ငံများနှင့်သက်ဆိုင်သည်။
ဆက်လက်သုတေသန၏ရလဒ်အနေဖြင့်အမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးမှုနှင့်ဆက်နွှယ်သောမျိုးရိုးဗီဇအသစ်များကိုအမြဲတမ်းရှာဖွေတွေ့ရှိလျက်ရှိသည်။ ဆွီဒင်မိသားစုများတွင် ၂၃၆၀ SNP အမှတ်အသားများကိုခွဲခြမ်းစိတ်ဖြာသောအခါအဓိက histocompatibility ရှုပ်ထွေးသော locus နှင့် centromere ဒေသရှိကပ်လျက် loci အတွင်းရှိ ၁ ဆီးချိုရောဂါအမျိုးအစားနှင့် IDDM1 locus နှင့်ဆက်စပ်သည့်အချက်အလက်များကို HLA-DQ / region တွင်အများဆုံးတွေ့ရှိခဲ့ပြီးဖြစ်သည်။ DR ။ ထို့အပြင်၎င်းသည် centromeric အစိတ်အပိုင်းအတွက်, အသင်း၏အထွတ်အထိပ် inositol 1, 4, 5- triphosphate အဲဒီ receptor 3 (ITPR3) encoding မျိုးဗီဇဒေသ၌ရှိ၏ပြသခဲ့သည်။ ITPR3 အတွက်ခန့်မှန်းခြေလူ ဦး ရေ၏အန္တရာယ်မှာ ၂၁.၆% ဖြစ်ပြီး ITPR3 ဗီဇ၏အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုကိုဖော်ပြသည်။ ဒီ -General Compression ခွဲခြမ်းစိတ်ဖြာခြင်း ITPR3 ဗီဇပြောင်းလဲခြင်းသည်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုအပေါ်အကျိုးသက်ရောက်မှုကိုအတည်ပြုသည်။ ဤမျိုးရိုးဗီဇသည်အဓိက histocompatibility ရှုပ်ထွေးသောဒုတိယအတန်း၏မော်လီကျူးများကို encoding လုပ်သောမည်သည့်မျိုးရိုးဗီဇနှင့်မတူသည်။
အထက်တွင်ဖော်ပြခဲ့သည့်အတိုင်းမျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းချက်များအပြင်၊ ဆီးချိုရောဂါအမျိုးအစား ၁ ၏ဖွံ့ဖြိုးတိုးတက်မှုသည်ပြင်ပအချက်များကြောင့်ဖြစ်သည်။ ကြွက်များတွင်မကြာသေးမီကပြုလုပ်ခဲ့သည့်လေ့လာမှုများအရဤအချက်များအနက်မှတစ်ခုမှာဖျားနာသော autoimmune မိခင်မှသားစဉ်မြေးဆက်သို့ immunoglobulins ကိုကူးစက်ခြင်းဖြစ်သည်။ ဤကူးစက်မှု၏ရလဒ်အနေဖြင့်အမျိုးအနွယ်၏ ၆၅% သည်ဆီးချိုရောဂါဖြစ်ပွားခဲ့ပြီးတစ်ချိန်တည်းမှာပင်၊ immunoglobulins ကိုမိခင်အားသားစဉ်မြေးဆက်သို့ကူးစက်ခြင်းကိုတားဆီးသည့်အခါ ၂၀ ရာခိုင်နှုန်းသာကလေးငယ်တွင်ဖျားနာခဲ့သည်။
အမျိုးအစား ၁ နှင့် ၂ ဆီးချိုရောဂါ၏မျိုးရိုးဗီဇဆိုင်ရာဆက်နွယ်မှု
မကြာသေးမီကပထမနှင့်ဒုတိယအမျိုးအစားများအကြားရှိမျိုးရိုးဗီဇဆိုင်ရာဆက်နွယ်မှုနှင့် ပတ်သက်၍ စိတ်ဝင်စားဖွယ်အချက်အလက်များရရှိခဲ့သည်။ Li et al ။ (2001) သည်ဖင်လန်နိုင်ငံ၌ဆီးချိုရောဂါအမျိုးအစားနှစ်မျိုးလုံးရှိသောမိသားစုများ၏ပျံ့နှံ့မှုကိုအကဲဖြတ်ခြင်း၊ အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသည့်လူနာများတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါ၏မိသားစုသမိုင်းအကြားဆက်နွယ်မှု၊ glutamate decarboxylase (GADab) နှင့်ပက်သက်သည့် HLA-DQB1 မျိုးရိုးဗီဇနှင့်လေ့လာမှုတို့ကိုလေ့လာခဲ့သည်။ ။ ထို့နောက်အမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသည့်ရောနှောနေသောမိသားစုများတွင်၊ သူတို့သည်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်မိသားစုဝင်များရှိ HLA haplotype သည်အမျိုးအစား ၂ ဆီးချိုရောဂါအပေါ်သက်ရောက်မှုရှိမရှိလေ့လာခဲ့သည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူ ၁ ယောက်ထက်ပိုသောမိသားစု ၆၉၅ စုအနက် ၁၀၀ (၁၄%) တွင်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်ဆွေမျိုးများလည်းရှိသည်။ ရောနှောထားသောမိသားစုများမှဒုတိယဆီးချိုရောဂါရှိသူများသည် GAD ပADိပစ္စည်းများ (၁၈% နှင့် ၈ ရာခိုင်နှုန်းနှင့်နှိုင်းယှဉ်လျှင်) နှင့် DQB1 * 0302 / X မျိုးရိုးဗီဇ (၂၅% နှင့် ၁၂%) တွင်ဆီးချိုရောဂါရှိသည့်မိသားစုများမှလူနာများထက်ပိုများနိုင်သည်။ အမျိုးအစား 1 ဆီးချိုရောဂါ (4% နှင့်နှိုင်းယှဉ်လျှင် 27%) နှင့်အတူအရွယ်ရောက်ပြီးသူလူနာနှင့်နှိုင်းယှဉ်လျှင် DQB1 * 02/0302 genotype ၏အနိမ့်ကြိမ်နှုန်းရှိခဲ့သည်။ ရောထွေးနေသောမိသားစုများတွင်ဂလူးကို့စ်တင်ဆောင်ရန်အင်ဆူလင်တုံ့ပြန်မှုသည်ထိုကဲ့သို့သော haplotypes မပါဘဲလူနာများနှင့်နှိုင်းယှဉ်ပါကအန္တရာယ်ရှိသော HLA-DR3-DQA1 * 0501-DQB1 * 02 သို့မဟုတ် DR4 * 0401/4-DQA1 * 0301-DQB1 * 0302 haplotypes နှင့်အတူလူနာများတွင်ပိုမိုဆိုးရွားခဲ့သည်။ ဤအချက်သည် GAD ပantibိပစ္စည်းများ၏တည်ရှိမှုအပေါ်မူတည်သည်မဟုတ်။ ဆီးချိုရောဂါအမျိုးအစား ၁ နှင့် ၂ ကိုမိသားစုများ၌စုစည်းထားကြောင်းစာရေးသူများကကောက်ချက်ချခဲ့ကြသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူနာများတွင်ယေဘုယျမျိုးရိုးဗီဇနောက်ခံသည်အမျိုးအစား ၂ ဆီးချိုရောဂါကို autoantibodies များရှိနေခြင်းနှင့်ပtheိပစ္စည်းများရှိနေခြင်းမည်သို့ပင်ဖြစ်စေ၊ ၎င်းတို့၏လေ့လာမှုများက HLA locus ကြောင့်အမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါအကြားဖြစ်နိုင်ချေမျိုးရိုးဗီဇဆိုင်ရာအပြန်အလှန်အကျိုးသက်ရောက်မှုကိုအတည်ပြုသည်။
နိဂုံး
နိဂုံးချုပ်မှာတော့ကအတိတ် 10 နှစ်ကျော်သုတေသီများအမျိုးအစား 1 ဆီးချိုရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှု၏မျိုးရိုးဗီဇနှင့်ယန္တရား၏လေ့လာမှု၌ကြီးသောတိုးတက်မှုစေပြီမှတ်သားနိုင်ပါတယ်, သို့သော်, အမျိုးအစား 1 ဆီးချိုရောဂါမှ predisposition ၏အမွေဆက်ခံ၏ယန္တရားမသိရသေးဖြစ်နေဆဲ, မျှမမျှမျှတတမျှမျှတတမရှိဆီးချိုရောဂါဖွံ့ဖြိုးတိုးတက်မှု၏ဖွံ့ဖြိုးတိုးတက်မှု၏အားလုံးတွေ့ရှိချက်ကိုရှင်းပြလိမ့်မယ် ဒီinရိယာထဲမှာဒေတာ။ လက်ရှိအချိန်တွင်ဆီးချိုရောဂါလေ့လာမှုတွင်အဓိကအာရုံစိုက်မှုမှာဆီးချိုရောဂါနှင့် ပတ်သက်၍ ကွန်ပျူတာမော်ဒယ်လ်ဖြစ်သင့်သည်၊ ကွဲပြားခြားနားသောလူ ဦး ရေနှင့်အဆက်အစပ်ရှိသည့် alleles များ၏ကွဲပြားသောဆီးချိုရောဂါလက္ခဏာများနှင့်တစ် ဦး နှင့်တစ် ဦး အပြန်အလှန်ဆက်သွယ်မှုကိုထည့်သွင်းစဉ်းစားသင့်သည်။ ဤကိစ္စတွင်ခုနှစ်, အမျိုးအစား 1 ဆီးချိုရောဂါ၏ရှုထောငျ့အနေဖြင့်စိတ်ဝင်စားစရာအကောင်းဆုံးယန္တရားများ၏လေ့လာမှုဖြစ်နိုင်သည်: 1) thymus အတွက်ရွေးချယ်ရေးစဉ်အတွင်း autoreactive T-Lymphocytes ၏အသေခံခြင်း, 2) β-ဆဲလ်များကအဓိက histocompatibility ရှုပ်ထွေးမော်လီကျူး၏ပုံမှန်မဟုတ်သောစကားရပ်, β-ဆဲလ်များအကြားမညီမျှမှု, 3) autoreactive နှင့်စည်းမျဉ်းအကြားမညီမျှမှု T-Lymphocytes အပြင်အမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်ဆက်စပ်မှုရှိသည့် loci နှင့် autoimmunity ဖွံ့ဖြိုးမှု၏ယန္တရားများအကြားအလုပ်လုပ်တဲ့ဆက်သွယ်မှုရှာဖွေရေး။ မကြာသေးမီကပြုလုပ်ခဲ့သောလေ့လာမှုများမှရလဒ်များအရဆီးချိုရောဂါဖွံ့ဖြိုးတိုးတက်မှုနှင့်၎င်းကိုအမွေဆက်ခံခြင်း၏မျိုးရိုးဗီဇဆိုင်ရာယန္တရားများကိုအပြည့်အဝဖော်ထုတ်ခြင်းသည်အလွန်ဝေးကွာခြင်းမရှိဟုယူဆခြင်းဖြင့်ဖြစ်နိုင်သည်။
ဆီးချိုရောဂါဆိုတာဘာလဲ
ဆီးချိုရောဂါသည်လူ့ခန္ဓာကိုယ်သည်အခြားအစားအစာများအတွက်အစားအစာမှရရှိသောစွမ်းအင် (ဂလူးကို့စ်) ကိုအသုံးပြုသောရောဂါဗေဒတစ်ခုဖြစ်သည်။ တစ်ရှူးများနှင့်ကိုယ်တွင်းအင်္ဂါများကိုထောက်ပံ့ပေးမည့်အစား၎င်းသည်သွေးထဲ၌ရှိနေဆဲဖြစ်ပြီးအများဆုံးရောက်ရှိနေသည်။
သကြားချက်ချင်းလျှော့ချ! အချိန်ကြာလာသည်နှင့်အမျှဆီးချိုရောဂါသည်အမြင်အာရုံပြproblemsနာများ၊ အရေပြားနှင့်ဆံပင်အခြေအနေများ၊ အနာ၊ gangrene နှင့်ကင်ဆာအကျိတ်များကဲ့သို့သောရောဂါများအားလုံးကိုဖြစ်ပေါ်စေနိုင်သည်။ လူများသည်သူတို့၏သကြားပမာဏကိုပုံမှန်ဖြစ်စေရန်ခါးသီးသောအတွေ့အကြုံကိုသင်ကြားပေးခဲ့သည်။ ဆက်ဖတ်ပါ။
ခန်ဓာကိုယ်အတွင်းရှိဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုကိုထိန်းညှိပေးသည့်ပန်ကရိယဟော်မုန်း - အင်ဆူလင်ထုတ်လုပ်မှုမလုံလောက်ခြင်းသို့မဟုတ်ထုတ်လုပ်မှု၏ရလဒ်အနေဖြင့်ချိုးဖောက်ခြင်းဖြစ်သည်။ ဤပရိုတိန်းဟော်မုန်းသည်ဂလူးကို့စ် (glucose) ကိုဆဲလ်များသို့တိုးမြှင့်ခြင်း၊ ခန္ဓာကိုယ်အားစွမ်းအင်ဖြည့်တင်းပေးခြင်းနှင့်သွေးလည်ပတ်မှုစနစ်သွေးကြောများကိုလွတ်စေခြင်းများကိုအားပေးသည်။ ဂလူးကို့စ်ကိုကိုယ်တွင်းအင်္ဂါများသို့အချိန်မီသယ်ဆောင်ရန်အတွက်အင်ဆူလင်သည်မလုံလောက်ပါကရောဂါဖြစ်ပွားပါသည်။ ဆီးချိုရောဂါအမျိုးအစား ၂ မျိုးရှိသည်။ အမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါအကြားအဓိကခြားနားချက်မှာရောဂါ၏အကြောင်းရင်းဖြစ်သည်။ ထို့အပြင်ခြားနားချက်များအထူးသဖြင့်ရောဂါဗေဒ၏ဖွံ့ဖြိုးတိုးတက်မှု, သင်တန်းနှင့်ကုသမှုဖြစ်ကြသည်။ လူနာ၏ကျား / မ၊ အသက်နှင့်နေထိုင်ရာပေါ် မူတည်၍ ကွဲပြားမှုများရှိသည်။
နှစ် ဦး စလုံးအမျိုးအစားများ၏နှိုင်းယှဉ်ဝိသေသ
ဆီးချိုရောဂါပထမနှင့်ဒုတိယအမျိုးအစားနှိုင်းယှဉ်လက္ခဏာများကိုဇယားတွင်ဖော်ပြထားသည်။
| Parameter | ရလဒ် |
|---|---|