ကလေးများနှင့်မြီးကောင်ပေါက်များတွင် 1 အမျိုးအစားဆီးချိုရောဂါ: etiopathogenesis, လက်တွေ့, ကုသမှု
ပြန်လည်သုံးသပ်မှုသည်ခေတ်သစ်အမြင်များ၊ ကလေးငယ်များနှင့်ဆယ်ကျော်သက်များတွင်ဆီးချိုအမျိုးအစား ၁ ၏ဖွံ့ဖြိုးတိုးတက်မှုဆိုင်ရာရောဂါဗေဒ၊ ရောဂါဗေဒ၊ အင်ဆူလင်ကုထုံး၏ရောဂါလက္ခဏာများနှင့်အင်္ဂါရပ်များနှင့် ပတ်သက်၍ တင်ပြထားသည်။ ဆီးချိုရောဂါ ketoacidosis နှင့်၎င်း၏ကုသမှု၏အဓိကလက္ခဏာများကိုမီးမောင်းထိုးပြသည်။
ပြန်လည်သုံးသပ်မှုသည်ခေတ်သစ်အမြင်များ၊ ကလေးငယ်များနှင့်ဆယ်ကျော်သက်များတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါ၏ရောဂါဗေဒ၊ ရောဂါလက္ခဏာများနှင့်အင်ဆူလင်၏သွင်ပြင်လက္ခဏာများကိုတင်ပြသည်။ ဆီးချိုရောဂါ ketoacidosis နှင့်ကုသမှု၏အဓိကအင်္ဂါရပ်များကိုမီးမောင်းထိုးပြသည်။
Diabetes mellitus (DM) သည်ဇီဝဖြစ်စဉ်ဆိုင်ရာသန္ဓေသားဖျက်စီးမှုဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများဖြစ်သောချို့ယွင်းသောလျှို့ဝှက်ချက် (သို့) အင်ဆူလင်၏လုပ်ဆောင်မှုကြောင့်သို့မဟုတ်ဤရောဂါများပေါင်းစပ်မှုကြောင့်နာတာရှည် hyperglycemia ဖြင့်သွင်ပြင်လက္ခဏာရှိသည်။
ပထမဆုံးအကြိမ်ဆီးချိုရောဂါကိုလွန်ခဲ့သောနှစ်ပေါင်း ၂,၀၀၀ ကျော်ကရှေးဟောင်းအိန္ဒိယတွင်ဖော်ပြခဲ့သည်။ လက်ရှိတွင်ကမ္ဘာပေါ်တွင်ဆီးချိုရောဂါရှိသူလူ ဦး ရေသန်း ၂၃၀ ရှိပြီးရုရှား၌ ၂,၀၇၆,၀၀၀ ရှိသည်။ အမှန်မှာ၊ ဆီးချိုရောဂါပျံ့နှံ့မှုမှာပိုမိုမြင့်မားသည်၊ အဘယ်ကြောင့်ဆိုသော်၎င်း၏ငုပ်လျှိုးနေသောပုံစံများကိုထည့်သွင်းစဉ်းစားခြင်းမရှိသောကြောင့်ဆီးချိုရောဂါ၏ "ကူးစက်မှုမရှိသောရောဂါ" ရှိသည်။
ဆီးချိုရောဂါ၏အမျိုးအစားခွဲခြား
ခေတ်သစ်ခွဲခြားသတ်မှတ်ချက်အရ၊
- အမျိုးအစား ၁ ဆီးချိုရောဂါ (အမျိုးအစား ၁ ဆီးချိုရောဂါ)၊ ၎င်းသည်ငယ်စဉ်ကလေးဘဝနှင့်မြီးကောင်ပေါက်အရွယ်တို့တွင်ဖြစ်လေ့ရှိသည်။ ဒီရောဂါအမျိုးအစားနှစ်မျိုးခွဲခြားထားပါတယ် - က) autoimmune အမျိုးအစား 1 ဆီးချိုရောဂါ (βဆဲလ်များ၏ကိုယ်ခံစွမ်းအားဖျက်ဆီးခြင်း - အင်ဆူလင်)၊ (ခ) idiopathic type 1 ဆီးချို - βဆဲလ်များပျက်စီးခြင်းနှင့်အတူဖြစ်ပေါ်နေပေမယ့် autoimmune ဖြစ်စဉ်၏လက္ခဏာများမပါဘဲ။
- အမျိုးအစား 2 ဆီးချိုရောဂါ (အမျိုးအစား 2 ဆီးချို), ချို့ယွင်းလျှို့ဝှက်ချက်များနှင့်အင်ဆူလင်အရေးယူမှု (အင်ဆူလင်ကိုခုခံ) နှင့်အတူဆွေမျိုးအင်ဆူလင်ချို့တဲ့ခြင်းဖြင့်သွင်ပြင်လက္ခဏာ။
- ဆီးချိုရောဂါအမျိုးအစားများ။
- ကိုယ်ဝန်ဆီးချို။
ဆီးချိုရောဂါအမျိုးအစားများမှာအမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါတို့ဖြစ်သည်။ ဆီးချိုရောဂါအမျိုးအစား ၁ သည်ကလေးဘဝတွင်ထူးခြားသည်ဟုနှစ်ပေါင်းများစွာကြာမြင့်စွာကတည်းကယုံကြည်ခဲ့ကြသည်။ သို့သော်လွန်ခဲ့သောဆယ်စုနှစ်အတွင်းသုတေသနကဤပြောဆိုချက်ကိုတုန်လှုပ်စေခဲ့သည်။ သူသည်အနှစ် ၄၀ အကြာတွင်အရွယ်ရောက်သူများတွင်ဆီးချိုအမျိုးအစား ၂ ရှိသည့်ကလေးသူငယ်များတွင် ပို၍ သိလာခဲ့သည်။ အချို့နိုင်ငံများတွင်လူ ဦး ရေ၏မျိုးရိုးဗီဇလက္ခဏာများနှင့်အဝလွန်မှုပျံ့နှံ့မှုတို့ကြောင့်ကလေးငယ်များတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါထက်ကလေးများတွင်အမျိုးအစား ၂ ဆီးချိုပိုများသည်။
ဆီးချိုရောဂါကူးစက်ရောဂါ
တီထွင်ထားသောအမျိုးသားနှင့်ဒေသဆိုင်ရာကလေးများနှင့်ဆယ်ကျော်သက်များတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါမှတ်ပုံတင်ခြင်းသည်ကမ္ဘာ့လူ ဦး ရေနှင့်ပထဝီအနေအထားပေါ် မူတည်၍ ရောဂါဖြစ်ပွားမှုနှင့်ပျံ့နှံ့မှုကွဲပြားမှုကိုဖော်ပြသည် (တစ်နှစ်လျှင်ကလေး ၁၀၀၀၀၀ လျှင်ရောဂါဖြစ်ပွားမှု ၇ မှ ၄၀ အထိ) ။ ဆယ်စုနှစ်များစွာအတွင်းကလေးများအကြားတွင်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်းသည်တဖြည်းဖြည်းတိုးများလာခဲ့သည်။ လူနာလေးပုံတစ်ပုံသည်အသက် ၄ နှစ်အောက်ဖြစ်သည်။ ၂၀၁၀ အစတွင်ဆီးချိုရောဂါရှိသည့်ကလေးငယ် ၄၇၉.၆၀၀၀ သည်ကမ္ဘာတွင်မှတ်ပုံတင်ခဲ့သည်။ အသစ်ဖော်ထုတ်နိုင်သည့် ၇၅,၈၀၀ အရေအတွက်နှစ်စဉ်တိုးတက်မှုနှုန်း ၃% ။
နိုင်ငံတော်မှတ်ပုံတင်စာရင်းအရ ၂၀၁၁ ခုနှစ်၊ ၁.၁.၁၁ နေ့အထိဆီးချိုရောဂါရှိသည့်ကလေးသူငယ် ၁၇၁၁ ယောက်ကိုရုရှားဖက်ဒရေးရှင်းတွင်မှတ်ပုံတင်ပြီး ၂၉၁၁ ခုမှာရောဂါအသစ်ဖြစ်ပွားခဲ့သည်။ ရုရှားဖက်ဒရေးရှင်းရှိကလေးများ၏ပျမ်းမျှဖြစ်ပွားမှုနှုန်းမှာကလေး ၁၀၀၀၀ လျှင် ၁၁.၂ ဖြစ်သည်။ ရောဂါသည်မွေးရာပါဆီးချိုရောဂါရှိသော်လည်းမည်သည့်အသက်အရွယ်တွင်မဆိုပြန့်ပွားသော်လည်းပြင်းထန်သောကြီးထွားမှုကာလအတွင်းကလေးများသည်ဖျားနာခြင်း (အနှစ် ၄-၆ နှစ်၊ ၈-၁၂ နှစ်၊ အပျိုဖော်ဝင်) ။ ဆီးချိုရောဂါဖြစ်ပွားမှု၏ ၀.၅% တွင်နို့စို့ကလေးများကိုထိခိုက်သည်။
ဖြစ်ပွားမှုနှုန်းမြင့်မားသောနိုင်ငံများနှင့်မတူဘဲမော်စကိုလူ ဦး ရေတွင်အမြင့်ဆုံးတိုးလာခြင်းကြောင့်ဆယ်ကျော်သက်များကြောင့်ဖြစ်ပွားမှုနှုန်းတိုးလာသည်။
အမျိုးအစား 1 ဆီးချိုရောဂါ၏ Etiology နှင့် pathogenesis
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်မျိုးရိုးဗီဇအလိုက်ကြိုတင်ခန့်မှန်းထားသောတစ် ဦး ချင်းစီတွင်အလိုအလျောက်ရောဂါဖြစ်သည်။ ၎င်းသည်နာတာရှည် lymphocytic insulitis ယိုစိမ့်မှုသည်β-cell များကိုဖျက်ဆီးခြင်းနှင့် ဦး ဆောင်သည်မှာအင်ဆူလင်ချို့တဲ့မှုကိုဖြစ်ပေါ်စေသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါသည် ketoacidosis ဖွံ့ဖြိုးတိုးတက်မှုကိုပြသသည်။
အမျိုးအစား ၁ autoimmune ဆီးချိုအမျိုးအစားကိုကြိုတင်ခန့်မှန်းတွက်ချက်မှုသည်အမျိုးမျိုးသောမျိုးရိုးဗီဇစနစ်များသာမကအရာ ၀ တ္ထုများနှင့်အကာအကွယ်ပေးသည့် haplotypes များ၏အပြန်အလှန်သြဇာလွှမ်းမိုးမှုနှင့်အတူမျိုးဗီဇများစွာ၏အပြန်အလှန်အကျိုးသက်ရောက်မှုအားဖြင့်ဆုံးဖြတ်သည်။
autoimmune ဖြစ်စဉ်၏အစမှအစအမျိုးအစား ၁ ဆီးချိုရောဂါဖွံ့ဖြိုးမှုအထိကာလများစွာသည်လပေါင်းများစွာမှ ၁၀ နှစ်အထိကြာနိုင်သည်။
Islet ဆဲလ်များပျက်စီးခြင်းလုပ်ငန်းစဉ်များတွင်ဗိုင်းရပ်စ်ကူးစက်မှုများ (Coxsackie B, rubella စသည်)၊ ဓာတုပစ္စည်းများ (alloxan, nitrates, စသည်) သည်ပါဝင်နိုင်သည်။
β-ဆဲလ်များကိုအလိုအလျောက်ဖျက်ဆီးခြင်းသည်ရှုပ်ထွေးပြီးအဆင့်များစွာရှိသောလုပ်ငန်းစဉ်ဖြစ်သည်။ အင်ဆူလင်၏ဖွံ့ဖြိုးတိုးတက်မှုတွင်အဓိကအခန်းကဏ္ytကို cytotoxic (CD8 +) T-Lymphocytes ကပါဝင်သည်။
ခုခံအားကျဆင်းမှုရောဂါထိန်းချုပ်ခြင်းဆိုင်ရာခေတ်သစ်အယူအဆများအရရောဂါစတင်ခြင်းမှ စတင်၍ ဆီးချိုရောဂါ၏လက်တွေ့သရုပ်သဏ္toာန်တွင်အရေးပါသောအခန်းကဏ္ role မှပါ ၀ င်သည်။
β-ဆဲလ်များကိုအလိုအလျောက်ဖျက်ဆီးခြင်းအမှတ်အသားများတွင် -
၁) islet cell cytoplasmic autoantibodies (ICA)၊
၂) အင်ဆူလင်ဆန့်ကျင်ပantibိ (IAA)၊
၃) islet ဆဲလ်များ၏မော်လီကျူးအလေးချိန် ၆၄၀၀၀ kD (မော်လီကျူးသုံးခုပါဝင်သည်) နှင့်အတူ islet ဆဲလ်များ၏ပရိုတိန်းများ။
- အချိုမှု decarboxylase (ထွေအုပ်),
- tyrosine phosphatase (IA-2L)၊
- tyrosine phosphatase (IA-2B) အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်ပွားမှုမှာ autoantibodies အမျိုးမျိုးဖြစ်ပွားမှုကြိမ်နှုန်း: ICA - 70-90%, IAA - 43-69%, GAD - 52-77%, IA-L - 55-75% ။
ဆေးခန်းမတိုင်မီနှောင်းပိုင်းတွင်β-ဆဲလ်များ၏လူ ဦး ရေသည်စံသတ်မှတ်ချက်နှင့်နှိုင်းယှဉ်လျှင် ၅၀ မှ ၇၀ ရာခိုင်နှုန်းအထိကျဆင်းသွားပြီးကျန်သူများသည်အင်ဆူလင်ဓာတ်၏အခြေခံအဆင့်ကိုဆက်လက်ထိန်းသိမ်းထားဆဲဖြစ်သော်လည်းသူတို့၏အတွင်းစိတ်လှုပ်ရှားမှုမှာလျော့နည်းသွားသည်။
ကျန်ရှိနေသောβ-ဆဲလ်အရေအတွက်သည်အင်ဆူလင်လိုအပ်ချက်ကိုဖြည့်ဆည်းပေးနိုင်ခြင်းမရှိသောအခါဆီးချိုရောဂါ၏လက္ခဏာလက္ခဏာများပေါ်ပေါက်လာသည်။
အင်ဆူလင်သည်ဇီဝြဖစ်ပျက်မှုအားလုံးကိုထိန်းချုပ်သောဟော်မုန်းတစ်ခုဖြစ်သည်။ ၎င်းသည်ခန္ဓာကိုယ်အတွင်းရှိစွမ်းအင်နှင့်ပလတ်စတစ်ဖြစ်စဉ်များကိုထောက်ပံ့ပေးသည်။ အင်ဆူလင်၏အဓိကပစ်မှတ်အင်္ဂါများသည်အသည်း၊ ကြွက်သားနှင့် adipose တစ်ရှူးများဖြစ်သည်။ ၎င်းတို့တွင်အင်ဆူလင်သည် anabolic နှင့် catabolic သက်ရောက်မှုများရှိသည်။
အင်ဆူလင်၏ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုအပေါ်အကျိုးသက်ရောက်မှု
- အင်ဆူလင်သည်တိကျသော receptors များနှင့် ဆက်သွယ်၍ ဆဲလ်အမြှေးပါးများ၏သဘာ ၀ ကိုဂလူးကို့စ်သို့စိမ့် ၀ င်စေသည်။
- ဂလူးကို့စ်ဇီဝြဖစ်ပျက်မှုကိုထောက်ပံ့သောဆဲလ်အင်ဇိုင်းစနစ်များကိုလုပ်ဆောင်သည်။
- အင်ဆူလင်သည်အသည်းအတွင်းရှိဂလူးကို့စ်မှဂလိုင်ကဂျင်၏ပေါင်းစပ်မှုကိုထောက်ပံ့ပေးသောဂလိုင်ကဂျင် synthetase စနစ်ကိုလှုံ့ဆော်ပေးပါသည်။
- glycogenolysis (ဂလူးကို့စ်၏ဂလူးကို့စ်သို့ပြိုကွဲခြင်း) ကိုဖိနှိပ်သည်။
- gluconeogenesis (ပရိုတိန်းနှင့်အဆီများမှဂလူးကို့စ်ကိုပေါင်းစပ်ခြင်း) ကိုဖိနှိပ်သည်။
- သွေးထဲရှိဂလူးကို့စ်၏အာရုံစူးစိုက်မှုကိုလျော့နည်းစေသည်။
အဆီဇီဝြဖစ်ပေါ်အင်ဆူလင်၏အကျိုးသက်ရောက်မှု
- အင်ဆူလင် lipogenesis လှုံ့ဆော်။
- ၎င်းသည် antilipolytic အကျိုးသက်ရောက်မှုရှိသည် (lipocytes အတွင်းမှ adenylate cyclase ကိုတားဆီးနိုင်သည်၊ lipolysis ဖြစ်စဉ်များအတွက်လိုအပ်သော lipocytes ၏ cAMP ကိုလျော့နည်းစေသည်) ။
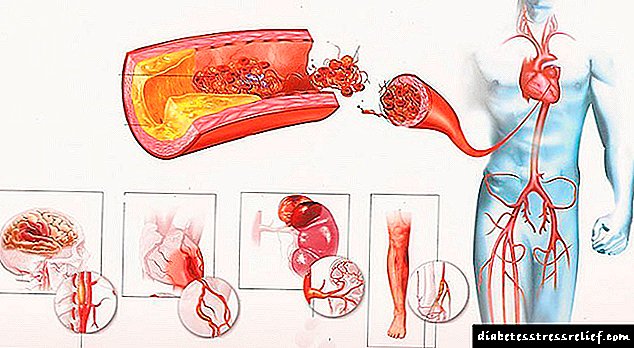
အင်ဆူလင်ချို့တဲ့မှုသည် lipolysis တိုးပွားလာခြင်း (adipocytes ရှိ triglycerides များကိုအခမဲ့ fatty acids (FFAs) သို့ပြိုကွဲစေခြင်း) ကိုဖြစ်စေသည်။ FFA ပမာဏတိုးများလာခြင်းကအသည်းကိုထိခိုက်စေပြီး၎င်း၏အရွယ်အစားကိုတိုးစေသည်။ အက်ဖ်အက်ဖ်အေ၏ပြိုကွဲခြင်းသည် ketone အလောင်းများဖြစ်ပေါ်လာခြင်းနှင့်အတူပိုမိုကောင်းမွန်စေသည်။
အင်ဆူလင်၏ပရိုတိန်းဇီဝြဖစ်ပျက်မှုအပေါ်အကျိုးသက်ရောက်မှု
အင်ဆူလင်သည်ကြွက်သားတစ်သျှူးတွင်ပရိုတင်းဓာတ်ပေါင်းစပ်ခြင်းကိုတိုးပွားစေသည်။ အင်ဆူလင်ချို့တဲ့ခြင်းသည်ကြွက်သားတစ်သျှူးများပြိုကွဲပျက်စီးခြင်း၊ နိုက်ထရိုဂျင်ပါဝင်သောထုတ်ကုန်များ (အမိုင်နိုအက်ဆစ်) များစုဆောင်းခြင်းကိုဖြစ်ပေါ်စေပြီးအသည်း၌ဂလူးကုန်းနိုဂျင်စီကိုဖြစ်ပေါ်စေသည်။
အင်ဆူလင်ချို့တဲ့ခြင်းသည် contrainsular ဟော်မုန်းများထုတ်လွှတ်မှု၊ glycogenolysis ကိုတက်စေခြင်း၊ gluconeogenesis တိုးပွားစေသည်။ ဤအရာအားလုံးသည် hyperglycemia၊ သွေး osmolarity တိုးပွားလာခြင်း၊ တစ်ရှူးများရေဓာတ်ခန်းခြောက်ခြင်း၊
immunulogical dysregulation အဆင့်သည်လနှင့်နှစ်များကြာနိုင်သည်။ β-cells (ICA, IAA, GAD, IA-L) နှင့်အမျိုးအစား ၁ ဆီးချိုရောဂါ (မျိုးရိုးဗီဇဆိုင်ရာအမှတ်အသားများ) နှင့်β-ဆဲလ်များမှ autoimmunity ၏အမှတ်အသားများကိုတွေ့ရှိနိုင်သည်။ ဆွေမျိုးအန္တရာယ်ကွဲပြားခြားနားသောတိုင်းရင်းသားအုပ်စုများအကြားကွဲပြားလိမ့်မည်။
ငုပ်လျှိုးနေသည့်ဆီးချိုရောဂါ
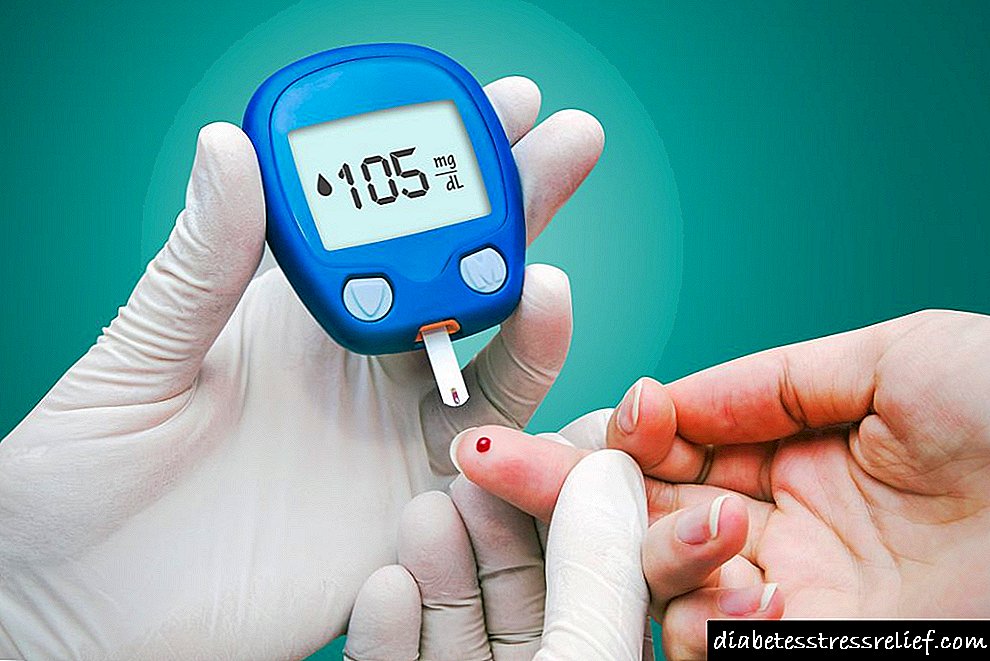
ပါးစပ်ဂလူးကို့စသည်းခံစိတ်စမ်းသပ်မှု (OGTT) အတွင်း (ဂလူးကို့စ်ကို ၁.၇၅ ဂရမ် / ခန္ဓာကိုယ်အလေးချိန်အမြင့်ဆုံး ၇၅ ဂရမ်အထိအသုံးပြုသည်ဆိုပါက) အကယ်၍ သွေးထဲရှိဂလူးကို့စ်ပမာဏသည် ၇.၈၊
ကျန်းမာသူတစ် ဦး တွင်ဆီး၌ဂလူးကို့စ်မရှိသလောက်ဖြစ်သည်။ ဂလူးကို့စ်ရီယမ်သည်ဂလူးကို့စ်၏ပါဝင်မှုသည် ၈.၈၈ မီလီမီတာ / အယ်လ်လီယမ်အထက်တွင်ရှိသောအခါတွေ့ရှိရသည်။
Ketone အလောင်းများ (acetoacetate, β-hydroxybutyrate နှင့် acetone) ကိုအခမဲ့ဖက်တီးအက်ဆစ်ကနေအသည်းထဲမှာဖွဲ့စည်းထားပါသည်။ သူတို့ရဲ့တိုးအင်ဆူလင်ချို့တဲ့နှင့်အတူကြည့်ရှုလေ့လာသည်။ ဆီး၌ acetoacetate ကိုဆုံးဖြတ်ရန်နှင့်သွေးထဲတွင်β-hydroxybutyrate အဆင့် (> 0.5 mmol / L) အတွက်စမ်းသပ်မှုများရှိသည်။ ketoacidosis မပါဘဲအမျိုးအစား ၁ ဆီးချို၏ decompensation အဆင့်တွင်, acetone အလောင်းများနှင့် acidosis ပျက်ကွက်နေကြသည်။
Glicated ဟေမိုဂလိုဘင်။ သွေးထဲတွင်ဂလူးကို့စသည်ဟီမိုဂလိုဗင်မော်လီကျူးနှင့်ပေါင်းစပ်လိုက်သောဟီမိုဂလိုဘင် (စုစုပေါင်း HBA) နှင့်မသက်ဆိုင်ဘဲဆက်နွယ်နေသည်။1 သို့မဟုတ်၎င်း၏အစိတ်အပိုင်း "ကို C" NVA1s), တနည်း, 3 လဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်၏ပြည်နယ်ကိုထင်ဟပ်။ HBA အဆင့်1 - ၅ မှ ၇.၈% သာမန်အသေးအဖွဲပမာဏ (HBA)1s) - 4-6% ။ hyperglycemia နှင့်အတူ glycated ဟေမိုဂလိုဘင်မြင့်မားသည်။
Differential ကိုရောဂါ
ယနေ့အချိန်အထိအမျိုးအစား ၁ ဆီးချိုရောဂါ၏ရောဂါလက္ခဏာသည်သက်ဆိုင်ဆဲဖြစ်သည်။ ၈၀% သောကလေးငယ်များတွင်ဆီးချိုရောဂါသည် ketoacidosis အခြေအနေတွင်ရှိနေသည်။ အချို့သောရောဂါလက္ခဏာများ၏ပျံ့နှံ့မှုအပေါ် မူတည်၍ တစ်ခုနှင့်တစ်ခုခွဲခြားရမည်ဖြစ်သည်။
၁) ခွဲစိတ်ကုသမှုဆိုင်ရာရောဂါ (စူးရှသောအူအတက်ရောင်ရောဂါ၊ "စူးရှသောဝမ်းဗိုက်")၊
၂) ကူးစက်တတ်သောရောဂါများ (တုပ်ကွေး၊ အဆုတ်ရောင်၊ နှောက်အမြှေးရောင်)၊
၃) အစာအိမ်နဲ့အူလမ်းကြောင်းရောဂါ (အစားအစာအဆိပ်အတောက်ဖြစ်ခြင်း၊ အစာအိမ်အူလမ်းကြောင်းရောဂါစသည်)၊
၄) ကျောက်ကပ်ရောဂါ (Pyelonephritis)၊
၅) အာရုံကြောစနစ်၏ရောဂါများ (ဦး နှောက်အကျိတ်၊ Vegovascular dystonia)၊
၆) ဆီးချိုရောဂါ။
ရောဂါ၏တဖြည်းဖြည်းနှင့်နှေးကွေးသောဖွံ့ဖြိုးတိုးတက်မှုကြောင့်အမျိုးအစား ၁ ဆီးချိုရောဂါ၊ အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အရွယ်ရောက်ပြီးသောဆီးချိုရောဂါများ (MODY) အကြားကွဲပြားခြားနားသောရောဂါလက္ခဏာကိုတွေ့ရှိနိုင်သည်။
ဆီးချိုရောဂါအမျိုးအစား ၁
အမျိုးအစား ၁ ဆီးချိုသည်အင်ဆူလင်ချို့တဲ့မှုကြောင့်ဖြစ်ပေါ်လာသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူကိုအင်ဆူလင်အစားထိုးကုသမှုပေးသည်။
ကျန်းမာသောလူတစ် ဦး တွင်အစာစားခြင်း (Basal) မည်သို့ပင်ရှိစေကာမူအင်ဆူလင်အရည်ကိုအဆက်မပြတ်ဖြစ်ပေါ်စေသည်။ သို့သော်အစာစားခြင်းအားဖြင့်အစာအာဟာရအလွန်မြင့်မားသောသွေးအားနည်းရောဂါကိုတုံ့ပြန်သည့်အနေဖြင့်၎င်း၏လျှို့ဝှက်ချက်ကိုတိုးမြှင့်ပေးသည်။ အင်ဆူလင်ကိုβဆဲလ်များကပေါ်တယ်စနစ်သို့လျှို့ဝှက်သည်။ ဂလူးကို့စ် (glucose) ကိုဂလူးကို့စ် (glycogen) အဖြစ်သို့ပြောင်းလဲရန်၎င်းရဲ့ ၅၀% ကိုအသည်းထဲမှာအသုံးပြုပါတယ်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူနာများတွင် exogenous အင်ဆူလင်ကိုအရေပြားအောက်တွင်ထိုးသွင်းသည်။ ၎င်းသည်ယေဘုယျသွေးကြောထဲ (ဖြည်းဖြည်းချင်းကျန်းမာသူများကဲ့သို့) အသည်းထဲသို့ ၀ င်ရောက်သည်။ ရလဒ်အနေနှင့် ၄ င်းတို့၏အသတ်ခံလိုက်ရသည့်ဂလီးကemiaသည်မြင့်မားပြီးနာရီနှောင်းပိုင်းတွင် hypoglycemia ကိုဖြစ်ပေါ်စေသည်။
အခြားတစ်ဖက်တွင်, ဆီးချိုရောဂါနှင့်အတူလူနာအတွက် glycogen အဓိကအားကြွက်သားထဲမှာသိုက်သည်နှင့်အသည်း၌၎င်း၏သိုက်လျှော့ချနေကြသည်။ ကြွက်သား glycogen normoglycemia ထိန်းသိမ်းခြင်းတွင်မပါဝင်ပါ။
ကလေးများတွင် biosynthetic (genetic engineering) နည်းလမ်းဖြင့်ရရှိသောလူ့အင်ဆူလင်ကိုပြန်လည်ပေါင်းစပ်ထားသော DNA နည်းပညာကိုအသုံးပြုသည်။
အင်ဆူလင်ဆေးပမာဏသည်ဆီးချိုရောဂါ၏အရွယ်နှင့်အရွယ်ပေါ်မူတည်သည်။ ပထမ ၂ နှစ်တွင်အင်ဆူလင်လိုအပ်ချက်သည်တစ်နေ့လျှင် ၀.၀.၀.၆.၆ ဦး / ကီလိုဂရမ်ရှိသည်။ လက်ရှိတွင်အများဆုံးပျံ့နှံ့အင်ဆူလင်၏စီမံခန့်ခွဲမှုအတွက်ပိုမိုပြင်းထန်သော (bolus-base) အစီအစဉ်ကိုလက်ခံရရှိခဲ့သည်။

Ultra-Short (သို့) တိုတိုလုပ်ဆောင်သောအင်ဆူလင်ကိုမိတ်ဆက်ပေးခြင်းဖြင့်အင်ဆူလင်ကုထုံးကိုစတင်ပါ (ဇယား ၁) ။ ပထမနှစ်ဘဝ၏ကလေးများအတွက်ပထမဆေးသည် 0.5-1 ယူနစ်၊ ကျောင်းနေကလေးများ 2-4 ယူနစ်အတွက်မြီးကောင်ပေါက်အရွယ် 4-6 ယူနစ်ဖြစ်သည်။ သွေးထဲရှိဂလူးကို့စ်ပမာဏပေါ် မူတည်၍ အင်ဆူလင်ကိုထပ်မံထိုးဆေးကိုချိန်ညှိသည်။ လူနာများ၏ဇီဝဖြစ်စဉ် parameters တွေကိုပုံမှန်နှင့်အတူ, သူတို့သည်တိုတောင်းခြင်းနှင့်တာရှည် - သရုပ်ဆောင်အင်ဆူလင်ပေါင်းစပ်ပြီးတစ် ဦး bolus- အခြေစိုက်စခန်းအစီအစဉ်သို့ပြောင်းရွှေ့နေကြသည်။
အင်ဆူလင်များကိုဖလားများနှင့်အရာတစ်ခုတွင်ရရှိနိုင်သည်။ အသုံးအများဆုံးအင်ဆူလင်ဆေးထိုးတံများ။
အင်ဆူလင်၏အကောင်းဆုံးဆေးပမာဏကိုရွေးချယ်ရန်ဂလူးကို့စ်စောင့်ကြည့်လေ့လာရေးစနစ် (CGMS) ကိုကျယ်ပြန့်စွာအသုံးပြုခဲ့သည်။ လူနာ၏ခါးပတ်ပေါ်တွင် ၀ တ်ဆင်ထားသောဤမိုဘိုင်းစနစ်သည် ၃ မိနစ်လျှင် ၅ မိနစ်တိုင်းသွေးထဲရှိဂလူးကို့စ်ပမာဏကိုမှတ်တမ်းတင်သည်။ ဤရွေ့ကားဒေတာကိုကွန်ပျူတာအပြောင်းအလဲနဲ့အကြောင်းမဲ့နေကြသည်နှင့် glycemic အတက်အကျမှတ်ချက်ပြုသောအပေါ်ဇယားများနှင့်ဂရပ်များပုံစံတင်ပြကြသည်။
အင်ဆူလင်ပန့်များ။ ဒါကခါးပတ်ပေါ်မှာဝတ်ဆင်ထားတဲ့မိုဘိုင်းအီလက်ထရောနစ်ကိရိယာတစ်ခု။ ကွန်ပျူတာဖြင့်ထိန်းချုပ်ထားသော (ချစ်ပ်) အင်ဆူလင်ပန့်သည်တိုတောင်းသောလုပ်ဆောင်နိုင်သောအင်ဆူလင်ပါ ၀ င်ပြီး mode နှစ်ခု၊ bolus နှင့် baseline တွင်ထောက်ပံ့သည်။
အစားအသောက်
ဆီးချိုရောဂါအတွက်အစားထိုးပေးရာတွင်အရေးပါသောအချက်တစ်ချက်မှာအစားအစာဖြစ်သည်။ အဟာရအထွေထွေအခြေခံမူများသည်ကျန်းမာသောကလေးနှင့်အတူတူပင်ဖြစ်သည်။ ပရိုတင်း၊ အဆီ၊ ဘိုဟိုက်ဒရိတ်နှင့်ကယ်လိုရီတို့၏အချိုးသည်ကလေး၏အသက်အရွယ်နှင့်ကိုက်ညီသင့်သည်။
ဆီးချိုရောဂါရှိသည့်ကလေးသူငယ်များတွင်အစားအစာ၏လက္ခဏာအချို့:
- လျှော့ချပါနှင့်ကလေးငယ်များအတွက်, လုံးဝသန့်စင်ပြီးသကြားဖယ်ရှားပစ်။
- အစားအစာများကိုပြုပြင်ရန်အကြံပြုပါသည်။
- နေ့လည်စာ၊ နေ့လည်စာ၊ ညစာနှင့်အဓိကအစားအစာများပြီးနောက် ၁.၂-၂ နာရီအကြာတွင်သုံးအစားအစာများပါ ၀ င်သင့်သည်။
အစားအစာ၏သကြားဓာတ်တိုးစေသောအကျိုးသက်ရောက်မှုမှာအဓိကအားဖြင့်ဘိုဟိုက်ဒရိတ်ပမာဏနှင့်အရည်အသွေးကြောင့်ဖြစ်သည်။
glycemic အညွှန်းကိန်းအရအစားအသောက်ထုတ်ကုန်များထွက်လာပြီးသွေးတွင်းသကြားဓာတ်များကိုလျင်မြန်စွာမြင့်တက်စေသည်။ သူတို့က hypoglycemia ရပ်တန့်ရန်အသုံးပြုကြသည်။
- သွေးတွင်းသကြားဓာတ်လျင်မြန်စွာမြင့်တက်စေသောအစားအစာများ (အဖြူရောင်ပေါင်မုန့်၊ crackers များ၊ စီရီရယ်၊ သကြား၊ သကြားလုံးများ) ။
- အသွေးသကြားဓာတ် (အာလူး၊ ဟင်းသီးဟင်းရွက်များ၊ အသား၊ ဒိန်ခဲ၊ ဝက်အူချောင်းများ) ကိုအတန်အသင့်တိုးပွားစေသည်။
- သွေးတွင်းသကြားဓာတ်ကိုဖြည်းဖြည်းချင်းတိုးပွားစေသည့်အစားအစာများ (အမျှင်ဓာတ်၊ အညိုရောင်ပေါင်မုန့်၊ ငါးကဲ့သို့သောအဆီများများ) ။
- သွေးသကြားဓာတ်တိုးစေသည့်အစားအစာများသည်ဟင်းသီးဟင်းရွက်များဖြစ်သည်။
ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု
ကာယလေ့ကျင့်ခန်းသည်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုကိုထိန်းညှိပေးသည့်အရေးကြီးသောအချက်တစ်ချက်ဖြစ်သည်။ ကျန်းမာသောလူများတွင်ကာယလေ့ကျင့်ခန်းလုပ်ခြင်းဖြင့်တစ်ပြိုင်နက်တည်း contrainsular hormones ထုတ်လုပ်မှုတိုးတက်လာခြင်းနှင့်အတူအင်ဆူလင်လျှို့ဝှက်ချက်ကိုလျော့နည်းစေသည်။ အသည်း၌, non- ဘိုဟိုက်ဒရိတ် (gluconeogenesis) ဒြပ်ပေါင်းများမှဂလူးကို့စထုတ်လုပ်မှုတိုးမြှင့်ထားသည်။ ၎င်းသည်လေ့ကျင့်ခန်းပြုလုပ်ရာတွင်၎င်းကိုကြွက်သားများကဂလူးကို့စ်အသုံးပြုမှုပမာဏနှင့်ညီမျှသည်။
လေ့ကျင့်ခန်းများပြင်းထန်လာသည်နှင့်အမျှဂလူးကို့စ်ထုတ်လုပ်မှုမြင့်တက်လာသည်။ အဆိုပါဂလူးကို့စအဆင့်ကိုတည်ငြိမ်နေဆဲဖြစ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါတွင် exogenous အင်ဆူလင်၏လုပ်ဆောင်မှုသည်ရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုအပေါ်မူတည်သည်မဟုတ်ပါ။ contra-hormonal hormones ၏အကျိုးသက်ရောက်မှုသည်ဂလူးကို့စ်ပမာဏကိုပြင်ဆင်ရန်မလုံလောက်ပါ။ ဤကိစ်စတှငျ, လေ့ကျင့်ခန်းကာလအတွင်းသို့မဟုတ်ကချက်ချင်းပြီးနောက် hypoglycemia လေ့လာတွေ့ရှိနိုင်ပါသည်။ မိနစ် ၃၀ ကျော်ကြာသောကာယလှုပ်ရှားမှုပုံစံအားလုံးနီးပါးသည်အစားအသောက်နှင့် / သို့မဟုတ်အင်ဆူလင်ပမာဏကိုချိန်ညှိရန်လိုအပ်သည်။
ကိုယ်ပိုင်ထိန်းချုပ်မှု
ချုပ်တည်းခြင်း၏ရည်မှန်းချက်မှာဆီးချိုရောဂါရှိသူနှင့်သူ၏မိသားစု ၀ င်များအားလွတ်လပ်စွာအကူအညီများပေးရန်ပညာပေးရန်ဖြစ်သည်။ ၎င်းတွင် -
- ဆီးချိုရောဂါနှင့်ပတ်သက်သောယေဘုယျသဘောတရားများ၊
- ဂလူးကို့စ်ဖြင့်ဂလူးကို့စ်ကိုဆုံးဖြတ်နိုင်စွမ်း၊
- အင်ဆူလင်ဆေးပမာဏကိုပြင်ပါ
- ပေါင်မုန့်ယူနစ်များကိုရေတွက်ပါ
- တစ် hypoglycemic ပြည်နယ်ကနေဖယ်ရှားပစ်ရန်စွမ်းရည်,
- ချုပ်တည်းတဲ့ဒိုင်ယာရီကိုသိမ်းထားပါ။
လူမှုလိုက်လျောညီထွေ
ကလေးတစ် ဦး တွင်ဆီးချိုရောဂါကိုဖော်ထုတ်သည့်အခါရောဂါသည်မိသားစု၏လူနေမှုပုံစံကိုအကျိုးသက်ရောက်သောကြောင့်မိဘများသည်မကြာခဏအရှုံးပေါ်လေ့ရှိသည်။ စဉ်ဆက်မပြတ်ကုသမှု, အာဟာရ, hypoglycemia, တစ်ပြိုင်နက်တည်းရောဂါများနှင့်အတူပြproblemsနာများရှိပါသည်။ ကလေးကြီးပြင်းလာသည်နှင့်အမျှရောဂါအပေါ်သူ၏သဘောထားကိုဖြစ်ပေါ်လာသည်။ အပျိုဖော်ဝင်ချိန်တွင်ဇီဝကမ္မဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာလူမှုဆိုင်ရာအချက်များကဂလူးကို့စ်ထိန်းချုပ်မှုကိုရှုပ်ထွေးစေသည်။ ဤအရာအားလုံးသည်မိသားစု ၀ င်များ၊ endocrinologist နှင့်စိတ်ပညာရှင်တို့ထံမှပြည့်စုံသောစိတ်ပိုင်းဆိုင်ရာအထောက်အပံ့လိုအပ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူများတွင်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုပမာဏ (ဇယား ၂) ။
(pre-prandial) သွေးသကြား 5-8 mmol / L. အစာရှောင်ခြင်း
အစာစားပြီးနောက် 2 နာရီ (postprandial) 5-10 mmol / L.
Glicated Hemoglobin (HBA)၁ ဂ)
V.V. Smirnov 1,ဆေးသိပ္ပံဆရာဝန်ပါမောက္ခ
အေအေ Nakula
GBOU VPO သူတို့ကို RNIMU ။ ရုရှားဖက်ဒရေးရှင်း၏ကျန်းမာရေး ၀ န်ကြီးဌာန N. I. Pirogov မော်စကို