ဆီးချိုရောဂါ၏အစောပိုင်းနှင့်နှောင်းပိုင်းရောဂါများ
ဆီးချိုရောဂါအမျိုးအစားနှစ်မျိုးလုံးတွင်နှောင်းပိုင်းတွင်ပိုမိုရှုပ်ထွေးလာသည်။ လက်တွေ့အားဖြင့်ဆီးချိုရောဂါ၏နောက်ကျသောနောက်ဆက်တွဲပြfiveနာ ၅ ခုမှာခွဲခြားထားသည် - macroangiopathy, nephropathy, retinopathy, neuropathy နှင့်ဆီးချိုခြေထောက် syndrome ရောဂါ။ အချို့သောဆီးချိုရောဂါအမျိုးအစားများအတွက်နောက်ကျသောနောက်ဆက်တွဲပြofနာများသည်၎င်းတို့၏အဓိကရောဂါဖြစ်ပွားစေသောဆက်စပ်မှုမှာနာတာရှည် hyperglycemia ဖြစ်သည်ဟူသောအချက်ကြောင့်ဆုံးဖြတ်သည်။ ဤကိစ်စ၌, CD-1 ၏ပေါ်ထွန်းသည့်အချိန်တွင်လူနာများတွင်နှောင်းပိုင်းတွင်ပြcomplနာများကုထုံး၏ထိရောက်မှုပေါ်မူတည်။ နှစ်နှင့်ဆယ်စုနှစ်ပြီးနောက်ဖွံ့ဖြိုးတိုးတက်ဘယ်တော့မှနီးပါးဘယ်တော့မှနီးပါး။ ဆီးချိုရောဂါ -၁ ၌အမြင့်ဆုံးလက်တွေ့တန်ဖိုးသည်ပုံမှန်အားဖြင့်ရရှိသည် ဆီးချို microangiopathy (nephropathy, retinopathy) နှင့် neuropathy (ဆီးချိုခြေထောက်ရောဂါ) ။ DM-2 တွင်မူဆန့်ကျင်ဖက်တွင်နောက်ကျသောရောဂါများကိုရောဂါစစ်ဆေးသည့်အချိန်တွင်တွေ့ရှိပြီးဖြစ်သည်။ ပထမတစ်ခုမှာ SD-2 သည်ရောဂါမပြမီကြာမြင့်စွာကပင်ပေါ်ပေါက်ခဲ့သောအချက်ကြောင့်ဖြစ်သည်။ ဒုတိယအချက်မှာ macroangiopathy အားဖြင့်ထင်ရှားသည့် atherosclerosis သည်ဆီးချိုရောဂါနှင့်များစွာသော pathogenesis link များရှိသည်။ ဆီးချိုရောဂါ -2, ဆီးချို၌ macroangiopathy, အရာရောဂါ၏အချိန်မှာလူနာများ၏ကျယ်ပြန့်အများစုအတွက်တွေ့ရှိသည်။ ရောဂါဖြစ်ပွားမှုတစ်ခုချင်းစီတွင်တစ် ဦး ချင်းစီနှောင်းပိုင်းတွင်ဖြစ်ပွားသောရောဂါလက္ခဏာများသည်ပြင်းထန်သောပုံစံဖြင့်ဖြစ်နိုင်ချေရှိသောရွေးချယ်စရာများပေါင်းစပ်ခြင်းအထိရောဂါ၏သိသိသာသာကြာသော်လည်း၊
နောက်ကျသောပြcomplနာများဖြစ်ကြသည် သေမင်း၏အဓိကအကြောင်းရင်း ဆီးချိုရောဂါရှိသူနှင့် ၄ င်း၏ပျံ့နှံ့မှုကိုထည့်သွင်းစဉ်းစားခြင်း - နိုင်ငံအများစုတွင်ဆေးဘက်ဆိုင်ရာနှင့်လူမှုရေးဆိုင်ရာကျန်းမာရေးပြproblemနာများဖြစ်သည်။ ဤကိစ်စတှငျ ကုသမှု၏အဓိကရည်မှန်းချက် နှင့်ဆီးချိုရောဂါနှင့်အတူလူနာများ၏လေ့လာရေးက၎င်း၏နှောင်းပိုင်းတွင်ရှုပ်ထွေးမှုများ၏ကာကွယ်တားဆီးရေး (မူလတန်း, အလယ်တန်း, ကောလိပ်) ကိုတားဆီးသည်။
၇.၈.၁ ။ ဆီးချို macroangiopathy
ဆီးချို macroangiopathy နှလုံးသွေးကြောဆိုင်ရာရောဂါ (IHD) မှထင်ရှားသည့်ဆီးချိုရောဂါရှိကြီးမားသောသွေးလွှတ်ကြောများကို atherosclerotic တွေ့ရှိမှုများကိုပေါင်းစပ်ခြင်း၊ ဦး နှောက်ဆိုင်ရာသွေးကြောများ၊ အနိမ့်ဆုံးအစွန်းများ၊ အတွင်းပိုင်းကိုယ်တွင်းအင်္ဂါများနှင့်သွေးလွှတ်ကြောသွေးတိုးရောဂါတို့ကိုပြန့်ပွားစေသည်။
Tab ။ 7L6 ။ ဆီးချို macroangiopathy
Etiology နှင့် pathogenesis
Hyperglycemia, သွေးလွှတ်ကြောသွေးတိုးရောဂါ, dyslipidemia, အဝလွန်ခြင်း, အင်ဆူလင်ကိုခံနိုင်ရည်, hypercoagulation, endothelial ကမောက်ကမဖြစ်မှု, oxidative စိတ်ဖိစီးမှု, စနစ်တကျရောင်ရမ်း
အမျိုးအစား ၂ ဆီးချိုရောဂါဖြင့်နှလုံးရောဂါဖြစ်ပွားခြင်းသည်ဆီးချိုရောဂါမရှိသောလမ်းများထက် ၆ ဆပိုမိုမြင့်မားသည်။ သွေးတိုးရောဂါကိုအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူ ၂၀% နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူ ၇၅% တွင်တွေ့ရှိရသည်။ အရံတန်ဆာများမှအရံ arteriosclerosis 10% နှင့်ဆီးချိုရောဂါနှင့်အတူလူနာ 8% အတွက်နှောက် thromboembolism ဖြစ်ပေါ်ပါသည်
အဓိကလက်တွေ့သရုပ်
ဆီးချိုရောဂါမရှိသောလူများနှင့်ဆင်တူသည်။ နာကျင်မှုမရှိသောအမှုများ၏ ၃၀% တွင်ဆီးချိုရောဂါ myocardial infarction နှင့်အတူ
ဆီးချိုရောဂါမရှိသောလူများနှင့်ဆင်တူသည်။
အခြားနှလုံးသွေးကြောဆိုင်ရာရောဂါများ၊ လက်ခဏာသွေးလွှတ်ကြောသွေးတိုးရောဂါ၊
သွေးတိုးရောဂါကိုကုသသည့်ဆေး၊ dyslipidemia ကိုပြုပြင်ခြင်း၊ သွေးပေါင်ချိန်သည့်ကုထုံး၊ နှလုံးရောဂါစစ်ဆေးခြင်းနှင့်ကုသခြင်း။
နှလုံးသွေးကြောဆိုင်ရာရောဂါအမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူ ၇၅% နှင့်အမျိုးအစား ၁ ဆီးချိုရောဂါလူနာ ၃၅% သည်သေသည်
Etiology နှင့် pathogenesis
ဖြစ်နိုင်သည်မှာဆီးချိုရောဂါမရှိသောလမ်းများသွေးကြောဆိုင်ရာရောဂါဗေဒနှင့်ရောဂါဗေဒနှင့်ဆင်တူသည်။ Atherosclerotic plaque များသည်ဆီးချိုရောဂါရှိသူများနှင့်မပါဘဲလမ်းများ၏ဏုဖွဲ့စည်းပုံနှင့်မတူပါ။ သို့သော်ဆီးချိုရောဂါတွင် ထပ်မံ၍ အန္တရာယ်များသောအချက်များပေါ်ပေါက်လာနိုင်သည်၊ သို့မဟုတ်ဆီးချိုရောဂါသည်လူသိများသောမဟုတ်သည့်အချက်များကိုပိုမိုဆိုးရွားစေသည်။ ဆီးချိုရောဂါရှိသူများတွင် -
၁ ။ ၎င်းသည်သွေးကြောကျဆင်းခြင်း၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်အန္တရာယ်အချက်တစ်ခုဖြစ်သည်။ အမျိုးအစား 2 ဆီးချိုရောဂါနှင့်အတူလူနာအတွက် HbAlc 1% တိုး
Myocardial Infarction ကူးစက်နိုင်သည့်အန္တရာယ် ၁၅ ရာခိုင်နှုန်းရှိသည်။ hyperglycemia ၏ atherogenic effect ၏ယန္တရားသည်လုံးဝမရှင်းလင်းပါ။ ၎င်းသည် LDL ၏နောက်ဆုံးဇီဝဖြစ်စဉ်ထုတ်ကုန်များနှင့်သွေးကြောနံရံ၏ကော်လာဂျင်များနှင့်ဆက်စပ်မှုရှိနိုင်သည်။
သွေးလွှတ်ကြောသွေးတိုးရောဂါ (အဟဟ) အဆိုပါ pathogenesis ခုနှစ်, အလွန်အရေးပါမှုကိုကျောက်ကပ်ဆိုင်ရာအစိတ်အပိုင်းတွဲဖြစ်ပါတယ် (ဆီးချို nephropathy) ။ ဆီးချို -၂ ရှိသွေးတိုးရောဂါသည်နှလုံးရောဂါနှင့်လေဖြတ်ခြင်းအတွက်နှလုံးရောဂါဖြစ်နိုင်ချေနည်းပါးသည်။
Dyslipidemia ။ DM-2 တွင်အင်ဆူလင်ကိုခုခံနိုင်စွမ်း၏အဓိကအစိတ်အပိုင်းဖြစ်သော Hyperinsulinemia သည် HDL ကိုလျော့နည်းစေခြင်း၊ triglycerides တိုးခြင်းနှင့်သိပ်သည်းဆလျော့နည်းခြင်းတို့ကိုဖြစ်စေသည်။ LDL ၏တိုးမြှင့် atherogenicity ။
အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူအများစုအပေါ်သက်ရောက်မှုရှိသောအဝလွန်မှုသည် atherosclerosis, myocardial infarction နှင့် stroke တို့အတွက်သီးခြားစွန့်စားမှုတစ်ခုဖြစ်သည် (အပိုဒ် ၁၁.၂ ကိုကြည့်ပါ) ။
အင်ဆူလင်ကိုခံနိုင်ရည်ရှိသည်။ Hyperinsulinemia နှင့်အင်ဆူလင် proinsulin ကဲ့သို့သောမော်လီကျူးများမြင့်မားခြင်းက aterosclerosis ဖြစ်ပွားမှုကိုတိုးစေပြီး endothelial ကမောက်ကမဖြစ်မှုနှင့်ဆက်စပ်မှုရှိသည်။
သွေးခဲ၏ချိုးဖောက်မှု။ ဆီးချိုရောဂါနှင့်အတူဖီဘရင်နိုဂျင်အဆင့်တိုးလာခြင်း၊ သွေးလွှတ်ကြောကိုဟိုက်ဒရိုဂျင်ပမာဏတိုးစေခြင်းနှင့်ဗွန်ဝီလ်ဘရန်ဒ်အချက်ကိုဆုံးဖြတ်သည်။ ရလဒ်အနေဖြင့်ခဲစနစ်၏ prothrombotic state ဖြစ်ပေါ်လာသည်။
Endothelial ကမောက်ကမဖြစ်မှု, plasminogen inhibitor activator နှင့်ဆဲလ်ကော်မော်လီကျူး၏တိုးလာစကားရပ်ဖြင့်သွင်ပြင်လက္ခဏာ။
Oxidative စိတ်ဖိစီးမှု ဓာတ်တိုး LDL နှင့် P2-isoprostanes ၏အာရုံစူးစိုက်မှုတစ်ခုတိုးဖို့ ဦး ဆောင်။
စနစ်တကျရောင်ရမ်းခြင်း fibrinogen နှင့် C- ဓာတ်တိုးပရိုတိန်း၏အသုံးအနှုနျးအတွက်တိုးလည်းမရှိရာ။
အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အတူနှလုံးရောဂါဖြစ်ပွားမှုကိုဖွံ့ဖြိုးစေသောအသိသာဆုံးအချက်များမှာ LDL မြင့်ခြင်း၊ HDL နိမ့်ခြင်း၊ သွေးတိုးရောဂါ၊ hyperglycemia နှင့်ဆေးလိပ်သောက်ခြင်းတို့ဖြစ်သည်။ ဆီးချိုရောဂါအတွက် atherosclerotic ဖြစ်စဉ်ကိုအတွက်ကွဲပြားခြားနားမှုတစ်ခုမှာပိုပြီးဘုံဖြစ်ပါတယ် အဆိုပါ occlusive ကိုတွေ့ရှိရပါသည်၏ idal သဘောသဘာဝ, တနည်းအားဖြင့် အတော်လေးသေးငယ်သည့်သွေးလွှတ်ကြောများမကြာခဏခွဲစိတ်ကုသမှုကုသမှုကိုရှုပ်ထွေးခြင်းနှင့်ဟောကိန်းပိုဆိုးလာသောဖြစ်စဉ်တွင်ပါဝင်ပတ်သက်နေကြသည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများတွင်နှလုံးရောဂါဖြစ်ပွားနိုင်ခြေအန္တရာယ်မှာဆီးချိုရောဂါမရှိသူများထက် ၆ ဆပိုမိုမြင့်မားပြီးအမျိုးသားများနှင့်အမျိုးသမီးများမှာလည်းအတူတူဖြစ်သည်။ သွေးတိုးရောဂါကိုအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူ ၂၀% နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူ ၇၅% တွင်တွေ့ရှိရသည်။ ယေဘုယျအားဖြင့်ဆီးချိုရောဂါရှိသူများတွင်၎င်းသည်လမ်းမရှိဘဲလမ်းများထက် ၂ ဆပိုမိုဖြစ်ပွားလေ့ရှိသည်။ Peripheral arteriosclerosis obliterans ဆီးချိုရောဂါနှင့်အတူလူနာများ၏ 10% အတွက်ဖြစ်ပေါ်ပါသည်။ ဦး နှောက်သန္ဓေသားလောင်း၏နှာချေခြင်းသည်ဆီးချိုရောဂါရှိသူ ၈% တွင် (ဆီးချိုရောဂါမရှိသူများထက် ၂-၄ ဆခများ) ဖြစ်သည်။
အခြေခံအားဖြင့်သူတို့သည်ဆီးချိုရောဂါမရှိသည့်လမ်းများနှင့်မတူပါ။ CD-2 ၏လက်တွေ့ပုံတွင် macrovascular ရှုပ်ထွေးမှုများ (myocardial infarction, လေဖြတ်ခြင်း, ခြေထောက်၏သွေးကြောဒဏ်ရာများ) ကိုမကြာခဏရှေ့တန်း တင်၍ သူတို့၏ဖွံ့ဖြိုးမှုကာလအတွင်းလူနာအားမကြာခဏ hyperglycemia ရောဂါလက္ခဏာပြနေသည်။ တစ်ချိန်တည်းမှာပင်ဆီးချိုရောဂါရှိသည့်လမ်းများရှိ myocardial infarction ၏ ၃၀% အထိသည်ပုံမှန် anginal attack (နာကျင်မှုမရှိသောနှလုံးရောဂါ) မဖြစ်ပွားဘဲဆက်လက်ဖြစ်ပွားနေသော autonomic အာရုံကြောဆိုင်ရာရောဂါလက္ခဏာများကြောင့်ဖြစ်နိုင်သည်။
သွေးကြောကျဉ်းခြင်း (CHD, cerebrovascular မတော်တဆမှု၊ ခြေထောက်သွေးကြောကျဉ်းခြင်း) ကိုရောဂါရှာဖွေဖော်ထုတ်ရန်အတွက်မူသည်ဆီးချိုရောဂါရှိသူများနှင့်ကွဲပြားသည်မဟုတ်။ တိုင်းတာခြင်း သွေးပေါင်ချိန် (BP) ကိုဆီးချိုရောဂါရှိသောလူနာတစ် ဦး ထံဆရာ ၀ န်သို့လာရောက်သည့်အခါတိုင်းနှင့်ညွှန်းကိန်း၏ဆုံးဖြတ်ချက်ကိုပြုလုပ်သင့်သည် lipid ရောင်စဉ် ဆီးချိုရောဂါအတွက်သွေး (စုစုပေါင်းကိုလက်စထရော၊ triglycerides, LDL, HDL) ကိုအနည်းဆုံးတစ်ကြိမ်ပြုလုပ်သင့်သည်။
အခြားနှလုံးသွေးကြောဆိုင်ရာရောဂါများ၊ လက်ခဏာသွေးလွှတ်ကြောသွေးတိုးရောဂါ၊
♦ သွေးပေါင်ချိန်ထိန်းချုပ်မှု။ ဆီးချိုရောဂါတွင်သွေးပေါင်ချိန်ပမာဏသည် 130 MMHg ထက်နည်းပြီး diastolic ၏ 80 MMHg သည် (ဇယား ၇.၃) ဖြစ်သည်။ လူနာအများစုသည်ဤရည်မှန်းချက်ကိုရောက်ရှိရန်သွေးပေါင်ချိန်မှီဆေးများလိုအပ်သည်။ ဆီးချိုရောဂါအတွက်သွေးတိုးရောဂါအတွက်ကုသမှုကိုရွေးချယ်ရန်ဆေးများမှာ ACE inhibitors နှင့် angiotensin receptor blockers တို့ဖြစ်ပြီးလိုအပ်ပါက thiazide diuretics ဆေးများဖြင့်ဖြည့်စွက်ထားသည်။ myocardial infarction ပြီးနောက်ဆီးချိုရောဂါရှိသူများအတွက်ရွေးချယ်နိုင်သောဆေးများသည် P-blockers ဖြစ်သည်။
dyslipidemia ၏ပြင်ဆင်ချက်။ lipid ရောင်စဉ်အညွှန်းကိန်း၏ရည်မှန်းချက်အဆင့်များကိုဇယားတွင်ဖော်ပြထားသည်။ ၇.၃ ။ hypolipidemic ကုထုံးအဘို့အရှေးခယျြ၏မူးယစ်ဆေးဝါးများ 3-hydroxy-3-methylglutaryl-CoA reductase (statins) ၏ inhibitors ဖြစ်ကြသည်။
Antiplatelet ကုထုံး။ Aspirin ကုထုံး (တစ်နေ့လျှင် ၇၅ မှ ၁၀၀ မီလီဂရမ်) ကိုနှလုံးသွေးကြောရောဂါ (မိသားစုသမိုင်း၊ သွေးတိုးရောဂါ၊ ဆေးလိပ်သောက်ခြင်း၊ dyslipidemia၊ microalbuminuria) နှင့်နှလုံးသွေးကြောဆိုင်ရာရောဂါလက္ခဏာများရှိသည့်လူနာများဖွံ့ဖြိုးတိုးတက်ရန်အန္တရာယ်ရှိသည့်နှစ်ပေါင်း ၄၀ အထက်ဆီးချိုရောဂါရှိသူများကိုညွှန်ပြသည်။ အလယ်တန်းကာကွယ်တားဆီးရေး။
နှလုံးရောဂါစစ်ဆေးခြင်းနှင့်ကုသခြင်း။ နှလုံးသွေးကြောဆိုင်ရာရောဂါအားဖယ်ထုတ်ရန်စိတ်ဖိစီးမှုစစ်ဆေးမှုများကိုနှလုံးသွေးကြောဆိုင်ရာရောဂါလက္ခဏာများရှိသည့်လူနာများနှင့် ECG နှင့်ရောဂါဗေဒရှာဖွေတွေ့ရှိချက်များတွင်ဖော်ပြထားသည်။
နှလုံးသွေးကြောဆိုင်ရာရောဂါများမှအမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူ ၇၅% နှင့်အမျိုးအစား ၁ ဆီးချိုရောဂါလူနာ ၃၅ ရာခိုင်နှုန်းသေဆုံးသည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါလူနာများ၏ ၅၀% သည်နှလုံးရောဂါ၏ဆိုးကျိုးများနှင့် ဦး နှောက် thromboembolism ရောဂါများကြောင့်သေဆုံးကြသည်။ ဆီးချိုရောဂါရှိသူများသည် myocardial infarction ကြောင့်သေဆုံးမှုသည် ၅၀% ကျော်သည်။
၇.၈.၂ ။ ဆီးချို retinopathy
ဆီးချို retinopathy (DR) - retinal သွေးကြော microangiopathy, microaneurysms, သွေးထွက်, exudative အပြောင်းအလဲများနှင့်အသစ်ဖွဲ့စည်းအသစ်သောသင်္ဘောများပြန့်ပွား၏ဖွံ့ဖြိုးတိုးတက်မှုအားဖြင့်သွင်ပြင်လက္ခဏာ, ရူပါရုံကိုတစ်စိတ်တစ်ပိုင်းသို့မဟုတ်ပြည့်စုံဆုံးရှုံးမှု (ဇယား 7.17) ။
DR ဖွံ့ဖြိုးတိုးတက်မှုတွင်အဓိက etiological အချက်မှာနာတာရှည် hyperglycemia ဖြစ်သည်။ အခြားအချက်များ (သွေးလွှတ်ကြောသွေးတိုးရောဂါ, dyslipidemia, ဆေးလိပ်သောက်, ကိုယ်ဝန်, etc) လျော့နည်းအရေးကြီးသောဖြစ်ကြသည်။
DR ၏ pathogenesis ၏အဓိကချိတ်ဆက်မှုများမှာ -
retinal သွေးကြော microangiopathy, hypoperfusion ၏ဖွံ့ဖြိုးတိုးတက်မှုနှင့်အတူသွေးကြောများ၏ lumen ကျဉ်း, microaneurysms ၏ဖွဲ့စည်းခြင်းနှင့်အတူသွေးကြောယိုယွင်း, တိုးတက်သော hypoxia, သွေးကြောပြန့်ပွားလှုံ့ဆော်ခြင်းနှင့်လွှာလွှာထဲမှာယိုယွင်းပျက်စီးခြင်းနှင့်ကယ်လစီယမ်ဆား၏အစစ်ခံဖို့ ဦး ဆောင်လမ်းပြ,
ပျော့ပျောင်းသော“ ဝါဂွမ်းအစက်အပြောက်များ” ပေါ်ပေါက်လာစေခြင်း၊
Tab ။ ၇.၁၇ ။ ဆီးချို retinopathy
Etiology နှင့် pathogenesis
နာတာရှည် hyperglycemia, လွှာသွေးကြော microangiopathy, လွှာ ischemia နှင့် neovascularization, arteriovenous shunts ၏ဖွဲ့စည်းခြင်း, vitreoretinal ဖြစ်ဖွယ်ရှိသောစွမ်းဆောင်ဆွဲ, လွှာငျးကှာနှင့် ischemic လွှာယိုယွင်း။
အလုပ်လုပ်သောလူ ဦး ရေအကြားမျက်စိကွယ်မှုအများဆုံးအဖြစ်အပျက်။ ၅ နှစ်ကြာပြီးနောက် CD-1 ကိုလူနာ ၈% နှင့် ၃၀ နှစ်ပြီးနောက်လူနာ ၉၈% တွင်တွေ့ရှိခဲ့သည်။ ရောဂါရှာဖွေချိန်တွင် CD-2 ကိုလူနာ ၂၀ မှ ၄၀% နှင့် ၁၅ နှစ်အကြာတွင် ၈၅% တွင်တွေ့ရှိရသည်။ CD-1 နှင့်အတူ, proliferative retinopathy အတော်လေးပိုပြီးဘုံဖြစ်ပြီး, CD-2 နှင့်အတူ maculopathy (maculopathy ၏ရောဂါဖြစ်ပွားမှု၏ 75%)
အဓိကလက်တွေ့သရုပ်
non-proliferative, preproliferative, proliferative retinopathy
Ophthalmological စာမေးပွဲသည်ရောဂါလက္ခဏာပြပြီးနောက် ၃-၅ နှစ်အတွင်းအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူများနှင့်ရောဂါလက္ခဏာပြပြီးနောက်ချက်ချင်းဆီးချိုအမျိုးအစား ၂ လူနာများအတွက်ညွှန်ပြသည်။ အနာဂတ်၌, ထိုကဲ့သို့သောလေ့လာမှုများနှစ်စဉ်ထပ်ခါတလဲလဲရမည်ဖြစ်သည်
ဆီးချိုရောဂါရှိသည့်လူနာများတွင်အခြားမျက်စိရောဂါများ
DM လျော်ကြေး, လေဆာ photocoagulation
ဆီးချိုရောဂါရှိသည့်လူနာ ၂% တွင်မျက်စိကွယ်ခြင်းကိုမှတ်တမ်းတင်ထားသည်။ DR နှင့်ဆက်စပ်သည့်မျက်မမြင်ရောဂါအသစ်များအကြိမ်ရေသည်တစ်နှစ်လျှင်လူ ဦး ရေ ၁၀၀၀၀၀ တွင် ၃.၃ ရောဂါဖြစ်ပွားသည်။ DM-1 နှင့်အတူ HbAlc ကို ၇.၀% သို့ကျဆင်းခြင်းသည် D P ဖွံ့ဖြိုးတိုးတက်မှု၏ ၇၅% လျော့ချမှုနှင့် DR တိုးတက်မှုအန္တရာယ်ကို ၆၀% လျှော့ချစေသည်။ DM-2 နှင့်အတူ HbAlc ၁% လျော့နည်းခြင်းသည် DR ဖွံ့ဖြိုးတိုးတက်မှုအန္တရာယ်ကို ၂၀% လျှော့ချစေသည်
သိပ်သည်းသော exudates ၏ဖွဲ့စည်းခြင်းနှင့်အတူ lipid အစစ်ခံ, shunts နှင့် aneurysms ၏ဖွဲ့စည်းခြင်းနှင့်အတူ retina အတွက် proliferating ရေယာဉ်များပြန့်ပွား, သွေးပြန်ကြော kdilatation နှင့်လွှာ hypoperfusion ၏ပိုမိုဆိုးရွားဖို့ ဦး ဆောင်လမ်းပြ,
စိမ့် ၀ င်ခြင်းနှင့်အမာရွတ်များဖြစ်ပေါ်ခြင်း၏အကြောင်းရင်းဖြစ်သည့် ischemia ၏နောက်ထပ်တိုးတက်မှုနှင့်အတူလုယက်မှုဖြစ်ရပ်ဆန်း။
ယင်း၏သွေးကြောပြိုကွဲခြင်းနှင့် vitreoretinal ဖြစ်ဖွယ်ရှိသောစွမ်းဆောင်ဆွဲ၏ဖွဲ့စည်းမှု၏ရလဒ်အဖြစ်လွှာငျးကှာ,
နှလုံးသွေးကြောပိတ်ဆို့မှုများ၊ အကြီးစားသွေးကြောဆိုင်ရာကျူးကျော်မှုနှင့် aneurysms ၏ကွဲလွဲမှုတို့ကြောင့်မျက်လုံး၏ပြန့်ပွားမှုကြောင့်ဆီးကျိတ်ကင်ဆာ (ဆီးချိုရောဂါအဆိပ်သင့်မှု) ကြောင့်ဖြစ်ရခြင်း၊
ဖွံ့ဖြိုးပြီးနိုင်ငံများမှလူများ၏လူနာများအကြား DR သည်မျက်စိကွယ်မှု၏အသုံးအများဆုံးအကြောင်းအရင်းဖြစ်သည်။ ဆီးချိုရောဂါရှိသူလူနာများတွင်မျက်မမြင်ဖြစ်ခြင်းသည်အထွေထွေလူ ဦး ရေထက်အဆ ၂၀ မှ ၂၀ ဆပိုများသည်။ CD-1 ကိုစစ်ဆေးသည့်အချိန်တွင် DR သည်မည်သည့်လူနာတွင်မဆိုရှာ။ မရပါ၊ ၅ နှစ်အကြာတွင်လူနာ ၈% တွင်ရောဂါနှင့်နှစ် ၃၀ ဆီးချိုရောဂါရှိသူများကို ၉၈% တွင်တွေ့ရှိသည်။ CD-2 ကိုစစ်ဆေးသည့်အချိန်တွင် DR သည်လူနာများ၏ ၂၀ မှ ၄၀% နှင့် CD-2 အတွေ့အကြုံ ၁၅ နှစ်ရှိသည့်လူနာများတွင် ၈၅% တွင်တွေ့ရှိရသည်။ CD-1 နှင့်အတူ, proliferative retinopathy အတော်လေးပိုပြီးဘုံနှင့် CD-2 နှင့်အတူ maculopathy (maculopathy ၏ရောဂါဖြစ်ပွားမှု၏ 75%) ဖြစ်ပါတယ်။
ယေဘူယျအားဖြင့်လက်ခံထားသောခွဲခြားသတ်မှတ်ချက်အရ DR ၏အဆင့်သုံးဆင့်ခွဲခြားထားသည် (ဇယား ၇.၁၈) ။
Retina ကိုဓာတ်ပုံရိုက်ခြင်းဖြင့်မျက်စိအထူးကုဆရာဝန်ကြီးအပါအ ၀ င်အပြည့်အစုံစစ်ဆေးခြင်းကိုရောဂါလက္ခဏာပြပြီးနောက် ၃-၅ နှစ်အကြာ ၃ နှစ်ကြာဆီးချိုရောဂါရှိသူများနှင့်၎င်းကိုတွေ့ရှိပြီးနောက်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများကိုညွှန်ပြသည်။ အနာဂတ်၌, ထိုကဲ့သို့သောလေ့လာမှုများနှစ်စဉ်ထပ်ခါတလဲလဲရမည်ဖြစ်သည်။
Tab ။ ၇.၁၈ ။ ဆီးချို Retinopathy ၏ခွဲခြား
လှာထဲမှာ microaneurysms, သွေးလွန်, ဖော, exudative foci ။ သွေးကြောများသည်သေးငယ်သောအစက်၊ လေဖြတ်ခြင်း (သို့) အဝိုင်းပုံသဏ္ofာန်မှောင်မိုက်သောအစက်အပြောက်များဖြစ်သည်။ Fundus ၏ဗဟိုတွင်သို့မဟုတ်လှာ၏နက်ရှိုင်းသောအလွှာများရှိအမြှုပ်များတစ်လျှောက်တွင်ရှိသည်။ Hard နှင့်ပျော့ပျောင်းသော exudates များသည်များသောအားဖြင့် fundus ၏အလယ်ပိုင်းတွင်တည်ရှိပြီးအဝါရောင်သို့မဟုတ်အဖြူရောင်ဖြစ်သည်။ ဤအဆင့်၏အရေးကြီးသောအစိတ်အပိုင်းမှာ retinal edema ဖြစ်သည်။ ၎င်းသည် macular ဒေသ၌သို့မဟုတ်ကြီးမားသောရေယာဉ်များတလျှောက်တွင်တည်ရှိသည် (ပုံ - ၇.၁၁ က)
သွေးပြန်ကြောကွဲလွဲချက်များ - သွေးကြောများမှသွေးကြောများထဲတွင်ကြည်လင်ပြတ်သားမှု၊ များစွာသောအစိုင်အခဲနှင့် "ဂွမ်း" exudates ။ Intraretinal microvascular ကွဲလွဲချက်များအများအပြားကြီးမားသောလွှာသွေးလွန် (ပုံ။ 7.11 ခ)
အဆိုပါ optic disc ကိုနှင့် retina ၏အခြားအစိတ်အပိုင်းများ Neovascularization, အစာရေစာသွေးသွန်, preretinal သွေးလွန်theရိယာ၌ fibrous တစ်သျှူးဖွဲ့စည်းခြင်း။ အသစ်ဖွဲ့စည်းထားသောရေယာဉ်များသည်အလွန်ပါးလွှာပြီးပျက်စီးလွယ်သောကြောင့်မကြာခဏသွေးပြန်ကြောများဖြစ်ပွားလေ့ရှိသည်။ Vitreoretinal ဖြစ်ဖွယ်ရှိသောစွမ်းဆောင်ရည်လွှာလွှာကိုငျးကှာစေပါတယ်။ အသစ်ဖြစ်ပေါ်လာသော Iris (rubeosis) သည်ရေတိမ်ကြီးများဖွံ့ဖြိုးလာခြင်း၏အကြောင်းရင်းဖြစ်သည် (ပုံ - ၇.၁၁ ဂ)
ဆီးချိုရောဂါရှိသည့်လူနာများတွင်အခြားမျက်စိရောဂါများ။
ဆီးချိုရောဂါဆိုင်ရာ retinopathy ကုသခြင်း၏အခြေခံနိယာမအပြင်အခြားနောက်ကျသောရောဂါများသည်ဆီးချိုရောဂါအတွက်အကောင်းဆုံးလျော်ကြေးငွေဖြစ်သည်။ ဆီးချိုရောဂါဆိုင်ရာ retinopathy နှင့်မျက်စိကွယ်ခြင်းကိုကာကွယ်ရန်အတွက်အထိရောက်ဆုံးသောကုသမှုမှာလေဆာရောင်ခြည်လွှတ်စက်ဖြင့်ပြုလုပ်ထားခြင်းဖြစ်သည်။ ရည်ရွယ်ချက်

- အစိုင်အခဲ exudative ကိုတွေ့ရှိရပါသည်
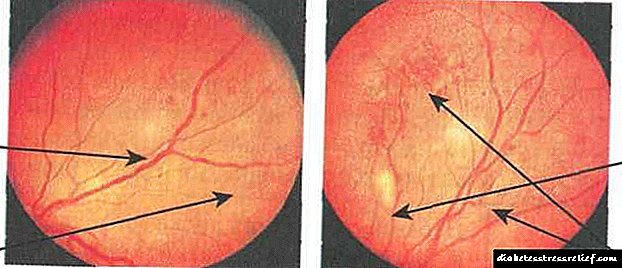
1 - ပျော့ပျော့သော exudative foci ၏ဖွဲ့စည်းခြင်း, 2 - သွေးကြောများ၏ညှဉ်းဆဲ, 3 - ပျော့ exudative foci, 4 - လွှာသွေးလွန်

၁ - မှန်ဘီလူး disc ၏ဒေသမှကျူစာကျောရိုးအသစ်များ၊ ၂ - retinal hemorrhages, 3 - neoplasms ၏ကြီးထွားမှု၊ ၄ - မညီမညာဖြစ်နေသော caliber ၏သွေးကြောများ။
သင်္ဘောသဖန်းပင်။7.11. ဆီးချို retinopathy:
(က) မပြန့်ပွားရေး၊ ခ) preproliferative (ဂ) proliferative
လေဆာရောင်ခြည်ဖိုတိုပြိုကွဲခြင်းသည်အသစ်ဖြစ်ပေါ်လာသောရေယာဉ်များလည်ပတ်မှုရပ်ဆိုင်းခြင်းဖြစ်သည်။ ၎င်းမှာပြင်းထန်သောရောဂါလက္ခဏာများဖြစ်သည့် hemophthalmus၊ traction retinal detachment, iris rubeosis နှင့် secondary glaucoma ကဲ့သို့သောပြင်းထန်သောပြthreatနာများဖြစ်ပေါ်စေသည်။
မျက်စိကွယ်ခြင်းကိုဆီးချိုရောဂါရှိသူလူနာ ၂% တွင် (အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူလူနာ ၃.၄% နှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါလူနာ ၁.၅ မှ ၂%) တွင်မှတ်ပုံတင်ထားသည်။ DR နှင့်အတူမျက်စိကွယ်မှုအသစ်များထပ်မံဖြစ်ပွားမှုသည်တစ်နှစ်လျှင်လူ ဦး ရေ ၁၀၀,၀၀၀ တွင် ၃.၃ ဖြစ်ပွားမှုဖြစ်သည်။ CD-1 နှင့်အတူ HbAlc ကို ၇.၀% သို့ကျဆင်းခြင်းသည် DR ဖွံ့ဖြိုးတိုးတက်မှုအန္တရာယ်ကို ၇၅% နှင့် DR ၏တိုးတက်မှုအန္တရာယ် ၆၀% လျှော့ချခြင်းကို ဦး တည်စေသည်။ DM-2 နှင့်အတူ HbAlc ကို ၁% လျှော့ချခြင်းသည် DR ဖွံ့ဖြိုးတိုးတက်မှုအန္တရာယ်ကို ၂၀% လျှော့ချစေသည်။
၇.၈.၃ ။ဆီးချို Nephropathy
ဆီးချို Nephropathy (DNF) ကို albuminuria (တစ်နေ့လျှင် albumin ၃၀၀ မီလီဂရမ်ကျော်သို့မဟုတ်ပရိုတင်းတစ်နေ့လျှင် ၀.၅ ဂရမ်ထက်ပိုသော proteinuria) နှင့် / သို့မဟုတ်ဆီးရောဂါရှိသူများရှိဆီးကျောက်ရောဂါရှိသူများရှိဆီးစစ်ခြင်းနှင့်နှလုံးရောဂါသို့မဟုတ်အခြားကျောက်ကပ်ရောဂါများကိုဆိုလိုသည်။ Microalbuminuria ကို Albumin 30-300 mg / day သို့မဟုတ် 20-200 μg / min ထုတ်လွှတ်ခြင်းအဖြစ်သတ်မှတ်သည်။
Etiology နှင့် pathogenesis
DNF အတွက်အဓိကအန္တရာယ်အချက်များမှာမိဘများတွင်ဆီးချိုရောဂါ၊ နာတာရှည် hyperglycemia၊ သွေးလွှတ်ကြောသွေးတိုးရောဂါ၊ dyslipidemia နှင့်ကျောက်ကပ်ရောဂါဖြစ်သည်။ DNF အဓိကအားထိခိုက်သောအခါ glomerular ယန္တရား ကျောက်ကပ်
ဖြစ်နိုင်သောတစ်ခုမှာဖြစ်နိုင်သောယန္တရား hyperglycemia glomerular ပျက်စီးမှု၏ဖွံ့ဖြိုးတိုးတက်ရေးကိုအထောက်အကူပြုရန်, ကြောင့်ဂလူးကို့စဇီဝြဖစ်စဉ်၏ polyol လမ်းကြောင်း၏တက်ကြွမှုကြောင့် sorbitol ၏စုဆောင်းခြင်းအဖြစ် glycation ၏အဆုံးထုတ်ကုန်များ၏နံပါတ်။
အမည်ရ Hemodynamic မမှန် intracranial သွေးလွှတ်ကြောသွေးတိုးရောဂါ (ကျောက်ကပ်၏ glomeruli အတွင်း၌သွေးပေါင်ချိန်တိုးခြင်း) pathogenesis ၏မရှိမဖြစ်အစိတ်အပိုင်းတစ်ခုဖြစ်သည်
intracubular သွေးတိုးရောဂါအတွက်အကြောင်းပြချက် arterioles ၏လေသံကိုချိုးဖောက်မှုဖြစ်ပါသည်: အတိုး၏တိုးပွားလာခြင်းနှင့်ကျဉ်း။
၎င်းသည် angiotensin-2 နှင့် endothelium ကဲ့သို့သော humoral အချက်များများစွာ၏လွှမ်းမိုးမှုအောက်တွင်သာမက glomerular မြေအောက်ခန်းအမြှေးပါး၏ electrolyte ဂုဏ်သတ္တိများကိုဖောက်ဖျက်သောကြောင့်ဖြစ်သည်။ ထို့အပြင် DNF ရှိလူနာအများစုတွင်ဆုံးဖြတ်ထားသည့်စနစ်တကျသွေးတိုးရောဂါသည်အူအတွင်းကြယ်များ၏သွေးတိုးရောဂါကိုအထောက်အကူပြုသည်။ Intra-stratum သွေးတိုးရောဂါ၏ရလဒ်အဖြစ်မြေအောက်ခန်းအမြှေးပါးများနှင့် filtration အပေါက်ပျက်စီး, မှတစ်ဆင့်မှတဆင့် သဲလွန်စကိုထိုးဖောက် (microalbuminuria), ထို့နောက် albumin ၏သိသိသာသာပမာဏ (proteinuria) ။ အဆိုပါမြေအောက်ခန်းအမြှေးပါးများ၏ thickening သူတို့ရဲ့ Electrolyte တွေဂုဏ်သတ္တိများအတွက်ပြောင်းလဲမှုကိုဖြစ်ပေါ်စေသည်, ဒါကြောင့်သူ့ဟာသူအတွက် filtration အပေါက်၏အရွယ်အစားပြောင်းလဲမှုမရှိခြင်း၌ပင် ultrafiltrate သို့ albumin ပိုမိုဝင်သော ဦး ဆောင်လမ်းပြ။
Tab ။ ၇.19. ဆီးချို Nephropathy
Etiology နှင့် pathogenesis
နာတာရှည် hyperglycemia, intracubic နှင့်စနစ်တကျသွေးလွှတ်ကြောသွေးတိုးရောဂါ, မျိုးဗီဇ predisposition
Microalbuminuria အမျိုးအစားသည်ဆီးချိုအမျိုးအစား ၁ မှ ၅ နှစ်မှ ၁၅ နှစ်အကြား ၆-၆၀% တွင်ဆုံးဖြတ်ထားသည်။ CD-2 နှင့် DNF သည်ဥရောပပြိုင်ပွဲ၏ ၂၅% နှင့်အာရှပြိုင်ပွဲတွင် ၅၀% တိုးတက်ခဲ့သည်။ CD-2 တွင် DNF ပျံ့နှံ့မှုမှာ ၄-၃၀% ဖြစ်သည်။
အဓိကလက်တွေ့သရုပ်
အစောပိုင်းအဆင့်တွင်ပျက်ကွက်ဖြစ်ကြသည်။ သွေးလွှတ်ကြောသွေးတိုးရောဂါ, nephrotic syndrome ရောဂါ, နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်
Microalbuminuria (albumin ထုတ်လွှတ်မှု ၃၀-၃၀၀ မီလီဂရမ် / တစ်ရက်သို့မဟုတ် ၂၀-၂၀၀ μg / min)၊ proteinuria၊ glomerular filtration နှုန်း၊ nephrotic syndrome ရောဂါလက္ခဏာများနှင့်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာချို့တဲ့ခြင်းလက္ခဏာများတိုးလာခြင်းနှင့်လျော့နည်းစေသည်။
အခြားကျောက်ကပ်ရောဂါများနှင့်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်ခြင်းအကြောင်းရင်းများ
microalbuminuria၊ ပရိုတိန်းအနိမ့်နှင့်ဆားဓာတ်ပါဝင်မှုနည်းသောအဆင့်မှစပြီးဆီးချိုရောဂါနှင့်သွေးတိုးရောဂါ၊ ACE inhibitors သို့မဟုတ် angiotensin receptor blockers တို့၏လျော်ကြေးငွေ။ နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုဖွံ့ဖြိုးတိုးတက်မှုနှင့်အတူ - hemodialysis, peritoneal Dialysis, ကျောက်ကပ်အစားထိုး
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူနာ ၅၀% နှင့် proteinuria ကိုရှာဖွေတွေ့ရှိသောအမျိုးအစား ၂ ဆီးချိုရောဂါ ၁၀% တွင် CRF သည်လာမည့် ၁၀ နှစ်အတွင်းဖွံ့ဖြိုးလာသည်။ အသက် ၅၀ နှစ်အောက်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူလူနာအားလုံး၏ ၁၅% သည် DNF ကြောင့်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုနှင့်ဆက်စပ်လျက်ရှိသည်
3.မျိုးရိုးဗီဇဓာတ်။လူနာများ၏ဆွေမျိုးများ တိုးမြှင့်ကြိမ်နှုန်းနှင့်အတူ DNF နှင့်အတူသွေးလွှတ်ကြောသွေးတိုးရောဂါတွေ့ရှိနိုင်ပါသည်။ DNF နှင့် ACE gene polymorphic အကြားဆက်နွယ်မှု၏သက်သေအထောက်အထားရှိသည်။ DNF ၏ဏုကြည့်ခြင်းဆိုင်ရာစစ်ဆေးမှုသည် glomeruli ၏အခြေခံအမြှေးပါးများထူလာခြင်း၊ mesangium တိုးချဲ့ခြင်းနှင့် arterioles များသယ်ဆောင်ခြင်းနှင့်သယ်ဆောင်ရာတွင်အမျှင်ပြောင်းလဲခြင်းများကိုဖော်ပြသည်။ နာတာရှည်နှင့်အတူဆေးခန်းတသမတ်တည်းသောနောက်ဆုံးအဆင့်မှာ ကျောက်ကပ်ဆိုင်ရာပျက်ကွက် (CRF), focal (Kimmelstyle-Wilson) ကိုဆုံးဖြတ်ပြီး Glomerulosclerosis ကိုပျံ့နှံ့စေသည်။
Microalbuminuria အမျိုးအစားသည်ဆီးချိုအမျိုးအစား ၁ မှ ၅ နှစ်မှ ၁၅ နှစ်အကြား ၆-၆၀% တွင်ဆုံးဖြတ်ထားသည်။ DNF ကိုအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူ ၃၅%၊ ၁၅ နှစ်အောက် 1 အမျိုးအစားဆီးချိုရောဂါရှိသူများနှင့်ယောက်ျားများတွင်ပိုမိုဆုံးဖြတ်သည်။ CD-2 နှင့် DNF သည်ဥရောပပြိုင်ပွဲ၏ ၂၅% နှင့်အာရှပြိုင်ပွဲတွင် ၅၀% တိုးတက်ခဲ့သည်။ CD-2 တွင် DNF ပျံ့နှံ့မှုမှာ ၄-၃၀% ဖြစ်သည်။
သွယ်ဝိုက် DNF နှင့်ဆက်စပ်ကြောင်းအတော်လေးအစောပိုင်းလက်တွေ့သရုပ်သွေးလွှတ်ကြောသွေးတိုးရောဂါဖြစ်ပါတယ်။ သည်အခြားဆေးခန်းသိသာသရုပ်နောက်ကျဖြစ်ကြသည်။ ဤရွေ့ကား nephrotic ရောဂါလက္ခဏာနှင့်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်၏သရုပ်။
ဆီးချိုရောဂါရှိသူများအတွက် DNF စစ်ဆေးခြင်းတွင်နှစ်စဉ်စစ်ဆေးခြင်းပါဝင်သည် microalbuminuria ရောဂါလက္ခဏာပြပြီးနောက် 5 နှစ်နှင့် DM-2 နှင့်အတူ - ချက်ချင်း၎င်း၏ရှာဖွေတွေ့ရှိပြီးနောက်။ ထို့အပြင်၊ သင်တွက်ချက်ရန်အနည်းဆုံးနှစ်စဉ် creatinine အဆင့်ကိုဆုံးဖြတ်ရန်လိုအပ်သည် glomerular filtration နှုန်းထားများ (SCF) SCF ဖြစ်နိုင်သည် အသုံးပြု။ တွက်ချက် ကွဲပြားခြားနားသောဖော်မြူလာဥပမာ Cockcroft-Gault ဖော်မြူလာအရ
ဒါပေမယ့် x (၁၄၀ - အသက် (နှစ်)) x ကိုယ်အလေးချိန် (ကီလိုဂရမ်)
သွေးတီတီနင် (μmol / L)
အမျိုးသားများအတွက် - a = 1.23 (GFR ၁၀၀ မှ ၁၅၀ မီလီမီတာ / မိနစ်နှုန်း) အမျိုးသမီးများအတွက် - ၁.၀၅ (GFR ၈၅ မှ ၁၃၀ မီလီမီတာ / မိနစ်စံ)
DNF ၏ကန ဦး အဆင့်များတွင်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုနှင့်အတူတဖြည်းဖြည်းလျော့နည်းသွားသော GFR တိုးပွားလာမှုကိုတွေ့ရှိနိုင်သည်။ Microalbuminuria သည်ဆီးချို -၁ စတင်စတင်ပြီး ၅-၁၅ နှစ်အကြာတွင်၊ ရောဂါဖြစ်ပွားမှု၏ ၈-၁၀% တွင်ဆီးချို -၂ နှင့်တွေ့ရှိခဲ့သည်။ ရောဂါရှာဖွေတွေ့ရှိပြီးနောက်ချက်ချင်းရောဂါလက္ခဏာမပြရသေးသောရောဂါကြောင့်ဖြစ်နိုင်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါတွင် proteinuria သို့မဟုတ် albuminuria ၏တိုးတက်မှုအထွတ်အထိပ်သည်၎င်းစတင်ပေါ်ပေါက်ပြီးနောက် ၁၅ နှစ်မှအနှစ် ၂၀ အကြာတွင်ဖြစ်သည်။ Proteinuria ဖော်ပြသည် နောက်ကြောင်းပြန်မလှည် အနှေးနှင့်အမြန်ကျောက်ကပ်ဆိုင်ရာချွတ်ယွင်းမှုသို့ ဦး တည်သွားစေမည့် DNF ။ Uremia ပာာပရိုတင်းဓာတ်ဖြည့်တင်းမှုပေါ်ထွန်းပြီးနောက် ၇-၁၀ နှစ်အတွင်းပျံနှံ့သည်။ GFR သည် proteinuria နှင့်မသက်ဆိုင်ကြောင်းသတိပြုသင့်သည်။
အခြားသော proteinuria နှင့်ဆီးချိုရောဂါရှိသူများတွင်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်ခြင်း။ များသောအားဖြင့် DNF သည်သွေးလွှတ်ကြောသွေးတိုးရောဂါ၊ ဆီးချိုရောဂါ retinopathy သို့မဟုတ် neuropathy တို့နှင့်ပေါင်းစပ်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါဖြစ်ပွားမှု ၁၀% တွင် proteinuria သည် DNF နှင့်ဆက်စပ်မှုမရှိပါ။
the အဓိကနှင့်အလယ်တန်း၏အဓိကအခြေအနေများ ကာကွယ်တားဆီးရေး
DNF ဆီးချိုရောဂါနှင့်ပုံမှန်သွေးပေါင်ချိန်ကိုထိန်းသိမ်းခြင်းအတွက်လျော်ကြေးငွေ ထို့အပြင် DNF ၏အဓိကပရိုဖိုင်းသည်နေ့စဉ်ကယ်လိုရီစားသုံးမှု၏ ၃၅% ထက်နည်းသောပရိုတိန်းအစာစားသုံးမှုကိုလျော့နည်းစေသည်။
stages အဆင့်များ microalbuminuria နှင့် ပရိုတိန်း လူနာများကို ACE inhibitors သို့မဟုတ် angiotensin receptor blockers များကိုသတ်မှတ်သည်။ တစ်ပြိုင်နက်တည်းသွေးလွှတ်ကြောသွေးတိုးရောဂါနှင့်အတူ, သူတို့ကလိုအပ်ပါကအခြား antihypertensive မူးယစ်ဆေးဝါးများနှင့်အတူပေါင်းစပ်လျှင်, သူတို့ကိုသွေးပေါင်ချိန်ဆေးများအတွက်သတ်မှတ်ထားသောနေကြသည်။ ပုံမှန်သွေးပေါင်ချိန်နှင့်အတူဤမူးယစ်ဆေးဝါးများ hypotension ဖွံ့ဖြိုးတိုးတက်ဖို့ ဦး ဆောင်လမ်းပြမပေးသောဆေးများအတွက်သတ်မှတ်ထားသော။ (အမျိုးအစား ၁ ဆီးချိုရောဂါနှင့်အမျိုးအစား ၂ ဆီးချိုရောဂါအတွက်) ACE inhibitors နှင့် angiotensin receptor blockers (type 2) နှစ်မျိုးလုံးသည် microalbuminuria အား proteinuria သို့ပြောင်းလဲခြင်းကိုတားဆီးပေးသည်။ အချို့သောအခြေအနေများတွင်ဖော်ပြထားသောကုထုံး၏နောက်ခံကိုကြည့်ခြင်းအားဖြင့်အခြားသတ်မှတ်ချက်များအားဖြင့်ဆီးချိုရောဂါအတွက်လျော်ကြေးပေးခြင်းနှင့်ပေါင်းစပ်ပြီး microalbuminuria ကိုဖယ်ထုတ်ပစ်သည်။ ထို့အပြင် microalbuminuria အဆင့်မှစတင်သောနေ့စဉ်ကယ်လိုရီစားသုံးမှု၏ ၁၀% အောက် (ပရိုတင်းပမာဏကိုတစ်ကီလိုလျှင် ၀.၈ ဂရမ်အောက်သာ) နှင့်တစ်နေ့လျှင် ၃ ဂရမ်အောက်လျော့ချရန်လိုအပ်သည်။
stage စင်မြင့်တွင် CRF, hypoglycemic ကုထုံး၏ဆုံးမခြင်းများသောအားဖြင့်လိုအပ်ပါသည်။ ဆီးချိုရောဂါ - ၂ ရှိသည့်လူနာအများစုသည်အင်ဆူလင်ကုထုံးသို့လွှဲပြောင်းရန်လိုအပ်သည်၊ အဘယ့်ကြောင့်ဆိုသော် TSP ၏စုစည်းမှုသည်ပြင်းထန်သော hypoglycemia ဖြစ်ပေါ်နိုင်သောအန္တရာယ်ရှိနေသောကြောင့်ဖြစ်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူအများစုသည်အင်ဆူလင်လိုအပ်မှုနည်းပါးသည်။ အဘယ်ကြောင့်ဆိုသော်ကျောက်ကပ်သည်၎င်း၏ဇီဝြဖစ်ပျက်မှု၏အဓိကနေရာတစ်ခုဖြစ်သည်။ သွေးရည်ကြည် creatinine ၅၀၀ μmol / L သို့ပိုမိုများပြားလာပါကလူနာအား extracorporeal (hemodialysis, peritoneal dialysis) သို့မဟုတ်ခွဲစိတ်ကုသခြင်း (ကျောက်ကပ်အစားထိုးခြင်း) နည်းလမ်းအတွက်ပြင်ဆင်ခြင်းနှင့် ပတ်သက်၍ မေးခွန်းထုတ်ရန်လိုအပ်သည်။ ကုသမှု။ ကျောက်ကပ်အစားထိုးခြင်းကို creatinine level 600-700 μmol / L နှင့် glomerular filtration နှုန်းသည် 25 ml / min အောက်လျော့နည်းသည်။ hemodialysis - 1000-1200 μmol / L နှင့် 10 ml / min အောက်အသီးသီးတွင်ညွှန်ပြသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်လူနာ ၅၀% နှင့် proteuria ကိုတွေ့ရှိရသောအမျိုးအစား ၂ ဆီးချို ၁၀% တွင် ၁၀ နှစ်အတွင်းနာတာရှည်ကျောက်ကပ်ဆိုင်ရာချို့ယွင်းမှုဖြစ်ပေါ်လာသည်။ အသက် ၅၀ နှစ်အောက်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူလူနာအားလုံး၏ ၁၅% သည် DNF ကြောင့်နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုနှင့်ဆက်စပ်လျက်ရှိသည်။
၇.၈.၄ ။ ဆီးချို neuropathy
ဆီးချို neuropathy (NU) သည် ဦး နှောက်အာရုံကြောစနစ်အားပျက်စီးစေသည့် Syndrome ပေါင်းစပ်မှုတစ်ခုဖြစ်သည်။ ၎င်း၏ဌာနအမျိုးမျိုး (sensorimotor, autonomous) ၏ဖြစ်စဉ်တွင်ပါ ၀ င်မှုအပေါ် မူတည်၍ ခွဲခြားနိုင်သည်။ (ဇယား ၇-၂၀) ။
ဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများ - ကာကွယ်ခြင်းနှင့်ကုသခြင်း
ဆီးချိုရောဂါသည်အန္တရာယ်ရှိသောရောဂါတစ်ခုဖြစ်သည့်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်အပါအဝင်ဇီဝဖြစ်စဉ်ဖြစ်စဉ်များကိုအနှောက်အယှက်ဖြစ်စေသည်။ ဤရောဂါသည်နာတာရှည်ရောဂါဖြစ်ပွားပြီး၎င်းကိုလုံးဝကုသနိုင်ခြင်းမရှိသော်လည်း၎င်းအားလျော်ကြေးပေးနိုင်သည်။
ဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများကိုမဖြစ်ပွားစေရန်အတွက် endocrinologist နှင့် therapist ကိုပုံမှန်လည်ပတ်ရန်လိုအပ်သည်။ ၄ မှ ၆.၆ မီလီမီတာ / လီလီမီတာရှိသင့်သောဂလူးကို့စ်ပမာဏကိုစစ်ဆေးရန်အရေးကြီးသည်။
ဆီးချိုရောဂါတိုင်းသည်နာတာရှည် hyperglycemia ၏အကျိုးဆက်များသည်ရောဂါအမျိုးအစားကိုမသက်ဆိုင်ဘဲမသန်မစွမ်းမှုနှင့်သေဆုံးမှုကိုပင်ဖြစ်ပေါ်စေကြောင်းသိထားသင့်သည်။ သို့သော်ဆီးချိုရောဂါ၏အဘယ်ပြcomplနာများပေါ်ပေါက်လာနိုင်ပြီး၊
ဆီးချိုရောဂါပြicationsနာများ: ဖွံ့ဖြိုးမှုဆိုင်ရာယန္တရား
 ကျန်းမာသောလူတစ် ဦး တွင်ဂလူးကို့စ်သည်အဆီနှင့်ကြွက်သားဆဲလ်များသို့ ၀ င်ရောက်ပြီးစွမ်းအင်ကိုထောက်ပံ့ပေးသည်။ သို့သော်ဆီးချိုရောဂါတွင်မူသွေးစီးဆင်းမှုတွင်ရှိနေသည်။ အလွန်မြင့်မားသောသကြားဓာတ်ပါ ၀ င်သည့်သကြားဓာတ်မြင့်မားစွာဖြင့်သွေးကြောနံရံများနှင့်သွေးလည်ပတ်နေသောအင်္ဂါများကိုပျက်စီးစေသည်။
ကျန်းမာသောလူတစ် ဦး တွင်ဂလူးကို့စ်သည်အဆီနှင့်ကြွက်သားဆဲလ်များသို့ ၀ င်ရောက်ပြီးစွမ်းအင်ကိုထောက်ပံ့ပေးသည်။ သို့သော်ဆီးချိုရောဂါတွင်မူသွေးစီးဆင်းမှုတွင်ရှိနေသည်။ အလွန်မြင့်မားသောသကြားဓာတ်ပါ ၀ င်သည့်သကြားဓာတ်မြင့်မားစွာဖြင့်သွေးကြောနံရံများနှင့်သွေးလည်ပတ်နေသောအင်္ဂါများကိုပျက်စီးစေသည်။
သို့သော်ဤရွေ့ကားပြီးသားဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများဖြစ်ကြသည်။ ပြင်းထန်သောအင်ဆူလင်ချို့တဲ့မှုနှင့်အတူပြင်းထန်သောအကျိုးဆက်များပေါ်ပေါက်လာပြီးချက်ချင်းကုသရန်လိုအပ်သည်၊
ဆီးချိုရောဂါအမျိုးအစား ၁ မှာအင်ဆူလင်မှာခန္ဓာကိုယ်ကမလုံလောက်ဘူး။ အကယ်၍ ဟော်မုန်းချို့တဲ့မှုကိုအင်ဆူလင်ကုထုံးဖြင့်လျော်ကြေးမပေးလျှင်ဆီးချိုရောဂါ၏အကျိုးဆက်များသည်အလွန်လျင်မြန်စွာဖွံ့ဖြိုးလာပြီးလူတစ် ဦး ၏သက်တမ်းကိုသိသိသာသာလျော့နည်းစေသည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါတွင်ပန်ကရိယသည်အင်ဆူလင်ကိုထုတ်လုပ်သော်လည်းအကြောင်းတစ်စုံတစ်ရာကြောင့်ကိုယ်ခန္ဓာ၏ဆဲလ်များသည်ယင်းကိုမရိပ်မိပါ။ ဤကိစ္စတွင်သကြားဓာတ်လျှော့ချသည့်ဆေးများနှင့်အင်ဆူလင်ကိုခုခံနိုင်စွမ်းကိုတိုးမြှင့်ပေးသောဆေးများကိုသတ်မှတ်သည်။
များသောအားဖြင့်အမျိုးအစား ၂ ဆီးချိုရောဂါ၏ပြင်းထန်သောပြcomplနာများသည်မပေါ်ပေါက်ပါသို့မဟုတ်၎င်းတို့သည်ပိုမိုလွယ်ကူပုံရသည်။ သို့သော်များသောအားဖြင့်လူတစ် ဦး သည်ရောဂါတိုးတက်လာသည့်အခါဆီးချိုရောဂါရှိနေကြောင်းကိုသာသိရှိပြီးအကျိုးဆက်များမှာနောက်ကြောင်းပြန်မလှည့်ဖြစ်လာသည်။
ထို့ကြောင့်ဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများကိုအုပ်စုနှစ်စုခွဲထားသည်။
ပြcomplနာများ
 ဆီးချိုရောဂါ၏အစောပိုင်းအကျိုးဆက်များမှာသွေးထဲရှိဂလူးကို့စ်အာရုံစူးစိုက်မှု၌သိသိသာသာကျဆင်းခြင်း (hypoglycemia) သို့မဟုတ်ဝါသနာ (hyperglycemia) နောက်ခံအခြေအနေများပါဝင်သည်။ အဘယ့်ကြောင့်ဆိုသော်၎င်းသည်အချိန်မတန်မီရပ်တန့်သွားသောအခါ ဦး နှောက်တစ်သျှူးသည်သေဆုံးသွားသည်။
ဆီးချိုရောဂါ၏အစောပိုင်းအကျိုးဆက်များမှာသွေးထဲရှိဂလူးကို့စ်အာရုံစူးစိုက်မှု၌သိသိသာသာကျဆင်းခြင်း (hypoglycemia) သို့မဟုတ်ဝါသနာ (hyperglycemia) နောက်ခံအခြေအနေများပါဝင်သည်။ အဘယ့်ကြောင့်ဆိုသော်၎င်းသည်အချိန်မတန်မီရပ်တန့်သွားသောအခါ ဦး နှောက်တစ်သျှူးသည်သေဆုံးသွားသည်။
၎င်း၏ပုံပန်းသဏ္ဌာန်အကြောင်းပြချက်များမှာမတူကွဲပြားမှုများဖြစ်သည် - အင်ဆူလင်သို့မဟုတ်အလွန်အကျွံမသောက်သောဆေးများအလွန်အကျွံသုံးစွဲခြင်း၊ ရုပ်ပိုင်းဆိုင်ရာနှင့်စိတ်ပိုင်းဆိုင်ရာအလွန်အကျွံစိတ်ဖိစီးမှုများ၊ အစားအစာများခုန်ကျော်ခြင်းနှင့်စသည်တို့ဖြစ်သည်။ ထို့အပြင်ကိုယ်ဝန်ဆောင်ချိန်နှင့်ကျောက်ကပ်ရောဂါများတွင်သကြားဓာတ်ပါဝင်မှုလျော့ကျသည်။
hypoglycemia လက္ခဏာများမှာပြင်းထန်သောအားနည်းခြင်း၊ လက်တုန်ခြင်း၊ အရေပြားဖျော့ခြင်း၊ မူးဝြေခင်း၊ အကယ်၍ ဤအဆင့်တွင်လူတစ် ဦး သည်အစာရှောင်ခြင်းဘိုဟိုက်ဒရိတ် (ချိုသောသောက်စရာ၊ သကြားလုံး) ကိုမသောက်ပါကသူသည်အောက်ပါလက္ခဏာများဖြင့်သွင်ပြင်လက္ခဏာကိုဖော်ပြသည်။
- အနတ္တ
- ညံ့ဖျင်းတဲ့ညှိနှိုင်း
- သေမင်း
- နှစ်ဆသောရူပါရုံ
- ကျူးကျော်
- ချစ်ခြင်းမေတ္တာ
- မျက်လုံးရှေ့မှောက် "goosebumps"
- လျင်မြန်စွာသွေးခုန်နှုန်း။
ဒုတိယအဆင့်သည်ကြာရှည်မခံပါ၊ သို့သော်သင်သူ့ကိုချိုမြိန်သောအဖြေတစ်ခုပေးလျှင်ဤကိစ္စတွင်လူနာအားကူညီရန်ဖြစ်နိုင်သည်။ လူနာသည်လေကြောင်းလိုင်းများပိတ်ဆို့ခြင်းခံရနိုင်သော်လည်းသို့သော်ဤကိစ္စတွင်အစိုင်အခဲအစားအစာကိုမူဆန့်ကျင်စွာဖော်ပြထားသည်။
နှာခေါင်းသွေးယိုခြင်း၊ ချွေးထွက်ခြင်း၊ အရေပြားဖျော့ခြင်းနှင့်သတိမေ့ခြင်းတို့ပါ ၀ င်သည်။ ဒီအခြေအနေမှာလူနာတင်ယာဉ်ကိုခေါ်ဖို့လိုတယ်၊ ရောက်တဲ့အချိန်မှာဆရာဝန်ကလူနာရဲ့သွေးကြောထဲကိုဂလူးကို့စ် (glucose) ဖြေရှင်းချက်ကိုထိုးပေးလိမ့်မယ်။
အချိန်မီကုသမှုမရှိလျှင်ထိုသူသည်သတိပြောင်းလဲသွားလိမ့်မည်။ စွမ်းအင်ဆာငတ်မှုသည် ဦး နှောက်ဆဲလ်များနှင့်နောက်ဆက်တွဲသွေးယိုခြင်းသို့ ဦး တည်သွားသောကြောင့်မေ့မြောရောဂါဖြစ်ပွားလျှင်သူသေဆုံးနိုင်သည်။
အောက်ပါအစောပိုင်းဆီးချိုရောဂါများသည် comg အမျိုးအစားသုံးမျိုးပါဝင်သော hyperglycemic အခြေအနေများဖြစ်သည်။
- ketoacidotic,
- lacticidal,
- hyperosmolar ။
 ဤသည်ဆီးချိုရောဂါသက်ရောက်မှုများသကြားဓာတ်တိုးပွားလာကြားတွင်ပေါ်လာပါသည်။ ၄ င်းတို့ကိုကုသမှုကိုဆေးရုံ၊ အထူးကြပ်မတ်စောင့်ရှောက်မှုသို့မဟုတ်အထူးကြပ်မတ်ကုသရေးဌာနများတွင်ပြုလုပ်သည်။
ဤသည်ဆီးချိုရောဂါသက်ရောက်မှုများသကြားဓာတ်တိုးပွားလာကြားတွင်ပေါ်လာပါသည်။ ၄ င်းတို့ကိုကုသမှုကိုဆေးရုံ၊ အထူးကြပ်မတ်စောင့်ရှောက်မှုသို့မဟုတ်အထူးကြပ်မတ်ကုသရေးဌာနများတွင်ပြုလုပ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိ ketoacidosis သည်မကြာခဏအလုံအလောက်ရှိသည်။ ၎င်းဖြစ်ပွားမှု၏အကြောင်းရင်းများမှာဆေးဝါးများကိုခုန်ချခြင်းသို့မဟုတ် ၄ င်းတို့၏မှားယွင်းသောသောက်သုံးခြင်း၊ ခန္ဓာကိုယ်အတွင်းစူးရှသောရောင်ရမ်းခြင်းဖြစ်စဉ်များ၊ နှလုံးရောဂါ၊ လေဖြတ်ခြင်း၊ နာတာရှည်ရောဂါပိုမိုဆိုးရွားလာခြင်း၊
Ketoacidotic မေ့မြောတိကျတဲ့ပုံစံအရသိရသည်ဖွံ့ဖြိုး။ အင်ဆူလင်ရုတ်တရက်မရရှိခြင်းကြောင့်ဂလူးကို့စ်သည်ဆဲလ်များထဲသို့မဝင်ရောက်ဘဲသွေးထဲတွင်စုဆောင်းမိလာသည်။ ရလဒ်အနေနှင့်“ စွမ်းအင်ဆာလောင်မွတ်သိပ်မှု” စတင်ဖြစ်ပေါ်လာသည်။ ၎င်းတုန့်ပြန်မှုအရခန္ဓာကိုယ်သည် hyperglycemia တိုးပွားစေသည့် glucagon, cortisol နှင့် adrenaline စသည့်စိတ်ဖိစီးမှုဟော်မုန်းများကိုစတင်ထုတ်လွှတ်သည်။
ဂလူးကို့စ်သည်ရေကိုဆွဲဆောင်သော osmotic ပစ္စည်းတစ်ခုဖြစ်သောကြောင့်ဤကိစ္စတွင်သွေးပမာဏတိုးများလာသည်။ ဤကိစ္စတွင်ကျောက်ကပ်သည်ပြင်းထန်စွာစတင်အလုပ်လုပ်သည်။ ထိုအချိန်တွင်ရေဖြင့်ထုတ်လွှတ်လိုက်သော electrolytes များသည်သကြားနှင့်အတူဆီးထဲသို့စီးဝင်သွားသည်။
ရလဒ်အနေနှင့်ခန္ဓာကိုယ်သည်ရေဓာတ်ခန်းခြောက်သွားပြီး ဦး နှောက်နှင့်ကျောက်ကပ်သည်သွေးဖြူဥနှင့်ပြည့်နေသည်။
အောက်စီဂျင်ငတ်မွတ်မှုနှင့်အတူ, lactic acid ကိုဖွဲ့စည်းသည်, သောကြောင့်သော pH အက်ဆစ်ဖြစ်လာသည်။ ဂလူးကို့စ်သည်စွမ်းအင်အဖြစ်သို့ပြောင်းလဲခြင်းမရှိသောကြောင့်ခန္ဓာကိုယ်သည်အဆီသိုလှောင်ထားရာကိုစတင်အသုံးပြုလာခြင်းကြောင့်သွေးထဲတွင် ketones ပေါ်လာပြီးသွေး pH ကိုပိုမိုအက်ဆစ်ဖြစ်စေသည်။ ၎င်းသည် ဦး နှောက်၊ နှလုံး၊ အစာအိမ်အူလမ်းကြောင်းနှင့်အသက်ရှူလမ်းကြောင်းဆိုင်ရာအင်္ဂါများ၏လုပ်ငန်းကိုဆိုးကျိုးသက်ရောက်စေသည်။
- Ketosis - အရေပြားခြောက်ခြင်းနှင့်ချွဲအမြှေးပါးများ၊ ရေငတ်ခြင်း၊ ငိုက်မျဉ်းခြင်း၊ အားနည်းခြင်း၊ ခေါင်းကိုက်ခြင်း၊
- Ketoacidosis - ပါးစပ်မှ acetone အနံ့၊ ငိုက်မြိုက်ခြင်း၊ သွေးပေါင်ချိန်နိမ့်ခြင်း၊ အော့အန်ခြင်း၊ နှလုံးခုန်ခြင်း။
- Precoma - အော့အန်ခြင်း၊ အသက်ရှူမှုပြောင်းလဲခြင်း၊ ပါးပြင်ပေါ်မျက်နှာနီရဲခြင်း၊ ဝမ်းဗိုက် palpation အတွင်းနာကျင်မှုဖြစ်ခြင်း။
- မေ့မြော - ဆူညံသောအသက်ရှူခြင်း၊ အရေပြားကိုတင်းတင်းကျပ်ကျပ်၊
Hyperosmolar မေ့မြောသည်အင်ဆူလင်ဖြင့်မသက်ဆိုင်သောရောဂါပုံစံရှိသည့်သက်ကြီးရွယ်အိုများတွင်မကြာခဏပါတတ်သည်။ ဆီးချိုရောဂါ၏ဤရှုပ်ထွေးမှုသည်အချိန်ကြာမြင့်စွာရေဓာတ်ခန်းခြောက်ခြင်းနောက်ခံကြောင့်သွေးထဲတွင်သကြားပါဝင်မှုများအပြင်ဆိုဒီယမ်၏အာရုံစူးစိုက်မှုတိုးလာသည်။ အဓိကရောဂါလက္ခဏာများမှာ polyuria နှင့် polydipsia တို့ဖြစ်သည်။
Lactic acidosis coma သည်အသက် ၅၀ နှင့်အထက်လူနာများတွင်ကျောက်ကပ်၊ အသည်းပျက်ကွက်ခြင်းသို့မဟုတ်နှလုံးသွေးကြောဆိုင်ရာရောဂါများကိုမကြာခဏဖြစ်ပွားလေ့ရှိသည်။ ဤအခြေအနေနှင့်အတူသွေးထဲတွင် lactic acid မြင့်မားစွာပါဝင်သည်။
ဦး ဆောင်သောလက္ခဏာများမှာသွေးတိုးရောဂါ၊ အသက်ရှူလမ်းကြောင်းဆိုင်ရာပျက်ကွက်ခြင်း၊ ဆီးသွားခြင်းမရှိခြင်းတို့ဖြစ်သည်။
နှောင်းပိုင်းတွင်ပြcomplနာများ
 ရေရှည်ဆီးချိုရောဂါနောက်ခံကြောင့်နောက်ဆက်တွဲပြtreatmentနာများသည်ကုသမှုနှင့်မသက်ဆိုင်သော (သို့) ကြာရှည်သောကုသမှုမလိုအပ်သောရောဂါလက္ခဏာများဖြစ်ပေါ်လာသည်။ ရောဂါ၏ကွဲပြားခြားနားသောပုံစံများနှင့်အတူ, အကျိုးဆက်များလည်းကွဲပြားလိမ့်မည်။
ရေရှည်ဆီးချိုရောဂါနောက်ခံကြောင့်နောက်ဆက်တွဲပြtreatmentနာများသည်ကုသမှုနှင့်မသက်ဆိုင်သော (သို့) ကြာရှည်သောကုသမှုမလိုအပ်သောရောဂါလက္ခဏာများဖြစ်ပေါ်လာသည်။ ရောဂါ၏ကွဲပြားခြားနားသောပုံစံများနှင့်အတူ, အကျိုးဆက်များလည်းကွဲပြားလိမ့်မည်။
ဒါ့အပြင်ဆီးချိုရောဂါရဲ့ပထမဆုံးအမျိုးအစား၊ ဆီးချိုခြေထောက်ရောဂါ၊ မျက်စိအတွင်းတိမ်၊ nephropathy၊ retinopathy ကြောင့်မျက်စိကွယ်ခြင်း၊IDDM နှင့်အတူဆီးချို gangrene၊ retinopathy၊ retinopathy အများဆုံးတွေ့ရပြီးသွေးကြောနှင့်နှလုံးရောဂါသည်ဤအမျိုးအစားနှင့်မတူပါ။
ဆီးချိုရောဂါဆိုင်ရာ retinopathy နှင့်အတူသွေးပြန်ကြော၏သွေးပြန်ကြောများ၊ သွေးလွှတ်ကြောများနှင့်ဆံချည်မျှင်သွေးကြောများထိခိုက်ခြင်းကြောင့်နာတာရှည် hyperglycemia နောက်ခံတွင်သွေးကြောများသည်ကျဉ်းမြောင်းနေသဖြင့်သွေးအလုံအလောက်မရရှိခြင်းဖြစ်သည်။ ရလဒ်အနေဖြင့်ဆုတ်ယုတ်ကျဆင်းလာသောအပြောင်းအလဲများဖြစ်ပေါ်လာပြီးအောက်တိုဂျင်ဓာတ်မလုံလောက်မှုသည် lipina နှင့် calcium ဆားများကို Retina တွင်ဖယ်ရှားပေးသည်။
ထိုသို့သောရောဂါဗေဒဆိုင်ရာပြောင်းလဲမှုများသည်အမာရွတ်များနှင့်စိမ့်ဝင်မှုများဖြစ်ပေါ်စေပြီး၊ ဆီးချိုရောဂါသည်ပိုမိုဆိုးရွားလာပါက retina သည်ကွဲသွားပြီးလူတစ်ယောက်သည်မျက်စိကန်းလာနိုင်သည်။ တစ်ခါတစ်ရံတွင်အလွန်ပြင်းထန်သောသွေးသွန်ခြင်းသို့မဟုတ် glaucoma ဖြစ်ပေါ်လာသည်။
အာရုံကြောဆိုင်ရာပြcomplနာများသည်ဆီးချိုရောဂါတွင်အဆန်းမဟုတ်ပါ။ Neuropathy သည်အန္တရာယ်ရှိပါသည်။ အဘယ်ကြောင့်ဆိုသော်ခြေလက်အင်္ဂါဖြတ်တောက်ခြင်းကိုဖြစ်ပေါ်စေသည့်ဆီးချိုရောဂါခြေထောက်ပေါ်လာခြင်းကိုအထောက်အကူပြုပါသည်။
ဆီးချိုရောဂါရှိအာရုံကြောပျက်စီးမှု၏အကြောင်းရင်းများကိုအပြည့်အဝနားမလည်ပါ။ သို့သော်အချက်နှစ်ချက်ခွဲခြားထားသည် - ပထမတစ်ခုမှာဂလူးကို့စ်မြင့်မားခြင်းကြောင့်ဖောနှင့်အာရုံကြောပျက်စီးခြင်းနှင့်ဒုတိယအာရုံကြောအမျှင်များသည်သွေးကြောပျက်စီးခြင်းမှအာဟာရချို့တဲ့ခြင်းကြောင့်ဖြစ်သည်။
အာရုံကြောဆိုင်ရာပြcomplနာများနှင့်အတူအင်ဆူလင် - မှီခိုဆီးချိုရောဂါကွဲပြားခြားနားတဲ့နည်းလမ်းတွေထဲမှာသူ့ဟာသူထင်ရှားစေနိုင်သည်
- အာရုံခံအာရုံကြောဆိုင်ရာရောဂါလက္ခဏာ - ခြေထောက်များ၊ လက်များ၊ ရင်ဘတ်နှင့်ဝမ်းဗိုက်တို့တွင်အာရုံချို့ယွင်းခြင်းဖြင့်သွင်ပြင်လက္ခဏာရှိသည်။
- Urogenital ပုံစံ - sacral plexus ၏အာရုံကြောများပျက်စီးသွားသောအခါဆီးအိမ်နှင့်ဆီးအိမ်၏လုပ်ဆောင်မှုကိုဆိုးကျိုးသက်ရောက်စေသည်။
- နှလုံးသွေးကြောဆိုင်ရာအာရုံကြောရောဂါ - မကြာခဏတုန်ခြင်းဖြင့်သွင်ပြင်လက္ခဏာ။
- အစာအိမ်နဲ့အူလမ်းကြောင်းပုံစံ - အစာအိမ်၏ရွေ့လျားမှုအတွက်တစ် ဦး ပျက်ကွက်ရှိစဉ်ကအစာပြွန်မှတဆင့်အစားအစာဖြတ်သန်း၏ချိုးဖောက်မှုဖြင့်သွင်ပြင်လက္ခဏာဖြစ်ပါတယ်။
- အရေပြားအာရုံကြောရောဂါ - ချွေးဂလင်းကိုပျက်စီးစေခြင်းဖြင့်အရေပြားခြောက်သွေ့ခြင်းကြောင့်ဖြစ်သည်။
 ဆီးချိုရောဂါရှိ Neurology သည်အန္တရာယ်ရှိသည်။ အဘယ်ကြောင့်ဆိုသော်၎င်း၏ဖွံ့ဖြိုးတိုးတက်မှုဖြစ်စဉ်တွင်လူနာသည် hypoglycemia လက္ခဏာများကိုမခံစားရတော့ပေ။ ပြီးတော့ဒါကမသန်စွမ်းမှုဒါမှမဟုတ်သေခြင်းဆီကို ဦး တည်သွားနိုင်ပါတယ်။
ဆီးချိုရောဂါရှိ Neurology သည်အန္တရာယ်ရှိသည်။ အဘယ်ကြောင့်ဆိုသော်၎င်း၏ဖွံ့ဖြိုးတိုးတက်မှုဖြစ်စဉ်တွင်လူနာသည် hypoglycemia လက္ခဏာများကိုမခံစားရတော့ပေ။ ပြီးတော့ဒါကမသန်စွမ်းမှုဒါမှမဟုတ်သေခြင်းဆီကို ဦး တည်သွားနိုင်ပါတယ်။
ဆီးချိုရောဂါ၏လက်နှင့်ခြေထောက်ရောဂါသည်သွေးကြောများနှင့်ပျော့ပျောင်းသောတစ်ရှူးများ၊ အဆစ်များနှင့်အရိုးများ၏အာရုံကြောဆိုင်ရာအာရုံကြောများကိုပျက်စီးစေသည်။ ထိုကဲ့သို့သောရှုပ်ထွေးမှုများသည်ပုံစံအမျိုးမျိုးပေါ် မူတည်၍ ကွဲပြားသောနည်းလမ်းများဖြင့်ဖြစ်ပေါ်သည်။ neuropathic ပုံစံသည် SDS ၏ ၆၅% တွင်ဖြစ်ပွားပြီး၊ တစ်ရှူးများသို့တွန်းအားမပို့သောအာရုံကြောများကိုပျက်စီးစေသည်။ ဤအချိန်တွင်လက်ချောင်းများနှင့်တစ်ကိုယ်လုံးအကြားအရေပြားထူ။ ရောင်လာပြီးနောက်ပိုင်းတွင်အနာပေါ်လာသည်။
ထို့အပြင်ခြေသည်ရောင်ရမ်း။ ပူလာသည်။ နှင့် articular နှင့်အရိုးတစ်ရှူးကိုပျက်စီးခြင်းကြောင့်, အလိုအလျောက်ကျိုးများ၏အန္တရာယ်သိသိသာသာတိုးပွားစေပါသည်။
ခြေထောက်၏ကြီးမားသောသွေးကြောများအတွင်းသွေးစီးဆင်းမှုနည်းပါးခြင်းကြောင့်သွေးအားနည်းရောဂါဖြစ်လာသည်။ ဒီအာရုံကြောဆိုင်ရာရောဂါကခြေထောက်ကိုအေးလာစေတယ်၊ cyanotic၊ ဖျော့ပြီးနာကျင်တဲ့အနာဖြစ်လာတယ်။
ဆီးချိုရောဂါ၌ nephropathy ၏ပျံ့နှံ့အတော်လေးမြင့်မားသည် (30% ခန့်) ။ ဒီရှုပ်ထွေးမှုကအန္တရာယ်ရှိသည်။ အကယ်၍ ၎င်းကိုတိုးတက်နေသောအဆင့်ထက်စော။ မတွေ့ရှိပါက၎င်းသည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုနှင့်အတူအဆုံးသတ်လိမ့်မည်။
အမျိုးအစား ၁ သို့မဟုတ်အမျိုးအစား ၂ ဆီးချိုရောဂါ၌၊ ကျောက်ကပ်ပျက်စီးမှုသည်ခြားနားပါသည်။ ဒါကြောင့်အင်ဆူလင်ကိုမှီခိုနေတဲ့ပုံစံနဲ့ဒီရောဂါဟာငယ်ငယ်ကတည်းကပြင်းထန်တဲ့ရောဂါဖြစ်လာတယ်။
အစောပိုင်းအဆင့်တွင်၊ ထိုကဲ့သို့သောဆီးချိုရောဂါကိုပိုမိုရှုပ်ထွေးစေခြင်းသည်ကွက်ကွက်ကွင်းကွင်းမြင်သာစေသောလက္ခဏာများမရှိဘဲဖြစ်ပွားလေ့ရှိသော်လည်းလူနာအချို့မှာ -
- အိပ်ငိုက်
- ရောင်ရမ်းခြင်း
- ကြွက်တက်ခြင်း
- နှလုံးပျက်ကွက်
- ကိုယ်အလေးချိန်
- အရေပြားခြောက်သွေ့ခြင်းနှင့်ယားယံခြင်း။
nephropathy ၏အခြားတိကျတဲ့သရုပ်သရုပ်၌ဆီး၌သွေးရှိသည်။ သို့သော်ဤလက္ခဏာမကြာခဏပေါ်ပေါက်ပါဘူး။
ရောဂါတိုးလာသည်နှင့်ကျောက်ကပ်မှသွေးမှအဆိပ်များကိုဖယ်ရှားပေးသည်။ ခန္ဓာကိုယ်ထဲတွင်စုပြုံလာပြီးတဖြည်းဖြည်းအဆိပ်ဖြစ်စေသည်။ Uremia သည်သွေးတိုးနှင့်စိတ်ရှုပ်ထွေးမှုများဖြင့်မကြာခဏပါတတ်သည်။
nephropathy ၏နိမိတ်လက္ခဏာမှာဆီး၌ပရိုတိန်းရှိနေခြင်းကြောင့်ဆီးချိုရောဂါအားလုံးသည်တစ်နှစ်လျှင်အနည်းဆုံးတစ်ကြိမ်ဆီးစစ်ဆေးရန်လိုအပ်သည်။ ထိုကဲ့သို့သောရှုပ်ထွေးမှုကိုကုသရန်ပျက်ကွက်မှုသည်ကျောက်ကပ်အစားထိုးခြင်းသို့မဟုတ်ကျောက်ကပ်အစားထိုးခြင်းမရှိဘဲလူနာသည်အသက်မရှင်နိုင်သည့်အခါကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုသို့ ဦး တည်သည်။
ဆီးချိုရောဂါ၏နှလုံးနှင့်သွေးကြောဆိုင်ရာပြcomplနာများမှာအဆန်းမဟုတ်ပါ။ ထိုကဲ့သို့သောရောဂါဗေဒ၏အဖြစ်များဆုံးအကြောင်းရင်းမှာနှလုံးကိုကျွေးမွေးသည့်နှလုံးသွေးကြောဆိုင်ရာသွေးကြောများသွေးကြောကျဉ်းခြင်းဖြစ်သည်။ နှလုံးရောဂါသို့မဟုတ်လေဖြတ်ခြင်းကိုဖြစ်စေနိုင်သည့်သွေးကြောနံရံများတွင်လက်စထရောကိုသွင်းလိုက်သောအခါဤရောဂါဖြစ်ပွားသည်။
ဆီးချိုရောဂါသည်နှလုံးရောဂါကိုပိုမိုဖြစ်ပွားလေ့ရှိသည်။ သူမ၏ရောဂါလက္ခဏာများမှာအသက်ရှူမဝခြင်း၊
ထို့အပြင်ဆီးချိုရောဂါရှိသူများတွင်မကြာခဏဖြစ်ပွားလေ့ရှိသောရှုပ်ထွေးမှုတစ်ခုမှာသွေးလွှတ်ကြောသွေးတိုးရောဂါဖြစ်သည်။
၎င်းသည် retinopathy, nephropathy နှင့်နှလုံးပျက်ခြင်းအပါအ ၀ င်အခြားပြofနာများ၏အန္တရာယ်ကိုသိသိသာသာတိုးမြင့်စေသောကြောင့်၎င်းသည်အန္တရာယ်ရှိသည်။
ဆီးချိုရောဂါ၏ရောဂါကာကွယ်တားဆီးရေးနှင့်ကုသမှု
 အစောပိုင်းနှင့်နှောင်းပိုင်းရောဂါများကိုနည်းအမျိုးမျိုးဖြင့်ကုသကြသည်။ ထို့ကြောင့်ကန ဦး အဆင့်တွင်ပေါ်ပေါက်လာသောဆီးချိုရောဂါဖြစ်ပွားမှုကိုလျှော့ချရန် glycemia အဆင့်ကိုပုံမှန်စစ်ဆေးရန်လိုအပ်ပြီး hypoglycemic သို့မဟုတ် hyperglycemic state ဖြစ်ပေါ်လာလျှင်သင့်လျော်သောကုသမှုများကိုအချိန်မီပြုလုပ်ရန်လိုအပ်သည်။
အစောပိုင်းနှင့်နှောင်းပိုင်းရောဂါများကိုနည်းအမျိုးမျိုးဖြင့်ကုသကြသည်။ ထို့ကြောင့်ကန ဦး အဆင့်တွင်ပေါ်ပေါက်လာသောဆီးချိုရောဂါဖြစ်ပွားမှုကိုလျှော့ချရန် glycemia အဆင့်ကိုပုံမှန်စစ်ဆေးရန်လိုအပ်ပြီး hypoglycemic သို့မဟုတ် hyperglycemic state ဖြစ်ပေါ်လာလျှင်သင့်လျော်သောကုသမှုများကိုအချိန်မီပြုလုပ်ရန်လိုအပ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါ၏ရောဂါများအတွက်ကုသမှုသည်ကုသမှုသုံးမျိုးအပေါ်အခြေခံသည်။ ပထမ ဦး ဆုံးအနေဖြင့် ၄.၄ မှ ၇ မီလီမီတာ / မီလီမီတာအတွင်းရှိသင့်သောဂလူးကို့စ်ပမာဏကိုထိန်းချုပ်ရန်လိုအပ်သည်။ ဤရည်ရွယ်ချက်အတွက်သူတို့သည်သကြားဓာတ်လျှော့ချသောဆေးများကိုသောက်သုံးခြင်းသို့မဟုတ်ဆီးချိုရောဂါအတွက်အင်ဆူလင်ကုထုံးကိုအသုံးပြုကြသည်။
အင်ဆူလင်ချို့တဲ့ခြင်းကြောင့်အနှောင့်အယှက်ဖြစ်စေသည့်ဇီဝဖြစ်စဉ်ဖြစ်စဉ်များအတွက်လည်းလျော်ကြေးပေးရန်အရေးကြီးသည်။ ထို့ကြောင့်လူနာများကို alpha-lipoic acid ဆေးများနှင့်သွေးကြောဆိုင်ရာဆေးများကိုသတ်မှတ်သည်။ ထို့အပြင်သွေးကြောဆိုင်ရာရောဂါများမြင့်တက်လာပါကဆရာ ၀ န်ကလက်စထရောကိုလျှော့ချစေသောဆေးများ (fibrates, statins) ကိုသတ်မှတ်သည်။
ထို့အပြင်တစ် ဦး ချင်းစီတိကျတဲ့ရှုပ်ထွေးကုသသည်။ ဒါကြောင့်အစောပိုင်း retinopathy နှင့်အတူ, လှာ၏လေဆာ photocoagulation သို့မဟုတ်အစအနရှိခိုးခန္ဓာကိုယ် (vitrectomy) ၏ဖယ်ရှားရေးညွှန်ပြနေသည်။
nephropathy ဖြစ်လျှင်သွေးတိုးရောဂါကာကွယ်ဆေးများကိုအသုံးပြုပြီးလူနာသည်အထူးအစားအစာကိုလိုက်နာရမည်။ နာတာရှည်ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်မှုအတွက် hemodialysis သို့မဟုတ်ကျောက်ကပ်အစားထိုးခြင်းကိုလုပ်ဆောင်နိုင်သည်။
အာရုံကြောပျက်စီးခြင်းနှင့် တွဲဖက်၍ ဆီးချိုရောဂါဖြစ်ပွားမှုကိုကုသရာတွင်ဗီတာမင်ဘီများသောက်သုံးခြင်းပါဝင်သည်။ ထိုကဲ့သို့သော carbamazepine, pregabalin သို့မဟုတ် gabopentin အဖြစ်ကြွက်သားအပန်းဖြေကိုလည်းညွှန်ပြနေကြသည်။
ဆီးချိုသွေးချိုရောဂါလက္ခဏာပြခြင်းတွင်အောက်ပါလုပ်ဆောင်မှုများကိုပြုလုပ်သည် -
- ဆေးထိုးရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှု,
- ပိဇီဝဆေးကုထုံး
- အထူးဖိနပ်ဝတ်ဆင်
- အနာကုသမှု။
ဆီးချိုရောဂါ၏ပြcomplနာများကိုကာကွယ်ခြင်းသည်သွေးထဲတွင် glycated hemoglobin နှင့် glucose ကိုစနစ်တကျစောင့်ကြည့်လေ့လာခြင်းဖြစ်သည်။
၎င်းသည် ၁၃၀/၈၀ မီလီမီတာ Hg ထက်မပိုသောသွေးပေါင်ချိန်ကိုစစ်ဆေးရန်လည်းအရေးကြီးသည်။
ဆီးချိုရောဂါများစွာဖြစ်ပွားခြင်းနှင့်အတူမဖွံ့ဖြိုးစေရန်ပုံမှန်လေ့လာမှုများပြုလုပ်ရန်လိုအပ်သည်။ ဤရွေ့ကားသွေးကြောများ၏ dopplerography, ဆီး၏ခွဲခြမ်းစိတ်ဖြာ, သွေး, ရန်ပုံငွေ၏စာမေးပွဲပါဝင်သည်။ အာရုံကြောပါရဂူ၊ နှလုံးအထူးကုနှင့်သွေးကြောဆိုင်ရာခွဲစိတ်ဆရာ ၀ န်တို့နှင့်လည်းတိုင်ပင်သည်။
အသွေးကိုပျော်ဝင်စေပြီးနှလုံးပြandနာများကိုကာကွယ်ရန် Aspirin ကိုနေ့စဉ်သောက်ရမည်။ ထို့အပြင်လူနာများကိုဆီးချိုရောဂါနှင့်အထူးအစားအစာများကိုလိုက်နာခြင်း၊ အကျင့်ဆိုးများကိုငြင်းပယ်ခြင်းအတွက်ကိုယ်ကာယကုထုံးကိုပြသသည်။
ဤဆောင်းပါးပါဗီဒီယိုတွင်ဆီးချိုရောဂါ၏နောက်ဆက်တွဲရောဂါများအကြောင်းဖော်ပြထားသည်။
ဆီးချိုရောဂါတွင်အဘယ်ကြောင့်ပြcomplနာများဖြစ်ပေါ်လာသနည်း
တစ်ပြိုင်နက်တည်းဖျားနာခြင်း၏အကြောင်းရင်းများသည်ရောဂါအမျိုးအစားပေါ်မူတည်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါတွင်လူနာသည်အင်ဆူလင်ကိုအချိန်မီမစီမံပါကပိုမိုရှုပ်ထွေးနိုင်သည်။
ပြofနာများ၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက်ယန္တရား:
- သွေးထဲတွင်အင်ဆူလင်ပမာဏလျော့နည်းသွားပြီးဂလူးကို့စ်တိုးပွားလာသည်။
- ပိုရီရီးယား (ရေပိုင်း) သည်အလွန်ပြင်းထန်သောရေငတ်နေသည်။
- lipolysis များပြားလာခြင်း (အဆီပျက်ခြင်း) ကြောင့်သွေးထဲတွင်ဖက်တီးအက်စစ်များ၏အာရုံစူးစိုက်မှုတိုးလာသည်။
- ခန္ဓာဗေဒဖြစ်စဉ်အားလုံးသည်နှေးကွေးသွားပြီးတစ်ရှူးများသည် ketone ကိုယ်ခန္ဓာ (အသည်းတွင်ဖွဲ့စည်းထားသည့် acetone) ၏ပြိုကွဲမှုကိုသေချာအောင်မလုပ်နိုင်တော့ပါ။
- ခန္ဓာကိုယ်တစ်ခုမူးယစ်ရှိပါတယ်။
အမျိုးအစား ၂ ဆီးချိုရောဂါ (အင်ဆူလင်ကိုမမှီခိုသော) ဖြင့်လူနာများသည်အစားအသောက်နောက်ကိုလိုက်လိုခြင်းမရှိဘဲသကြားဓာတ်လျှော့ချသောဆေးများကိုမသောက်သောကြောင့်ပြproblemsနာများပေါ်ပေါက်လာသည်။ နာတာရှည် hyperglycemia (သွေးထဲတွင်သကြားပိုလျှံ) နှင့်အင်ဆူလင်ကိုခံနိုင်ရည် (အင်ဆူလင်အပေါ်မှီခိုဆဲလ်များ၏အင်ဆူလင်၏လုပ်ဆောင်မှုကိုလျှော့ချ) ၏ကုသမှုတွင်အာဟာရကိုပြင်ဆင်ခြင်းသည်မဖြစ်မနေလိုအပ်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါ၏နောက်ဆက်တွဲဆိုးကျိုးများမှာအောက်ပါအတိုင်းပေါ်ပေါက်လာသည် -
- သွေး၏ဂလူးကို့စ်အဆင့်သည်တဖြည်းဖြည်းမြင့်တက်လာသည်။
- သကြားပိုလျှံမှုကြောင့်ကိုယ်တွင်းအင်္ဂါများယိုယွင်းလာသည်။
- Intracellular hyperglycemia သည်ဖွံ့ဖြိုးပြီး၊ ဂလူးကို့စ် neurotoxicity (အာရုံကြောစနစ်၏ကမောက်ကမဖြစ်မှု) နှင့်အခြားရောဂါများကိုဖြစ်ပေါ်စေသည်။

ပြcomplနာများ၏အန္တရာယ်တိုးမြှင့်ကြောင်းအချက်များ
လူနာ၏အခြေအနေသည်အကြောင်းပြချက်မရှိဘဲဆိုးရွားသည်။ ဆီးချိုရောဂါဖြစ်ပွားမှုနှုန်းတိုးစေသည့်အချက်များ -
- မျိုးရိုးဗီဇဓာတ်။ အကယ်၍ သူ့မိဘတစ် ဦး သည်ပြင်းထန်သောဆီးချိုရောဂါခံစားခဲ့ရလျှင်လူနာတစ် ဦး တွင်ပိုမိုရှုပ်ထွေးသောဖွံ့ဖြိုးမှုအန္တရာယ် ၅ ဆမှ ၆ ဆအထိမြင့်တက်သည်။
- ပိုလျှံသောအလေးချိန်။ ဤသည်အမျိုးအစား 2 ရောဂါအထူးသဖြင့်အန္တရာယ်ရှိသည်။ အစားအစာကိုပုံမှန်ချိုးဖောက်ခြင်းသည်ခန္ဓာကိုယ်အဆီများပြားလာစေသည်။ တိကျသောဆယ်လူလာ receptor များသည်အင်ဆူလင်နှင့်တက်ကြွစွာမထိတွေ့နိုင်တော့ဘဲအချိန်ကြာလာသည်နှင့်အမျှတစ်ရှူးများတွင်၎င်းတို့၏အရေအတွက်လျော့ကျသွားသည်။
- အရက်သောက်ခြင်း။ ဆီးချိုရောဂါပုံစံအမျိုးမျိုးရှိသောလူများသည်အရက်ကိုစွန့်လွှတ်ရမည်။ ၎င်းသည် hypoglycemia ကိုဖြစ်ပေါ်စေသည်၊
- အစားအသောက်ပျက်ကွက်ခြင်း။ ဆီးချိုရောဂါအမျိုးအစား (၂) တွင်အမြန်ကာဗိုဟိုက်ဒရိတ်နှင့် Trans transfats (ရေခဲမုန့်၊ ချောကလက်၊ မာဂျင်စသည်တို့) ကိုချိုသောအသီးများနှင့်အစားအစာများကိုမစားရန်တားမြစ်ထားသည်။ မည်သည့်ရောဂါအမျိုးအစားမဆိုသင်သည်မြန်ဆန်သောအစာကိုမစားနိုင်ပါ။ “ အင်ဆူလင်” ဆီးချိုသည်အစားအစာမှသကြားလုံးများကိုလုံးဝဖယ်ရှားပစ်သင့်သည်။ အကယ်၍ အစားအစာကိုမလိုက်နာပါကသကြားဓာတ်မြင့်တက်သွားပြီးသိသိသာသာကျဆင်းသွားလိမ့်မည်။
- ရုပ်ပိုင်းဆိုင်ရာလှုပ်ရှားမှုမရှိခြင်း လေ့ကျင့်ခန်းများနှင့်ရုပ်ပိုင်းဆိုင်ရာကုထုံးများကိုလျစ်လျူရှုခြင်းသည်ဇီဝြဖစ်ပျက်မှုနှေးကွေးစေသည်။ ယိုယွင်းပျက်စီးစေသောထုတ်ကုန်များသည်ကိုယ်ခန္ဓာအတွင်း၌ရှည်လျားလွန်းပြီးအဆိပ်ဖြစ်စေသည်။
- နာတာရှည်နှလုံးသွေးကြောဆိုင်ရာရောဂါ။ သွေးတိုးရောဂါ၊ နှလုံးသွေးကြောဆိုင်ရာရောဂါ၊ သွေးကြောကျဆင်းခြင်းနှင့်အတူတစ်ရှူးများ၏အင်ဆူလင်ကိုလွယ်ကူစွာထိခိုက်နိုင်သည်။
- စိတ်ဖိစီးမှု၊ စိတ်ဖိစီးမှု၊ Adrenaline, noradrenaline, glucocorticoids ပန်ကရိယ function ကိုနှင့်အင်ဆူလင်ထုတ်လုပ်မှုကိုဆိုးရွားစွာအကျိုးသက်ရောက်စေသည်။
- ကိုယ်ဝန် ဟော်မုန်းထုတ်လုပ်မှုကြောင့်အမျိုးသမီးခန္ဓာကိုယ်တစ်သျှူးများသည်မိမိတို့၏အင်ဆူလင်ကိုလျော့နည်းစွာစုပ်ယူသည်။