အမျိုးအစား II ဆီးချိုရောဂါနှင့်အတူ, အင်ဆူလင်ဆေးတွေပြန်လည်ထူထောင်ရေးနီးကပ်လာလား
ပထမအမျိုးအစားဆီးချိုရောဂါတွင်၊ အင်ဆူလင်ကိုဆေးထိုးခြင်းဖြင့်ငြင်းဆန်ရန်မဖြစ်နိုင်ပါ။ ဆေးကုသမှုခံယူနေစဉ်သို့မဟုတ်“ ပျားရည်ဆမ်းခရီး” ကာလ၌ပင်ဆရာဝန်များသည်ရောဂါကိုထိန်းချုပ်နိုင်စေရန်အတွက်ဆေး၏မိုက်ခရိုဒို့များကိုအကြံပြုသည်။ အင်ဆူလင်၏သဘာဝထုတ်လုပ်မှုကိုတုပသည့်မူးယစ်ဆေးဝါးများကိုအသုံးပြုခြင်းသည် ပို၍ ကောင်းသည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အတူရှုပ်ထွေးသောကုထုံးသည်လူနာအားအမြဲတမ်းဆေးထိုးခြင်းကိုရှောင်ရှားရန်ကူညီလိမ့်မည်
သိရန်အရေးကြီးသည်။ အဆင့်မြင့်ဆီးချိုရောဂါကိုပင်ခွဲစိတ်ကုသမှုသို့မဟုတ်ဆေးရုံများမရှိဘဲအိမ်တွင်ကုသနိုင်သည်။ Marina Vladimirovna ပြောတာကိုပဲဖတ်ပါ။ ထောက်ခံချက်ကိုဖတ်ပါ။

အမျိုးအစား ၁ ဆီးချိုရောဂါဖြင့်အင်ဆူလင်ထိုးသွင်းခြင်းကိုငြင်းဆန်ရန်ဖြစ်နိုင်ပါသလား။
လူ့ခန္ဓာကိုယ်အတွင်းရှိဇီဝဖြစ်စဉ်ဖြစ်စဉ်များသည်အင်ဆူလင်ပမာဏပေါ်မူတည်သည်။ ဒီဟော်မုန်းကဆဲလ်အမြှေးပါးကတစ်ဆင့်ဂလူးကို့စ်ကိုသယ်ဆောင်ပေးပြီးဆဲလ်အဟာရကိုထောက်ပံ့ပေးတယ်။ ထို့ကြောင့်, ဟော်မုန်းမရှိခြင်းနှင့်အတူ, ကိုယ်တွင်းအင်္ဂါအားလုံး၏အလုပ်တားဆီးနေသည်။ နာတာရှည်သကြားဓာတ်မရှိခြင်းသည်ဆဲလ်များကိုသေစေသည်။ ဆီးချိုရောဂါ၏ပထမဆုံးအမျိုးအစားသည်ပန်ကရိယကြောင့်ဟော်မုန်း၏သဘာဝထုတ်လုပ်မှုဖြစ်နိုင်ခြေကိုလုံးလုံးဆုံးရှုံးစေသည်။ ၎င်းသည်မျိုးရိုးဗီဇမူမမှန်မှုများ၊ ဗိုင်းရပ်စ်များ၏လွှမ်းမိုးမှုသို့မဟုတ်ဘီတာဆဲလ်များပျက်စီးခြင်းကြောင့်ဖြစ်သည်။ ဤကိစ္စတွင်, ဂလူးကို့စလျင်မြန်စွာတိုးပွါးနှင့်အင်ဆူလင်၏ဆေးထိုးရှောင်ရှားခြင်း hyperglycemic မေ့မြောခြင်းနှင့်လူနာ၏အသေခံခြင်း၏ ဦး ဆောင်လမ်းပြ။
သကြားချက်ချင်းလျှော့ချ! အချိန်ကြာလာသည်နှင့်အမျှဆီးချိုရောဂါသည်အမြင်အာရုံပြproblemsနာများ၊ အရေပြားနှင့်ဆံပင်အခြေအနေများ၊ အနာ၊ gangrene နှင့်ကင်ဆာအကျိတ်များကဲ့သို့သောရောဂါများအားလုံးကိုဖြစ်ပေါ်စေနိုင်သည်။ လူများသည်သူတို့၏သကြားပမာဏကိုပုံမှန်ဖြစ်စေရန်ခါးသီးသောအတွေ့အကြုံကိုသင်ကြားပေးခဲ့သည်။ ဆက်ဖတ်ပါ။
အင်ဆူလင်ကုထုံးသည်ဆီးချိုအမျိုးအစား ၁ ကိုကုသရန်အခြေခံဖြစ်သည်။ ကိုယ်ခန္ဓာအပေါ်ဂလူးကို့စ်၏အဆိပ်အတောက်ဖြစ်စေသောသက်ရောက်မှုများကိုဖယ်ရှားရန်သည်ဟော်မုန်းကိုသာထိုးနိုင်သည်။
ပုံမှန်ဆေးထိုးခြင်းကိုဆီးချိုရောဂါမှမပျောက်ကင်းနိုင်ပါ၊ အင်ဆူလင်သည်အစားထိုးကုထုံး၏အစိတ်အပိုင်းဖြစ်သည်။ ရောဂါ၏ဖွံ့ဖြိုးတိုးတက်မှု၏ယန္တရားသည်လူနာများအတွက်ရွေးချယ်စရာလမ်းမရှိပါ - သင်ပထမ ဦး ဆုံးဆီးချိုအမျိုးအစားတွင်အင်ဆူလင်ကိုမထုတ်ယူနိုင်ပါ။ သို့သော်စနစ်တကျရွေးချယ်ထားသောအစာနှင့်ပုံမှန်လေ့ကျင့်ခန်းလုပ်ခြင်းတို့ကြောင့်နေ့စဉ်ဆေးပမာဏကျဆင်းခြင်းသည်အတော်လေးဖြစ်နိုင်သည်။
ပျားရည်ဆမ်းခရီး
တခါတရံလူနာများသည်ပျားရည်ဆမ်းဟုခေါ်သည့်လွှတ်ခြင်းကာလကိုဖြစ်ပေါ်စေသည်။ ပုံမှန်ထိုးဆေးများကြောင့်သဘာဝအင်ဆူလင်ထုတ်လုပ်မှုကိုပန်ကရိယတွင်ယာယီပြန်လည်ပြုပြင်ပေးသည်။ ရောဂါ၏သမိုင်းကြောင်းတိုတောင်းသောလူများသည်ရောဂါသည်မှားယွင်းစွာဖော်ထုတ်နိုင်ခြင်းသို့မဟုတ်ရောဂါသည်ဆေးဖက်ဝင်အပင်များသို့မဟုတ်အခြား "မှော်" စွမ်းအားများကြောင့်ဖြစ်သည်ဟုမှားယွင်းစွာထင်မြင်ယူဆကြသည်။ ကံမကောင်းစွာပဲ, စာရင်းဇယား inexorable ဖြစ်ကြသည်။ ဤရောဂါဖြင့်ဆေးဘက်ဆိုင်ရာအမှားများသည်အလွန်ရှားပါးသောဖြစ်ရပ်တစ်ခုဖြစ်ပြီး၊ ဤကာလအတွက်, သင်သည်ဆေးထိုးလုံးဝစွန့်ပစ်မထားသင့်: သေးငယ်တဲ့ဆေးများကိုထိန်းသိမ်းခြင်း beta ဆဲလ်တွေပျက်စီးခြင်း၏ autoimmune ဖြစ်စဉ်ကိုအားနည်းသွားစေရန်ကူညီပေးသည်။ ၎င်းသည်အစောပိုင်းနှစ်များတွင်ရောဂါကိုထိန်းချုပ်ရန်ဖြစ်နိုင်သည်။
Long- သရုပ်ဆောင်အင်ဆူလင်
မကြာခဏထိုးဆေးများသည်လူနာများကိုစိတ်ဆိုးစေပါသည်။ သို့သော်ကြာရှည်စွာဆေးဝါးထုတ်လုပ်နိုင်သော်လည်းအင်ဆူလင်ကိုသဘာဝထုတ်လုပ်မှုနှင့်ဆင်တူသည့်ကုသနည်းကိုရွေးချယ်ရန်အကြံပြုပါသည်။ ထို့အပြင်ဤကိစ္စတွင်ခုနှစ်, တစ်ခုတည်းဆေးထိုးတွက်ချက်အများကြီးပိုမိုလွယ်ကူသည်။ မူးယစ်ဆေးဝါးများကိုသီးခြားလွတ်လပ်စွာဖျက်သိမ်းရန်သို့မဟုတ်အစားထိုးရန်လုံးဝမဖြစ်နိုင်ပါ။ ဆေးများတွက်ချက်မှုနှင့်မူးယစ်ဆေးဝါးရွေးချယ်မှုကိုဆရာဝန်ကရောဂါ၏အဆင့်၊ အသက်၊ ပုံမှန်စီးမှုပမာဏကိုထည့်သွင်းစဉ်းစားသည်။
ငါအမျိုးအစား 2 ဆီးချိုရောဂါနှင့်အတူဆင်းရနိုင်မလား?
ဤအမျိုးအစားသည်ပိုမိုနှေးကွေးသည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါရှိအင်ဆူလင်ထုတ်လုပ်မှုသည်ပုံမှန်ဖြစ်နိုင်သည်၊ သို့သော်ဆဲလ် receptors များသည်အင်ဆူလင်နှင့်သကြားဓာတ်ကိုမတုံ့ပြန်နိုင်ပါ၊ အမြှေးပါးကိုမချိုးဘဲသွေးထဲတွင်စုစည်းထားသည်။ အချို့သောဆီးချိုရောဂါအမျိုးအစားများတွင်ဤဆေးကိုထိုးသွင်းရန်လိုအပ်မှုမှာ -
 သကြားတိုးများလာခြင်းနှင့်အတူကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်ဟော်မုန်းထိုးဆေးကိုသုံးစွဲကြသည်။
သကြားတိုးများလာခြင်းနှင့်အတူကိုယ်ဝန်ဆောင်အမျိုးသမီးများသည်ဟော်မုန်းထိုးဆေးကိုသုံးစွဲကြသည်။
- မလျော်သောဆီးချိုရောဂါ
- ကိုယ်ဝန်
- လျင်မြန်စွာကိုယ်အလေးချိန်
- စစ်ဆင်ရေး
- လေဖြတ်
- ketoacidosis,
- ပြင်းထန်ရောဂါကူးစက်မှု။
အသွင်ကူးပြောင်းမှုဆိုင်ရာသတ်မှတ်ချက်များ
ဤရောဂါရှာဖွေတွေ့ရှိချက်များအရ၊ အင်ဆူလင်ကုထုံးသည်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုကိုတည်ငြိမ်စေပြီးဖယ်ရှားပစ်နိုင်သည်။ ၎င်းအတွက်ရှုပ်ထွေးသောကုထုံးကိုသတ်မှတ်ထားပြီးပုံမှန်အလယ်အလတ်ရှိသောလေ့ကျင့်ခန်းများနှင့်အစားအသောက်များကိုအကြံပြုသည်။ အကယ်၍ ခြောက်လအတွင်းတွင် glycated ဟေမိုဂလိုဘင်အတွက်သွေးစစ်ဆေးမှုသည်အကြံပြုထားသောအဆင့်ကိုပြလျှင်၎င်းသည်ဆေးထိုးခြင်းကိုရပ်ရန်အချက်ပြဖြစ်သည်။
ဘယ်လိုမှန်အောင်လုပ်ရမလဲ
ဟော်မုန်းထိုးဆေးကိုဖျက်သိမ်းခြင်းနှင့် ပတ်သက်၍ လွတ်လပ်စွာဆုံးဖြတ်ရန်မဖြစ်နိုင်ပါ။ ၎င်းသည် hyperglycemic coma နှင့်လူနာသေဆုံးမှု၏အကြောင်းရင်းဖြစ်လာသည်။ ဆေးပြားများကိုပြန်လည်ချောမွေ့စွာဆေးထိုးခြင်းကိုလျှော့ချသည်။ ဤဖြစ်စဉ်ကိုဆရာဝန်တစ် ဦး ၏ကြီးကြပ်မှုအောက်တွင်ပြုလုပ်သည်၊ ၆ လအတွင်းဓာတ်ခွဲခန်းသွေးစစ်ဆေးမှုများကိုပြုလုပ်သည်။ သူတို့ရဲ့ရလဒ် 1.5% တစ် ဦး ကျဆင်းမှုပြသသင့်ပါတယ်။
အစားအစာကိုတင်းကြပ်စွာထိန်းချုပ်ခြင်းသည်သကြားကိုလျော့နည်းစေသည်။ သွေးထဲရှိသကြားဓာတ်ရုတ်တရက်ပြောင်းလဲမှုများကိုဖယ်ထုတ်ခြင်းဖြင့်အစားအစာကိုရွေးချယ်သည်။ ဒီအဘို့, နိမ့် glycemic အညွှန်းကိန်းနှင့်အတူအစားအစာများကိုရွှဲနှင့် utility ကိုစွန့်ခြင်းမရှိဘဲရွေးချယ်ထားကြသည်။ အမှုဆောင်အရွယ်အစားကိုလည်းထိန်းချုပ်မှုဘာသာရပ်ဖြစ်ပါတယ်။ နေ့စဉ်အသုံးပြုသောအရည်ပမာဏသည်အနည်းဆုံး ၁.၅ လီတာဖြစ်သည်။
အင်ဆူလင်ကိုအလွတ်ခုန်ရန်ကြိုးစားနေသည့်လူနာတစ် ဦး သည်သေချာပေါက်ရွှေ့ရမည်။ မဆိုသက်သာသည့်ဝန်ကိုရွေးချယ်သည် - ရေကူး၊ ယောဂ၊ ပိလတ်၊ လမ်းလျှောက်ခြင်း။ တစ်ပတ်လျှင်အနည်းဆုံးမိနစ် ၁၅၀ လှုပ်ရှားမှုသည်ပုံမှန်ဖြစ်သင့်သည်။ အလွန်အသုံးဝင်သောအသက်ရှူခြင်းနှင့်အပန်းဖြေခြင်း။ တစ်ခုတည်းသောကုသမှုချဉ်းကပ်မှုကသာအင်ဆူလင်ထိုးဆေးကိုပြောင်းစေနိုင်သည်။
ဇီဝြဖစ်ခြင်းဆိုတာဘာလဲ။
ပျမ်းမျှလူတစ်ယောက်သည်အစာခြေခြင်းနှင့်ဇီဝြဖစ်ပျက်မှုများကိုရှုပ်ထွေးစေသည်။ ဒါကြောင့်အစာရှောင်ခြင်းဇီဝြဖစ်ခြင်းအကြောင်းပြောခြင်းဟာလူအများဟာအစာစားပြီးတိုင်းထိုင်ခုံကိုဆိုလိုတာ၊ ဒါကဇီဝြဖစ်ပျက်မှုမဟုတ်ပါဘူး။ ဇီဝြဖစ်ပျက်မှုဆိုသည်မှာဆဲလ်အတွင်းရှိဖြစ်စဉ်ကိုရည်ညွှန်းသည်။ ဂလူးကို့စ်၊ ပရိုတင်းများနှင့်အဆီများဖြစ်သောသွေးစီးဆင်းမှုနှင့်အတူဆဲလ်အမြှေးပါးထဲသို့ ၀ င်ရောက်သောအဓိကအာဟာရသုံးမျိုးသည်ဆဲလ်အမြှေးပါးပေါ်ရှိဆဲလ်အမြှေးပါးပေါ်ရှိ၎င်းတို့ကိုလက်ခံမည့်နေရာကိုရှာရမည်။ ဤသည်ကွဲပြားခြားနားသောနည်းလမ်းများ - ဖြစ်ပျက်, ပျံ့နှံ့, apoptosis နှင့်အခြားသူများအတွက်။ ဆဲလ်ထဲသို့ ၀ င်ရောက်သော်၎င်းဒြပ်ထုများသည်စွမ်းအင်ကိုစွန့်လွှတ်သည်။ ဤအာဟာရများသည်သူမ၏ဆောက်လုပ်ရေးပစ္စည်းဖြစ်သည်၊ ဇီဝြဖစ်ပျက်မှုပုံစံကဆဲလ်ကသူတို့ကိုပြန်ပို့တယ်။ ဤဖြစ်စဉ်ကိုဇီဝြဖစ်ခြင်းဟုခေါ်သည်။
ဇီဝြဖစ်ပျက်မှုသည်အကြောင်းအမျိုးမျိုးကြောင့်ဖြစ်ပွားသည်။ အသုံးအများဆုံးအကြောင်းပြချက်မှာပိုလီမာဟုခေါ်သောအခြားအရာဝတ္ထုများ၏မော်လီကျူးများ၏ဆဲလ်အမြှေးပါး receptors ပေါ်ပေါ်လာမှုနှင့်ဆက်စပ်သည်။ သူတို့ကဂလူးကို့စ်၊ ပရိုတိန်း၊ အဆီအစားထိုးတယ်။ ဤကိစ္စတွင်ဂလူးကို့စ်သည်၎င်း၏နေရာကိုမတွေ့ပါ။ ကိုယ်ခန္ဓာမှဖယ်ထုတ်ခြင်းမခံရသည့်ပိုလီမာများ၊ အဆိပ်များ၊ ယိုယွင်းပျက်စီးစေသောထုတ်ကုန်များ (metabolites) အချို့သည်အင်ဆူလင်အစားယူသည်။
ဂလူးကို့စ် (glucose) ကိုဆဲလ်ထဲရောက်အောင်လမ်းဖွင့်ဖို့အတွက်အင်ဆူလင်လိုအပ်တယ်။ ဒါဟာသော့ခတ်နဲ့တူရဲ့, အဲဒီ receptor တံခါးကိုဖြစ်ပါတယ်, ကပိတ်ထားသည်။ ဂလူးကို့စ်သည်ဤတံခါးသို့“ လမ်းလျှောက်” ခဲ့သည်၊ “ တွေ့ပြီ” သည်လှောင်အိမ်ထဲသို့ ၀ င်လိုသော်လည်းသော့ကိုထည့်သွင်း။ ဖွင့်သည်အထိမပြုလုပ်နိုင်ပါ။ ဒီသော့ကိုတံခါးထဲထည့်လိုက်ပြီးအင်ဆူလင်ပါ။
ဂလူးကို့စ်အတွက် receptors (၂) ခု၊ တွဲထားသောနေရာ (၂) ခုရှိသည်။ အင်ဆူလင် receptor ကအရမ်းသေးငယ်တယ်။ များသောအားဖြင့်ပထမ ဦး ဆုံးအဆိပ်၊ “ ဖုန်”၊ သွေးစီးဆင်းနေသောအဆိပ်များသည်အင်ဆူလင်အစားယူသည်။ ထိုအခါအင်ဆူလင်ကိုထုတ်လုပ်သော်လည်း၎င်း၏“ သော့ပေါက်” ထဲသို့မဝင်ရ။ အင်ဆူလင်ကိုခုခံတွန်းလှန်တနည်း ဂလူးကို့စ်သည်အင်ဆူလင်ကိုမခံစားရပါ။
ဆဲလ်ထဲမှာဘာဖြစ်နေသလဲ အထူးသဖြင့်အာရုံကြောစနစ်အတွက်အရေးကြီးသောဂလူးကို့စ်ကိုမရရှိနိုင်ပါ။ ဂလူးကို့စ်မရှိလျှင်၎င်းသည်မိနစ်အနည်းငယ်မျှမတည်ရှိပါ။ ခန္ဓာကိုယ်အရည်များမှတဆင့်ဆဲလ်အမြှေးပါးများကို ဦး နှောက်သို့ neuroendocrine ဆက်သွယ်မှုများမှတဆင့်လှုံ့ဆော်ပေးသည်။ ဦး နှောက်သည်ပြည့်နှက်နေသောယန္တရားများကိုလှုံ့ဆော်ပေးသည်၊ ငတ်မွတ်မှုပေါ်လာသည်၊ အင်ဆူလင်ကို ပို၍ ပင်လျှို့ဝှက်သည်။
အင်ဆူလင်အလွန်အကျွံရှိသောအခါဂလူးကို့စ်သည်ဆဲလ်ထဲသို့ဝင်သည်။ ထို့ကြောင့်, II ကိုအမျိုးအစားဆီးချိုရောဂါနှင့်အတူအင်ဆူလင်တွေအများကြီးနှင့်အတူ။ အင်ဆူလင်သည် catabolic (ဖျက်စီးစေနိုင်သော) ဟော်မုန်းတစ်ခုဖြစ်ပြီးတစ်ခါတစ်ရံဆဲလ်အပြင်ဘက်ရှိဂလူးကို့စ်ကိုရေနှင့်ဆီထဲသို့ဖြိုခွဲသည်။ ဆဲလ်အမြှေးပါးပေါ်တွင်ရေသည်၎င်း၏အာရုံခံနိုင်စွမ်းကိုယိုယွင်းစေပြီးအဆီသိုလှောင်ရုံသို့သွားသည်။ ထို့ကြောင့်၊ အမျိုးအစား ၂ ဆီးချိုရောဂါသည်အ ၀ လွန်ခြင်းနှင့်အတူလိုက်ပါလာသည်။ မရိုးရှင်းသော်လည်းဇီဝဖြစ်စဉ်။
ဇီဝဖြစ်စဉ်အဝလွန်ခြင်းသည်ပုံမှန်အဝလွန်ခြင်းနှင့်မတူသည်မှာတိကျသောအဆီတစ်မျိုးဖြစ်ပေါ်လာသည်၊ ၎င်းသည်ကွဲပြားခြားနားမှုအဆင့်ကိုကျော်လွန်ပြီးလက်တွေ့တွင်အာဟာရဓာတ်၊ မရှိမဖြစ်လိုအပ်သောအက်ဆစ်ဖြစ်သည်။ ၎င်းသည်အလွန်လျင်မြန်စွာပြောင်းလဲသွားပြီးဟော်မုန်းများပေါင်းစပ်မှုတွင်ပါ ၀ င်သည်။ အဆီသည်အီစရိုဂျင်ကြွယ်ဝသောနေရာများတွင်ဖြစ်သည်။ အမျိုးသားများနှင့်အမျိုးသမီးများတွင်၊ တူညီသောsameရိယာများဖြစ်သည့်ရင်ဘတ်၊ တင်ပါး၊ အစာအိမ်။ လူတစ်ယောက်ကရင်ဘတ်ကြီးထွားလာတယ်။ အမြိုးသမီးမြား၏တင်ပါးတိုး, cellulite ပုံပေါ်ပါတယ်။ ဇီဝဖြစ်စဉ်အဝလွန်ခြင်းသည်“ ဇီဝဖြစ်စဉ်ababomen” အစာအိမ်ဖြင့်သွင်ပြင်လက္ခဏာဖြစ်သည်၊
ဆဲလ်တွင်လုံလောက်သောဂလူးကို့စ်မရှိသေးသော်လည်းအင်ဆူလင်ကိုပမာဏများစွာထုတ်လုပ်သည်။ အကယ်၍ ဤဖြစ်စဉ်သည်အချိန်ကြာမြင့်စွာနေပါကပန်ကရိယ၏သယံဇာတများပျောက်ကွယ်သွားမည်။ ထို့နောက်အင်ဆူလင်သည်အဆုံးသတ်သွားပြီး၎င်းသည်သေးငယ်လာသည် - ၎င်းသည်မလျော်သောဆီးချိုရောဂါအခြေအနေဖြစ်သည်။ အင်ဆူလင်ကိုခုခံနိုင်စွမ်းမရှိတော့သဖြင့် I အမျိုးအစားဆီးချိုသည်အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်ပါလာသည်။ ထိုကဲ့သို့သောဆီးချိုရောဂါကိုကုသရန်အလွန်ခဲယဉ်းသည်၊ exogenous အင်ဆူလင်ကိုပေးရမည့်အထိအထိရောက်ဆုံးဖြစ်သည်။ သို့သော်၎င်းသည်မကူညီနိုင်ပါ၊
ဂလူးကို့စ်မြင့်မားခြင်းနှင့်အတူ၊ အမျိုးအစား ၂ ဆီးချိုရောဂါသည်အခြားဇီဝဖြစ်စဉ်ဆိုင်ရာမမှန်မှုများအမြဲရှိသည်။ သူကစည်းကမ်းအရတစ်ယောက်တည်းပွဲ ဦး ထွက်မထားဘူး။ ဆဲလ်အမြှေးပါးအပေါ်အင်ဆူလင်, ဂလူးကို့စ, ပရိုတိန်းနှင့်အဆီ receptors ရှိပါတယ်။ ဥပမာအားဖြင့်လူနာသည်ပရိုတိန်းဓာတ်မတည့်မှုများ၏ထိခိုက်လွယ်မှုကိုချိုးဖောက်သည်။ ထို့နောက်ပရိုတိန်းသည်ဆဲလ်ထဲသို့ပေါင်းစည်းခြင်းမရှိပဲဓာတ်တိုးသည်။ ဖြိုခွဲစဉ်ကာလအတွင်းပရိုတိန်း၊ Lactate (lactic acid) နှင့် uric acid တို့၏ဓာတ်တိုးလာသည်။ Uric acid သည် crystals ပုံစံဖြင့်အဆစ်များ၌သိုလှောင်သည်။ ဂေါက်ရောဂါသို့မဟုတ်အဆစ်ရောင်ခြင်း၊ Lactate ကိုကြွက်သားများ၌သိုမှီးထားခြင်းကြောင့်လူတစ် ဦး အားနာကျင်မှု၊ အကယ်၍ အဆီများနှင့်အလားတူဖြစ်လျှင်ပရိုတိန်းအခွံကိုဆုံးရှုံးသွားသောလက်စထရောမော်လီကျူးသည်“ ကောင်းသော” ကိုလက်စထရောသည်“ ဆိုးသော” အဖြစ်သို့ပြောင်းလဲသွားသည်၊ လူတစ် ဦး ၌သွေးကြောရောဂါဖြစ်ပွားမှုရှိသည်။
သွေးကြောများ၏သွေးကြောကျဉ်းမှု၊ သွေးကြောကျဉ်းမှုစသည့်ပြင်းထန်သောရောဂါဖြစ်ပွားမှု၏ဖွံ့ဖြိုးတိုးတက်မှုသည်ယနေ့လူသားထု၏ဘေးဒဏ်ဖြစ်သည်။ အလွန်ကြောက်မက်ဖွယ်ကောင်းသောအကျိုးဆက်များရှိသည့်အပြင်လူအများအပြားက၎င်းအားဖျားနာနေကြသည်။ သိပ္ပံနည်းကျကမ္ဘာက atherosclerosis သည်ကိုလက်စထရောသာမကဇီဝဖြစ်စဉ်ဖြစ်စဉ်များကိုပါချိုးဖောက်သည်ဟုဆိုသည်။ ချို့ယွင်းသောဂလူးကို့စဇီဝြဖစ်ပျက်မှု၊ အဆီဇီဝြဖစ်ပျက်မှုအားသွေးကြောကျစေခြင်း။ အဘယ်ကြောင့်ဆိုသော်ဂလူးကို့စ်သည်အသားများ၊ ဤသည်ဤလုပ်ငန်းစဉ်၏ pathophysiology ဖြစ်ပါတယ်။
ကျွန်ုပ်တို့သည်ခေတ်သစ်သိပ္ပံပညာရှင်များ၊ ဆရာဝန်များသည်ယန္တရားများကိုနားလည်သည်။ ဘာလုပ်ရမလဲဆိုတဲ့မေးခွန်းကိုဖြေဖို့သာကျန်သေးတယ်။ ဤတွင်ကျွန်ုပ်တို့အားအတွေးအခေါ်ဖြစ်သော "vidiavidi" ဟုခေါ်သည့်အရာနှစ်ခုဖြစ်သောဤသို့သောဝိသေသလက္ခဏာများဖြစ်သောသိစိတ်၊ အသိပညာ၊ အဝိဇ္ဇာနှင့်သာမန်အသိ၏ရုန်းကန်မှု။ အဝိဇ္ဇာအနိုင်ရရှိသည့်အခါဇီဝဖြစ်စဉ် syndrome ရောဂါဖြစ်ပေါ်လိမ့်မည်။ ၎င်း၏ပုံပန်းသဏ္reasonာန်အကြောင်းရင်းမှာခန္ဓာကိုယ်ထဲတွင် metabolites နှင့်အခြားမလိုလားအပ်သောအရာ ၀ တ္ထုများရှိနေခြင်းကြောင့်အစာခြေလမ်းကြောင်းမှယိုစိမ့်ပြီးဆဲလ်အမြှေးပါးကိုကိုယ်ခံစွမ်းအားရှုပ်ထွေးမှုများအဖြစ်ရောက်ရှိခြင်းဖြစ်သည်။
သူတို့ဘယ်ကနေလာတာလဲ သူတို့ရဲ့အရင်းအမြစ်ကဘယ်မှာလဲ။ စိတ်ဖိစီးမှုသည်အစာအိမ်နှင့်အူလမ်းကြောင်းနှင့် hepatobiliary စနစ်များပြောင်းလဲခြင်းကိုဖြစ်စေသည်ဟုယုံကြည်ရပြီး၊ ဆိုလိုသည်မှာသည်းခြေထူလာပြီးပိုမိုအဆိပ်ဖြစ်စေသည်။ ကစော်ဖောက်ခြင်း၊ ကွဲခြင်းကပိုဆိုးလာသည်။ လိုအပ်သောအဆင့်သို့မခွဲနိုင်သည့်မော်လီကျူးအမြောက်အများပေါ်ထွက်လာရာ၎င်းတို့သည်အလွန်အမင်းအထီးကျန်သောအမှုန်များနှင့်ခွဲခြားခြင်းမရှိတော့ပါ။ ထို့ကြောင့်၎င်းတို့ကိုစုပ်ယူလိုက်သောအခါ၎င်းတို့သည်ဆဲလ်များကအာဟာရအဖြစ်အသုံးမပြုနိုင်သော်လည်းပိုလီမာအားဖြင့် "ကွေးကွေး"၊ ညံ့ဖျင်းသောအရာများဖြစ်သည်။
ညံ့ဖျင်းသောအစာခြေစိတ်ဖိစီးမှုနှင့်ဆက်စပ်နေသည်။ စိတ်ဖိစီးမှု - သည်းခြေ - အင်ဇိုင်းပြုလုပ်ထုံးလုပ်နည်းများကိုချိုးဖောက် - ဤတစ်ခုဖြစ်သည်။ အာဟာရနှင့်ဆိုင်သောနာကျင်မှု၊ မမှန်ကန်မှု၊ ကျွန်ုပ်တို့သည်အချိန် ၁၉ နာရီ၊ ၁၉ နာရီအကြာတွင်မိမိကိုယ်ကိုအစာစားခွင့်ပြုသည့်အခါ၊ ဤအချိန်တွင်အစာခြေနှေးကွေးကြောင်းကျွန်ုပ်တို့သိပြီးနားလည်သော်လည်း။ ငတ်မွတ်ခေါင်းပါးခြင်း၊ ငတ်မွတ်ခေါင်းပါးခြင်းမှအစာကြေသည်အင်ဇိုင်းများ၊ အင်ဇိုင်းများ၊ အက်ဆစ်များစသည်ဖြင့်ကွဲပြားသည်။ ည ဦး ယံအချိန်၌, ဖြစ်စဉ်များနှေးကွေး, ကစော်ဖောက်ခြင်း, acidification ဖြစ်ပေါ်သည်။ အလွန်သေးငယ်သော၊ အလွန်ချိုသောအစာများ (သို့) ပရိုတိန်းကြွယ်ဝသောအစားအစာများသည်ခန္ဓာကိုယ်အစာကြေနိုင်ခြင်းမရှိသောပမာဏများ၌စားသုံးခြင်းဖြစ်သည်။
ငါတို့မထိန်းချုပ်နိုင်သောနောက်အကြောင်းရင်းတစ်ခုမှာအရည်အသွေးနိမ့်သောထုတ်ကုန်များ၊ မျိုးရိုးဗီဇဆိုင်ရာသတ်မှတ်ထားသောအစားအစာများ၊ အရသာမရှိ၊ ပိုးသတ်ဆေးများဖြင့်ပြုပြင်ထုတ်လုပ်ခြင်းဖြစ်သည်။ ကျွန်ုပ်တို့သည်ပုံမှန်ဇီဝဗေဒဆိုင်ရာထုတ်ကုန်များကိုဈေးကွက်တွင်ရှာရန်ခဲယဉ်းသည်။
ပြီးတော့မျိုးရိုးဗီဇကိုကြိုတင်ခန့်မှန်းတွက်ချက်ပါ။ အချို့သောဇီဝဓါတုဗေဒဖြစ်စဉ်များသည်မျိုးရိုးဗီဇဆိုင်ရာကြိုတင်ခန့်မှန်းမှုသည်အလွန်ကြောက်စရာကောင်းသည်၊ မကြာခဏရောဂါများသည်မိခင်တွင်သွေးပြန်ကြောများပြားခြင်းကြောင့်မဟုတ်ဘဲသမီးသည်မိခင်၏ပြုမူပုံကြောင့်ဖြစ်သည်။ မကြာခဏဆိုသလိုကျွန်ုပ်တို့မိသားစုတိုးတက်စေရန်၊ ကျွန်ုပ်တို့၏သားသမီးများကိုကျွန်ုပ်တို့အားဖျားနာစေသည့်အပြစ်အနာအဆာများမှလွတ်မြောက်ရန်တွန့်ဆုတ်ခြင်းသည်မျိုးဆက်တစ်ဆက်မှတစ်ဆက်သို့အလေ့အထများ ဆက်၍ သယ်ဆောင်နေခြင်းကိုဖြစ်စေသည်။ ဤအရာအလုံးစုံချိုးဖောက်မှုများဖြစ်ပေါ်စေသည်။ ဟုတ်ပါတယ်၊ လူတစ် ဦး ကြိုတင်မခန့်မှန်းနိုင်သည့်ရောဂါများရှိသည်။ ဥပမာအားဖြင့်အာရုံကြောစနစ်၏ကိုယ်ပိုင်အုပ်ချုပ်မှုဆိုင်ရာအပြောင်းအလဲများကိုဖြစ်ပေါ်စေသည့်ရောဂါ - ၎င်းသည်အစာခြေခြင်းနှင့်ဇီဝြဖစ်ပျက်မှုကိုလည်းအကျိုးသက်ရောက်သည်။ ဟော်မုန်းရောဂါများလည်းဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများကိုဖြစ်ပေါ်စေနိုင်သည်။ သို့သော်၎င်းသည်ရာခိုင်နှုန်းအနည်းငယ်သာရှိသည်။
ဇီဝဖြစ်စဉ် syndrome ရောဂါဖြစ်ပွားမှု၏အများစုမှာငါ့စာရင်းအချက်များဖြစ်ကြသည်။ ၎င်းတို့သည်လူတစ် ဦး အားအနှေးနှင့်အမြန်ဇီဝဖြစ်စဉ် syndrome ရောဂါသို့ ဦး တည်သွားစေလိမ့်မည်။ ၎င်းတွင်ဆီးချိုရောဂါ၊ dyslepidemia၊ ဂေါက်ရောဂါ၊
ငါ "ရှိရာသို့အလျင်အမြန်" သို့မဟုတ် "နောက်ကျ။ " အရာအားလုံးသည်ဇီဝကမ္မဆိုင်ရာအဓိပ္ပာယ်ရှိသည်၊ အရာအားလုံးသည်သိပ္ပံနည်းကျရှင်းပြနိုင်သည်။ ထိုကဲ့သို့သောစကားလုံးရုရှား "လေးဆယ်" တွင်ရှိပါတယ်။ လူအတော်များများက ၄၀ လို့ပြောကြတယ်။ 40 တိုင်အောင်ငါဘာမှမခံစားရပေမယ့် 40 ကနေငါစတင်ခဲ့သည်။ ဒါကသဘာဝကျပါတယ်။ အမှန်မှာအနှစ် ၄၀ ကြာပြီးနောက်များသောအားဖြင့် ၄၂ နှစ်အားဖြင့်အချို့သောမျိုးရိုးဗီဇဆုံးဖြတ်ချက်ချသည့်ဖြစ်စဉ်များသည်အကြီးအကျယ်ပြောင်းလဲသွားသည်။ ဥပမာအားဖြင့်၊ ကြီးထွားမှုဟော်မုန်းကိုထုတ်လုပ်ခြင်းမပြုတော့ပါ။ ကြီးထွားမှုဟော်မုန်းသည်ကြီးထွားမှုအတွက်သာမကမွေးဖွားရန်လိုအပ်သည်။
ကျွန်ုပ်တို့တစ်ခုခုဖျက်ဆီးလျှင်၊ ၎င်းသည်ထုတ်လုပ်မှုကိုရပ်တန့်သွားပြီး၊ T-Lymphocytes အရေအတွက်လျော့နည်းသွားပြီး၊ thymus gland (thymus)၊ T-limphocytes များအရေအတွက်သည်ထုတ်လုပ်မှုကိုရပ်တန့်သွားပြီးကိုယ်ခန္ဓာ၏ကျွန်ုပ်တို့၏ကာကွယ်မှုလုပ်ဆောင်ချက်သည်ကိုယ်ခံအားစနစ်၏အဓိကအတားအဆီးဖြစ်သည်။ အနှေးဟော်မုန်းလိင်ပိုင်းဆိုင်ရာပြန်လည်ဖွဲ့စည်းစတင်ခဲ့သည်။ အမျိုးသမီးများအတွင်းအီစရိုဂျင်၊ luteinizing၊ follicles ကိုလှုံ့ဆော်သောဟော်မုန်းပမာဏ၊ အထီးဟော်မုန်းများ (androgens) စသည်တို့ဖြစ်သည်။ ၎င်းသည်အာရုံခံစားမှု၊ သိမြင်မှုနယ်ပယ်၊ ဟင်းသီးဟင်းရွက်များတုံ့ပြန်မှုများတွင်အချို့သောအပြောင်းအလဲများကိုဖြစ်ပေါ်စေသည်။
သငျသညျသန့်ရှင်းရေးလမ်းကြောင်းကိုသွားလျှင်, ငါတို့သည်ဆီးချိုရောဂါကုသမှုဖို့လမ်းဖွင့်လှစ်။ လူတစ် ဦး ကိုမထိခိုက်စေရန်ဤအရာသည်မှန်ကန်စွာပြုလုပ်ရမည်။ ဆရာ ၀ န်အနေဖြင့်၊ အိမ်တွင်၊ ချက်ပြုတ်နည်းများကိုဖတ်ခြင်း၊ တစ်စုံတစ်ယောက်ပြုလုပ်ပုံကိုကြားခြင်းဖြင့်သင့်လျော်သောသန့်ရှင်းရေးပြုလုပ်ရန်ဖြစ်နိုင်သည်ဟုကျွန်ုပ်မစဉ်းစားပါ။ ဘာကြောင့်လဲ လူတစ် ဦး ချင်းစီသည်တစ် ဦး ချင်းစီဖြစ်သည်။ ဘယ်နှစ်ယောက်လူ, ဤမျှလောက်များစွာသောသန့်စင်။ လူတိုင်းတွင်မတူညီသောနည်းလမ်းရှိသည်။တစ်စုံတစ် ဦး ကသည်းခြေရည်များ (သို့) အက်စစ်ဓာတ်ပါသောကြောင့်အမြှေးပါးကိုပြောင်းလဲစေပြီး၊ တစ်စုံတစ်ယောက်သည်ချွဲအမြှေးပါးရှိသည်။
ဤသည်ကိုသိပ္ပံနည်းကျနည်းစနစ်များ၊ ဓာတ်ခွဲခန်း၊ ultrasound၊ gastroscopy, colonoscopy နှင့်အခြားအရာများ အသုံးပြု၍ ရှာဖွေတွေ့ရှိသည်။ ဤသည်ကိုလည်း Ayurvedic နည်းစနစ်များ: သွေးခုန်နှုန်း, လျှာ, မျက်လုံး, ဆီး, အူသိမ်အူမလှုပ်ရှားမှု, ချွေး, etc ။ ဒါဟာတစ်ခုနှင့်အခြားပေါင်းစပ်ခြင်းဖြင့်ရှာဖွေတွေ့ရှိရန်သာ။ ကောင်း၏, ထို့နောက်သူကမှားစရာဖြစ်လိမ့်မည်။ ဤကိစ္စတွင်ကျွန်ုပ်တို့သည်ဇီဝဖြစ်စဉ်ဖြစ်စဉ်ကိုချိုးဖောက်ခြင်းသာမကဘဲ Ayurveda ကိုကောင်းစွာမြင်တွေ့ရပြီးပျက်စီးသည့်တစ်ရှူးများကိုလည်းတွေ့မြင်နိုင်သည်။ ကျနော်တို့ပေါ်ထွန်းချိုးဖောက်မှုများကြည့်ပါ။ ၎င်းသည်ထူးခြားသည်၊ ၎င်းသည်ရှေ့သို့တိုးတက်ရန်အစွမ်းထက်သောခြေလှမ်းဖြစ်သည်။
ခန္ဓာကိုယ်ကသန့်ရှင်းတဲ့အခါမှာတော့၊ အမျိုးအစား ၂ ဆီးချိုရောဂါကိုပြန်လည်ကောင်းမွန်အောင်လုပ်ပေးဖို့အတွက်တစ်ခါတစ်ရံမှာအာဟာရအတွက်ပြင်ဆင်ခြင်းသည်လုံလောက်ပါသည်။ ငါ "အစားအသောက်" ဟူသောစကားလုံးကိုအထူးမသုံးခဲ့ပါ။ ငါမိုက်မဲသောအစားအစာများ၏ပြိုင်ဘက်ဖြစ်၏။ လူတစ် ဦး ချင်းစီအတွက်တည့်မတ်ပေးမှုမျိုးရှိလိမ့်မည်။ ငါသညျဤသေချာပေါက် "သကြား, ပေါင်မုန့်ကိုမစားနဲ့" မဟုတ်ကြောင်းပြောလိမ့်မယ်ဒါကြောင့်ပါပဲ။ မဟုတ်ပါ၊ အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများသည်အကြံဥာဏ်နှင့်မတူပါ။ တစ်ခုချင်းစီအတွက်, သူတစ် ဦး ချင်းစီဖြစ်လိမ့်မည်။ တစ် ဦး ချင်းစီရွေးချယ်ထားသည့်အချို့သော phyto ဆေးများ၊ ဆဲလ်တစ်ခုသည်အစားအစာကိုမ ၀ ယ်နိုင်မှသာအစာတောင်းသည်။ ဆီးချိုရောဂါဖြစ်စေသောအကြောင်းရင်းတစ်ခုမှာရုပ်ပိုင်းဆိုင်ရာအားနည်းခြင်းဖြစ်သည်။ ဒါကဆီးချိုရောဂါကုသပုံဖြစ်ပါတယ်။ ဆေးတွေအများကြီး၊ အာဟာရနည်းတွေရှိတယ်၊ ဒါပေမယ့်ဆဲလ်ကရိပ်မိဖို့အဆင်သင့်ဖြစ်မှသာ။
အထီးကျန်နေမှု
အကယ်၍ အမျိုးအစား ၂ ဆီးချိုရောဂါရှိလျှင်သူသည်အင်ဆူလင်ရှိပါသလား။ လူတစ် ဦး သည်အချိန်ကြာမြင့်စွာဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါလက္ခဏာကိုတီထွင်သည့်အခါထိုရွေးချယ်စရာကိုစဉ်းစားခြင်း၊ အမျိုးအစား ၂ ဆီးချိုရောဂါသည်အချိန်ကြာမြင့်စွာရှိနေခဲ့ပြီးသူကအင်ဆူလင်ကိုပေးပြီးဖြစ်သည်။ ထို့နောက်၎င်းသည်အင်ဆူလင်ကိုမသောက်ရန်အမှန်ပင်ဖြစ်သည်။ ပန်ကရိယသည် hypofunction လုံးဝပြသခြင်းမရှိပါက atrophy မရှိသောဆဲလ်များ၊ beta islets မရှိပါက၎င်းသည်မှန်ကန်သည်။ အခုငါတို့မှာကုသမှုခံယူနေတဲ့လူတစ်ယောက်ရှိတယ်၊ သူလည်းအင်ဆူလင်နဲ့လာတယ်၊ ဒါပေမယ့်အခုတော့သူလက်မခံဘူး။
အမျိုးအစား ၂ ဆီးချိုရောဂါအင်ဆူလင်ကိုမျှော်လင့်ချက်ကင်းမဲ့မှုအတွက်သတ်မှတ်လေ့ရှိသည်။ ဆဲလ်သည်ခံနိုင်ရည်ရှိပြီးအသည်းမှဂလူးကို့စ်ကိုပေါင်းစပ်ပေးသောဆေးတစ်မျိုးပေးခဲ့သည်။ ဆဲလ်များကိုလှုံ့ဆော်သည်ဟုယူဆရသောဒုတိယဆေးကိုပေးခဲ့သည်။ သူတို့သည်ဂလူးကိုဘိုင်၊ Metformin၊ Januvius တို့ကိုပေးခဲ့သည်။ ပြီးတော့သကြားက ၁၆၊ ၁၄ ကနေ ၁၀ ထက်ပိုနေသေးတယ်။ ပြီးတော့အင်ဆူလင်ရှိတယ်၊ ပြtheနာကိုအမြဲတမ်းဖြေရှင်းနိုင်မှာမဟုတ်ဘူး။ ထို့ကြောင့်၊ အမျိုးအစား ၂ ဆီးချိုရောဂါဖြင့်အင်ဆူလင်ကိုငြင်းဆန်ခြင်းသည်ပြန်လည်နာလန်ထူလာသော်လည်းမဖယ်ရှားနိုင်ပါ။
ဆီးချိုလူနာများတွင်အင်ဆူလင်ကိုသတ်မှတ်ခြင်းနှင့်ရုပ်သိမ်းခြင်း
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်အင်ဆူလင်ကုထုံးအတွက်လုံးဝညွှန်ပြချက်ဖြစ်သည်။ ထိုကဲ့သို့သောအခြေအနေမျိုးတွင်သွေးသည်ဂလူးကို့စ်၏အဆိပ်အတောက်ဖြစ်စေသောသက်ရောက်မှုကိုဖယ်ရှားပေးနိုင်သည့်တစ်ခုတည်းသောဆေးဖြစ်သည်။ ဆီးချိုရောဂါကိုအင်ဆူလင်ထိုးသွင်းခြင်းသည်ရောဂါကိုပျောက်ကင်းစေနိုင်ပြီးအစားထိုးကုထုံးတစ်ခုအဖြစ်သာအသုံးပြုသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသည့်“ အင်ဆူလင်ကိုမြန်မြန်မောင်းပါ” ဆိုတာမဖြစ်နိုင်ပါ။ သင်တစ် ဦး သည်အစားအစာကိုလိုက်နာပြီးဆေးသောက်သည့်ကာယလှုပ်ရှားမှုအတွက်အကြံပြုချက်များကိုလိုက်နာပါကသင်ဆေးပမာဏလျှော့ချနိုင်သည်။ သုခချမ်းသာကိုတိုးတက်စေပြီးဂလူးကို့စ်အဆင့်ကိုလျှော့ချနေစဉ်တွင်အင်ဆူလင်ကိုငြင်းဆန်ရန်ဖြစ်နိုင်ခြေရှိမရှိမေးမြန်းသောအခါ၊ endocrinologists သည်တိကျသောအဖြေကိုပေးသည်။
သငျသညျအင်ဆူလင်ကိုဟော်မုန်းကိုသဘာဝကျကျလွှတ်ပေးသည့်ပုံစံနှင့်တူအောင်ထိုးရန်လိုအပ်သည်။ ပုံမှန်အားဖြင့်အင်ဆူလင်ကိုတစ်နာရီလျှင်တစ်ယူနစ်ခန့်ဆက်တိုက်ထုတ်လုပ်သည်။ အစာစားနေစဉ် ၁၀ ဂရမ်လျှင် ၁ ခတိုင်းအတွက်အင်ဆူလင် ၁ ယူနစ်ကိုထုတ်ပေးသည်။ ထို့ကြောင့်၊ အင်ဆူလင်ကိုတစ်ကြိမ်ထိုးသွင်းခြင်းသည်သွေးထဲတွင်အမြဲတမ်းဂလူးကို့စ်ပမာဏကိုမထိန်းသိမ်းနိုင်ပါ။
Long-actin insulins Lantus နှင့် Levemir တို့ကိုတီထွင်ခဲ့ပြီးတစ်ချိန်ကဆေးထိုးနိုင်သည်။ သို့သော်လက်တွေ့တွင်သတ်မှတ်ထားသောကန့်သတ်ချက်အတွင်းတစ်နေ့အလုပ်လုပ်နိုင်သည့်ဆေးကိုသတ်မှတ်ရန်မှာအလွန်ခဲယဉ်းသည်၊ ထို့ကြောင့်၎င်းတို့အသုံးပြုမှုကို hypoglycemia နှင့်လိုက်ပါလေ့ရှိသည်။ အင်ဆူလင်ကိုမကြာခဏထိုးလေလေ၊ ဟော်မုန်းပုံမှန်ဇီဝကမ္မလွှတ်ပေးမှုနှင့်နီးလေဖြစ်သည်။
လူနာ၏ glycemic ပရိုဖိုင်းကိုခွဲခြမ်းစိတ်ဖြာသည့်အခါအင်ဆူလင်ကြိုတင်ပြင်ဆင်မှု၏ကြာချိန်နှင့်အုပ်ချုပ်မှုအကြိမ်ရေရွေးချယ်မှုအပေါ်တစ် ဦး ကထောက်ခံချက် endocrinologist မှသာရရှိနိုင်ပါသည်။ ထို့အပြင်အသက်၊ ရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုအဆင့်နှင့်ဆက်စပ်ရောဂါများကိုလည်းထည့်သွင်းစဉ်းစားသင့်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါတွင်၊ ထိုကဲ့သို့သောအခြေအနေများတွင်အင်ဆူလင်ကိုပြောင်းလဲရန်ဖြစ်နိုင်ခြေရှိသောပြောင်းလဲမှုလိုအပ်သည်။
- ကိုယ်ဝန်
- Myocardial infarction ။
- ဦး နှောက်၏သွေးကြောသို့မဟုတ်သွေးလွန်လေဖြတ်။
- ပုံမှန်အစားအစာနှင့်အတူတိုးတက်သောကိုယ်အလေးချိန်။
- Ketoacidosis ။
- ခွဲစိတ်ကုသမှု။
- ပြင်းထန်ကူးစက်တတ်သောရောဂါများ (purulent နှင့်မိလ္လာကန်ရောဂါများဖြစ်နိုင်ခြေနှင့်အတူ) ။
- လျော်ကြေးမပေးသောဆီးချိုရောဂါ။
အကယ်၍ ဆီးချိုရောဂါရှိပါကအစာရှောင်ခြင်းဂလူးကို့စ်ပမာဏသည်ပုံမှန်ကိုယ်အလေးချိန်နှင့် ၇.၈၅ မီလီမီတာ / L ထက်ပိုသည်၊ သို့မဟုတ်မည်သည့်အလေးချိန်နှင့်မဆို ၁၅ မီလီမီတာ / L ထက်ပိုမြင့်ပါက၊ ဂလူးကဂွန်ဖြင့်စမ်းသပ်သည့်အခါ C-reactive protein လျော့နည်းသွားသည်။
အကယ်၍ လူနာသည်သတ်မှတ်ထားသောကုသမှုကိုလက်ခံပါကအစားအသောက်ကိုလိုက်နာပြီးခွင့်ပြုထားသောလေ့ကျင့်ခန်းအစီအစဉ်ကိုထိန်းသိမ်းထားပြီးဂလူးကို့စ်ပမာဏကိုလျှော့ချ။ မရပါကအင်ဆူလင်ကုထုံးကိုသတ်မှတ်နိုင်သည်။
ထိုကဲ့သို့သောအခြေအနေများတွင်ကာဗိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုကိုတည်ငြိမ်စေလျှင်အင်ဆူလင်မှီခိုမှုကိုဖယ်ရှားပစ်နိုင်သည်။ ၆ လအတွင်း glycated ဟေမိုဂလိုဘင်အတွက်သွေးစစ်ဆေးမှုသည်အကြံပြုထားသောအဆင့်သို့ကျဆင်းသွားသည်။
ကလေးမွေးဖွားခြင်းသည်ကိုယ်ဝန်ဆောင်စဉ်အင်ဆူလင်ကိုပြောင်းလဲသောမိန်းမများတွင်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်စဉ်ကိုပုံမှန်ဖြစ်စေနိုင်သည်။ ထို့ကြောင့်ကလေးမွေးဖွားပြီးနောက်သူတို့သည်အင်ဆူလင်မှတဖြည်းဖြည်းဝေးကွာသွားပြီးသကြားဓာတ်လျှော့ချသည့်ဆေးပြားများသို့ပြန်သွားနိုင်သည်။
လူနာများ၏အဓိကအတွေ့အကြုံတစ်ခုမှာဆေးထိုးခြင်း၏နာကျင်မှုဖြစ်သည်။ လူအများကယင်းကြောင့်ကုသမှုကိုအတိအကျစတင်ရန်ကြောက်ရွံ့ကြသည်။ တစ်ချိန်တည်းမှာပင်အခြေအနေများသည်အခြေအနေဆိုးလာသည်အထိအချိန်ကိုဆွဲယူလျက်ရှိသည်။
တကယ်တော့, အင်ဆူလင်ထိုး၏ပုဂ္ဂလဒိsens္အာရုံပုံမှန်ဆေးထိုးထက်သည်းခံဖို့အများကြီးပိုမိုလွယ်ကူသည်။ တစ်ချိန်တည်းမှာပင်, ခေတ်သစ်စက်မှုလုပ်ငန်းရပ်တန့်မထားဘူး, နှင့်ယနေ့လူနာအလွန်ကွဲပြားခြားနားသောအရှည်ရှိခြင်းအလွန်ပါးလွှာသောဆေးထိုးအပ်နှင့်ပြည့်စုံအထူးဆေးထိုး pin ကိုကမ်းလှမ်းခဲ့သည်။ အပ်၏အရွယ်အစားကိုဆရာ ၀ န်မှရွေးချယ်သည်။
ခန္ဓာကိုယ်ထဲမှာအင်ဆူလင်၏အခန်းကဏ္.ကို
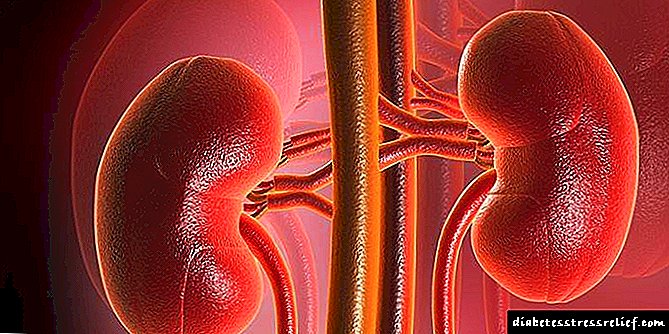
ကိုယ်ခန္ဓာရှိအင်ဆူလင်သည်ဇီဝြဖစ်ပျက်မှုအမျိုးအစားအားလုံးကိုသက်ရောက်သည်။ သို့သော်ပထမ ဦး ဆုံးအနေဖြင့်၎င်းသည်ဘိုဟိုက်ဒရိတ်ဇီဝြဖစ်ပျက်မှုနှင့်သက်ဆိုင်သည်။ အင်ဆူလင်၏အဓိကလုပ်ဆောင်ချက်မှာအမြှေးပါးမှတဆင့်ဂလူးကို့စ်ကိုဂလူးကို့စ်သို့သယ်ဆောင်ရန်ဖြစ်သည်။ ခန္ဓာကိုယ်အတွင်းရှိစုစုပေါင်းကိုယ်အလေးချိန်၏ ၆၈% ခန့်ရှိသောကြွက်သားများနှင့် adipose တစ်ရှူးများသည်အင်ဆူလင်ကိုအများဆုံးမှီခိုသည်။
အသက်ရှုခြင်း၊ သွေးလည်ပတ်မှုနှင့်လှုပ်ရှားမှုသည်ကြွက်သားတစ်သျှူးများ၏လုပ်ဆောင်မှုအပေါ်မူတည်သည်။ အင်ဆူလင်ထုတ်လုပ်မှုမလုံလောက်ခြင်းနှင့်အတူအင်္ဂါအားလုံးလုံးလုံးခံစားရသည်။ အထိခိုက်မခံဆုံးအင်္ဂါများသည် ဦး နှောက်နှင့်နှလုံးသွေးကြောဆိုင်ရာစနစ်ဖြစ်သည်။ နာတာရှည်ဂလူးကို့စ်စားသုံးမှုမရရှိခြင်းကြောင့်၎င်းတို့တွင်မပြောင်းလဲနိုင်သောဆဲလ်သေဆုံးခြင်းဖြစ်စဉ်များဖြစ်ပေါ်လာသည်။
ခန္ဓာကိုယ်အတွင်းရှိဂလူးကို့စ်ပမာဏကိုလျှော့ချနိုင်စွမ်းသည်အင်ဆူလင်ကိုသာပိုင်ဆိုင်သည်။ ဒီပိုင်ဆိုင်မှုကိုအောက်ပါလုပ်ငန်းစဉ်များအသုံးပြု။ အကောင်အထည်ဖော်နေသည်:
- ဆဲလ်များကဂလူးကို့စ်နှင့်အခြားအရာ ၀ တ္ထုများ၏စုပ်ယူမှုကိုတိုးမြှင့်သည်။
- စွမ်းအင်ထုတ်လွှတ်မှုနှင့်အတူဂလူးကို့စ်ကိုဖြိုခွဲသောအင်ဇိုင်းများ၏လုပ်ဆောင်မှုသည် (ATP ပုံစံ) တိုးများလာသည်။
- ဂလူးကို့စ်မှဂလူးကို့စ်ပေါင်းစပ်မှုတိုးလာခြင်း၊ အသည်းနှင့်ကြွက်သားများတွင်သိုလှောင်ထားခြင်း (အရံသိုလှောင်ထားသည့်ပမာဏ) ။
- အသည်း၌ဂလူးကို့စ၏ဖွဲ့စည်းခြင်းကိုလျှော့ချဖြစ်ပါတယ်။
အင်ဆူလင်၏ပရိုတိန်းဇီဝြဖစ်ပျက်မှုအပေါ်အကျိုးသက်ရောက်မှုသည်အမိုင်နိုအက်ဆစ်များ၊ ပိုတက်စီယမ်၊ မဂ္ဂနီဆီယမ်နှင့်ဖော့စဖိတ်များကိုဆဲလ်များပိုမိုစုပ်ယူမှုတိုးမြှင့်ခြင်း၊ အင်ဆူလင်သည်ပရိုတိန်းပြိုကွဲခြင်းကိုလျော့နည်းစေသည်။
အင်ဆူလင်ကဂလူးကို့စ်ကိုဂလူးကို့စ် (triglycerides) အဖြစ်ပြောင်းလဲခြင်းဖြင့်အဆီဇီဝြဖစ်ပျက်မှုကိုထိန်းညှိပေးပြီးအဆီပျက်ခြင်းကိုလျော့နည်းစေသည်။ ဆိုလိုသည်မှာအင်ဆူလင်သည်အဆီသိုလှောင်ရန်ကူညီသည်။
အစာစားပြီးနောက်သွေးထဲ၌သကြားဓာတ်ပါဝင်မှုမြင့်တက်လာခြင်းကြောင့်ပန်ကရိယသည်အင်ဆူလင်ကိုထုတ်လွှတ်သည်။ ဂလူးကို့စ်သည်ပုံမှန်ထက်နိမ့်ကျသောအခါ beta cell များမှအင်ဆူလင်ကိုထုတ်လွှတ်မှုနှေးကွေးသော်လည်းမရပ်တန့်ပါ။ Contrinsular hormones - glucagon, adrenaline နှင့်အခြားစိတ်ဖိစီးမှုဟော်မုန်းများသည်သွေးကြောထဲသို့ ၀ င်ရောက်ပြီး၊ ပြီးနောက်ဂလူးကို့စ်အဆင့်မြင့်တက်လာသည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါတွင်ပန်ကရိယသည်အင်ဆူလင်ထုတ်လုပ်ရန်စွမ်းရည်ကိုဆုံးရှုံးသည်။ ယင်းသည် beta ဆဲလ်များကို autoimmune ဖြစ်စဉ်များဖျက်ဆီးခြင်း၊ ဗိုင်းရပ်စ်များသို့မဟုတ်မျိုးရိုးဗီဇဆိုင်ရာရောဂါများနှင့်ထိတွေ့ခြင်းကြောင့်ဖြစ်သည်။
အင်ဆူလင်မရှိသောအခါဂလူးကို့စ်ပမာဏသည်လျင်မြန်စွာမြင့်တက်လာသည်။ အင်ဆူလင်ကိုငြင်းဆန်ခြင်းသည်မေ့မြောခြင်းနှင့်သေခြင်းဆီသို့ ဦး တည်နိုင်သည်။
ဆီးချိုရောဂါ၏ဒုတိယအမျိုးအစားမှာအမျိုးအစား ၁ ထက်ပိုမိုနှေးကွေးသည်။ ၎င်းကိုအင်ဆူလင်ကိုပုံမှန်ပမာဏသို့မဟုတ်များပြားစွာထုတ်လုပ်နိုင်သည်။ သို့သော်အင်ဆူလင်ဓာတ်ဆဲလ်များက၎င်းကိုမတုံ့ပြန်ပါ။ ဂလူးကို့စ်သည်ဆဲလ်အမြှေးပါးကို ဖြတ်၍ သွေးထဲတွင်မကျန်ရှိပါ။
အမျိုးအစား ၁ နှင့်အမျိုးအစား ၂ တွင်ဆီးချိုရောဂါရှိသည့်ဂလူးကို့စ်အဆင့်မြင့်တက်လာခြင်းကသွေးကြောများကိုထိခိုက်စေသဖြင့်၊
- ဆီးချိုရောဂါ Angiopathy
- အနာပျောက်စေသောအနာ (ဆီးချိုခြေထောက်) ၏ဖွဲ့စည်းခြင်းနှင့်အတူ Neuropathies ။
- ကျောက်ကပ်ပျက်စီးခြင်း - nephropathy ။
- မနုathyဗေဒ။
- အဆိုပါလှာတစ် ဦး ဆီးချို retinopathy ဖြစ်ပါတယ်။
- Encephalopathy
- ကိုယ်ခံစွမ်းအားကျဆင်းသွားသည်။
ဆီးချိုရောဂါရှိသူများသည်ကူးစက်ရောဂါများနှင့်မှိုရောဂါများဖြစ်ပွားလေ့ရှိပြီး ၄ င်းတို့သည်မလုံလောက်သည့်လျော်ကြေးငွေဖြင့်ခက်ခဲသော်လည်းရှုပ်ထွေးမှုများနှင့်ကြုံတွေ့နိုင်သည်။
ထို့အပြင်ပantibိဇီဝဆေးကုထုံးနှင့်ရောဂါတိုက်ဖျက်ရေးဆေးဝါးများအပေါ်သိသိသာသာကျဆင်းခြင်းလည်းရှိသည်။
ဒဏ္Myာရီ ၂
မကြာခဏသင်ဤထင်မြင်ချက်ကိုကြားနိုင်ပါတယ်: သင်အင်ဆူလင်ကိုစတင်သုံးစွဲလျှင်, သူမပါဘဲအသက်ရှင်ရန်မဖြစ်နိုင်ပါလိမ့်မယ်။ တကယ်တော့အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူတွေဟာအင်ဆူလင်ကိုဆေးမထိုးဘဲ၊
၎င်းသည်ဖျက်သိမ်းနိုင်သည်၊ ၎င်းသည်ဆေးစွဲစေသည့်ဆေးမဟုတ်ပါ၊ သို့သော်ဤကိစ္စတွင်ဆီးချိုရောဂါကိုလျော်ကြေးမပေးနိုင်ပါ။ ကြီးမားသောရှုပ်ထွေးသောဖွံ့ဖြိုးတိုးတက်မှုများဖြစ်သည့်လွှာရေယာဉ်များပျက်စီးခြင်း၊ ဆီးချိုခြေထောက်များ၊ လေဖြတ်။
သတိရသင့်သည်မှာသူတို့သည်ဆီးချိုရောဂါကြောင့်မဟုတ်ဘဲ ၄ င်း၏ရောဂါများကြောင့်သေဆုံးခြင်းဖြစ်သည်။
ဒဏ္Myာရီ ၃။ အ ၀ လွန်လာလိမ့်မည်
ယနေ့အင်ဆူလင်နှင့် ပတ်သက်၍ အတော်အတန်တည်ငြိမ်သောဒဏ္thာရီတစ်ခုမှာ ၄ င်း၏စားသုံးမှုသည်ကိုယ်အလေးချိန်ကိုထိခိုက်သည်ဟူသောအချက်ဖြစ်သည်။ လေ့လာမှုများစွာအရအင်ဆူလင်ကုထုံးကိုစတင်ခဲ့သူလူနာများသည်အစာစားချင်စိတ်တိုးများလာခြင်းကြောင့်တခါတရံကိုယ်အလေးချိန်တိုးလာသည်၊ သို့သော်လေ့လာမှုများအရ၊ တက်ဘလက်များရှိ hypoglycemic ဆေးများမှလူနာများသည်လည်းကိုယ်အလေးချိန်တက်လာကြသည်၊ သက်ကြီးရွယ်အိုလူနာများနှင့်အထိုင်များနေသောလူနာများအကြောင်းပြောနေခြင်းဖြစ်သည်။ လူနေမှုပုံစံ။
ထွက်ပေါက်တစ်ခုတည်းရှိသေးသည်။ အစာစားချင်စိတ်ကိုထိန်းချုပ်ရန်၊ များသောအားဖြင့်သွေးတွင်းသကြားဓာတ်ကိုသိသိသာသာတိုးပွားစေသည်၊ အဘယ်ကြောင့်ဆိုသော်အင်ဆူလင်ဆေးပမာဏတိုးရန်လိုအပ်ပြီး၊
အင်ဆူလင်ဖယ်ထုတ်ခြင်း၏အင်္ဂါရပ်များ
အမျိုးအစား ၂ ဆီးချိုရောဂါရှိအင်ဆူလင်ကိုရှောင်ပါ။ ဒိုင်အောက်စင်သည်တစ်ခုတည်းသောအညွှန်းကိန်းသည်ဆီးချိုရောဂါတွင် glycated hemoglobin တိုးလာပါက။ ၆ လအတွင်းသင် ၁.၅% ထက်နည်းသောလျော့နည်းမှုရှိပါက၊ သင်ထိုးဆေးကိုငြင်းဆန်ပြီးဆေးလုံးကိုသောက်နိုင်သည်။
ဆရာ ၀ န်၏ခွင့်ပြုချက်မရပဲအင်ဆူလင်ထိုးဆေးကိုဖယ်ရှားရန်အတိအကျတားမြစ်ထားသည်၊ ၎င်းသည်ဆီးချိုရောဂါဖြစ်ပေါ်စေနိုင်သည်။ အင်ဆူလင်ဆေးများတဖြည်းဖြည်းကျဆင်းခြင်းနှင့်သာလျှင်ဆေးပြားပုံစံဖြင့်ယခင်ဆေးများကိုပြန်လည်သောက်သုံးရန်ဖြစ်နိုင်သည်။
အကယ်၍ သတ်မှတ်ထားသောဆေးကိုလုံးဝရပ်ဆိုင်းရန်မဖြစ်နိုင်ပါက၎င်း၏ဆေးကိုလျှော့ချရန်အခွင့်အလမ်းရှိသည်။ သွေးထဲရှိသကြားဓာတ်နှင့်သကြား၊ အချိုမှုန့်၊ ပျားရည်၊ ဂျုံမှုန့်၊ အဆီ၊ အထူးသဖြင့်အသားများနှင့်အတူရုတ်တရက်မြင့်တက်လာသောဂလူးကို့စ်မဖြစ်ပေါ်စေရန်အစားအစာကိုပြုပြင်ရန်လိုအပ်သည်။
ဖွဲ့စည်းမှုသာမကအစားအစာပမာဏကိုပါထိန်းချုပ်ရန်လိုအပ်သည်။ သောက်သုံးမှုပုံစံကိုထိန်းသိမ်းပါ - တစ်နေ့လျှင်ရေအနည်းဆုံး ၁.၅ လီတာ။
ဆီးချိုရောဂါအတွက်လမ်းလျှောက်ခြင်း၊ အားကစားလေ့ကျင့်ခြင်း၊ ရေကူးခြင်းသို့မဟုတ်ယောဂပြုလုပ်ခြင်းအပြင် ထပ်မံ၍ မော်တာစနစ်တစ်ခုလိုအပ်သည်။ အနည်းဆုံးတစ်မိနစ်လျှင်မိနစ် ၁၅၀ မျှပုံမှန်ကာယလေ့ကျင့်ခန်းလုပ်ရန်လိုအပ်သည်။ အသက်ရှူခြင်းလေ့ကျင့်ခန်းနှင့်အပန်းဖြေနည်းစနစ်များကိုလည်းသင်ကျွမ်းကျင်ရမည်။ ဤအတိုင်းအတာအားလုံးသည်အင်ဆူလင်လိုအပ်ချက်ကိုလျော့နည်းစေသည်။ ဤဆောင်းပါးပါဗီဒီယိုတွင်ဆီးချိုရောဂါရှိအင်ဆူလင်၏အခန်းကဏ္aboutကိုဖော်ပြထားသည်။
ဒဏ္ာရီ ၅။ အင်ဆူလင်မေ့မြောရှိလိမ့်မည်။
အင်ဆူလင်ကုထုံးသည် hypoglycemia နှင့်မေ့မြောခြင်းကိုပင်ဖြစ်စေနိုင်သည်ဟုအခိုင်အမာယုံကြည်ချက်ရှိသည်။ တဖြည်းဖြည်းနှင့်လူတစ် ဦး သည်မှတ်ဉာဏ်၊ သွေးလည်ပတ်မှုဆိုင်ရာရောဂါများစသည်တို့ကိုလျော့နည်းသွားစေနိုင်သည်။
စင်စစ်အားဖြင့်ခေတ်သစ်မျိုးရိုးဗီဇအင်ဂျင်နီယာအင်ဆူလင်များကိုအင်ဆူလင်၏ဇီဝကမ္မထုတ်လုပ်မှုကိုတုပပြီးလုပ်ဆောင်မှုအထွတ်အထိပ်မရှိသောအစီအစဉ်အရသတ်မှတ်ထားသည်။
နေ့စဉ်အစီအစဉ်များကိုထည့်သွင်းစဉ်းစားရန်အရေးကြီးသည်၊ အဘယ်ကြောင့်ဆိုသော်တက်ကြွသောကိုယ်လက်လှုပ်ရှားမှုဖြင့်သွေးတွင်းသကြားဓာတ်ပမာဏလျော့ကျသွားပြီး၊ သင်သည်ခရီးရှည်၊ ဥယျာဉ်တွင်အလုပ်လုပ်နေစဉ်သို့မဟုတ်တိုက်ခန်းကိုသန့်ရှင်းရေးလုပ်လျှင်၊ အိမ်မှထွက်လျှင်သင်၌သကြားလုံးတစ်လုံးသို့မဟုတ်သစ်သီးဖျော်ရည်အိတ်တစ်ပုလင်းသောက်ရန်လိုအပ်သည်။
သွေးတွင်းသကြားဓာတ်ပမာဏကိုပုံမှန်စောင့်ကြည့်ရန်အလွန်အရေးကြီးသည်။ အကောင်းဆုံးအားဖြင့်သကြားကိုဗိုက်ဆာစေရုံသာမကအစာစားပြီးနောက် ၂ နာရီနှင့်အိပ်ရာမဝင်ခင်တိုင်းတာသင့်သည်။
ငါဆီးချိုရောဂါအတွက်အင်ဆူလင်ကိုချွတ်ရနိုင်မလား?

ဆီးချိုရောဂါသည်ခန္ဓာကိုယ်အတွင်းရှိဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါနှင့်ဆက်နွယ်သောနာတာရှည်ရောဂါ၏ပြင်းထန်သောရောဂါဖြစ်သည်။ ဆီးချိုရောဂါသည်ပြင်းထန်သောရှုပ်ထွေးမှုများကိုဖြစ်ပေါ်စေနိုင်သည်။ ဥပမာ - ကိုယ်တွင်းအင်္ဂါများ (အသည်း၊ ကျောက်ကပ်စသည်ဖြင့်) နှင့်မေ့မြောကဲ့သို့သောအခြေအနေများကိုဖြစ်စေနိုင်သည်။ လူတစ် ဦး ၏သွေးထဲ၌သကြားဓာတ်နည်းခြင်းနှင့်၎င်းသည်အလွန်အကျွံတိုးများလာခြင်းကြောင့်ကော်မာသည်ဖွံ့ဖြိုးလာနိုင်သည်။
ဆီးချိုရောဂါဘယ်လိုဖြစ်ပေါ်လာသလဲ။
မျိုချမိပြီးနောက်ကိုယ်ခန္ဓာထဲသို့ ၀ င်ရောက်လာသည့်အစာများသည်သကြားဓာတ်တိုးခြင်းကိုဖြစ်ပေါ်စေသည်။ ထို့နောက်သရက်ရွက်ကအင်ဆူလင်ဟော်မုန်းကိုထုတ်လုပ်သည်။ အင်ဆူလင်သည်ခန္ဓာကိုယ်ကိုခဏတာစွမ်းအင်ပေးပြီးနောက်ခန္ဓာကိုယ်သည်အနားယူရန်တောင်းဆိုလာသည်၊ တစ်စုံတစ်ခုကိုစားလိုသည့်ဆန္ဒလည်းရှိသည်။ ဒါကြောင့်အသင်္ချေအထိ။
အစားအစာအမြောက်အများ၊ မကြာခဏရေစာများ၊ များစွာသောပမာဏများ၌ကာဗိုဟိုက်ဒရိတ်များအသုံးပြုခြင်းသည်သကြားဓာတ်တိုးပွားစေသည်။
ရိုးရှင်းသောဘိုဟိုက်ဒရိတ်ကိုစားသုံးပါကခရိုမီယမ်သည်ခန္ဓာကိုယ်မှကာဗိုဟိုက်ဒရိတ်မပါဘဲ ၃ ဆပိုမြန်ပါသည်။ ထို့အပြင်အင်ဆူလင် receptors များ၏ပုံမှန်လည်ပတ်မှုအတွက်လုံလောက်သောခရိုမီယမ်လိုအပ်သည်။
ထို့ကြောင့်, ခရိုမီယမ်ချို့တဲ့နှင့်အတူ, အင်ဆူလင် receptors ချွတ်ယွင်း။
အင်ဆူလင်ငြင်းဆန်၏ဖြစ်နိုင်ခြေ
ဆီးချိုရောဂါရှိသောလူနာများသည်ပုံမှန်ဘဝကိုထိန်းသိမ်းရန်ဆေးဝါးများကိုအဆက်မပြတ်သုံးစွဲကြရသည်။ လုံးဝအန္တရာယ်ကင်းသောဆေးဝါးများမရှိသေးပါ၊ မည်သို့ပင်ဖြစ်စေ၊ ၎င်းသည်ခန္ဓာကိုယ်အပေါ်ဘေးထွက်ဆိုးကျိုးရှိသည်။ တစ်ချိန်တည်းမှာပင်လူနာများစွာသည် အကယ်၍ သင်အင်ဆူလင်ထိုးဆေးကိုထိန်းသိမ်းရန်စတင်အသုံးပြုပါကအင်ဆူလင်ကိုငြင်းဆန်ရန်ဖြစ်နိုင်ခြေရှိမရှိကိုသိလိုကြသည်။
ဆီးချိုရောဂါအမျိုးအစား ၂ ခုရှိသည် - အင်ဆူလင်ကိုမှီခိုခြင်းနှင့်အင်ဆူလင်မဟုတ်သောမှီခိုသည့်ဆီးချိုရောဂါဖြစ်သည်။ အင်ဆူလင်ကိုမှီခိုသောဆီးချိုရောဂါနှင့်အတူလူနာသည်ဆေးထိုးအပ်နှင့်လုံးဝမှီခိုနေရသည်။ ဤကိစ္စတွင်, ကအင်ဆူလင်ကိုငြင်းဆန်ဖို့မဖြစ်နိုင်ဘူး။ ပန်ကရိယဆဲလ်များသည်ပုံမှန်လည်ပတ်နိုင်စွမ်းပျောက်ဆုံးသွားပြီးသူတို့၏လုပ်ဆောင်မှုများကိုပြန်လည်မလုပ်ဆောင်နိုင်တော့ပါ။
အကယ်၍ လူနာသည်ဆီးချိုရောဂါရှိသည့်အင်ဆူလင်ကိုမမှီခိုပါကအင်ဆူလင်ထိုးဆေးကိုသွေးတွင်းသကြားဓာတ်တည်ငြိမ်စေရန်ယာယီအတိုင်းအတာတစ်ခုအဖြစ်သတ်မှတ်နိုင်သည်။ ဤကိစ္စတွင်သင်အနေဖြင့်အင်ဆူလင်ကိုသုံးခြင်းကိုရပ်တန့်နိုင်သည်၊ သို့သော်ဆေးထိုးရန်ငြင်းဆန်ခြင်းသည်ဆရာဝန်၏တင်းကြပ်သောကြီးကြပ်မှုအောက်တွင်ရှိသည်။
အင်ဆူလင်ကိုငြင်းဆန်သည့်လုပ်ငန်းစဉ်သည်အဓိကအားဖြင့်လူနာ၏လူနေမှုပုံစံနှင့်အင်ဆူလင်ထိုးဆေးနှင့်ကုသမှုစတင်သည့်ပြproblemsနာများအပေါ်များစွာအကြောင်းပြချက်များပေါ်တွင်မူတည်သည်။ ကုသမှုကိုငြင်းဆန်ရန်အတွက်အချို့သောဆန့်ကျင်မှုများမှာ -
- ကိုယ်ဝန်ဆောင်နေစဉ်လူနာသည်ကလေးမွေးဖွားပြီးနောက်မှသာအင်ဆူလင်ကိုငြင်းဆန်သည်။
- ကူးစက်ရောဂါများတွင်လူနာသည်အပြည့်အဝပြန်လည်ကျန်းမာလာမှသာလျှင်ငြင်းဆန်နိုင်သည်။
- myocardial infarction သို့မဟုတ်လေဖြတ်ခြင်းဖြစ်လျှင်ဆရာဝန်ကဆေးထိုးခြင်းကိုငြင်းဆန်ရန်ဖြစ်နိုင်ခြေကိုတစ် ဦး ချင်းဆုံးဖြတ်ချက်ချသည်။
- ခွဲစိတ်ကုသပြီးနောက်အင်ဆူလင်ကိုငြင်းဆန်ခြင်းသည် ၆ လအကြာမှစ။ တက်ရောက်သူဆရာဝန်၏ခွင့်ပြုချက်ဖြင့်စတင်သည်။
အင်ဆူလင်ဆေးလိပ်ဖြတ်ရန်နည်းလမ်းများ
ဒါကြောင့်အင်ဆူလင်ကိုထုတ်ယူလို့ရလား။ တစ် ဦး ချင်းစီအနေဖြင့်ကွဲပြားခြားနားသည့်အချက်များစွာကိုထည့်သွင်းစဉ်းစားရန်လိုအပ်သည်။ လူနာရဲ့လူနေမှုပုံစံစတဲ့ဟာကြီးမားတဲ့အခန်းကဏ္ plays မှပါဝင်သည်။ ဆေးထိုးခြင်းကိုငြင်းဆန်ရန်လူနာသည်မှန်ကန်သောနေထိုင်မှုပုံစံကိုနေထိုင်ရမည်။ ပထမဆုံးအနေနဲ့သင်ဟာအစားအစာကိုလိုက်နာရမယ်။
ထို့အပြင်လူနာ၏အခြေအနေကိုတိုးတက်ကောင်းမွန်စေရန်နှင့်ဟော်မုန်းကိုငြင်းဆန်ရန်အထောက်အကူပြုသည့်တိုင်းရင်းဆေးကိုလည်းအသုံးပြုနိုင်သည်။ အင်ဆူလင်ဆေးပမာဏကိုလျှော့ချရန်နှင့်ခန္ဓာကိုယ်အတွင်းရှိဇီဝဓာတုဇီဝြဖစ်စဉ်ကိုပြန်လည်ထူထောင်ရန်အတွက်ပိုက်ဆန်အစေ့များကိုဖယ်ရှားပစ်သည်။
အင်ဆူလင်ကိုငြင်းဆန်ရန်ဖြစ်နိုင်ပါသလား?

အင်ဆူလင်ကိုရဖို့ရနိုင်မလား? သငျသညျဆီးချိုရောဂါအမျိုးအစားကိုစဉ်းစားခြင်းနှင့်ရောဂါ၏သဘောသဘာဝကိုနားလည်ရန်လိုအပ်သည်။ ဆီးချိုရောဂါသည်ဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါများနှင့်ဆက်စပ်သည့်နာတာရှည်ရောဂါဖြစ်သည်။ အကယ်၍ ကုသမှုကိုမပြုလုပ်ပါက ၄ င်းသည်ခန္ဓာကိုယ်အတွင်းရှိအင်ဆူလင်ကိုပုံမှန်စားသုံးခြင်းကိုသေချာစေရန်ဖြစ်သည်။
ဆီးချိုရောဂါ၏အနှစ်သာရ
ဆီးချိုရောဂါသည်အင်ဆူလင်ကိုယ်ခန္ဓာ (ပန်ကရိယ၏ဟော်မုန်း) တွင်ချို့တဲ့ခြင်းကြောင့်ဖြစ်သည်။ ဤသည်ချို့တဲ့အကြွင်းမဲ့အာဏာသို့မဟုတ်ဆွေမျိုးဖြစ်နိုင်သည်။ ဆီးချိုရောဂါ၏ပထမအမျိုးအစားတွင်ပန်ကရိယတွင်အင်ဆူလင်ကိုမထုတ်လုပ်နိုင်သဖြင့်လူနာသည်လက်ခံနိုင်သောသကြားပမာဏကိုရရှိရန်ဤဆေးကိုထိုးသွင်းရန်လိုအပ်သည်။
ဆီးချိုရောဂါဒုတိယအမျိုးအစားတွင်ပန်ကရိယဟော်မုန်းကိုခန္ဓာကိုယ်အတွင်းလုံလောက်စွာထုတ်လုပ်သည်။ ခန္ဓာကိုယ်၏တစ်သျှူးများသည်၎င်းနှင့်လုံးဝမသက်ဆိုင်သောအရာဖြစ်သောကြောင့်သကြားထုတ်လုပ်မှုနှင့်ဆက်နွှယ်သော ၄ င်း၏လုပ်ဆောင်မှုကိုမဖြည့်ဆည်းနိုင်ပါ။ ပန်ကရိယသည်တဖြည်းဖြည်းလျော့နည်းသွားပြီးအင်ဆူလင်ကိုလျော့နည်းစွာထုတ်လုပ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါသည်လျင်မြန်စွာတိုးတက်လာသည်။ အလွန်သိသာထင်ရှားသောရောဂါလက္ခဏာများရှိသည်။ ပြcomplနာများဖြစ်စေရုံသာမကပြင်းထန်သောမေ့မြောခြင်းနှင့်လူနာသေခြင်းအထိဖြစ်စေနိုင်သည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါသည်အလွန်အန္တရာယ်မကြီးပါ၊ ၎င်းသည်အတော်လေးနှေးကွေးစွာဖွံ့ဖြိုးပြီး၊
အင်ဆူလင်ကိုဘယ်အချိန်မှာသတ်မှတ်ထားတာလဲ။
အတော်လေးရှင်းရှင်းလင်းလင်း, အင်ဆူလင်အမျိုးအစား 1 ဆီးချိုရောဂါ၏ရောဂါအတွက်သတ်မှတ်ထားသောဖြစ်ပါတယ်။ ထို့ကြောင့်၎င်းကိုအင်ဆူလင်ကိုမှီခိုမှုဟုခေါ်သည်။ ရောဂါဒုတိယအမျိုးအစားတွင်လူနာသည်ကာလရှည်ကြာစွာအစားအသောက်နှင့်သကြားဓာတ်လျှော့ချနိုင်သောဆေးများကိုသွားနိုင်သည်။ သို့ရာတွင်၊ အခြေအနေပိုမိုဆိုးရွားလာလျှင်အင်ဆူလင်ထိုးဆေးကိုညွန်ပြလိမ့်မည်။
အမျိုးအစား 2 ဆီးချိုရောဂါအတွက်အင်ဆူလင်၏ငြင်းဆန်
အင်ဆူလင်ကိုမမှီခိုသောဆီးချိုရောဂါတွင်ဆေးကိုခေတ္တအတိုင်းအတာအဖြစ်သတ်မှတ်နိုင်သည်။ သွေးသကြားဓာတ်တည်ငြိမ်ရန်လိုအပ်သည်။ ဤကိစ္စများတွင်, ကယူပြီးရပ်တန့်ဖို့ဖြစ်နိုင်ပါတယ်။
အင်ဆူလင်ကုထုံးလိုအပ်သည့်အခါ -
- ကိုယ်ဝန်
- Myocardial infarction သို့မဟုတ်လေဖြတ်ခြင်း၊
- အင်ဆူလင်၏သိသာမရှိခြင်း
- ခွဲစိတ်ကုသမှု
- အစာရှောင်ခြင်း glycemia သည်ပုံမှန်ကိုယ်အလေးချိန်သို့မဟုတ်ပုံမှန်ထက်နည်းလျှင် ၇.၈ mmol / L ထက်ပိုသည်။
- ခန္ဓာကိုယ်အလေးချိန်မခွဲခြားဘဲ 15 mmol / L အထက်ဂလိုက်စီယမ်။
ဤအခြေအနေအားလုံးသည်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူအားအင်ဆူလင်ကိုညွှန်ပြရန်ညွှန်ပြနိုင်သည်။ ပြင်းထန်သောအခြေအနေသို့မဟုတ်ဆိုးရွားသည့်အခြေအနေများကိုကျော်လွှားရန်မူးယစ်ဆေးဝါးကိုမကြာခဏဆေးထိုးရန်သတ်မှတ်လေ့ရှိသည်။
သာဓကအားဖြင့်အမျိုးသမီးတစ် ဦး သည်ပုံမှန်သကြားဓာတ်ပမာဏကိုထိန်းသိမ်းရန်အစားအသောက်ကိုလိုက်နာသင့်သော်လည်းကိုယ်ဝန်ဆောင်မှုသည်ဤအရာအပေါ်အကျိုးသက်ရောက်မှုမရှိပါ။ ကိုယ်ဝန်ဆောင်နေစဉ်ကိုယ်ခန္ဓာကိုလိုအပ်သည့်အရာအားလုံးကို ပေး၍ မထိခိုက်စေရန်အင်ဆူလင်ကိုသတ်မှတ်နိုင်သည်။ ထိုအခါကလေးမွေးပြီးနောက်ခန္ဓာကိုယ်၏လည်ပတ်မှုပုံစံပြောင်းလဲသွားသဖြင့်ဖျက်သိမ်းနိုင်သည်။
ခွဲစိတ်ကုသမှုများသို့မဟုတ်ပြင်းထန်သောသွေးကြောဆိုင်ရာရောဂါများ (လေဖြတ်ခြင်း၊ နှလုံးရောဂါ) နှင့်အတူဆီးချိုရောဂါနှင့်ကိုက်ညီသောအစာကိုစားရန်လည်းမဖြစ်နိုင်သဖြင့်အင်ဆူလင်ကိုခန့်ထားခြင်းသည်ဖြေရှင်းချက်ဖြစ်နိုင်သည်။
သို့သော်သတိရသင့်သည်မှာဤပန်ကရိယဟော်မုန်းသည်ခန္ဓာကိုယ်အတွင်းမလုံလောက်သည့်အခါ၌သာဆေးကိုဆေးထိုးရန်သတ်မှတ်ထားသည်ကိုသတိရသင့်သည်။ အင်ဆူလင်ကိုဆဲလ်တွေရဲ့အာရုံမခံစားနိုင်မှုကြောင့်သာဖြစ်ပေါ်စေတဲ့ရောဂါတစ်ခုနဲ့ဒီခန့်အပ်မှုဟာအသုံးမကျပါ။
အင်ဆူလင်ကိုငြင်းဆန်ရန်ဘာလိုအပ်ပါသလဲ။
ပထမ ဦး စွာသင်သည်ဆေးကိုအဘယ်ကြောင့်သတ်မှတ်ရသည့်အကြောင်းရင်းကိုထည့်သွင်းစဉ်းစားရန်လိုအပ်ပြီးဆရာဝန်ထံမှခွင့်ပြုချက်နှင့်အကြံပြုချက်များကိုရယူရန်လိုအပ်သည်။ ဒုတိယအချက်မှာ၎င်းသည်အစားအစာကိုတင်းကြပ်စွာလိုက်နာရန်နှင့်မှန်ကန်သောနေထိုင်မှုပုံစံကိုတည်ဆောက်ရန်လိုအပ်သည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါနှင့်အတူလုံလောက်သောကိုယ်လက်လှုပ်ရှားမှုသည်အရေးကြီးသည်၊ ၎င်းသည်သင့်အားသကြားပမာဏအချို့ကိုထုတ်ယူနိုင်ပြီးလူနာ၏ရုပ်ပိုင်းဆိုင်ရာအခြေအနေနှင့်အခြေအနေကိုတိုးတက်စေသည် တတိယအချက်အနေဖြင့်အခြေအနေကိုပိုမိုကောင်းမွန်စေရန်တိုင်းရင်းဆေးနည်းစနစ်များအသုံးပြုခြင်းနှင့်သွေးပမာဏကိုအထောက်အကူပြုလိမ့်မည်။ ဤသည်ပိုက်ဆန်အစေ့များ, အရွက်များနှင့် blueberries တစ် ဦး decoction ဖြစ်နိုင်သည်။
အင်ဆူလင်ကိုငြင်းဆန်ခြင်းသည်တဖြည်းဖြည်းကျဆင်းလာသောကြောင့်ချောချောမွေ့မွေ့သွားသင့်သည်။ ချွန်ထက်သောဖျက်သိမ်းခြင်းဖြင့်ခန္ဓာကိုယ်သည်ပုံမှန်ဓာတ်ပြုရန်အချိန်မရှိနိုင်သဖြင့်သကြားပမာဏသိသိသာသာများပြားလာလိမ့်မည်။
ကိုယ်ဝန်ဆောင်စဉ်ဝမ်းဗိုက်နာကျင်မှု၏အင်္ဂါရပ်များ
နာကျင်မှုက၎င်းကိုမည်မျှကြာကြာဖြစ်ပေါ်သည်အပေါ်တွင်များစွာမူတည်သည်။ ကိုယ်ဝန်ဆောင်စဉ်အစာအိမ်နာကျင်သည့်ပထမသုံးလပတ်တွင်အမျိုးသမီးများသည်နာကျင်ကိုက်ခဲခြင်း၊ ဤအာရုံ၌ခန္ဓာကိုယ်ရှိဇီဝကမ္မဆိုင်ရာပြောင်းလဲမှု၊ ဟော်မုန်းလှုပ်ရှားမှု၊ ကြီးထွားမှုနှင့်သားအိမ်ရွှေ့ပြောင်းမှုတို့နှင့်ဆက်နွှယ်သောကြောင့်၎င်းတွင်အန္တရာယ်မရှိပါ။
ဒုတိယသုံးလပတ်တွင်အမျိုးသမီးခန္ဓာကိုယ်သည်ကိုယ် ၀ န်အတွက်လုံးဝအဆင်သင့်ဖြစ်နေပြီး၎င်းကိုသက်ရောက်မှုရှိစေသောအပြောင်းအလဲများအတွက်အသုံးပြုသည်။ သန္ဓေသားသည်အနီးအနားရှိကိုယ်တွင်းအင်္ဂါများအပေါ်အလွန်အကျွံဖိအားပေးရန်မစွမ်းနိုင်သေးသည့်အတွက်ဤအချိန်သည်ကိုယ်ဝန်ဆောင်အမျိုးသမီးများအတွက်အဆင်ပြေဆုံးဖြစ်သည်။ သားအိမ်သည် ဆက်၍ ကြီးထွားနေပြီး၎င်းနှင့်အတူဝမ်းဗိုက်လိုင်၏အရွတ်များနှင့်ကြွက်သားများကိုဆန့်ထုတ်သည်။ ဝမ်းဗိုက်တွင်နာကျင်မှုသည်များသောအားဖြင့်သားအိမ်၏ကြီးထွားမှုနှင့်ဆက်နွယ်သည်။ ထို့ကြောင့်အမျိုးသမီးတစ် ဦး သည်နာကျင်မှုဝေဒနာကိုမခံစားရဟုခံစားရနိုင်သည်။
တတိယသုံးလပတ်တွင်ကိုယ်ဝန်ဆောင်စဉ်ဝမ်းဗိုက်နာကျင်မှုသည်မမွေးသေးသောကလေး၏ကြီးထွားမှုနှင့်ဆက်စပ်နေသည်။ ကလေးသည်အလွန်ကြီးမားပြီးသားဖြစ်သောကြောင့်သားအိမ်အတွင်းပိုင်းအင်္ဂါများအပေါ်သိသိသာသာဖိအားပေးနိုင်ပြီးအတိုင်းအတာတစ်ခုအထိမိန်းမအားအဆင်မပြေဖြစ်စေနိုင်သည်။ တစ်ချိန်တည်းမှာပင်ကလေး၏ကြီးထွားမှုကြောင့်ဝမ်းဗိုက်ကြွက်သားများသည်မဆန့်တော့ပါ။ ဤအရာအားလုံးသည်အလွန်နိမ့်သောဝမ်းဗိုက်တွင်နာကျင်ခြင်းကိုဖြစ်စေနိုင်သည်။ ၎င်းသည်အမျိုးသမီးသို့မဟုတ်သန္ဓေသားကိုအန္တရာယ်မဖြစ်စေပါ။
ကိုယ်ဝန်ဆောင်နေစဉ်နာကျင်မှု၏အဓိကလက္ခဏာများမှာတိုတောင်းသောကာလ၊ ထိုသို့သောနာကျင်မှုများကြောင့်စိုးရိမ်စရာအကြောင်းမရှိပါ၊ ၎င်းတို့သည်လုံးဝပုံမှန်ဖြစ်သည်။ အခြားဖြစ်ရပ်များတွင်ဆရာဝန်နှင့်တိုင်ပင်ခြင်းသည်အဓိပ္ပာယ်ရှိသည်။
ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းဝမ်းဗိုက်နာကျင်မှုသည်မတူညီသောအချိန်များတွင်ဖြစ်ပွားနိုင်သည်။ အကယ်၍ ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းသင်၏ဝမ်းဗိုက်သည်နာကျင်ပါက၎င်းကိုအမြဲစိုးရိမ်ပူပန်စရာအကြောင်းမရှိပါ။
ဒါကြောင့်ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းအစာအိမ်ထိခိုက်နိုင်သောအကြောင်းရင်းများကိုအကျဉ်းချုပ်ဖော်ပြထားသည်။
သို့သော်အချို့ဖြစ်ရပ်များတွင်ကိုယ်ဝန်ဆောင်ချိန်တွင်အန္တရာယ်မရှိသောအစာအိမ်ရောဂါသည်အစာအိမ်နာခြင်းမဟုတ်ပါ။
ဆေးဘက်ဆိုင်ရာဝင်ရောက်စွက်ဖက်မှုလိုအပ်လျှင် -
- အစောပိုင်းဝမ်းဗိုက်နာကျင်မှုကိုယ်ဝန်ပျက်ကျခြင်း၏အန္တရာယ်ကိုပြသည်။
- အချိန်မတန်မီ placental ရုတ်တရက်ဖြစ်ပွားခဲ့သည်
- အူအတက်ရောင်ရမ်းခြင်းဖြစ်ပွားသည်
- အဆစ်
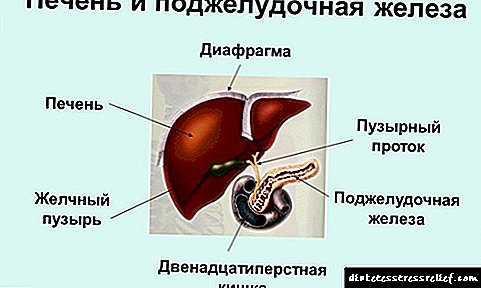
- ပန်ကရိယ
- ဝမ်းရောဂါ
- အစာအဆိပ်သင့်ခြင်း။
ကိုယ်ဝန်ဆောင်နေစဉ်အတွင်းဝမ်းဗိုက်နာကျင်မှုဖြစ်စေသည့်အကြောင်းရင်းမည်သို့ပင်ဖြစ်ပါစေဆရာဝန်၏မူလအစအကြောင်းကိုလေ့လာခြင်းကအကောင်းဆုံးဖြစ်သည်။ တစ်ပြိုင်နက်တည်းရောဂါဗေဒ (လိင်အင်္ဂါမှအစက်အပြောက်များစသည်တို့) နှင့်အတူထိတ်လန့်ဖွယ်လက္ခဏာများဖြစ်ပွားလျှင်အထူးကုဆရာဝန်နှင့်ချက်ချင်းတိုင်ပင်သင့်သည်။
အင်ဆူလင်နှင့်ပတ်သက်သောဒဏ္ာရီများနှင့်မှားယွင်းတဲ့အမှားတွေ

အင်ဆူလင်သည်စွဲလမ်းစေသည်၊ ဆီးချိုရောဂါသည်အင်ဆူလင်မှကိုယ်အလေးချိန်တိုးသည်၊ သင်အင်ဆူလင်ကိုသုံးလျှင်သင်လိုချင်သမျှကိုစားနိုင်သည်။ ဒါအမှန်လား အင်ဆူလင်နှင့် ပတ်သက်၍ အခြားဒဏ္myာရီများရှိသေးသည်။
ဒဏ္ာရီ # ၁– အင်ဆူလင်သည်ဆီးချိုရောဂါကိုပျောက်ကင်းစေသည်
လောလောဆယ်ဆီးချိုရောဂါပျောက်ကင်းသွားသည်။ အင်ဆူလင်သည်သင့်အားဤရောဂါကိုထိန်းချုပ်ရန်သာခွင့်ပြုသည်။ ဆီးချိုရောဂါရှိသူတစ် ဦး ၏ပန်ကရိယ beta ဆဲလ်များသည်ဤဟော်မုန်းကိုထုတ်လုပ်နိုင်ခြင်းမရှိသောကြောင့်ဖြစ်သည်။
ဒဏ္ာရီ # ၂– အင်ဆူလင်ထိုးဆေးကြောင့်သင်၏အသက်တာကိုကန့်သတ်ထားသည်
မင်းရဲ့ဆရာဝန်ကအင်ဆူလင်ကိုညွှန်ပြတယ်ဆိုရင်ထိတ်လန့်မနေပါနဲ့။ ဆိုလိုသည်မှာသင်သည်အိမ်တွင်သာနေပြီးနောက်ဘယ်တော့မျှခရီးသွားနိုင်တော့မည်မဟုတ်ဟုမဆိုလိုပါ။
သင်လိုက်လျောညီထွေဖြစ်အောင်လုပ်ပြီးသည်နှင့်အင်ဆူလင်ထိုးဆေးသည်သင်၏နေ့စဉ်ဘဝ၏အစိတ်အပိုင်းတစ်ခုဖြစ်လာလိမ့်မည်။ သင်၏နေထိုင်မှုပုံစံနှင့်ကိုက်ညီသောဆေးထိုးအချိန်ဇယားကိုသင်၏ဆရာဝန်ကကူညီလိမ့်မည်။
ထို့အပြင်အင်ဆူလင်တံနှင့်ပန့်များကဲ့သို့သောကိရိယာများသည်သင်၏နေ့စဉ်ဘဝအတွက်ပိုမိုလွတ်လပ်မှုနှင့်ပြောင်းလွယ်ပြင်လွယ်ကိုပေးစွမ်းသည်။
ဒဏ္Myာရီ ၃။ အင်ဆူလင်ကိုသတ်မှတ်ခြင်းသည်ဆီးချိုရောဂါစီမံခန့်ခွဲမှုနှင့်သင်မဖြေရှင်းနိုင်သောနည်းလမ်းဖြစ်သည်
အင်ဆူလင်အသုံးပြုခြင်းသည်ဆီးချိုရောဂါသို့မဟုတ်ပြင်းထန်သောကျန်းမာရေးပြproblemsနာများကိုမထိန်းချုပ်နိုင်ခြင်း၏လက္ခဏာမဟုတ်ပါ။ ဒါကြောင့်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူအားလုံးအင်ဆူလင်ကိုသောက်သင့်ပါတယ်။
ထို့အပြင်နှစ်ပေါင်းများစွာအောင်မြင်စွာစီမံခန့်ခွဲမှုအပြီးတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါသည်ဂလူးကို့စ်ထိန်းချုပ်မှုတိုးတက်စေရန်အင်ဆူလင်ကိုစီမံရန်လိုအပ်သည်။
ဆိုလိုသည်မှာအင်ဆူလင်ကိုအသုံးပြုရန်လိုအပ်သည်၊ အဘယ်ကြောင့်ဆိုသော်ဆီးချိုရောဂါ၏သဘာဝလမ်းကြောင်းကယင်းကိုလိုအပ်သည်။
ဒဏ္Myာရီ ၄။ အင်ဆူလင်ထိုးဆေးသည်နာကျင်ကိုက်ခဲသည်
ခေတ်သစ်အင်ဆူလင်ပြွတ်နှင့်ဆေးထိုးတံများအသုံးပြုခြင်းသည်နာကျင်မှုမရှိသလောက်ဖြစ်သည်။ ဆေးထိုးခြင်းကြောက်ရွံ့မှုကိုကျော်လွှားရန်အကောင်းဆုံးနည်းလမ်းမှာသူတို့ကိုသင်ကိုယ်တိုင်လုပ်ရန်ဖြစ်သည်။ ထိုနောက်မှပင်သင်နာကျင်မှုခံစားနေရဆဲဖြစ်ပါကသင်၏ဆရာဝန်နှင့်ဆွေးနွေးပါ။ နာကျင်မှု၏အကြောင်းရင်းမှားယွင်းဆေးထိုးခြင်းနည်းစနစ်နှင့်အင်ဆူလင်အပူချိန်ပင်ဖြစ်နိုင်သည်။
ဒဏ္ာရီ # ၅– အင်ဆူလင်ထိုးဆေးသည် hypoglycemia ဖြစ်နိုင်ခြေကိုတိုးစေသည်
အင်ဆူလင်ကိုသုံးခြင်းသည် hypoglycemia ၏အန္တရာယ်ကိုအမှန်ပင်မြင့်တက်စေနိုင်သည်၊ သို့သော်ဤဖြစ်စဉ်၏ဖြစ်နိုင်ခြေကိုလျှော့ချနိုင်သောအင်ဆူလင်အမျိုးအစားများရှိသည်။ အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများအကြားတွင် hypoglycemia သည်ရှားပါးသည်။
လိုအပ်သောအင်ဆူလင်ပမာဏကိုမှန်ကန်စွာဆုံးဖြတ်ခြင်းသည် hypoglycemia ကိုကာကွယ်ရန်အရေးအကြီးဆုံးသောခြေလှမ်းဖြစ်သည်။
သို့သော်အရေးပေါ်အခြေအနေတွင်သင်သည်လည်း hypoglycemia ကိုမည်သို့ကိုင်တွယ်ရမည်ကိုသိရန်လိုအပ်သည်။
ဒဏ္ာရီ ၆။ အင်ဆူလင်သည်ကိုယ်အလေးချိန်တက်လာအောင်ကူညီပေးသည်၊ ထို့ကြောင့်၎င်းကိုမသုံးခြင်းသည်အကောင်းဆုံးဖြစ်သည်။
အင်ဆူလင်သည်အမှန်တကယ်အစာစားချင်စိတ်ကိုလှုံ့ဆော်ပေးနိုင်သည်၊ သို့သော်၎င်း၏အကျိုးကျေးဇူးများသည်ကိုယ်အလေးချိန်တိုးခြင်းထက်ပိုသည်။ တကယ်တော့အလွန်အကျွံအစာအာဟာရအဝလွန်ခြင်းစေပါတယ်။ ကျန်းမာသောအစားအစာနှင့်ပုံမှန်လေ့ကျင့်ခန်းများသည်ကိုယ်အလေးချိန်တိုးလာစေရန်ထိရောက်သောနည်းလမ်းတစ်ခုဖြစ်သည်။
ဒဏ္ာရီ ၇။ အင်ဆူလင်သည်စွဲလမ်းစေသည်
အင်ဆူလင်မှီခိုမှုမဖြစ်ပေါ်ပါ။ ၎င်းသည်သင့်ခန္ဓာကိုယ်လိုအပ်သည့်သဘာဝပစ္စည်းတစ်ခုဖြစ်သည်။ ဆေးထိုးအပ်ဖြင့်အင်ဆူလင်ကိုထိုးရန်မူးယစ်ဆေးဝါးသုံးစွဲမှုနှင့်စွဲလမ်းမှုနှင့်ပတ်သက်သောအတွေးများကိုဖြစ်ပေါ်စေနိုင်သည်ဟုနားလည်ထားသည်။ ထို့ကြောင့်၊ ဆေးထိုးအပ်များကသင့်ကိုစိုးရိမ်မှုရှိစေပါကအခြားအင်ဆူလင်ကိုစီမံခန့်ခွဲရန်နည်းလမ်းများဖြစ်သောဥပမာ - ဆေးထိုးတံနှင့်အင်ဆူလင်ပန့်များဖြစ်သည်။
ဒဏ္thာရီ ၈။ အင်ဆူလင်ဆေးထိုးသည့်နေရာသည်အရေးမကြီးပါ
အင်ဆူလင်ကိုအုပ်ချုပ်သည့်နေရာသည်၎င်း၏စုပ်ယူမှုနှုန်းကိုဆုံးဖြတ်သည်။
ဝမ်းဗိုက်အတွင်းထိုးဆေးများကိုအမြင့်ဆုံးစုပ်ယူမှုနှုန်းဖြင့်သွင်ပြင်လက္ခဏာပြသည်။ ပေါင်နှင့်တင်ပါးတွင်ထိုးသွင်းပြီးနောက်ဟော်မုန်းကိုဖြည်းဖြည်းစုပ်ယူသည်။
အမြဲတမ်းအင်ဆူလင်ကိုအရေပြားအောက်ဆုံးအဆီထဲသို့သွင်းပါ။ ထို့အပြင်ဆေးထိုးသည့်နေရာကိုပုံမှန်ပြောင်းလဲရန်လိုအပ်သည်။ တစ်နေရာတည်းတွင်ထိုးဆေးအကြိမ်ပေါင်းများစွာကအင်ဆူလင်ကိုစုပ်ယူမှုကိုအနှောင့်အယှက်ပေးသည်။
ဒဏ္Myာရီ # ၉– သင်အင်ဆူလင်ကိုစတင်သုံးစွဲပြီးနောက်၎င်းကိုအမြဲတမ်းစီမံရန်လိုအပ်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူများသည်သူတို့၏ပန်ကရိယသည်အင်ဆူလင်ထုတ်လုပ်ရန်စွမ်းရည်လုံးဝဆုံးရှုံးသောကြောင့်အင်ဆူလင်လိုအပ်သည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါအတွက်ကုသမှုတွင်သင့်တော်သောအာဟာရနှင့်လေ့ကျင့်ခန်းပါ ၀ င်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများသည်အင်ဆူလင်ကိုပြုလုပ်နိုင်ဆဲဖြစ်သော်လည်းအချိန်ကြာလာသည်နှင့်အမျှအလွန်အမင်းပန်ကရိယ beta ဆဲလ်များသည်အင်ဆူလင်ကိုလုံလောက်စွာထုတ်လွှတ်နိုင်စွမ်းလုံးဝပျောက်ကွယ်သွားနိုင်သည်။
သို့သော်ဂလူးကို့စ်ထိန်းချုပ်မှုတိုးတက်လာပါကအင်ဆူလင်ကိုသုံးသောဆီးချိုအမျိုးအစား ၂ သည်ပါးစပ်နှင့်ဆိုင်သောဆီးချိုရောဂါဆေးများအဖြစ်သို့ပြောင်းလဲသွားနိုင်ပြီးဆေးပမာဏကိုပင်လျှော့ချနိုင်သည်။
ဒဏ္ာရီ ၁၀။ အင်ဆူလင်ကိုအသုံးပြုခြင်းသည်သင်လိုချင်သမျှကိုစားနိုင်သည်။
တကယ်တော့ကျန်းမာရေးနဲ့မညီညွတ်တဲ့အဟာရတစ်ခုကသွေးထဲရှိဂလူးကို့စ်ကိုလျှော့ချရန်အင်ဆူလင်ကိုပိုမိုထိုးသွင်းရန်လိုအပ်သည်။ ထို့ကြောင့်၊ အင်ဆူလင်ကိုအသုံးပြုရန်အထိရောက်ဆုံးနည်းမှာကျန်းမာရေးနှင့်ညီညွတ်သောအစာနှင့်လေ့ကျင့်ခန်းတို့နှင့်ပေါင်းစပ်ခြင်းဖြစ်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါကိုအင်ဆူလင်မပါဘဲကုသခြင်း - အထိရောက်ဆုံးသောဆေးများ၏အသည်းဖြစ်သည်

အမျိုးအစား ၂ ဆီးချိုရောဂါကိုအင်ဆူလင်ကိုမသုံးပဲပြုလုပ်နိုင်ပြီး၊ ကာဗွန်ဓာတ်နည်းသောအစားအစာနှင့်အထူးပြုဆေးဝါးအုပ်စုများကိုသာအသုံးပြုသည်။
၄ င်းတို့ကိုအသုံးပြုရန်လွယ်ကူသည်၊ မျက်စိကွယ်မှု၊ necrosis၊ ကျောက်ကပ်နှင့်အသည်းရောဂါများကဲ့သို့သောပြdevelopmentနာများကိုတားဆီးနိုင်သည်။
အင်ဆူလင်အမျိုးအစားမဟုတ်သောဆေးများသည်ထိရောက်မှုရှိသော်လည်းလူနာတစ် ဦး စီကိုသတ်သတ်မှတ်မှတ်အုပ်စုတစ်ခုမှဆေးကိုရွေးချယ်သောကြောင့်၎င်းတို့ကိုတက်ရောက်သည့်ဆရာဝန်၏ခွင့်ပြုချက်ဖြင့်သာအသုံးပြုသင့်သည်။
အင်ဆူလင်မပါဘဲအမျိုးအစား ၂ ဆီးချိုရောဂါအတွက်ကုသမှု
Sulfonylurea ကြိုတင်ပြင်ဆင်မှုများ
ဆေးဝါး Maninil ၏ပုံစံ
အစဉ်အလာအားဖြင့်အမျိုးအစား ၂ ဆီးချိုရောဂါအတွက်အသုံးပြုသောအစွမ်းထက်ဆေးဖြစ်သည်။ ၁.၇၅၊ ၃ နှင့် ၅ မီလီဂရမ်သောက်သောဆေးပမာဏများစွာတို့တွင်ရရှိနိုင်သည်။ များသောအားဖြင့်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိနေလျှင်လူနာများကို ၁.၇၅ မီလီဂရမ်သတ်မှတ်ထားသည်။
လိုအပ်ပါကဆေးချိန်ညှိခြင်းကိုတစ်ပတ်တစ်ကြိမ်ထက်မပိုစေရ။ တစ်ချိန်တည်းတွင်တစ်နေ့တစ်ကြိမ်စားပြီးနောက်ချက်ချင်းဆေးသောက်ပါ။ ရှားရှားပါးပါးကိစ္စများတွင်ဆရာဝန်ကနေ့စဉ်ဆေးနှစ်ကြိမ်သောက်သည်။
Maninil ကုထုံး၏ကြာချိန်ကိုလူနာတိုင်းအတွက်သီးခြားစီဆုံးဖြတ်သည်။
မြင်သာသောရလဒ်များအားဖြင့်ခွဲခြားထားသော်လည်းတချိန်တည်းတွင်လူနာအနည်းငယ်မျှသာပေးဆပ်ရန်အလွန်မြင့်မားသောကုန်ကျစရိတ်ရှိသည့်တတိယမျိုးဆက်ထုတ်ကုန်ဖြစ်သည်။ အဆိုပါဆေးကိုတက်ကြွသောပစ္စည်း၏ ၁ မှ ၄ ဂရမ်မှဆေးများဖြင့်ရရှိနိုင်သည်။
ပုံမှန်အားဖြင့်အနည်းဆုံး ၁ ဂရမ်ဖြင့်စတင်ကုသမှုသည်ထုံးတမ်းစဉ်လာအရဖြစ်ရပ်များတွင်အတော်လေးသိသာပြီးရေရှည်ရလဒ်ရစေသည်။ အကယ်၍ အနည်းဆုံးဆေးများကလိုချင်သောအကျိုးသက်ရောက်မှုကိုမပေးနိုင်ပါက ၁၄ ရက်တစ်ကြိမ်ပြုပြင်ခြင်းကိုပြုလုပ်ရမည်။ တစ်နေ့တစ်ကြိမ်ထမင်းမစားမီ Amaryl ကိုသောက်ပါ။
ကုထုံး၏ကြာချိန်ကိုလူနာ၏ကျန်းမာရေးအခြေအနေကဆုံးဖြတ်သည်။
ဆီးချိုရောဂါ
Diabetalong သည်သင့်အားအချိန်ကြာမြင့်စွာသကြားဓာတ်ပမာဏကိုစစ်ဆေးနိုင်သည်
သင့်ကိုအချိန်ကြာမြင့်စွာစောင့်ကြည့်ရန်ခွင့်ပြုထားသောစျေးပေါသောကိရိယာတစ်ခု။ တစ်နေ့လျှင် ၂ ကြိမ်မှ ၃ ကြိမ်သောက်သောဆေးဖြင့်သောက်သုံးပါ။ ဆေးအသစ်တစ်မျိုးစတင်စကတည်းက ၁၄ ရက်အကြာမှသာသတ်မှတ်ထားသောပမာဏကိုပြန်လည်သုံးသပ်ရန်ဖြစ်နိုင်သည်။
အကယ်၍ Diabetalong ပြုပြင်ထားသောထိတွေ့မှုကိုရွေးချယ်ပါက၊ ၃၀ မီလီဂရမ်ကိုတက်ကြွသောဆေးဝါးဖြင့်စတင်ကုသရန်အကြံပြုသည်။ သတ်မှတ်ထားသောဆေးများကိုနှစ်ပတ်မှသုံးပတ်တိုင်းတွင်လည်းချိန်ညှိသည်။
အများဆုံးဖြစ်နိုင်သည့်နေ့စဉ်ဆေးပမာဏနှင့်ရလဒ်မရှိခြင်းသို့ရောက်သောအခါ၊ ထိုဆေးကိုအလားတူဆေးဖြင့်အစားထိုးသည်။
Diabetalong နှင့်အတူတူပင်တက်ကြွသောပစ္စည်းနှင့်အလားတူမူးယစ်ဆေး။ ကုထုံး၏ပထမအပတ်တွင်ဆေးကိုအဓိကအစိတ်အပိုင်း ၈၀ မီလီဂရမ်ကိုတစ်နေ့လျှင်သုံးကြိမ်သောက်ရန်အကြံပြုသည်။ များသောအားဖြင့်ဤကုထုံးသည်လိုချင်သောရလဒ်ကိုပေးပြီးလူနာအားအင်ဆူလင်ကိုသောက်ခြင်းကိုရှောင်ရှားစေသည်။
ဤကဲ့သို့သောအခြားမူးယစ်ဆေးဝါးများကဲ့သို့ပင်၊ ဆေးထိုးခြင်းကိုနှစ်ပတ်ထက် ပို၍ မွမ်းမံနိုင်သည်။ ကုသမှုခံယူစဉ်လူနာသည်ကာဗွန်ဓာတ်နည်းသောအစားအစာကိုဆက်လက်ထိန်းသိမ်းထားပြီးရုပ်ပိုင်းဆိုင်ရာလုပ်ဆောင်မှုတွင်ပါ ၀ င်ရမည်။
ကုထုံး၏ကြာချိန်ကိုအမျိုးအစား ၂ ဆီးချိုရောဂါ၏ရှုပ်ထွေးမှုကိုထည့်သွင်းစဉ်းစားပြီးဆုံးဖြတ်သည်။
ဆီးချိုရောဂါအတွက် Glinids
ဆီးချိုရောဂါကုသရန် NovoNorm ဆေး
ပုံမှန်သွေးပေါင်ချိန်ပမာဏကိုထိန်းသိမ်းသင့်သောခေတ်မီဆေးဖြစ်သည်။ အစာမစားမှီဆေးကိုသောက်ရသည်။NovoNorm ၏ကန ဦး သောက်သုံးမှုသည်တက်ကြွသောအရာဝတ္ထု၏ ၀.၅ မီလီဂရမ်ဖြစ်သည်။
တစ်နေ့လျှင် ၃ ကြိမ်မှ ၄ ကြိမ်ဆေးသောက်ရန်အကြံပြုပါသည်။ ၇-၁၄ ရက်တိုင်းတွင်သင်အစာရှောင်ခြင်းသကြားဓာတ်ပမာဏကိုစစ်ဆေးပြီးနောက်သို့မဟုတ်စားပြီးနောက်။ ရလဒ်ပေါ် မူတည်၍ ဆေးကိုပြုပြင်ပြောင်းလဲရန်ဆုံးဖြတ်ချက်ချသည်။
ဤကိစ္စတွင်ကုထုံး၏ကြာချိန်သည်ကုသမှု၏အောင်မြင်မှုအပေါ်လုံးဝမူတည်ပြီးလူနာတစ် ဦး ချင်းစီအတွက်သီးခြားဆုံးဖြတ်သည်။
အဆိုပါဆေးကိုတက်ကြွသောပစ္စည်း၏ 0.5, 1 နှင့် 2 မီလီဂရမ်အများအပြားဆေးညွှန်းအတွက်ရရှိနိုင်ပါသည်။ ကုသမှုပထမရက်သတ္တပတ်တွင်လူနာသည်အနည်းဆုံးမူးယစ်ဆေးဝါးကိုတစ်နေ့လေးကြိမ်သောက်သင့်သည်။
သိသာထင်ရှားသည့်ကုထုံးရလဒ်တစ်ခုမရှိခြင်းကြောင့်နှစ်ပတ်လျှင်တစ်ကြိမ်ဆေးကိုချိန်ညှိနိုင်သည်။ အကယ်၍ ၂ မီလီဂရမ်ရှိသောဆေးပမာဏကိုရရှိပါကသိသာထင်ရှားသောရလဒ်ရရှိရန်မဖြစ်နိုင်ပါက၎င်းသည် Diagninid ကိုလုံးဝရပ်ဆိုင်းပြီးအခြားဆေးဝါးတစ်ခုသို့ကူးပြောင်းသင့်သည်။
ကုသမှုကာလကိုကျောက်ကပ်၊ အသည်းနှင့်အခြားကိုယ်တွင်းအင်္ဂါများ၏အခြေအနေကိုထည့်သွင်းစဉ်းစားပြီးတစ် ဦး ချင်းစီကိုသီးသန့်ဆုံးဖြတ်သည်။
ဆီးချိုရောဂါအတွက် Biguanides
ဆီးချိုရောဂါများအတွက် Siofor မူးယစ်ဆေး
သင်ဤသွေးကိုသကြားဓာတ်လျှော့ချရန်အတွက်ဤကိရိယာကို monotherapy အဖြစ်သာမကအခြားဆေးများနှင့်ပေါင်းစပ်အသုံးပြုနိုင်သည်။ ကုထုံး၏ပထမအဆင့်တွင်လူနာများသည်တစ်နေ့လျှင်တစ်ကြိမ်မှသုံးကြိမ်အထိတက်ကြွနေသောပစ္စည်း၏ 500 mg ကိုသောက်သင့်သည်။
၁၅ ရက်ကြာပြီးနောက်သိသာသောရလဒ်မရှိသောအခါ၊ ဆေးထိုးချိန်ညှိခြင်းကိုပြုလုပ်သည်။ ဤပမာဏသည်မျှော်လင့်ထားသည့်အကျိုးသက်ရောက်မှုကိုမဖြစ်ပေါ်စေပါကဆရာ ၀ န်ကမူးယစ်ဆေးဝါးကိုလုံးဝရပ်ဆိုင်းသွားခြင်းသို့မဟုတ်ပေါင်းစပ်ကုထုံးတွင်ထည့်သွင်းရန်အကြံပြုလိမ့်မည်။
အများအားဖြင့် Siofor ကိုမချေါခင်ဆရာဝန်ကသင့်အားကာဗနိမ့်ကျသည့်အစားအစာနှင့်လေ့ကျင့်ခန်းပြုလုပ်ရန်အကြံပေးသည်။
Formmetin သည်သကြားဓာတ်ကိုထိန်းချုပ်သည်
Siofor နဲ့ဆင်တူတာကမင်းသွေးထဲသကြားဓာတ်ကိုထိန်းချုပ်နိုင်တယ်။ အင်ဆူလင်တွင်ရုတ်တရက်ခုန်ချခြင်းမရှိစေရန်အစားအစာများမတိုင်မီချက်ချင်းသောက်သုံးသည်။
ကုထုံး၏ပထမအပတ်တွင်တက်ကြွသောအရာဝတ္ထု၏ ၀.၅ မီလီဂရမ်ကိုတစ်နေ့တစ်ကြိမ်နှစ်ကြိမ်သို့မဟုတ် ၈၅၀ မီလီဂရမ်ကိုတစ်နေ့တစ်ကြိမ်သောက်ရန်အကြံပြုသည်။ နှစ်ပတ်တိုင်းတွင် endocrinologist သည်လိုချင်သောကုထုံးအကျိုးသက်ရောက်မှုကိုရရှိရန်ဆေးကိုချိန်ညှိနိုင်သည်။
Formentin ၏နေ့စဉ်အများဆုံးပမာဏ 3 g ဖြစ်သည်။ အကယ်၍ ဤဆေးသည်သင့်လျော်သောရလဒ်မပေးပါက၊ ဆေးကိုလုံးဝဖျက်သိမ်းလိုက်သည်။
သွေးတွင်းသကြားဓာတ်ကိုချောမွေ့စေရုံသာမကခန္ဓာကိုယ်အလေးချိန်ကိုပါလျှော့ချပေးနိုင်သည်။ Bagomet သည်ခန္ဓာကိုယ်အလေးချိန်နှင့်အဝလွန်မှုတိုးပွားလာသောလူနာများအားသတ်မှတ်ထားသည်။
ပုံမှန်ခန္ဓာကိုယ်ထုထည်ညွှန်းကိန်းများရှိသောလူနာများသည်အလွန်အမင်း contraindicated ဖြစ်သည်။ ကုထုံး၏ပထမခုနစ်ရက်မှ ၁၄ ရက်အတွင်းသိသာထင်ရှားသည့်ရလဒ်ရရှိရန်လူနာသည်တက်ကြွသောအရာ ၀ တ္ထု၏ 500 မီလီဂရမ်ကိုတစ်နေ့နှစ်ကြိမ်စားသုံးခြင်းမတိုင်မီနံနက်နှင့်ညနေပိုင်းများတွင်စားသုံးသည်။
၎င်းကိုတစ်နေ့လျှင် ၈၅၀ မီလီဂရမ်သောက်ခွင့်ပြုသည်။ ကုထုံး၏ကြာချိန်ကိုတစ် ဦး ချင်းဆုံးဖြတ်သည်။
ဆေးဝါးများ၏ကုန်ကျစရိတ်
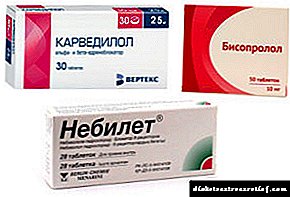
| မင်္ဂလာပါ | 150-250 ရူဘယ် | 61-102 hryvni |
| NovoNorm | 250 ရူဘယ် | 102 hryvnia |
| Diaglinide | 300-500 ရူဘယ် | 123-205 hryvnia |
| Siofor | 250-500 ရူဘယ် | 102-205 hryvnia |
| ရေကြီးမှု | ရူဘယ် 300 | 123 hryvnia |
| Amaril | 1000-5000 ရူဘယ် | 410-2050 hryvnia |
| ဆီးချိုရောဂါ | 100-200 ရူဘယ် | 41-82 hryvnias |
| Gliclazide | 100-300 ရူဘယ် | 41-123 hryvnias |
| Bagomet | 200-600 ရူဘယ် | 82-246 hryvnia |
အပိုဆောင်းကုသမှုအကြံပြုချက်များ
ကုထုံး၏အကျိုးသက်ရောက်မှုကိုတိုးမြှင့်စေရန်အတွက်သင်သည်နောက်ထပ်အကြံပေးချက်များကိုလိုက်နာသင့်သည် -
- ဆေးလိပ်ဖြတ်ခြင်းနှင့်အရက်သေစာသောက်သုံးခြင်းတို့ကိုရပ်တန့်ပါ။ ၎င်းတွင်ကြီးမားသောဘိုဟိုက်ဒရိတ်ပါဝင်ပြီးနီကိုတင်းသည်ကိုယ်ခန္ဓာအပေါ်ဆိုးကျိုးသက်ရောက်စေသည်။
- ကာယလှုပ်ရှားမှု၌ပါ ၀ င်ရန်လိုအပ်သည်၊ လေကောင်းလေသန့်ထဲတွင်သာမန်လမ်းလျှောက်ခြင်းများပင်လျှင်စွမ်းအင်ကိုပေးပြီးအလေးချိန်ကိုလိုအပ်သောအဆင့်တွင်ထိန်းသိမ်းထားရန်ကူညီပေးနိုင်သည်။ အထူးသဖြင့်ဆီးချိုရောဂါ၏ရောဂါများအတွက်ဖြစ်သည်။
- ဆီးချိုရောဂါအမျိုးအစား ၂ ကိုလူနာများမကြာခဏစားသုံးသင့်သည်၊ သို့သော်သေးငယ်သောအပိုင်းများ၌ဟော်မုန်းများရုတ်တရက်ပြောင်းလဲခြင်းမရှိစေရန်၊
- သတ်မှတ်ထားသောဆေးများနှင့်သူတို့၏ဆေးများပြောင်းလဲမှုနှင့်နေ့စဉ်ဆေးပမာဏများအပါအ ၀ င်သတ်မှတ်ထားသောဆေးများကိုသီးခြားလွတ်လပ်စွာမပေါင်းစပ်ပါနှင့်၊
- ဒါ့အပြင်ထူးဆန်းတာကကျန်းမာရေးပြenoughနာတွေကိုပြသနိုင်တဲ့သွေးပေါင်ချိန်ကိုစောင့်ကြည့်ပါ။
- ခန္ဓာကိုယ်အလေးချိန်တိုးလာလျှင်အနည်းငယ်တိုးလာလျှင်လျှော့ချပါ။
- သင်၏ပန်ကရိယကိုအပန်းဖြေရန်အတွက်အဆီနှင့်စပ်သောအစားအစာအမြောက်အများကိုမစားပါနှင့်။
- သကြားလုံးများကိုငြင်းဆန်ရန်ခဲယဉ်းပါကစိတ်ရောဂါကုဆေးရုံများကိုစိတ်ဓာတ်ကျစေသည့်အထူးအန္တရာယ်ကင်းသောဇီဝဗေဒဆိုင်ရာအပိုပစ္စည်းများကိုအသုံးပြုသင့်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါကိုစစ်ဆေးသောအခါရောဂါ၏အဓိကအကြောင်းရင်းဖြစ်သောဘိုဟိုက်ဒရိတ်ကိုသင်၏အစားအစာမှချက်ချင်းဖယ်ထုတ်ပစ်သင့်သည်။
ရှုပ်ထွေးသောဘိုဟိုက်ဒရိတ်များကိုလည်းကန့်သတ်ထားသင့်ပြီးကိုယ်ခန္ဓာ၏လိုအပ်သောစွမ်းအင်အဆင့်ကိုတစ်ပတ်လျှင်အနည်းငယ်မျှသာစားနိုင်သည်။
အကယ်၍ သင်သည်ဤအကြံပြုချက်ကိုလိုက်နာပြီးဖော်ပြထားသောဆေးဝါးများကိုသောက်သုံးပါကသင်၏အခြေအနေကိုပုံမှန်ဖြစ်ရုံသာမကဘဝအတွက်ဆီးချိုရောဂါကိုလည်းပျောက်ကင်းစေနိုင်သည်။
အမျိုးအစား ၁ ဆီးချိုရောဂါအမျိုးအစားများကဘာလဲ။

အမျိုးအစား ၁ ဆီးချိုရောဂါသည်အင်ဆူလင်ကိုမှီခိုသောရောဂါတစ်ခုဖြစ်ပြီးခန္ဓာကိုယ်သည်ဘိုဟိုက်ဒရိတ်ကိုမှန်ကန်စွာ metabolize မလုပ်နိုင်သည့်အပြင်အခြားအစားအစာများ၏အစိတ်အပိုင်းများကိုပါနည်းပါးစေသည်။ ဒီရောဂါအင်ဆူလင်မရှိခြင်းဖြင့်သွင်ပြင်လက္ခဏာဖြစ်ပါတယ်။ အင်ဆူလင်သည်ပန်ကရိယမှထုတ်ပေးသောဟော်မုန်းတစ်ခုဖြစ်သည်။ ၎င်းသည်စွမ်းအင်ရှိဂလူးကို့စ်နှင့်အခြားအစိတ်အပိုင်းများထုတ်လုပ်ရန်အတွက်ဖြစ်သည်။
အထွေထွေသတင်းအချက်အလက်
အမျိုးအစား ၁ ဆီးချိုရောဂါ (အင်ဆူလင်) ကိုစစ်ဆေးခြင်းသည်သွေးစစ်ဆေးမှုအပေါ်အခြေခံသည်။ အမျိုးအစား ၁ ဆီးချိုရောဂါခံစားရသူများသည်ပုံမှန်အင်ဆူလင်ဓာတ်လိုအပ်သည်။ အထူးသဖြင့်ကာယလေ့ကျင့်ခန်းလုပ်ခြင်းနှင့်သွေးတွင်းသကြားဓာတ်ပမာဏကိုပုံမှန်စစ်ဆေးခြင်းတို့ဖြစ်သည်။
ကံမကောင်းစွာပဲ ယနေ့တွင်ဆီးချိုအမျိုးအစား ၁ ကိုကာကွယ်ရန်ထိရောက်သောနည်းလမ်းများမရှိပါ။
အင်ဆူလင်ကိုအစားထိုးလို့ရမလား?
ယနေ့အမျိုးအစား ၁ ဆီးချိုရောဂါသည်ပြင်းထန်သောရောဂါတစ်ခုဖြစ်သည်။ အင်ဆူလင်ထိုးဆေးမှတဆင့်တစ်သက်တာလုံးကုသမှုခံယူရသည်။ အကယ်၍ ကုသမှုမခံရပါကရောဂါသည်လျင်မြန်စွာဖွံ့ဖြိုးလာပြီးနောက်ဆုံးတွင်သေစေနိုင်သည်။ DM 1 သည် ၁၉၂၀ ပြည့်လွန်နှစ်များနှောင်းပိုင်းတွင်ဆေးဝါးအကူအညီဖြင့်ကုသရန်သင်ယူခဲ့သည်။ ဤအချက်အထိရောဂါသည်သေဒဏ်ဖြစ်သည်။ လအနည်းငယ်အကြာတွင်လူနာများသေဆုံးခဲ့သည်။
သကြားသိပ်သည်းလွန်းလွန်း။ ခန္ဓာကိုယ်အတွက်သေစေနိုင်သည်။ ဤရောဂါဖြင့်လူတို့သည်ရှုပ်ထွေးမှုအန္တရာယ်မရှိဘဲအသက်တာပြည့်ပြည့်ဝဝနေထိုင်နိုင်ကြောင်းသိပ္ပံနည်းကျသက်သေပြနိုင်ခဲ့သည်။ သို့သော်အမျိုးအစား ၁ ဆီးချိုရောဂါကိုရှာဖွေတွေ့ရှိပါက၊ ဤဆေးမှထိုးသွင်းစရာမလိုဘဲပြုလုပ်ရန်မဖြစ်နိုင်ပါ။
ဆီးချိုရောဂါအမျိုးအစားများ
- အမျိုးအစား ၁ ဆီးချိုရောဂါသည်ပုံမှန်အားဖြင့်အင်ဆူလင်ကိုထုတ်လုပ်သောပန်ကရိယဆဲလ်များပျက်စီးခြင်း၏အကျိုးဆက်ဖြစ်သည်။ အင်ဆူလင်ကိုသွေးထဲရှိဂလူးကို့စ်ပမာဏကိုပြုပြင်ရန်အသုံးပြုသည်။ ရောဂါ၏အဓိကအင်္ဂါရပ်မှာကိုယ်ခန္ဓာသည်ပန်ကရိယဆဲလ်များကိုဖျက်ဆီးသော autoantibodies များကိုထုတ်လုပ်သည်။
ဤသည်ဆီးချိုရောဂါကလေးများနှင့်ဆယ်ကျော်သက်များတွင်တွေ့ရှိနိုင်ပါသည်။ ဆီးချိုအမျိုးအစား ၂ မှာပုံမှန်အားဖြင့်တစ်သျှူးတွေရဲ့အင်ဆူလင်ကိုထိခိုက်လွယ်မှုကိုလျှော့ချပေးပြီးလိုအပ်တဲ့ပမာဏကိုထုတ်လုပ်ပေးပါတယ်။ ဤကဲ့သို့သောဆီးချိုရောဂါအမျိုးအစားကိုအသက် ၅၀ ကျော်ပြီးနောက်သက်ကြီးရွယ်အိုများတွင်တွေ့ရှိနိုင်သည်။
၎င်းကိုတိုက်ထုတ်ရန်အင်ဆူလင်ထုတ်လုပ်မှုကိုတိုးတက်စေသောအထူးဆေးများအသုံးပြုသည်။ အမျိုးအစား ၃ ဆီးချိုရောဂါသည်ပုံမှန်အားဖြင့်သိသိသာသာကြီးထွားလာပြီးဆီးချိုရောဂါအမျိုးအစားနှစ်မျိုးကိုပေါင်းစပ်ထားသည်။ ၎င်းကိုတစ်ခါတစ်ရံလူကြီးများတွင်ငုပ်လျှိုးနေသော autoimmune diabetes ဟုခေါ်သည်။
အင်ဆူလင်နှင့်အင်ဆူလင်ထုတ်လုပ်ရန်အထောက်အကူပြုသည့်ဆေးဝါးများဖြင့်ကုသရန် - အဘယ်သူမျှမမှတ်ချက်မရှိ, ပန်ကရိယဒီဆေးကိုဖွံ့ဖြိုးတိုးတက်ဖို့၎င်း၏အင်အားသုံးကုန်ခန်းလိမ့်မည်။
အင်ဆူလင်သတ်မှတ်ထားသောအခါ: ဆီးချိုဆေးညွှန်း

သကြားစစ်ဆေးမှု၏ရလဒ်များအရသွေးထဲတွင်ဂလူးကို့စ်ပါဝင်မှုတိုးလာသည်။ မည်သည့်လူတစ် ဦး တွင်မဆိုသင်ဤအင်ဆူလင်ကိုသောက်နိုင်သည့်အချိန်တွင်၎င်းအခြေအနေကိုမည်သို့လုပ်ဆောင်ရမည်နှင့်၎င်းကိုလျှော့ချရန်အတွက်မည်သည့်ဆေးဝါးများသောက်ရမည်ကိုမေးခွန်းထုတ်စရာရှိသည်။
ပုံမှန်သကြားဓာတ်ပမာဏကိုထိန်းသိမ်းရန်အသုံးပြုသောအင်ဆူလင်ဆေးကိုအမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူများအတွက်သာသတ်မှတ်သည်ဟုယုံကြည်ရသည်။ သို့သော်အချို့ဖြစ်ရပ်များတွင်ဤရောဂါအမျိုးအစား ၂ အတွက်အင်ဆူလင်ကိုသတ်မှတ်နိုင်သည်။
လူတစ်ယောက်အင်ဆူလင်လိုအပ်မလားဆိုတာဘယ်လိုဆုံးဖြတ်ရမလဲ။ ဆရာဝန်များအကြားဆီးချိုရောဂါရှိသူမည်သူမဆိုသည်အင်ဆူလင်ကိုသောက်ရန်အချိန်ကန့်သတ်ချက်ရှိသည်ဟုဆိုကြသည်။ မည်သည့်အမျိုးအစားမဆိုဆီးချိုရောဂါကိုကုသရာတွင်အဓိကအရာသည်သူသတ်မှတ်သည့်အချိန်ကိုလက်လွတ်မသွားစေရန်ဖြစ်သည်။ တစ်ခါတစ်ရံလူနာသည်ဤမူးယစ်ဆေးဝါးချိန်းဆိုခြင်းကိုမစောင့်ဘဲသေသွားသည်။
အမျိုးအစား 2 ဆီးချိုရောဂါအတွက်အင်ဆူလင်၏စီမံခန့်ခွဲမှုအတွက်အကြံပြုချက်များ
၎င်းသည်ခန္ဓာကိုယ်၏ဇီဝဖြစ်စဉ်ဖြစ်စဉ်အားလုံးတွင်အရေးကြီးဆုံးသောအရာဖြစ်သောကြောင့်၎င်း၏လုပ်ငန်းခွင်၌အမှားအယွင်းများသည်ဆိုးရွားသည့်ဆိုးကျိုးများကိုဖြစ်ပေါ်စေသည်။
ပန်ကရိယတွင်သဘာဝအင်ဆူလင်ထုတ်လုပ်ရန်တာဝန်ရှိသောβဆဲလ်များဟုခေါ်သည်။ သို့သော်အသက်အရွယ်နှင့်အမျှဆဲလ်အရေအတွက်လျော့နည်းသွားသည်။ ဆေးဘက်ဆိုင်ရာကိန်းဂဏန်းများအရ၊ ဆီးချိုရောဂါအမျိုးအစား (၂) အားစစ်ဆေးပြီးနောက် ၇ နှစ်မှ ၈ နှစ်အကြာတွင်လူနာအားအင်ဆူလင်ကိုမသောက်ဘဲသတ်မှတ်သည်။
ပန်ကရိယဒီဂရီကိုထိခိုက်စေသည့်အကြောင်းရင်းများ
- ၉ မီလီမီတာထက်ပိုသောဂလူးကို့စ်သည်၊
- sulfonylurea ပါ ၀ င်သည့်ဆေးများစွာသောက်ခြင်း၊
- အခြားနည်းလမ်းနည်းလမ်းများနှင့်အတူရောဂါကုသမှု။
မြင့်မားသောအသွေးသည်ဂလူးကို့စ
အကယ်၍ ဂလူးကို့စ်သည်ဗိုက်အောင့်တွင်မြင့်မားပါကအစာစားပြီးလျှင်၎င်းသည်သိသိသာသာများပြားလာလိမ့်မည်ဟုဆရာဝန်များကပြောကြားသည်။ ပန်ကရိယမှထုတ်လုပ်သောအင်ဆူလင်သည်မြင့်မားသောသွေးသကြားဓာတ်ကိုပျက်ဆီးစေရန်မလုံလောက်လျှင်အခြေအနေတစ်ခုဖြစ်နိုင်သည်။
သကြားဓာတ်မြင့်မားမှုအဆက်မပြတ်ဖြစ်လာသည့်အခါပန်ကရိယဆဲလ်များသေဆုံးခြင်းဖြစ်စဉ်စတင်သည်။ အင်ဆူလင်ကိုလျော့နည်းထုတ်လုပ်ခြင်းနည်းသည်။ သကြားဓာတ်မြင့်မားခြင်းသည်အစားအစာမတိုင်မီနှင့်ပြီးနောက်နှစ်မျိုးလုံးအတွက်ဖြစ်သည်။
ပန်ကရိယသကြားဓာတ်နှင့်သကြားဓာတ်ကိုကိုင်တွယ်ဖြေရှင်းနိုင်ရန်နှင့်ဆဲလ်များပြန်လည်ထူထောင်ရန်အတွက်လူနာအားအင်ဆူလင်ကိုညွှန်ကြားနိုင်သည်။ လူနာ၏သွင်ပြင်လက္ခဏာများနှင့်ဂလူးကို့စ်အဆင့်ကို အခြေခံ၍ ဤဆေးကိုသောက်သုံးသင့်သည်။
အင်ဆူလင်ကိုခဏတာအုပ်ချုပ်မှုကပန်ကရိယကိုပြန်လည်ကောင်းမွန်အောင်လုပ်ပြီးအင်ဆူလင်ကိုလုံလောက်စွာထုတ်လုပ်နိုင်အောင်ကူညီပေးသည်။ သကြားပါ ၀ င်မှုအတွက်သွေးစစ်ဆေးမှုအရအင်ဆူလင်ကိုမိတ်ဆက်ခြင်းကိုသင်ဖျက်သိမ်းနိုင်သည်။ ထိုကဲ့သို့သောခွဲခြမ်းစိတ်ဖြာမည်သည့်မြို့ဆေးခန်းများတွင်လုပ်ဆောင်နိုင်တယ်။
ခေတ်သစ်ဆေးပညာတွင်အင်ဆူလင်အမျိုးအစားများစွာရှိသည်။ ၎င်းသည်အမျိုးအစား ၁ ဆီးချိုရောဂါရှိသူနှင့်ဒုတိယအမျိုးအစားနှစ်မျိုးလုံးမှလူနာအားမှန်ကန်သောဆေးပမာဏနှင့်အုပ်ချုပ်မှုအကြိမ်ရေကိုရွေးချယ်ရန်ကူညီလိမ့်မည်။ ရောဂါ၏ကန ဦး အဆင့်တွင်တစ်နေ့ကိုအင်ဆူလင်ကိုနှစ်ကြိမ်ထက်မပိုသောဆေးထိုးရန်လူနာကိုသတ်မှတ်ထားသည်။
လူနာများသည်အင်ဆူလင်ပါ ၀ င်သောဆေးများကိုငြင်းဆန်ပြီးရောဂါ၏နောက်ဆုံးအဆင့်တွင်သတ်မှတ်သည်ဟုယုံကြည်ကြသည်။ သို့သော်ဆရာ ၀ န်များကအင်ဆူလင်အသုံးပြုမှုကိုမစွန့်ပစ်ရန်အကြံပေးပါသည်၊ သကြားပမာဏပုံမှန်ဖြစ်ပြီးနောက်အင်ဆူလင်ကိုဖျက်သိမ်းနိုင်သည်။ တည်ငြိမ်သောသကြားဓာတ်ပမာဏကိုထိန်းသိမ်းသောဆေးပြားကိုလူနာအားသတ်မှတ်သည်။
Sulfonylurea မြင့်မားသောဆေးများ
များသောအားဖြင့် sulfonylurea ပါဝင်သောကြိုတင်ပြင်ဆင်မှုများကပန်ကရိယβဆဲလ်များ၏လုပ်ငန်းဆောင်တာများကိုပြန်လည်ထူထောင်ရန်အသုံးပြုသည်။ သူတို့သည်ပန်ကရိယမှအင်ဆူလင်ထုတ်လုပ်မှုကိုလှုံ့ဆော်ပေးပြီးသကြားဓာတ်ကိုထိန်းသိမ်းရန်ကူညီသည်။ ဤဆေးများတွင် -
- ဆီးချိုရောဂါ
- glimiperide သို့မဟုတ်ယင်း၏ analog များ၊
- မန်း
ဒီဆေးတွေကပန်ကရိယကိုလှုံ့ဆော်ပေးတယ်။ သို့သော်ဤဆေးများသည်များသောအားဖြင့်တန်ပြန်မှုဖြစ်စေနိုင်သည်။
ဤဆေးများကိုညွှန်းထားခြင်းမရှိဘဲပန်ကရိယသည် (၈) နှစ်ကြာဆေးသောက်သုံးပြီးနောက် (၁၀) နှစ်ကြာအင်ဆူလင်ကိုလွတ်လပ်စွာထုတ်လုပ်နိုင်လိမ့်မည်။
ပန်ကရိယတိုးတက်စေရန်မူးယစ်ဆေးဝါးတစ်ခုစီကိုအကြံပြုထားသည့်ဆေးပမာဏထက်မပိုဘဲအသုံးပြုနိုင်သည်။ သင့်တော်သောအာဟာရဓာတ်နှင့်ပေါင်းစပ်လျှင်၎င်းသည်သကြားဓာတ်ပါဝင်မှုနည်းစေနိုင်သည်။ အစားအစာ၏အဓိကနိယာမမှာအနည်းဆုံးဘိုဟိုက်ဒရိတ် (အထူးသဖြင့်သကြားလုံးတွင်တွေ့ရသော) များကိုအသုံးပြုသင့်သည်။
ဆီးချိုရောဂါကုသရာတွင်ပုံမှန်မဟုတ်သောနည်းလမ်းများ
တစ်ခါတစ်ရံသက်ကြီးရွယ်အိုလူနာများသည်ခန္ဓာကိုယ်အတွင်းသကြားဓာတ်များပြားလာသည်။ အစာစားခြင်းနှင့်ဆေးဝါးများသောက်ခြင်းသည်၎င်း၏အဆင့်ကိုလျှော့ချနိုင်ခြင်းမရှိချေ။ သကြားဓာတ်မြင့်မားမှုနောက်ခံတွင်လူတစ် ဦး ၏အလေးချိန်လည်းပြောင်းလဲနိုင်သည်။ အချို့လူများသည်လျှင်မြန်စွာကိုယ်အလေးချိန်တက်လာပြီးအချို့မှာအလွန်အမင်းကိုယ်အလေးချိန်ကျကြသည်။
ရောဂါ၏ဤလက္ခဏာများနှင့်အတူဆရာဝန်သည်ရောဂါ၏အကြောင်းရင်းကိုသိရှိပြီးမှန်ကန်သောဖြေရှင်းချက်ကိုသတ်မှတ်သင့်သည်။ ထိုကဲ့သို့သောအခြေအနေများတွင်သကြားဓာတ်တိုးလာခြင်း၏အကြောင်းရင်းမှာအရွယ်ရောက်သူများတွင်သာဖြစ်ပွားသောစူးရှသောပန်ကရိယ (သို့) autoimmune ဆီးချိုရောဂါဖြစ်နိုင်သည်။
စူးရှသောပန်ကရိယရောဂါ၏နောက်ထပ်လက္ခဏာများတွင် -
- မြဲပျို့
- မူးဝြေခင်း
- ဝမ်းဗိုက်၌နာကျင်မှု။
ဤကိစ္စတွင်သင်ဆေးပြား၏အကူအညီဖြင့်သကြားဓာတ်ကိုပုံမှန်ဖြစ်အောင်လုပ်ခြင်းသည်ထိရောက်မှုရှိလိမ့်မည်မဟုတ်ပါ။ သကြားဓာတ်သည်ဆက်လက်မြင့်တက်နေပြီး၎င်းသည်သေခြင်းအပါအဝင်ဝမ်းနည်းဖွယ်အကျိုးဆက်များဖြစ်ပေါ်စေနိုင်သည်။
စူးရှသောပန်ကရိယရောင်နာတွင်လူနာအားအင်ဆူလင်ဆေးထိုးရန်သတ်မှတ်ထားသည်။ ဘဝအတွက်ထိုကဲ့သို့သောရောဂါနှင့်အင်ဆူလင်ကိုထိုးရန်လိုအပ်သည်။ သို့သော်၎င်းသည်လိုအပ်သောအတိုင်းအတာတစ်ခုဖြစ်သည်၊ မဟုတ်လျှင်လူတစ် ဦး သည်ကိုယ်ခန္ဓာ၌သကြားဓာတ်တိုးများလာခြင်းနှင့်အတူသေဆုံးနိုင်သည်။
အကယ်၍ လူတစ် ဦး သည် autoimmune ဆီးချိုရှိပါကအထူးသဖြင့်ရောဂါနှေးနှေးနှေးဖြစ်လျှင်အထူးသဖြင့်မည်သည့်ဆီးချိုရောဂါအမျိုးအစားထက်မဆိုမှန်ကန်သောကုသမှုကိုသတ်မှတ်ရန် ပို၍ ခက်ခဲနိုင်သည်။
အမှုကလူ့ခန္ဓာကိုယ်ထဲမှာပန်ကရိယ၊ အင်ဆူလင်နဲ့အဲဒီ receptor တွေရဲ့βဆဲလ်တွေပantibိပစ္စည်းတွေရှိနေတယ်။ ၄ င်းတို့၏လုပ်ဆောင်မှုသည်ကိုယ်တွင်းအင်္ဂါဆဲလ်များ၏လုပ်ဆောင်မှုကိုနှိမ်နင်းရန်ရည်ရွယ်သည်၊
အကယ်၍ ၎င်းသည်အမျိုးအစား ၁ ဆီးချိုရောဂါဖြစ်လျှင်ပန်ကရိယ၏လုပ်ဆောင်မှုသည်ကလေးဘဝ၌ပင်ပျက်စီးနိုင်ပြီးအင်ဆူလင်ကိုသတ်မှတ်ထားပြီးဖြစ်သည်။ ထို့နောက် autoimmune diabetes တွင်βဆဲလ်များကိုနှစ်ပေါင်း ၃၀ မှ ၄၀ အတွင်းဖျက်ဆီးပစ်နိုင်သည်။ သို့သော်ရလဒ်မှာတူညီလိမ့်မည် - လူနာအားအင်ဆူလင်ဆေးထိုးရန်သတ်မှတ်ထားသည်။
ယခုအခါဆရာဝန်များအကြားမည်သည့်အဆင့်အင်ဆူလင်ကိုသတ်မှတ်သင့်ကြောင်းနှင့်ပတ်သက်ပြီးတက်ကြွစွာငြင်းခုံမှုများရှိနေသည်။ လူနာအတော်များများသည်ဆရာဝန်များအားသူတို့အင်ဆူလင်မလိုအပ်ကြောင်းစည်းရုံးသိမ်းသွင်းရန်ကြိုးစားပြီးဆေးဖြင့်စတင်ကုသရန်သွေးဆောင်သည်။ အချို့ဆရာဝန်များကအင်ဆူလင်ကုသမှုကိုတတ်နိုင်သမျှနောက်ကျမှစတင်သင့်သည်ဟုယူဆကြသည်။
လူနာသည်အင်ဆူလင်ကိုကြောက်ရွံ့သောအခါရှင်းပြနိုင်သည်။ သို့သော်ရောဂါ၏နောက်ပိုင်းအဆင့်တွင်သူ၏ခန့်အပ်မှုသည်အမြဲတမ်းတရားမျှတမှုမရှိပါ။ ဤဆေးကိုအချိန်မီအုပ်ချုပ်မှုကသကြားဓာတ်ပမာဏကိုပုံမှန်အတိုင်းပြန်ဖြစ်စေပြီးအချိန်တိုအတွင်းပြန်လည်အသုံးချသည်။
လူနာတိုင်းကအကြောင်းပြချက်မရှိဘဲဆရာ ၀ န်ကအင်ဆူလင်ကိုမညွှန်ကြားကြောင်းသတိရသင့်သည်။ အင်ဆူလင်ထိုးဆေးသည်ဘဝတစ်ခုလုံးကို ၀ င်ရောက်စွက်ဖက်ခြင်းမရှိဘဲတက်ကြွသောနေထိုင်မှုပုံစံဖြင့်နေထိုင်ခြင်းမဟုတ်ပါ။ တခါတရံလူနာအားအင်ဆူလင်ကိုသတ်မှတ်ထားလေလေလူနာသည်ရောဂါ၏ပြicationsနာများကိုရှောင်ရန်ဖြစ်နိုင်လေလေဖြစ်သည်။
အင်ဆူလင်ကိုဘယ်လိုဖယ်ရှားပစ်ရမလဲ

မကြာသေးမီကအင်တာနက်ပေါ်တွင်အင်ဆူလင်ကိုမည်သို့ထုတ်ယူရမည့်အကြောင်းဆောင်းပါးများကိုသင်မကြာခဏရှာဖွေတွေ့ရှိနိုင်သည်။
၎င်းတို့တွင်ဆီးချိုရောဂါရှိအင်ဆူလင်ထိုးဆေးကိုစီမံခန့်ခွဲခြင်းသည်ခေတ်မမီတော့သော၊ တရားမမျှတမှုနှင့်အန္တရာယ်ဖြစ်စေသောအရာတစ်ခုဖြစ်သော်လည်းခေတ်သစ်ဆေးပညာအဆင့်နှင့်မကိုက်ညီပါ။
ဆေးထိုးရန်အခြားနည်းလမ်းကိုမင်းတို့ကအင်ဆူလင်မှီခိုမှုကိုဖယ်ရှားပြီးကျန်းမာရေးကိုပင်ရစေသည့်ရိုးရာကုထုံးအမျိုးမျိုးဟုခေါ်သည်။သို့သော်အသက်အန္တရာယ်ရှိပါကဆီးချိုရောဂါခံစားနေရသူများကိုထိုဆောင်းပါးများဖြင့်ယုံကြည်စိတ်ချနိုင်ပါသလော။
အင်ဆူလင်လိုအပ်တဲ့အခါ
အောက်ပါရောဂါများတွင်အမျိုးအစား ၂ ဆီးချိုရောဂါရှိသူများအတွက်အင်ဆူလင်ကိုသောက်သုံးရန်လိုအပ်သည်။
- ကိုယ်ဝန်ဆောင်နေစဉ် (ကိုယ်ဝန်ဆောင်အမျိုးသမီးတစ် ဦး သည်လိုအပ်သောသွေးသကြားဓာတ်ပမာဏကိုထိန်းသိမ်းထားသောအစာကိုဆက်လက်ထိန်းသိမ်းရန်မဖြစ်နိုင်သဖြင့်သူမမွေးဖွားမီဆေးထိုးရန်သတ်မှတ်ထားသည်)
- ခွဲစိတ်ကုသမှုဖြင့်,
- လေဖြတ်ခြင်းနှင့်နှလုံးရောဂါဖြင့်
- အင်ဆူလင်သိသိသာသာမရှိခြင်းနှင့်အတူ။
ကိုယ်ဝန်ရှိခြင်းကဲ့သို့၊ လေဖြတ်ခြင်းနှင့်ခွဲစိတ်ကုသခြင်းများပြုလုပ်ပြီးနောက်သင်၌အစားအစာနောက်ကို လိုက်၍ မရနိုင်ပါ။ ထို့ကြောင့်အခြေအနေမှအကောင်းဆုံးနည်းလမ်းမှာဟော်မုန်းကိုခေတ္တသောက်ခြင်းဖြစ်သည်။
စကားမစပ်, ဒုတိယအမျိုးအစားဆီးချိုရောဂါနှင့်အတူ, အင်ဆူလင်ကိုယ်ခန္ဓာ၌မလုံလောက်သောသာမှသာသတ်မှတ်သည်။ အကယ်၍ ပြtheနာသည်တစ်ရှူးများကိုဟော်မုန်းကိုအာရုံမခံစားနိုင်ပါက၎င်းကိုအသုံးပြုခြင်းသည်အချည်းနှီးသာဖြစ်သည်။
အင်ဆူလင်ကိုဘယ်အချိန်မှာဘယ်လိုဖယ်ရှားရမလဲ
ထို့ကြောင့်၊ ခန္ဓာကိုယ်အတွက်ကြီးမားသောအကျိုးသက်ရောက်မှုမရှိဘဲ၊ အမျိုးအစား ၂ ဆီးချိုရောဂါခံစားနေရသူများသာ ၄ င်းကိုခေတ္တသတ်မှတ်ထားပါကအင်ဆူလင်ကိုငြင်းဆန်နိုင်သည်။ အခြားကိစ္စရပ်များအားလုံး၌၊ အင်ဆူလင်ဆေးထိုးရန်လိုအပ်ပြီး၎င်းတို့မှငြင်းဆန်ခြင်းသည်ဆိုးဝါးနိုင်သည်။
အမှားတွေကိုရှောင်ဖို့အင်ဆူလင်ကိုမငြင်းခင်ဆရာဝန်နဲ့တိုင်ပင်သင့်တယ်။ ထို့အပြင်၊ ထိုကဲ့သို့သောငြင်းဆန်မှုသည်ပုံမှန်ဘ ၀ စည်းချက်ကိုပြောင်းလဲရန်လိုအပ်သည်။ အဘယ်ကြောင့်ဆိုသော်သင်သည်တင်းကျပ်သောဓာတ်စာနှင့်ပုံမှန်လေ့ကျင့်ခန်းလုပ်ရန်လိုအပ်သည်၊ အကြောင်းမှာကာယလှုပ်ရှားမှုသည်ခန္ဓာကိုယ်အတွင်းရှိသကြားဓာတ်အချို့ကိုပြုပြင်ရန်အထောက်အကူပြုသောကြောင့်ဖြစ်သည်။
သငျသညျအင်ဆူလင်ကိုသိသိသာသာငြင်းဆန်လို့မရပါဘူး, ဆေးထိုးတဖြည်းဖြည်းလျှော့ချရမယ်, ဒါကြောင့်ခန္ဓာကိုယ်လိုက်လျောညီထွေဖြစ်အောင်ရန်အချိန်ရှိသည်။ တစ်ချိန်တည်းမှာပင်ရိုးရာဆေးများသည်သွေးတွင်းသကြားဓာတ်ကိုပုံမှန်ပြန်ဖြစ်စေနိုင်ပြီးသစ်သီးများနှင့်ဘလူးဘယ်ရီအရွက်များသို့မဟုတ်ပိုက်ဆန်အစေ့များကိုဖယ်ရှားပေးနိုင်သည်။
အမျိုးအစား II ဆီးချိုရောဂါနှင့်အတူ, အင်ဆူလင်ဆေးတွေပြန်လည်ထူထောင်ရေးနီးကပ်လာလား

I အမျိုးအစားဆီးချိုရောဂါ၏အကြောင်းရင်းကိုဆရာဝန်များမသိသေးပါ၊ မျိုးရိုးဗီဇနှင့်ကိုယ်ခံစွမ်းအားကိုကြိုတင်ခန့်မှန်းထားသည့်လက္ခဏာများသာရှိသည်။
Autoimmune ဖြစ်စဉ်များ၊ ဗိုင်းရပ်စ်ဆိုင်ရာရောဂါဗေဒ၏ရောဂါများသည်ပန်ကရိယရှိ beta ဆဲလ်များကိုဖျက်ဆီးသည်။
စည်းကမ်းချက်တစ်ခုအနေဖြင့်၊ အကယ်၍ I အမျိုးအစားဆီးချိုသည်အိုမင်းရင့်ရော်လာလျှင်၎င်းသည်ရောနှောနေသောဆီးချိုရောဂါဖြစ်သည်။
အမျိုးအစား ၂ ဆီးချိုရောဂါဆိုတာဘာလဲ။ ဤသည်ရောဂါ၏အသုံးအများဆုံးပုံစံဖြစ်ပါတယ်။ ဆီးချိုရောဂါရှိသည့် I အမျိုးအစားနှင့်မတူသည်မှာအင်ဆူလင်သည်ခန္ဓာကိုယ်အတွင်းလျှို့ဝှက်ခြင်းနှင့်ပျံ့နှံ့ခြင်းရှိသော်လည်းကိုယ်တွင်းအင်္ဂါဆဲလ်များသည်၎င်းကိုမခံစားနိုင်ပါ။ ဤရောဂါကို endocrine (endocrine gland disfunction (ဆက်စပ်မှု)) ဟုမခေါ်တော့ဘဲဇီဝဖြစ်စဉ်ဆိုင်ရာရောဂါဖြစ်သည်။